Актриса умершая от воспаления легких

12 ноября – Всемирный день борьбы с пневмонией. В 1928 году английский микробиолог Александр Флеминг объявил об открытии пенициллина, что стало переворотом во всей истории медицины. Тем не менее, несмотря на повсеместное применение антибиотикотерапии и вакцинации, воспаление легких по-прежнему остается главной причиной смертности в развивающихся странах, а также среди пожилых людей, младенцев и хронических больных. Пневмония ежегодно поражает до 7% населения, что в настоящее время приводит примерно к 2% всех смертей. Многие известные деятели умерли от пневмонии – и в прошлых столетиях, и в недавнее время, уже после изобретения пенициллина. Вспомним некоторых из них.
Лев Толстой
Пожалуй, именно о нем почти все знают со школьной скамьи – умер от пневмонии. Кончина великого русского писателя действительно была трагической – выполняя свое решение прожить последние годы соответственно своим взглядам, 82-летний писатель тайно покинул Ясную Поляну в сопровождении лишь своего врача. Писатель посетил Оптину пустынь, а затем Шамордино и отправился дальше. Сопровождавшие Толстого позже свидетельствовали, что определенной цели у путешествия не было. После совещания решили ехать к его племяннице в Новочеркасск, однако по дороге Лев Николаевич почувствовал себя плохо, сказалась подхваченная ранее простуда, которая обернулась крупозным воспалением легких. Сопровождающие вынуждены были в тот же день прервать поездку и вынести больного Льва Николаевича из поезда на первой большой станции рядом с населенным пунктом.
 Льва Николаевича пытались спасти шестеро врачей, но на их предложения помочь он лишь ответил: «Бог все устроит». Когда же его спросили, чего ему самому хочется, он сказал: «Мне хочется, чтобы мне никто не надоедал». Последними осмысленными его словами, которые он произнес за несколько часов до своей смерти старшему сыну, которые тому от волнения не удалось разобрать, но которые слышал врач Маковицкий, были: «Сережа… истину… я люблю много, я люблю всех…»
Льва Николаевича пытались спасти шестеро врачей, но на их предложения помочь он лишь ответил: «Бог все устроит». Когда же его спросили, чего ему самому хочется, он сказал: «Мне хочется, чтобы мне никто не надоедал». Последними осмысленными его словами, которые он произнес за несколько часов до своей смерти старшему сыну, которые тому от волнения не удалось разобрать, но которые слышал врач Маковицкий, были: «Сережа… истину… я люблю много, я люблю всех…»
Старец Варсонофий, игумен Оптиной пустыни, приехал на станцию Астапово, чтобы дать возможность Толстому примириться с Церковью. У него были запасные Святые Дары. Если Толстой шепотом ему на ухо скажет всего одно слово «каюсь», он имеет право его причастить. Но старца не пустили к писателю, как не пустили к нему жену и некоторых из его ближайших родственников из числа православных верующих.
7 (20) ноября 1910 года, после тяжелой и мучительной болезни Лев Николаевич Толстой умер в доме начальника станции.
Николай I
Вокруг смерти императора Николая I ходило много слухов, среди которых были версии о самоубийстве и отравлении. Согласно официальной версии, император умер вследствие пневмонии – простудился, принимая парад в легком мундире, будучи уже больным гриппом. Болезнь началась на фоне неутешительных известий из осажденного Севастополя и обострилась после получения известия о разгроме армии под Евпаторией, что было воспринято как предвестие неизбежного поражения в Крымской войне, пережить которое Николай, по складу его характера, не мог. Выход царя на парад в мороз без шинели был воспринят как намерение получить смертельную простуду. По рассказам, лейб-медик Мандт говорил царю: «Государь, это хуже, чем смерть, это самоубийство!»
Император слег, но при приближении смерти сохранял полное самообладание. Он успел проститься с каждым из детей и внуков и, благословив их, обратился к ним с напоминанием о том, чтобы они оставались дружны между собой. Последними словами императора, обращенными к его сыну Александру, была фраза «Держи крепко…»
Максим Горький
 Не меньше слухов ходило и вокруг кончины русского писателя Максима Горького, среди которых также называлось отравление. Тем не менее, по свидетельству большого числа очевидцев, именно пневмония стала причиной смерти 68-летнего писателя. Горький простудился после посещения могилы сына на Новодевичьем кладбище, который умер двумя годами ранее также от воспаления легких. Писатель пролежал в Горках три недели. Становилось ясно, что пациент уже не выздоровеет. Трижды к постели умирающего Горького приезжал Сталин.
Не меньше слухов ходило и вокруг кончины русского писателя Максима Горького, среди которых также называлось отравление. Тем не менее, по свидетельству большого числа очевидцев, именно пневмония стала причиной смерти 68-летнего писателя. Горький простудился после посещения могилы сына на Новодевичьем кладбище, который умер двумя годами ранее также от воспаления легких. Писатель пролежал в Горках три недели. Становилось ясно, что пациент уже не выздоровеет. Трижды к постели умирающего Горького приезжал Сталин.
Последние слова Горького, оставшиеся в истории, были сказаны медсестре Липе (О. Д. Чертковой) – «А знаешь, я сейчас с Богом спорил. Ух, как спорил!»
Иван Гончаров
«Обрыв» стал последним крупным художественным произведением русского писателя И.А. Гончарова. Писатель как-то сказал об этом романе – «это дитя моего сердца». Над ним он работал около 20 лет, до самой старости, превозмогая физические недуги. Но после окончания работы над произведением жизнь его сложилась очень трудно: больной, одинокий, Гончаров часто поддавался душевной депрессии. Последние годы он жил совершенно один. На 80-м году жизни он простудился и через три дня, в ночь на 15 сентября, умер от воспаления легких. Иван Александрович был похоронен на Новом Никольском кладбище Александро-Невской лавры.
Софья Ковалевская
 Первая в России и в Северной Европе женщина-профессор и первая в мире женщина – профессор математики Софья Ковалевская умерла совсем молодой – в возрасте 41 года. В 1891 году на пути из Берлина в Стокгольм Софья узнала, что в Дании началась эпидемия оспы. Испугавшись, она решила изменить маршрут. Но, кроме открытого экипажа, для продолжения путешествия не оказалось ничего, и ей пришлось пересесть в него. По дороге Ковалевская простудилась. Простуда перешла в воспаление легких.
Первая в России и в Северной Европе женщина-профессор и первая в мире женщина – профессор математики Софья Ковалевская умерла совсем молодой – в возрасте 41 года. В 1891 году на пути из Берлина в Стокгольм Софья узнала, что в Дании началась эпидемия оспы. Испугавшись, она решила изменить маршрут. Но, кроме открытого экипажа, для продолжения путешествия не оказалось ничего, и ей пришлось пересесть в него. По дороге Ковалевская простудилась. Простуда перешла в воспаление легких.
Софья Ковалевская скончалась в Стокгольме «от плеврита и паралича сердца». Похоронена в Стокгольме на Северном кладбище.
Вера Мамонтова
Вера Саввична Мамонтова, знаменитая «девочка с персиками», дочь известного русского предпринимателя и мецената Саввы Мамонтова, умерла от скоротечной пневмонии в 32 года. Ее муж, Александр Дмитриевич Самарин, в память о ней построил Троицкий храм в окрестностях Павловского Посада. Сама Вера похоронена в имении отца, около Абрамцевской церкви. Александр Самарин пережил любимую ровно на четверть века и больше никогда не был женат. В браке у них родилось трое детей.
Рене Декарт
 Французский философ, математик, механик, физик и физиолог, создатель аналитической геометрии и современной алгебраической символики Рене Декарт также умер от пневмонии. Ученого преследовали церковные деятели за его учения, взгляды и вольнодумство, и в конце концов он поддался уговорам шведской королевы Кристины (с которой много лет активно переписывался) и переехал в Стокгольм. Почти сразу после переезда он серьезно простудился и вскоре умер в возрасте 53 лет, предположительно от воспаления легких.
Французский философ, математик, механик, физик и физиолог, создатель аналитической геометрии и современной алгебраической символики Рене Декарт также умер от пневмонии. Ученого преследовали церковные деятели за его учения, взгляды и вольнодумство, и в конце концов он поддался уговорам шведской королевы Кристины (с которой много лет активно переписывался) и переехал в Стокгольм. Почти сразу после переезда он серьезно простудился и вскоре умер в возрасте 53 лет, предположительно от воспаления легких.
Иван Петрович Павлов
Академик Павлов, создатель науки о высшей нервной деятельности, лауреат Нобелевской премии в области медицины и физиологии, поставил памятник-бюст Декарту возле своей лаборатории, потому что считал его предтечей своих исследований. Великий физиолог умер в возрасте 86 лет по той же причине, что и Декарт – от воспаления легких.
Чингиз Айтматов
 Причиной смерти знаменитого писателя Чингиза Айтматова стали последствия тяжелой формы воспаления легких. Около месяца его организм боролся с осложнениями от пневмонии. В последние дни его жизнь поддерживал аппарат искусственного дыхания.
Причиной смерти знаменитого писателя Чингиза Айтматова стали последствия тяжелой формы воспаления легких. Около месяца его организм боролся с осложнениями от пневмонии. В последние дни его жизнь поддерживал аппарат искусственного дыхания.
79-летний Айтматов плохо почувствовал себя в Казани, куда приехал на съемки фильма по роману «И дольше века длится день». Машина скорой помощи отвезла писателя в больницу Казани. За здоровьем литератора следили лучшие доктора страны. Они решили, что Айтматова лучше перевести в европейское лечебное учреждение, и уже вскоре он был доставлен в немецкую клинику. Вначале состояние здоровья писателя немного улучшилось. Однако победить болезнь писателю не удалось.
Источник
Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
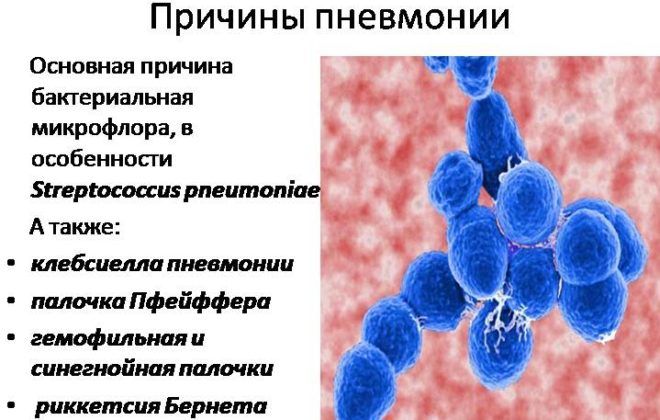
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

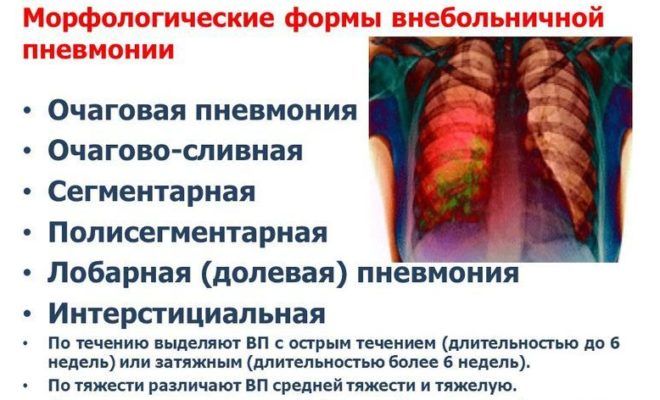
Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
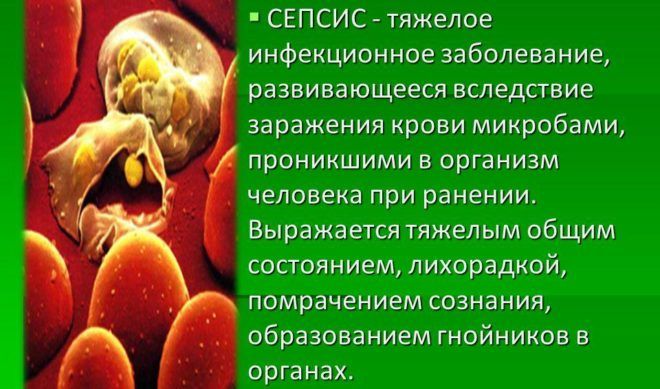
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
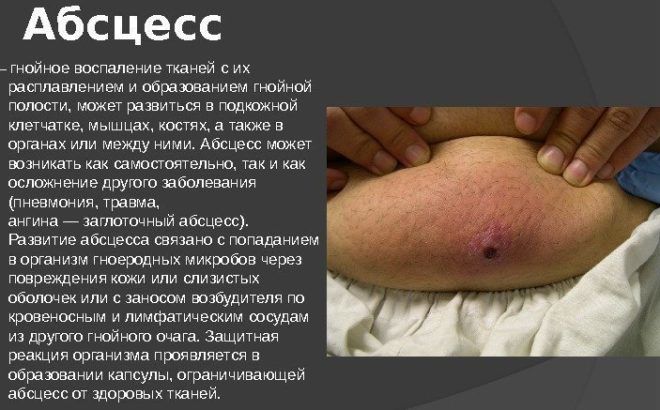
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник
Заболеваемость пневмонией в РФ за последние годы выросла на 20%, уровень смертности от «воспаления легких» составляет 12%, а расхождения в патологоанатомическом и клиническом диагнозах – 11,6%. Главный пульмонолог Петербурга Ольга Титова называет грипп одной из основных причин этой тревожной статистики.
– Ольга Николаевна, почему в XXI веке люди продолжают умирать от давно известного и вполне излечимого воспаления легких?
– Потому что оно по-прежнему относится, с одной стороны, к самым распространенным заболеваниям, с другой – к плохо диагностируемым. Да, и само заболевание давно известно, и стандарты диагностики понятны (лучевая диагностика, рентгенография, КТ), а проблема не решена. Как более ста лет назад называли пневмонию капитаном армии смерти, так и сегодня она остается лидером среди причин смертности от бронхо-легочных заболеваний: 59-62% умерших от бронхо-легочных заболеваний гибнут от пневмонии. Для Петербурга это около 1,5 тысяч человек.
За последние 10 месяцев 2016 года в сравнении с этим же периодом 2015-го заболеваемость пневмониями в Петербурге выросла на 15%, уровень смертности не растет.
Сейчас мы анализируем практически все случаи смерти от пневмонии, которые произошли в стационарах, а также данные судмедэкспертизы – расследования летальных исходов вне медицинских учреждений. По результатам этого анализа можем сказать, что пневмониям особенно подвержены мужчины – их среди заболевших и умерших практически вдвое больше, чем женщин, основной возраст – 50-70 лет. Почти 90% умирают от тяжелой и крайне тяжелой пневмонии с двусторонним поражением легких.
– Как эпидемия гриппа влияет на рост заболеваемости воспалением легких?
– В течение всего года возбудителями заболевания становятся в основном бактерии (S. Pneumoniae, H. Influenzae, C. Pneumoniae, S. Aureus, Legionella spp, в этом году в ноябре-декабре были зарегистрированы в некоторых регионах РФ, в том числе Ленинградской области, вспышки пневмонии связанной с микоплазменной инфекцией – М.Pneumoniae). А в эпидсезоне большую роль играют вирусы гриппа, респираторно-синцитиальные вирусы (RS-вирусы)… Зарубежные исследователи утверждают, что доля вирусной пневмонии в этот период может достигать 22-36,4%. По расчетам экспертов Петербурга в январе-феврале 2016 года 70% заболеваний было обусловлено гриппом. И именно развитие тяжелой вирусной или вирусно-бактериальной пневмонии стало основной причиной смерти, заболевших гриппом в 2016 году.
– Почему это происходит?
– Исход пневмонии во многом определяется своевременностью постановки диагноза и назначения лечения – прежде всего противовирусной и антибактериальной терапии в зависимости от предполагаемого или установленного этиологического (причинного) фактора. Недаром одна из современных концепций ведения больного с пневмонией, о которой говорит главный терапевт-пульмонолог МЗ РФ академик Александр Чучалин, предусматривает подходы, аналогичные тем, что приняты для острого коронарного синдрома. А в них, как известно, решающее значение имеет время. Диагностика и госпитализация в случае тяжелого течения заболевания должна быть выполнена в первые сутки от момента обращения больного, назначение адекватной антибактериальной терапии – не позднее 4 часов с момента постановки диагноза.
Группа экспертов – сотрудников НИИ пульмонологии ПСПбГМУ им. И.П. Павлова, в состав которой входили пульмонологи, врачи лучевой диагностики, патологоанатомы и патоморфологи провели ретроспективный анализ летальных исходов пациентов с диагнозом «пневмония». Они сделали вывод: чаще всего люди умирали из-за поздней постановки диагноза на амбулаторном этапе и поздней госпитализации (более 55% были госпитализированы только на 4-6 сутки). И хотя антибактериальная терапия проводилась практически всем, только в 60% случаев она соответствовала национальным рекомендациям.
Минздрав считает, что одним из показателей результативности мероприятий по снижению смертности населения, является доля госпитализированных пациентов с пневмонией к общему числу зарегистрированных с этим диагнозом. К сожалению этот показатель в Петербурге не достигает целевых значений…
– Если пациентов госпитализируют на 4-6 сутки, значит, проблема – в оценке тяжести течения болезни? А всегда ли правильно устанавливается в поликлинике диагноз?
– Уроки эпидемии гриппа прошлого года показали, что ошибки в постановке диагноза «пневмония» возможны, даже если выполнено рентгенологическое исследование, которое до сих пор называют золотым стандартом диагностики заболевания. К сожалению, у рентгенографии есть ограничения: средняя чувствительность и специфичность метода, большая вариабельность заключений, возможность пропустить даже крупные инфильтраты (особенно если рентгенограмма выполнена в одной проекции) и мелкие очаги. Она не дает возможности определить характер инфекционного процесса. Поэтому очень важно ориентироваться на клиническую картину, тяжесть состояния больного, учитывать риск неблагоприятного исхода заболевания. И если есть несоответствие данных рентгенографии и клинической картины, или данные рентгенографии сомнительны, или появились клинические признаки тяжелых осложнений заболевания (тромбоэмболии легочной артерии, отека легких, абсцесса, пневмоторакса…), нельзя терять время, надо делать компьютерную томографию.
Чтобы не было ошибок ни в постановке диагноза, ни в определении тяжести заболевания, в Петербурге организовано непрерывное последипломное образование терапевтов и пульмонологов. Сотрудники НИИ пульмонологии приглашают их в школу клинической пульмонологии, где любой врач может получить ответ на трудные вопросы диагностики и лечения патологии органов дыхания, узнать о новых тенденциях в современном здравоохранении, о правильной оценке тяжести состояния больного с пневмонией на амбулаторном этапе по существующим критериям, выстроенным для удобства использования в виде шкалы. Применяя их на практике, легко назначать терапию, определять необходимость срочной госпитализации и не терять драгоценные часы, когда помощь эффективна.
– Какие симптомы должны насторожить больного и заподозрить неблагоприятное течение заболевания?
– При неблагоприятном течении заболевания чаще всего больные жалуются на нарастающую одышку, значительное учащение дыхания, кашель с отделением слизисто-гнойной мокроты, сердцебиение, кровохарканье (особенно часто при вирусном характере поражения), лихорадку. Ухудшение состояния может сопровождаться нарушением сознания, снижением давления. При таких симптомах обычно требуется срочная госпитализация.
– В какой стационар Петербурга может быть госпитализирован пациент?
– По приказу комитета по здравоохранению специализированные койки под прием пациентов с гриппом развернуты в нескольких стационарах города. Впервые в нашем городе разработана и утверждена маршрутизация пациентов с тяжелым и крайне тяжелым гриппом и пневмониями. Таких пациентов примут Городская многопрофильная больница №2 и инфекционная больница им. Боткина. Реанимационные отделения этих клиник оснащены всем необходимым оборудованием для оказания медицинской помощи с использованием самых современных методов, в том числе экстракорпоральной мембранной оксигенации (ЭКМО).
Кроме того, ведется постоянный лабораторный мониторинг и верификация гриппа, что отличает Петербург от большинства регионов страны.
– Как правило, самыми тяжелыми прошлой зимой были пациенты, у которых помимо пневмонии были серьезных хронические патологии. Какие?
– Это такие сопутствующие заболевания, как сахарный диабет, хронические сердечно-сосудистые заболевания, сопровождающиеся застойной сердечной недостаточностью, цереброваскулярная болезнь, заболевания печение и почек. По результатам проведенного анализа летальных исходов от пневмонии, сердечно-сосудистая патология регистрировалась в 80,2% случаев, хронические болезни органов дыхания и цереброваскулярная болезнь – более, чем в 50%, сахарный диабет и ожирение – 11-15%, ВИЧ, гепатит и онкологические заболевания в 30% случаев.
Но наличие факторов риска ни в коем случае не означает фатального исхода. Просто всем пожилым и тем, кто страдает хроническими болезнями, надо особенно внимательно относиться к себе и использовать эффективные меры профилактики. Самым надежным способом защиты признана иммунизация пневмококковой вакциной и вакциной против гриппа.
– Более 40% петербуржцев сделали прививки от гриппа в этом году. Повлияет ли это на масштабы заболеваемости?
– В прошлом году вакцинация против гриппа подтвердила свою эффективность. Среди госпитализированных доля привитых была менее 2% и заболевание у них протекало менее тяжело, без осложнений. Поэтому учитывая эпидемиологический прогноз на 2016-2017 годы, комитет по здравоохранению принял решение увеличить число вакцинированных до 40%. В числе первых были губернатор Петербурга Георгий Полтавченко и вице-губернатор Ольга Казанская. Прививали их нашей отечественной вакциной «Гриппол». Осложнений после ее использования в нашем городе не было.
– Врачи предупреждают: противовирусные препараты нельзя принимать для профилактики гриппа — только для лечения. Почему?
– Вирус гриппа способен быстро и часто мутировать. В результате из-за высокой скорости адаптации к противовирусным препаратам уже появились лекарственно устойчивые штаммы вируса. Два таких штамма вируса А(Н1N1), устойчивые к озельтамивиру, были известны еще в 2009 году. Развитию устойчивости к ингибиторам нейраминидазы (к этой группе лекарственных средств относится озельтамивир) способствует также низкий уровень иммунитета – когда своя защитная система интерферона недостаточно активна, вирус, попадая в организм, получает несколько суток преимущества, чтобы выработать устойчивость к препарату. После этого применение ингибиторов становится клинически неэффективным. Поэтому ВОЗ рекомендует удваивать дозы препарата при терапии гриппа.
Сегодня ингибиторы нейраминидазы признаны самыми эффективными в отношении вирусов гриппа и достойной альтернативы пока им нет. А на вопрос о профилактике гриппа этими препаратами однозначного ответить трудно.
– Что надо делать человеку, чтобы избежать беды в сезон эпидподъема заболеваемости гриппом и ОРВИ?
– Надо быть внимательным к самому себе, неукоснительно соблюдать правила личной гигиены (частое мытье рук), избегать контакта «руки-лицо», не посещать в период эпидемии массовых мероприятий, носить маску (только не забывайте ее менять хотя бы раз в 2 часа). Обязательно высыпайтесь, ешьте по возможности больше фруктов… Но если избежать гриппа не удалось, обратитесь к врачу, не геройствуйте, выход на работу в таком состоянии для вас опасен осложнениями, а для окружающих – риском заболеть. Кроме того врач с первых часов заболевания поставит правильный диагноз, оценив состояние, примет решение о месте лечения (дома или в больнице), назначит противовирусные препараты с доказанной эффективностью.
© Доктор Питер
Источник
