Аллергия и воспаление легких это одно

Аллергическая пневмония или аллергический альвеолит (пневмонит) – воспалительное поражение легочной ткани, связанное с вторичным проникновением в организм аллергена. Им может выступать лекарственный препарат или органическая пыль, к которым у человека есть гиперчувствительность. В отличие от обычной пневмонии, в данном случае не наблюдается поражение бронхиального дерева. Течение заболевания зависит от общего состояния пациента и характера аллергена.
Этиология заболевания
Аллергическому пневмониту подвержены люди, страдающие от повышенной чувствительности к различным аллергенам. Чаще всего, патология диагностируется у представителей отдельных профессий, но может развиться и в ответ на прием некоторых лекарственных препаратов.
В основном патология встречается у людей занятых в:
- сельском хозяйстве (животноводы, птицеводы, уборщики зерновых культур или сахарного тростника);
- промышленности (пищевой, швейной, текстильной, химической, фармацевтической, деревообрабатывающей, горнорудной, строительных материалов, машиностроении, металлообработке, сварочном и литейном производстве).
Также заболеванию подвергаются жители мегаполисов и крупных промышленных регионов, ежедневно сталкивающиеся со строительной пылью, выхлопными газами и другими вредными выбросами. Не менее опасна бытовая пыль, в которой содержатся частицы минеральных веществ и органики (пух птиц и экскременты животных, бытовая химия).

Патогенез экзогенного аллергического альвеолита
Ежедневно человек сталкивается с огромным количеством пылевых частиц. При этом одни и те же антигены способны спровоцировать различные виды аллергий. Чтобы начал развиваться аллергический пневмонит, необходимо действие сразу нескольких факторов:
- доза аллергена должна быть существенной;
- аллергены воздействуют на организм продолжительное время;
- размер частиц около 5 мкм (крупные частицы способны оседать в бронхах, поэтому реже вызывают аллергический альвеолит).
Причина развития патологии еще до конца не изучена, но медики считают, что здесь имеет место наследственный фактор и общее состояние иммунной системы. Экзогенная аллергическая пневмония относится к иммунопатологическим патологиям, связанным с реакциями аллергического характера III и IV типа.
Симптомы аллергической пневмонии
Первые симптомы аллергического пневмонита способны проявиться уже спустя несколько часов или суток, после проникновения аллергена в организм. Исключением будет случай, когда у пациента имеет место специфическая реакция. До момента проявления симптоматики пациент может испытывать общую слабость, головную боль. Патология без явных симптомов практически не встречается. Чаще всего врачи выявляют резкое ухудшение состояния пациента, отек и воспалительный процесс в легких.
Некоторые ощущают признаки патологии в легкой форме:
- покраснение, зуд или высыпание на кожных покровах;
- слезотечение;
- отечность конечностей, век, губ;
- анализы могут показать увеличение уровня антигена IgG, который вырабатывается в ответ на аллерген.
У других симптомы аллергического пневмонита выражены ярко:
- отдышка и кашель возникают в ответ на проникновение аллергена;
- головокружение и потеря сознания;
- снижение артериального давления;
- учащение пульса;
- воспаление или отек слизистых оболочек дыхательных путей.
Если лечение не было начато вовремя, заболевание переходит в хроническую форму. При появлении первых симптомов следует обратиться к врачу, так как не исключена вероятность стремительного развития отека, за которым может последовать летальный исход.
У детей патология способна проявить себя уже спустя несколько часов после попадания в организм опасного аллергена. Обычно полного прекращения контактов с аллергеном достаточно, чтобы острые симптомы болезни исчезли спустя несколько дней.
У взрослых, которые ежедневно контактируют с аллергенами на работе, заболевание часто диагностируется в подострой или хронической форме. Особенностью подострой формы является смазанная картина заболевания. Пациент изредка мучается кашлем, отдышкой, акроцинозом и другими проявлениями болезни.
Опасность подострой формы в том, что пациент может длительное время не подозревать о наличии серьезного заболевания и продолжает ежедневно получать небольшую дозу аллергена. А это чревато различными осложнениями. Если острую или подострую формы оставить без правильного лечения, то болезнь становится хронической. Для нее нет характерных симптомов, поэтому распознать хроническую пневмонию аллергического характера бывает очень сложно.
Диагностика заболевания
Определенных рекомендаций по диагностике заболеваний не существует. Поставить диагноз «аллергический пневмонит» могут такие методы:
- Сбор анамнеза, изучение информации об условиях проживания, профессиональной деятельности, рационе питания.
- Визуальный осмотр, выявление признаков отдышки и удушья.
- Проведение анализа крови для определения уровня СОЭ, нейрофилов, иммуноглобулинов.
- Рентген показывает изменения в органе.
- После постановки диагноза пациенту назначается лечение.
Аллергическая пневмония лечение
Аллергическая пневмония требует обязательного лечения. Терапия должна быть комплексной и направленной на снятие воспалительного процесса в легких, угнетение ответа иммунной системы и препятствие повторному развитию. Выделяют лекарственные и нелекарственные методы лечения.
Лекарственная терапия
Лечение аллергического пульмонита основано на использовании препаратов с противовоспалительным эффектом на основе ибупрофена. Действие лекарства направлено на устранение головной и мышечной боли, снятие воспалительного процесса. Дополнительно пациенту назначают иммунные супрессоры, способные подавлять иммунную активность (снижают продуцирование гистамина базофилами, блокируют деятельность тучных клеток).
Еще одна группа препаратов, которые назначают пациентам – антигистаминные средства. Активные компоненты, входящие в их состав, провоцируют распад молекул гистамина, ответственного за развитие аллергических реакций.
Назначать лекарственные препараты или подбирать аналоги, способные справиться с болезнью, должен только врач. Это связано с тем, что лекарства, которые оказывают действие на иммунную систему, очень специфичны. А их действие основано на активных компонентах, которые невозможно заменить другими.
Нелекарственная терапия
Помимо приема лекарственных препаратов, пациент должен неукоснительно соблюдать диету. Для этого из меню следует исключить такие продукты:
- хлебобулочные изделия;
- цитрусовые плоды;
- орехи;
- яйца;
- молоко и молочные продукты;
- все сладости, в том числе мед и сухофрукты;
- все напитки (допускается только чистая вода).

Рацион, который допускается пациентам с аллергическим альвеолитом, очень скудный. Но только при такой диете, полностью исключив любые аллергены, удается восстановить иммунную систему. В основе рациона на весь период лечения должны присутствовать:
- каши (преимущественно рис, пшено, гречка), сваренные на воде, без добавления специй;
- нежирные сорта птицы, рыбы, мяса в отварном виде или приготовленные на пару;
- фрукты (за исключением цитрусов) и овощи в свежем, отварном, запеченном виде или приготовленные на пару;
- диетические хлебцы, в составе которых нет сахара и соли.
Любые народные средства в данном случае запрещены. Это связано с тем, что в составе многих лекарственных трав присутствуют активные вещества и пыльца, являющиеся мощным аллергеном и способные вызвать ответ со стороны иммунной системы.
Устранить воспалительные процессы помогают физиопроцедуры, массаж, специальная дыхательная гимнастика, инфракрасное прогревание грудной клетки. Пациентам показано санаторно-курортное лечение.
Если причиной развития патологии стала работа во вредных условиях, единственным вариантом устранения проблемы становится смена рода деятельности. В том случае, если аллергическая пневмония начала развиваться в ответ на использование какого-либо медикамента, следует немедленно прекратить его использование и посоветоваться с лечащим врачом, относительно выбора другого, менее опасного лекарства. Если этого не сделать, у пациента может развиться анафилактический шок, который без экстренной помощи может привести к летальному исходу.
При лечении подострой или хронической форм аллергического альвеолита просто устранения провоцирующих факторов будет недостаточно. Здесь медики назначают кортикостероидные препараты, которые направлены на устранение воспалительного процесса в легочных тканях.
Аллергический пневмонит – своеобразная защита организма со стороны иммунной системы на проникновение в него аллергена, который иммунитет принял за опасность. Из-за аллергической пневмонии развивается отек слизистых оболочек дыхательных органов, больной начинает задыхаться. Поэтому заболевание требует немедленного лечения, которое начинается сразу после постановки диагноза.
Источник
Приблизительно 60% современного населения имеет какой-либо вид непереносимости тех или иных веществ. Кто-то страдает из-за арахиса, а кто-то слишком чувствителен к моющим средствам. Аллергическое воспаление легких – опасное проявление сильной пищевой, химической, биологической аллергии. Часто оно развивается молниеносно и может убить человека из-за сильного отека и невозможности дышать, поэтому важно знать не только о причинах и симптомах этого вида пневмонии, но и об оказании первой помощи аллергику.
Причины аллергической пневмонии
Почему возникает аллергическая пневмония? Чтобы узнать ответ, необходимо немного разобраться в самом понятии «аллергия». Аллергическая реакция – процесс агрессивного ответа организма на пищевой, химический, биологический или любой другой возбудитель. Говоря проще, иммунная система отдельного человека видит в молекулах арахиса, например, не только питательные жиры и белки, но и опасные для тела вещества. Из-за этого начинается иммунная реакция, которая сопровождается выделением большого количества гистамина.
Гистамин выделяют базофилы и тучные клетки. Это вещество является сигнальным маячком для других иммунных клеток, оно «указывает» им место, где находится потенциальная опасность и как бы “зовет” их туда.
Специфическая и неспецифическая аллергия
Существует два типа аллергической реакции. Специфическая возникает в ответ на конкретного возбудителя: укус пчел, арахис, мед, молоко, определенные химические составляющие препаратов, красители и другое. Впрочем, существует также неспецифическая аллергия, способная развиться даже у здорового человека, в организме которого скопился избыток какого-то аллергена.
Классический пример – переедание сладкого. Когда уровень глюкозы намного выше нормы, тело может отреагировать на это сыпью, покраснением, воспалением верхних дыхательных путей, гипертонией и другими симптомами.
Аллергическое воспаление легких может быть вызвано специфической или неспецифической аллергической реакцией, симптомы которых практически одинаковы, первая помощь – тоже. А вот лечение будет разным, поэтому его назначать должен только врач.
Аллергическая пневмония
Аллергическое воспаление легких (пневмония) развивается значительно реже. Основными ее причинами становятся крупные аллергены, попавшие внутрь органов дыхания. Это могут быть частички пыли, сена, споры или мицелий плесневых грибков, бактерии, перья, пух, пылевые клещи. Реже пневмония возникает из-за внутренних факторов, то есть пищевых или химических аллергенов.
Симптомы аллергической пневмонии
Обычно симптомы проявляются через несколько часов или дней после контакта с аллергеном, за исключением тех случаев, когда у аллергика сильная специфическая реакция. Пока симптоматика незаметна, человек может ощущать небольшую слабость, появляется головная боль. Редко аллергическая реакция проходит без видимых симптомов, но обычно воспаление легких и отек верхних дыхательных путей развиваются, тогда состояние ухудшается резко и больному помочь сложнее.
У некоторых людей специфическая или неспецифическая аллергическая реакция слабо выражена и порой ограничивается следующими проявлениями:
- легким высыпанием (мелкие белые или розовые прыщи);
- покраснением;
- зудом в области высыпаний или покраснений;
- слезоточивостью глаз;
- отечностью век, губ и конечностей.
Но у других аллергия проявляется намного сильнее, для нее характерны такие симптомы:
- стремительно развивающийся отек верхних дыхательных путей;
- учащение сердечного ритма;
- понижение артериального давления;
- обморок или головокружение.
- воспаление слизистой оболочки легких;
- одышка, чувство удушья.
Заметив у себя подобные симптомы, необходимо немедленно вызвать скорую помощь, а если плохо стало другому человеку, то важно уметь оказать первую помощь.
Первая помощь
Часто люди, склонные к возникновению сильных аллергических реакций, сопровождающихся воспалением легких, носят с собой антигистаминные препараты. Это могут быть таблетки, но чаще ампулы с раствором. Действие инъекции намного быстрее и эффективнее.
Увидев человека с постепенно синеющим лицом, который начал задыхаться, сильно кашлять, необходимо спросить у него, аллергик ли он, если да – дать антигистаминный препарат.
Иногда у аллергика нет под рукой антигистаминного препарата, в таком случае необходимо послать кого-то в аптеку. Желательно выяснить причину аллергии, тогда фармаколог сможет точнее подсказать препарат. Первая помощь без лекарств заключается в следующем:
- повернуть человека набок или усадить его (часто воспаление охватывает не только верхние дыхательные пути и легкие, но и язык, распухший, он мешает дышать);
- после этого необходимо дать человеку обычной воды, чтобы поддерживать стабильное давление за счет увеличения объема крови;
- важно следить за дыханием, которое при аллергическом воспалении легких затрудняется, если понадобится, придется сделать искусственное дыхание;
- больному нельзя делать резких движений, которые могут ускорить ритм дыхания;
- при относительной стабилизации самочувствия человека немедленно следует вызвать скорую помощь.
Главное при оказании помощи аллергику – не нервничать и постараться выяснить причину аллергической реакции, тогда можно легко замедлить развитие воспаления легких до приезда скорой помощи.
Лечение аллергической пневмонии
После оказания первой медицинской помощи необходимо госпитализировать аллергика, чтобы начать профессиональную терапию. Лечение аллергической пневмонии комплексное, оно направлено не только на снятие воспаления легких, но и на угнетение агрессивного иммунного ответа на аллерген, а также исключение развития повторного иммунного ответа.
Лекарственная терапия
Во время терапии используются противовоспалительные препараты, содержащие ибупрофен. Они помогут быстро снять воспаление, головную боль, ломоту в мышцах. Также назначаются иммунные супрессоры – лекарства, которые угнетают активность иммунитета: подавляют выделение базофилами гистамина, замедляют действие тучных клеток. Третья группа препаратов, необходимая для лечения аллергического воспаления легких, – антигистаминные средства. Эти медикаменты ускоряют распад молекул гистамина, который вызывает аллергическую реакцию.
Не стоит заниматься подбором лекарств самостоятельно или искать аналоги каким-то препаратам, ведь лекарства, воздействующие на иммунную систему, специфичны, их действие обусловлено определенными активными веществами, заменять которые нельзя.
Нелекарственная терапия
Во время лечения больной должен соблюдать гипоаллергенную диету, не содержащую следующих продуктов:
- сладости;
- цитрусы (лимоны, апельсины, мандарины);
- яйца;
- хлеб;
- орехи (их не должно быть и в составе продуктов);
- сухофрукты и мед;
- любые напитки, кроме воды;
- молочные продукты.
Рацион на время лечения аллергического воспаления легких довольно-таки скудный, но, исключая из меню аллергенные продукты, пациент дает иммунитету возможность восстановиться и “успокоиться”. Можно употреблять такую пищу:
- любые каши на воде и без специй (желательно отдать предпочтение гречке, пшену и рису);
- постное мясо, рыбу или птицу (готовить их лучше на пару или варить);
- диетические хлебцы без соли и сахара;
- свежие, вареные, запеченные, приготовленные на пару овощи и фрукты.
Народным лечением в случае аллергической пневмонии заниматься нельзя, так как многие травы содержат пыльцу или активные вещества, вызывающие иммунный ответ. Они только усугубят ситуацию.
Для снятия воспаления легких после аллергической реакции также могут назначить физиотерапию, например, отдых в лесном санатории, прогревание грудной клетки инфракрасным облучением, дыхательную гимнастику, массаж и другие процедуры.
Аллергическое воспаление легких – это отчаянная попытка иммунной системы защитить организм от опасного, по ее мнению, аллергена, но часто такая защита приводит к опасным последствиям, ведь воспалительная реакция вызывает отек слизистой этих органов и дышать становится намного сложнее. Нужно помнить симптомы этой патологии и знать меры первой помощи, чтобы вовремя с ней справиться.
Источник
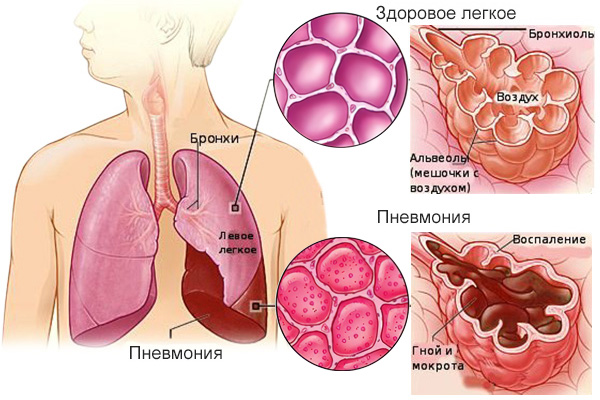
Пневмония – это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями. Поэтому так важно знать все признаки, которыми проявляется болезнь.
Причина пневмонии – это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
МКБ-10: J12, J13, J14, J15, J16, J17, J18, P23.
МКБ-9: 480-486, 770.0
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Как распознать самые первые признаки начинающейся пневмонии?
На ранней стадии развития болезни симптомы могут иметь разную интенсивность. Значение имеет возраст человека, состояние его иммунной системы, особенности организма в целом. Пневмония может манифестировать остро, при этом самочувствие больного резко ухудшается. В других клинических случаях болезнь развивается медленно, в течение нескольких дней или даже недель.
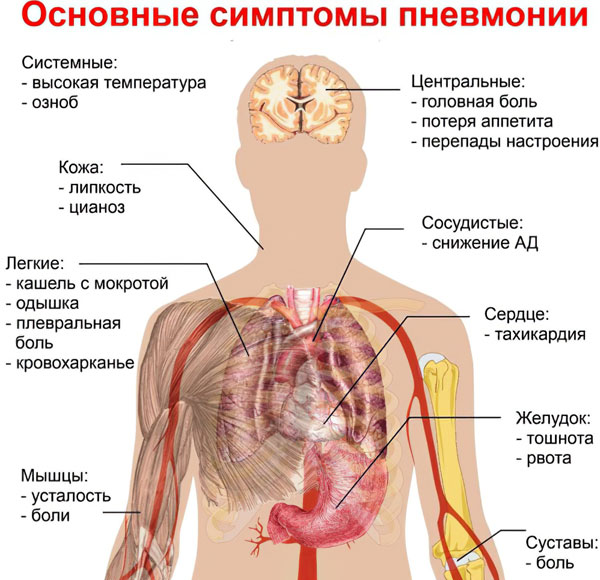
Первые симптомы, позволяющие заподозрить пневмонию:
Кашель, сохраняющийся в течение нескольких дней или недель. С течением времени он не прекращается, а набирает силу. Кашель может быть разным: с мокротой или без, частым и редким.
Гипертермическая реакция. Не исключена лихорадка с повышением температуры тела до 39-40 градусов. В других случаях она сохраняется на уровне субфебрилитета (37 – 37,5 градусов).
Одышка, чувство нехватки воздуха.
Повышенная утомляемость.
Хрипота.
Ринит, боль и першение в горле.
Спутанность сознания.
Нежелание принимать пищу, тошнота, разжижение стула.
С момента заражения и до появления первых симптомов может пройти от 2 до 4 дней. Когда инкубационный период завершится, появятся первые признаки заболевания. Чтобы не допустить его прогрессирования, необходимо сразу же обратиться к специалисту.
Врач аллерголог-иммунолог Ильинцева Н. В. в МЦ Аллегрис: кашель или пневмония?
Симптомы пневмонии у взрослого человека
Факторами, спровоцировавшими развитие болезни у взрослого человека, могут стать:
Снижение иммунитета.
Переохлаждение организма.
Инфекционные заболевания: грипп, воспаление бронхов и пр.
На первый план выходит сильный кашель. Именно он является главным симптомом болезни. Кашель может быть сухим, но чаще всего он сопровождается отделением мокроты. Слизь вязкая, может иметь желтоватый или зеленоватый оттенок. При повреждении альвеол в мокроте видны прожилки крови.
Чуть позже к кашлю присоединяются другие симптомы:
Боль в груди.
Повышение температуры тела.
Невозможность совершить глубокий вдох.
Озноб.
Учащенное сердцебиение и пр.
Клиническая картина пневмонии может различаться, в зависимости от конкретной истории болезни.
Специалисты выделяют 4 возможных варианта ее течения:
Начало заболевания напоминает обычное ОРЗ или грипп. У человека резко повышается температура тела, он чувствует слабость, боль в мышцах. Сначала появляется сухой кашель, который позже становится влажным. Больного знобит, начинают беспокоить боли в грудной клетке, одышка, ощущение нехватки воздуха.
Болезнь манифестирует с незначительного повышения температуры на 0,5 градуса. Кашель влажный, в грудной клетке слышны хрипы. Человек испытывает слабость, у него болит голова.
Заболевание может протекать скрыто. При этом температура тела остается в норме, кашель не беспокоит. Единственным симптомом является недомогание, которое можно принять за обычную усталость. Пневмонию обнаруживают случайно, при проведении ежегодной флюорографии.
Пневмония может иметь затяжной характер, при котором острая фаза сменяется ремиссией. Когда болезнь приглушается, человека беспокоит только сухой кашель. При обострении повышается температура тела, начинает отделяться мокрота, появляется боль в груди.
Самостоятельно дифференцировать воспаление легких от других болезней органов дыхательной системы сложно. Натолкнуть на мысль о пневмонии должен кашель с мокротой, который не проходит с течением времени, а становится лишь сильнее. Также должно настораживать повышение температуры тела, озноб, сильная слабость.
Определяющим симптомом развивающейся пневмонии является невозможность набрать полную грудь воздуха. Каждый глубокий вдох сопровождается кашлем или болью. Выставить диагноз при обычном осмотре невозможно. Для подтверждения пневмонии необходима качественная диагностика.
Симптомы пневмонии определяются возбудителем болезни. Тяжелее всего протекает пневмония на фоне гриппа H1N1 и при поражении легких легионеллами. Такая пневмония протекает в острой форме, сопровождается осложнениями, которые плохо поддаются лечению.
Отличительные признаки пневмонии у подростков
Причины пневмонии у подростков не отличаются от тех, которые вызывают болезнь у взрослых людей. Спровоцировать ее могут вирусы или бактерии, вероятность воспаления выше на фоне сниженного иммунитета.
Главным симптомом, который должен настораживать, является кашель. Чаще всего он сухой с небольшим количеством мокроты, имеющей цвет ржавчины.
К другим признакам заболевания относятся:
Резкое ухудшение самочувствия.
Повышение температуры.
Одышка и затрудненное дыхание.
Боль в области грудной клетки, которая усиливается при кашле и при попытке совершить глубокий вдох.
Упадок сил, немотивированная усталость.
Ночная потливость.
Симптомы воспаления легких будут отличаться, в зависимости от источника инфекции:
Если пневмония спровоцирована стрептококками или стафилококками, у больного на первый план выходит сильный кашель. Температура тела повышается до субфебрильных отметок, усиливаются боли в грудной клетке.
Когда болезнь – это следствие поражения легких вирусами, температура тела повышается внезапно. Чаще всего наблюдается лихорадка, с сильным кашлем и пенистой кровянистой мокротой.
Незначительное повышение температуры тела, озноб, суставные и мышечные боли, повышенная потливость и бледность кожи – все это признаки атипичной пневмонии. Ее возбудители: микоплазмы, легионеллы, хламидии.
У детей в возрасте от 13 до 17 лет пневмония протекает легче, чем у взрослых и пожилых. Как правило, прогноз благоприятный, но он значительно ухудшается при ослаблении организма хроническими болезнями или иммунодефицитными состояниями.
Отличия у пожилых людей

Пневмония у пожилых людей диагностируется часто, что связано с ослаблением иммунитета и ухудшением защитных функций дыхательной системы. Чем старше пациент, тем больше он уязвим перед инфекциями.
Первым признаком болезни становится кашель. Он сухой, мокрота отделяется в минимальных количествах.
Особую опасность пневмония представляет для пациентов с болезнью Альцгеймера, со слабым иммунитетом, с инсультом в анамнезе. У них кашлевой рефлекс ослаблен, из-за чего болезнь может долгое время оставаться недиагностированной.
Ярким симптомом воспаления легких у людей в возрасте является выраженная одышка. Она беспокоит человека даже после минимальной физической нагрузки, может появиться в состоянии покоя. Температура тела чаще всего повышена, но в 20% случаях она может оставаться в пределах нормы.
Иногда первым признаком болезни становится апатия, которая сопровождается хронической усталостью, дневной сонливостью, отказом от пищи. Человек перестает интересоваться происходящими вокруг него событиями, теряет интерес к волновавшим раньше делам. Нередко к перечисленным симптомам добавляется недержание мочи. В такой ситуации часто выставляется неверный диагноз – старческое слабоумие. Врача должны насторожить обострения хронических заболеваний, прогрессирование сахарного диабета или сердечной недостаточности.
Если у больного отсутствует кашель, не повышается температура тела, прогноз менее благоприятный. Несвоевременно выставленный диагноз приводит к развитию осложнений.
Пневмония у пожилых лежачих больных – серьезная проблема, с которой сталкиваются во всем мире. Риск развития отека легких повышается на фоне сердечной недостаточности, эмфиземы легких и ХОБЛ.
Как распознать пневмонию у детей?

У детей пневмония редко развивается как первичная патология. Чаще она является следствием перенесенной простуды, гриппа, бронхита и пр. Родители должны внимательно следить за самочувствием ребенка, чтобы вовремя обнаружить у него симптомы воспаления легких и начать лечение.
Пневмония у детей начинается с недомогания и слабости. Позже присоединяется температура, усиливается потливость, пропадает аппетит. Дыхание становится учащенным. В минуту количество вдохов-выдохов может достигать 50 и более, при норме в 20-40.
Симптомы, по которым у ребенка можно заподозрить пневмонию:
После перенесенного ОРВИ или гриппа наступает временное улучшение, сменяющееся резким ухудшением со скачком температуры и слабостью.
У ребенка появляется одышка.
На фоне кашля и насморка наблюдается необычная бледность кожных покровов.
Температура повышена, а жаропонижающие препараты дают кратковременное облегчение.
Дети младше года становятся вялыми, капризными, спят дольше, чем обычно, отказываются от еды.
Отличительные симптомы разных видов пневмонии
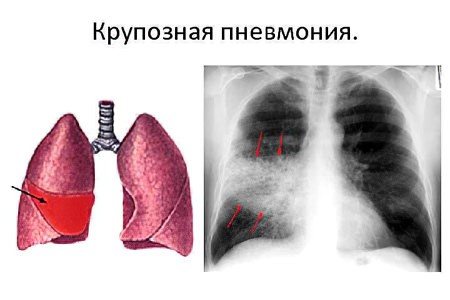
В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
Лихорадка.
Односторонняя боль в грудной клетке, которая усиливается при вдохе.
Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
Одышка и сухой кашель, который все время усиливается.
Посинение губ.
Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
Тахикардия, одышка.
Тяжелое дыхание.
Ринит.
Ослабление иммунитета, слабовыраженные симптомы интоксикации.
Похудание, отсутствие желания принимать пищу.
Ночная потливость.
Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Отличия пневмонии от бронхита
Бронхит и пневмония – это разные заболевания, поражающие ограны дыхания. Они имеют схожие симптомы, поэтому дифференцировать их бывает сложно.
Основные отличия:
В 90% случаев бронхит вызывают вирусы, а пневмонию – бактерии.
Температура тела при воспалении бронхов редко повышается до лихорадочных отметок.
Мокрота при бронхите светлая. У больных пневмонией она отдает зеленью или желтизной, возможно появление в ней крови.
При бронхите хрипы в легких сухие, а при пневмонии влажные.
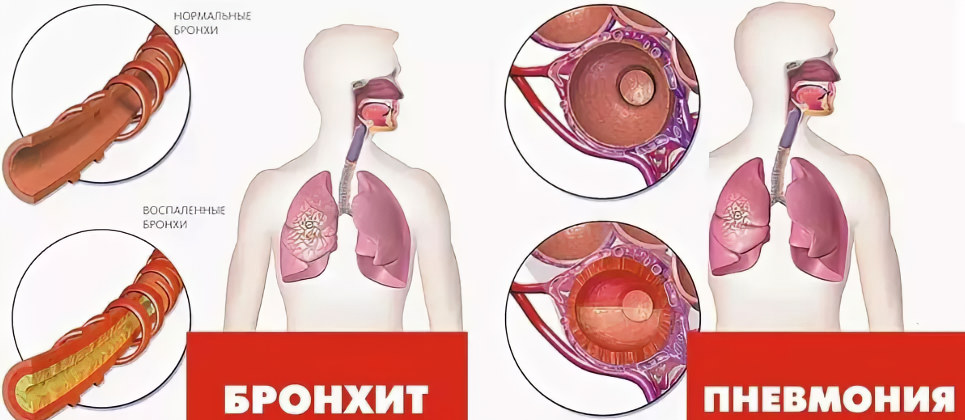
Самостоятельно отличить пневмонию и бронхит невозможно, необходима консультация специалиста.
Может ли быть пневмония без симптомов?
Пневмония без симптомов, либо с минимальным набором признаков может развиваться у людей с ослабленным иммунитетом. Такая же клиническая картина наблюдается при атипичном течении болезни.
Часто симптомы пневмонии отсутствуют у пожилых людей. Однако полное отсутствие каких-либо признаков – большая редкость. Организм все равно дает сигналы о развивающейся болезни. Это может проявляться потливостью, утомляемостью, снижением иммунитета, одышкой, учащенным сердцебиением. Главное, следить за своим здоровьем и не затягивать с обращением к доктору.
Симптомы, при которых нужно вызвать врача
Врача необходимо вызвать на дом при появлении следующих симптомов:
Кашель начал проходить, но потом внезапно усилился.
Дыхание участилось, появилась одышка.
При глубоком вдохе беспокоят боли в груди.
Мокрота имеет желтый, зеленый или коричневый цвет.
Температура тела не сбивается лекарственными средствами, держится на отметке в 38 градусов и выше.
Кожные покровы бледнеют.
Поводом для вызова специалиста должно стать сочетание 3 и более симптомов.
Симптомы, при которых нужно звонить в скорую
Звонить в скорую помощь нужно в следующих случаях:
Сознание спутано, больной бредит, у него нарушена координация.
Дыхание тяжелое, учащенное.
Верхнее давление опускается ниже 90 мм. рт. ст.
Нижнее давление опустилось до 60 мм. рт. ст.
Если у человека имеется хотя бы 1-2 призна?
