Аллергия при воспалении кишечника
Аллергия и кишечник
 Пищеварительная система человека – это сложный функциональный комплекс, в задачи которого входит не только переваривание поглощенной еды с последующим удалением балластных компонентов.
Пищеварительная система человека – это сложный функциональный комплекс, в задачи которого входит не только переваривание поглощенной еды с последующим удалением балластных компонентов.
Кишечник с первых дней жизни (а до этого – внутриутробно) влияет на формирование иммунного ответа.
От того, насколько стабилен и сбалансирован состав микрофлоры, начинающей населять стерильную поверхность слизистой оболочки пищеварительного тракта новорожденного, зависит и становление защитных механизмов, и их активность в будущем.
Таким образом, предпосылки для возникновения нарушений в иммунной системе появляются еще в раннем детском возрасте. Незрелый организм маленького ребенка вынужден адаптироваться к новым, порой враждебным для него условиям. Вначале справиться с угрозами помогает защита, полученная от матери (антитела, или специальные белковые комплексы, передаются через плаценту и с грудным молоком). Однако ее хватает лишь на несколько месяцев – после истечения этого срока ребенку нужно располагать уже собственным, пусть и несовершенным иммунитетом.
Желудочно-кишечный тракт – это физиологический барьер для антигенов, то есть чужеродных организму веществ. Он ежедневно задерживает сотни и тысячи патогенов – таких как:
- вирусы;
- бактерии;
- паразиты;
- пищевые белки.
Микробная флора, заселяющая кишечник, активно участвует в поддержании местного (локального) и общего (системного) иммунитета. Она вступает во взаимодействие с клетками лимфоидной ткани (физиологической структуры, выполняющей защитную функцию) – в этом исследователи видят основу взаимосвязи системы «аллергия и кишечник». Если флора нормальная и включает преимущественно «правильные» типы микроорганизмов (бифидо- и лактобактерии и др.), иммунитет реагирует только на нужные антигены – например, инфекционные агенты. А механизм формирования толерантности, то есть невосприимчивости к белкам, поступающим с пищей, работает слаженно и точно.
В то же самое время аллергия как патологически обостренная чувствительность к антигенам пищи, шерсти и слюны животных, косметики, бытовой пыли и других сред может быть связана с изменением соотношения полезной и условно-патогенной флоры, или дисбактериозом. Последняя группа в кишечнике живет всегда, но если «правильные» микробы преобладают, не представляет опасности. Однако в определенных обстоятельствах происходит резкое увеличение колоний неблагоприятных микроорганизмов, подавить их рост больше не удается, что влияет на процессы пищеварения и иммунной защиты.
Почему возникает аллергия от кишечника?
Ее развитие объясняется наличием у пациента дисбактериоза – состояния, обусловленного преобладанием в кишечнике условно-патогенной микрофлоры. Эта группа бактерий, в отличие от «правильной», не помогает реализовать иммунную толерантность, а напротив, способствует возникновению сенсибилизации – обостренной чувствительности специфического характера (по отношению к конкретным антигенам). Если она формируется, возникают иммунные реакции. Изначально защитные, они становятся опасными и, атакуя ненужную цель, повреждают собственные ткани организма, провоцируя аллергическое воспаление.
Однако дисбактериоз – это не окончательный диагноз, так как нарушение состава микроорганизмов – вовсе не самостоятельное заболевание. Во многих научных работах подчеркивается вторичный характер этой патологии – она формируется в результате таких причин как:
-
 Заболевания пищеварительной системы (энтерит, колит, муковисцидоз, целиакия, лактазная недостаточность).
Заболевания пищеварительной системы (энтерит, колит, муковисцидоз, целиакия, лактазная недостаточность). - Нерациональное питание, применение антибактериальных препаратов (особенно важно для детей в первые месяцы жизни).
- Позднее прикладывание к груди или отсутствие естественного вскармливания.
- Длительное пребывание новорожденного в условиях медицинского учреждения (где могло произойти заселение кишечника неблагоприятными микроорганизмами).
- Инфекции у матери и ребенка, осложненное течение беременности и родов.
Аллергия может быть как следствием, так и первичной причиной развития дисбактериоза.
Она формируется не только из-за изменения состава микрофлоры – это лишь один из факторов. Имеет значение наследственная предрасположенность, массивное поступление антигенов на фоне ослабления иммунитета (инфекции, неправильно составленный рацион, применение лекарств). Если триггеры (провоцирующие факторы) объединяются, результатом становится возникновение чувствительности. При этом нарушение физиологического барьера кишечника может сыграть решающую роль.
Симптомы
Аллергия, обусловленная нарушениями со стороны пищеварительной системы, может проявляться по-разному, и вовсе не ограничивается признаками поражения желудка и кишечника. Реакцию могут вызывать следующие группы антигенов:
- пищевые (рыба, коровье молоко, цитрусовые, арахис);
- ингаляционные (шерсть животных, бытовая пыль, пыльца);
- лекарственные (антибиотики, витамины, нестероидные противовоспалительные препараты);
- инфекционные (бактерии, вирусы, грибы, паразиты);
- контактные (металлы, химикаты, косметика, латекс).
Есть несколько основных форм течения, развивающихся при чувствительности к названным триггерам. Рассмотрим их подробнее.
Атопический дерматит
Это заболевание, в основе развития которого лежит наследственная предрасположенность – то есть наличие генов, обусловливающих избыточную продукцию антител класса IgE. У детей первых лет жизни наиболее значимую роль играют белки, получаемые с пищей: молоком, яйцами, злаками. Именно в это время дисбактериоз кишечника может привести к существенным изменениям иммунного ответа и развитию заболевания, для которого характерны такие симптомы как:
-
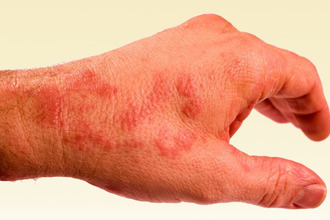 Сыпь на коже. Она представлена узелками, пузырьками, пятнами, бляшками; элементы часто мокнут, покрываются корочками. Области локализации – лицо (без поражения носогубного треугольника), конечности, ягодицы, разные участки туловища.
Сыпь на коже. Она представлена узелками, пузырьками, пятнами, бляшками; элементы часто мокнут, покрываются корочками. Области локализации – лицо (без поражения носогубного треугольника), конечности, ягодицы, разные участки туловища. - Зуд. Достаточно сильный, приводит к расчесам, следы которых можно видеть на коже пациентов даже при быстром осмотре.
- Сухость. Больные жалуются на стянутость, шелушение, порой – возникновение трещин.
Также характерно утолщение кожи и усиление ее рисунка (лихенификация), наличие участков покраснения, эрозий. Вероятно поражение ногтевых пластин.
Крапивница
Это патология, проявляющаяся остро – в виде единичного эпизода или рецидивирующих признаков (стихание симптомов, а затем – возобновление спустя небольшой промежуток времени). Ее характеризуют такие изменения кожи как:
- покраснение;
- отек;
- зуд;
- сыпь.
Все нарушения возникают внезапно – «кишечная аллергия» может обусловить сенсибилизацию к пыльце растений или пище; контакт с провоцирующим веществом приводит к практически мгновенному развитию симптомов. Впрочем, сохраняются они недолго – чаще всего несколько часов (до суток). Сыпь представлена волдырями, имеющими красный или фарфоровый цвет. Они очень сильно чешутся и могут быть мелкими или большими, часто сливаются между собой.
Аллергический риноконъюнктивит
Это комплексное поражение слизистой оболочки носа и глаз. Симптомы возникают остро, быстро нарастают. Аллергия кишечника проявляется такими признаками как:
- Покраснение.
- Зуд.
- Слезотечение.
- Обильное выделение слизистого секрета из носа.
- Приступообразное чихание.
- Отек (особенно заметен на веках, которые иногда почти смыкаются).
Характерно наличие неблагоприятных изменений с обеих сторон. Не всегда возникает ярко выраженный насморк – в некоторых случаях слизь стекает по задней стенке глотки, тогда как нос не дышит из-за отека. Расчесывание глаз, спровоцированное зудом, может служить причиной присоединения вторичной инфекции (характерна болезненность, появление гноя).
Аллергический энтероколит
 В простом понимании это расстройство функций кишечника, вызванное воспалительным процессом, обусловленным контактом с провоцирующими веществами. Может проявляться следующими изменениями:
В простом понимании это расстройство функций кишечника, вызванное воспалительным процессом, обусловленным контактом с провоцирующими веществами. Может проявляться следующими изменениями:
- снижение или отсутствие аппетита;
- тошнота, рвота;
- боль в животе;
- метеоризм;
- диарея.
Аллергия кишечника протекает остро или хронически, может приводить к истощению, развитию анемии (снижению показателей эритроцитов и гемоглобина крови).
У некоторых пациентов наблюдается запор, то есть задержка каловых масс в кишечнике. Так как своевременное очищение от балластных веществ невозможно, происходит интоксикация – всасывание в кровь продуктов распада и отравление организма. Это усугубляет нарушения пищеварения, дисбактериоз и, в свою очередь, индивидуальную непереносимость – возникает «порочный круг».
Лечение
Дисбаланс микрофлоры кишечника – это вторичное нарушение; целью терапии является воздействие на первопричину возникновения патологического процесса. Это может быть воспаление (не всегда инфекционной природы), ферментная недостаточность, функциональные изменения – например, неэффективная моторика пищеварительного тракта. Основной провоцирующий фактор нужно устранить; для этого используются способы, описанные в таблице:
| Методы | |||||
|---|---|---|---|---|---|
| Основные | Дополнительные | ||||
| Элиминация | Применение противоаллергических препаратов | Диета | Использование пробиотиков | Лечение первичной патологии пищеварительного тракта | |
| Цель | Уберечь чувствительный организм от контакта с триггером. | Прекратить развитие реакции и убрать симптомы | Улучшить состояние желудка, кишечника, исключить раздражение слизистой оболочки. | Коррекция состава микрофлоры и качества иммунного ответа | Снижение активности воспалительного процесса, нормализация функции кишечника |
| Алгоритм выполнения | Устранение провоцирующих веществ из зоны соприкосновения: влажная уборка пыли, отказ от употребления причинно-значимого пищевого продукта, содержания животных, отъезд в безопасный регион во время пыления растений. | Назначение таблеток, мазей, капель с антигистаминными (Зиртек, Фенистил), кромонами (Интал, Кетотифен) и топическими глюкокортикостеродами (Элоком, Мометазон) на ограниченный период времени (несколько дней, недель). В острой стадии могут понадобиться сорбенты (Смекта, Белый уголь). | Рекомендуется готовить на пару, варить, тушить или запекать еду. Стоит выбирать продукты, богатые клетчаткой (овощи, фрукты, крупы), а также пищу с низким уровнем аллергенности (исключив цитрусовые, томаты, морепродукты, арахис). Нельзя есть острые приправы, употреблять газированные напитки, алкоголь, жирные и жареные блюда. | Прием препаратов, содержащих полезные бактерии и вещества, стимулирующие их рост (Лацидофил, Бифиформ, Лактулоза, Хилак форте). | Необходимо рациональное питание, прием медикаментов: прокинетиков (Мотилиум), ферментов (Мезим), иногда – антибиотиков (Имипенем). |
Таким образом, нет единственного лекарства – нужен комплексный подход.
Не стоит использовать чрезмерно агрессивные методы – например, противопоказана чистка кишечника с помощью голодания.
Она приводит к возникновению дефектов слизистой оболочки пищеварительного тракта, истощению, анемии, снижает сопротивляемость инфекциям и, в целом, не дает того эффекта, которого можно добиться с помощью коррекции рациона (при нормальной его калорийности) и адекватной лекарственной терапии.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Иногда люди страдают от дискомфортных ощущений, которые вызваны периодической сильной болью в животе, тошнотой, запором или же диареей. Чаще всего такие проявления списывают на банальное расстройство пищеварения, но проблема может быть намного серьёзней – воспаление кишечника. Важно своевременно диагностировать заболевание и начать правильное лечение.
Почему воспаляется кишечник – причины
Для начала следует отметить, что воспаление кишечника – это общий термин. Воспаляться могут разные его отделы, и каждое такое патологическое состояние имеет конкретный диагноз и лечение.
Развитию воспаления могут предшествовать следующие факторы:
- Инфекция различной природы. Вызвать заболевание могут как бактерии, так и вирусы или же простейшие. Частыми возбудителями являются дизентерийная амёба, rotavirus, кишечная палочка, сальмонелла или бактерии рода Shigella.
- Наличие в ЖКТ гельминтов. Их токсины разрушающе воздействуют на клетки кишечника.
- Автоиммунные заболевания. Нарушения в работе иммунной системы может спровоцировать выработку специфических антител, которые будут распознавать эпителиоциты кишечника чужеродными. Соответственно, будет происходить их уничтожение. Причиной патологического состояния может быть болезнь Крона или же неспецифический язвенный колит.
- Предрасположенность. Те или иные нарушения в работе ЖКТ могут передаваться по наследству. Как правило, такие патологии не поддаются лечению, но возможна определённая поддерживающая терапия или же специальная диета.
- Неправильная диета или же злоупотребление некоторыми продуктами. Частые переедания или недоедания могут негативно сказаться на пищеварении. Употребление острой или же жирной пищи может спровоцировать развитие патологических состояний разных отделов кишечника.
- Нарушение кровотока в кишечнике. Происходит вследствие развития атеросклероза или сужения просвета артерии. Это приводит к некрозу клеток слизистой.
- Нарушение микробиоты. В кишечном тракте постоянно находятся живые микроорганизмы, которые способствуют пищеварению. Но при повышении количества некоторых видов бактерий, которые считаются условно-патогенными, может начаться воспалительный процесс.
- Длительное лечение лекарственными препаратами. Некоторые медикаменты негативно воздействуют на слизистую оболочку ЖКТ.
- Сильное пищевое отравление или отравление токсическими веществами.
- Избыточный вес. Ни для кого не секрет, что лишний вес появляется или вызывают нарушения гормонального фона. Неправильная выработка ферментов влечёт за собой возникновения различных заболеваний, которые могут негативно влиять на пищеварительную систему.
- Облучение высокими дозами радиации. Ионизирующее излучение вызывает гибель клеток организма, в том числе и клеток слизистой кишечника.
- Некоторые болезни желудочно-кишечного тракта: дискинезия желчных протоков, гепатит, панкреатит, гастрит и другие.
При воспалении происходит некроз клеток кишечника, вследствие чего развивается гиперемия (увеличение кровоснабжения), и появляется боль. Соответственно, пораженный участок не может выполнять свою функцию: вырабатывать ферменты и всасывать питательные соединения.
Воспаление кишечника (толстого, тонкого) у взрослых: симптомы, причины, лечение
Виды воспалений у ребенка, взрослого
У взрослого человек, а также у малыша (даже у младенца) независимо от пола возникает с одинаковой частотой воспаление кишечника. Симптомы для каждого отдела ЖКТ разные и имеют определённые названия.
Тонкий кишечник
В тонком кишечнике выделяют 3 отдела:
- Двенадцатиперстная кишка. Это начальный отдел кишечника, который идёт после желудка. Его длина составляет приблизительно 12 поперечников пальца. Отсюда и название отдела.
- Тощая кишка. Находится после 12-перстной и формирует средний отдел тонкого кишечника. Её название связано с тем, что во время вскрытия трупов этот орган был пустой.
- Подвздошная кишка. Это последний отдел тонкой кишки, переходящий в подвздошной ямке в слепую кишку.
Воспаляться может как один отдел, так и несколько. Воспаление же всего тонкого кишечника называется энтеритом.
Энтерит может протекать в скрытой форме, а обостряться при употреблении алкогольных напитков или же неправильной диете. Чаще всего такая патология развивается как следствие бактериальных инфекций: сальмонеллёз или же холера. Также энтерит может сопровождать некоторые заболевания ЖКТ: панкреатит, гепатит или же холецистит. Если не предпринимать никакого лечения, болезнь может перейти в хроническую стадию, что приведёт к атрофии тонкого кишечника.
Двенадцатиперстная кишка
Воспаление двенадцатиперстной кишки называется дуоденитом. При развитии воспаления верхнего отдела кишки, в таком случае симптомы очень схожи с язвенной болезнью. При поражении нижнего отдела признаки заболевания напоминают холецистит, а также панкреатит.
Сопровождается дуоденит следующими симптомами:
- тошнота;
- рвота;
- изжога;
- сильная боль в животе (в области желудка);
- отрыжка;
- слабость.
Тощая
Еюнит, или воспаление тощей кишки, сопровождается энтеральной недостаточностью, интоксикацией, резкой болью в животе, а также диареей. Чаще всего еюнит развивается вместе с дуоденитом или же илеитом. Как отдельное заболевание возникает очень редко.
Во время воспалительного процесса происходит заметное укорочение ворсинчатого эпителия, что значительно уменьшает площадь всасывания питательных веществ. Также сопровождается значительной отёчностью, сглаживанием эпителия, что влечёт за собой атрофию.
ОБРАТИТЕ ВНИМАНИЕ! Установить еюнит довольно сложно, это связано с тем, что все симптомы, а также гистологические показатели очень схожи с целиакией или же лактазной недостаточностью.
Подвздошная
Воспаление подвздошной кишки носит название илеит. Заболевание сопровождается:
- повышением температуры до субфебрильных значений (37,1-38,0ºС);
- резкой болью в животе;
- слабостью;
- общим недомоганием;
- уменьшением секреции ферментов кишечного тракта.
ВАЖНО! Зачастую илеит развивается у молодых людей от 20 до 40 лет, проживающих в городе.
Толстый кишечник
В толстом кишечнике выделяют три отдела:
- Слепая кишка. Проксимальный отдел толстого кишечника, имеющий в своём составе аппендикс.
- Ободочная кишка. В ней выделяют восходящую, поперечную, нисходящую и сигмовидную.
- Прямая кишка. Дистальный отдел ЖКТ, заканчивающийся анальным сфинктером.
Главная функция этой части кишечника – всасывание жидкости и формирование каловых масс.
Запущенное воспаление толстой кишки, охватывающее все его отделы, называется неспецифическим язвенным колитом. Характеризуется образованием язв. Чаще всего такая патология развивается после перенесения некоторых вирусных заболеваний.
Слепая
Воспаление слепой кишки называется тифлитом. Зачастую тифлит является начальным этапом воспалительного процесса. Заболевание сопровождается болью с правой стороны:
- спустя 6 часов после приёма еды;
- при длительном стоянии;
- если лежать на левом боку.
ВАЖНО! Довольно часто боль может переходить в поясницу.
Также тифлит сопровождается следующими симптомами:
- частая отрыжка;
- нарушение аппетита;
- метеоризм;
- вздутие;
- увеличение температуры до 38ºС;
- запор, который чередуется поносом.
Аппендицит – воспаление аппендикса. Его причиной являются микроорганизмы, которые начинают интенсивно размножаться в аппендиксе. Сопровождается острой болью в правом боку.
ИНТЕРЕСНО! Раньше маленьким детям специально удаляли аппендикс во избежание развития аппендицита в последующем. Но исследования показали, что это повлекло за собой значительное снижение иммунитета.
Ободочная кишка
Воспаление развивается при неспецифическом язвенном колите и болезни Крона.
При колите образуются язвы, а также в запущенной стадии происходит некроз эпителиальных тканей. Симптомами патологического состояния является:
- кровь в кале;
- диарея;
- частые позывы к испражнению.
При болезни Крона появляются язвы, которые затем преобразуются в рубцы. Сопровождается такими признаками:
- диарея, которая длится больше 6 месяцев;
- резкое похудение;
- отсутствие аппетита;
- боль в животе.
ВАЖНО! При болезни Крона воспаляются все слои ободочной кишки.
Болезнь Крона. Воспаление кишечника. Жить здорово! (01.11.2016)
Сигмовидная
Сигмоидит – это воспаление сигмовидной кишки. Зачастую заболевание возникает вместе с проктитом или же другими патологиями в кишечнике. Поражаться могут все слои кишки, при этом наиболее лёгкая форма болезни, сопровождающаяся воспалением только эпителиального слоя, называется катаральным. Также выделяют эрозивную и язвенную форму.
При тяжёлой стадии может развиться перисигмоидит с образованием спаек между петлями кишечника.
Симптомы, характеризующие воспаление сигмовидной кишки:
- резкая боль в левом боку;
- отсутствие аппетита;
- диарея, иногда запор;
- ухудшение общего самочувствия.
Прямая
Воспаление прямой кишки имеет название проктит. Характеризуется рядом симптомов, которые возникают спонтанно:
- запор;
- боль во время акта дефекации;
- наличие крови или же гноя в каловых массах;
- диарея;
- повышение температуры.
Воспаление желудочно-кишечного тракта и аллергия – взаимосвязь
Воспаление ЖКТ зависит от наличия аллергической реакции. Было выявлено, что при увеличении количества некоторых бактерий в кишечнике, например, рода Clostridium и Escherichia происходит не только воспалительный процесс, но и увеличивается риск развития такой болезни, как кишечная аллергия. Такие представители микробиоты способствуют возникновению нарушения кишечного барьера, из-за чего белки больших размеров могут проникать в кровяное русло. Вследствие этого иммуноглобулины могут их определять как чужеродные. Из-за этого развивается воспалительный процесс – аллергия, которая имеет прямую связь с воспалением кишечника.
Как проявляются воспалительные процессы – симптомы
Как можно было понять из вышеуказанного, некоторые воспаления определённых отделов имеют свою симптоматику. Тем не менее для каждого из них характерны общие признаки, а именно:
- боли в животе – они возникают спонтанно и не имеют определённой локализации;
- тошнота и рвота – появляется, как правило, сразу же после приёма пищи или спустя короткое время;
- вздутие – поскольку нарушается выработка пищеварительных ферментов, то недостаточная переработка пищи приводит к образованию газов;
- диарея или запоры – такие нарушения пищеварения могут чередоваться или же проявляться по отдельности;
- резкая потеря веса – при нарушении структуры ворсинок эпителия кишечника ЖКТ не может выполнять свою функцию надлежащим образом, вследствие чего взрослый или детский организм не может получать все необходимые питательные вещества;
- анемия – из-за нарушения всасывания соединений из тонкого кишечника в кровь организм не получает в нужном количестве такой микроэлемент, как железо, вследствие чего развивается малокровие.
Диагностика патологий кишечника
Для постановки правильного диагноза необходимо обратится к гастроэнтерологу. После сбора анамнеза и первичного осмотра, который включает пальпацию живота, пациенту будет назначен ряд анализов.
ВАЖНО! При подозрении воспаления какого-либо отдела кишечника назначаются те или иные методы диагностики. Это необходимо для того, чтобы исключить некоторые болезни ЖКТ или же половой системы у женщин.
Исследования, которые помогают выявить воспалительный процесс:
- Анализ крови. Определяется уровень лейкоцитов и скорость оседания эритроцитов (СОЕ). Высокие показатели свидетельствуют о наличии воспаления в организме.
- Копрограмма. Такой анализ каловых масс позволяет не только выявить воспалительный процесс в кишечнике, но также и установить его локализацию.
- Бактериологический анализ кала. С помощью него определяется состав микробиоты, входящие в слизь. При её дисбалансе назначаются соответствующие антибиотики в комплексе с пребиотиками.
- Колоноскопия – метод исследования толстой кишки на наличие патологий в структуре слизистых оболочек.
- Ректороманоскопия – с помощью эндоскопа проводится осмотр сигмовидной и прямой кишки.
- Фиброэзофагогастродуоденоскопия позволяет исследовать слизистую оболочку желудка и 12-перстной кишки на наличие язв или же других патологий. Проводится с помощью специального зонда, имеющего на своём конце камеру. Вводится он через рот.
- Видеокапсульная эндоскопия – самый современный метод исследования, который заключается в проглатывании пациентом специальной капсулы небольших размеров, имеющая в своём составе камеру, а также устройство для освещения стенок ЖКТ. Изображение выводится на экран с помощью радиоволн, которые передаёт датчик из капсулы.
ВАЖНО! При наличии нескольких симптомов рекомендуется обратиться к специалисту для постановки правильного диагноза и выявления причины. Только своевременное лечение позволяет избежать осложнений.
Воспаление прямой кишки: симптомы и лечение
Лечение воспалений
Для того чтобы вылечить воспаление кишечника, лечение должно основываться на результатах исследования. Только установив причину и локализацию заболевания можно гарантировать лечебный эффект и позитивный исход терапии.
Если воспалительный процесс, вызванный микроорганизмами, тогда назначаются соответствующие антибиотики.
ВАЖНО! При употреблении антимикробных препаратов рекомендуется параллельно принимать пребиотики. Это необходимо для восстановления нормальной микробиоты кишечника, а соответственно, возобновления его правильного функционирования.
Если же причиной воспаления является автоиммунная болезнь, в таком случае пациенту назначаются иммуносупрессоры.
ОБРАТИТЕ ВНИМАНИЕ! Употреблять какие-либо медикаментозные препараты следует только после назначения их лечащим врачом. При несоблюдении всех рекомендаций можно спровоцировать возникновение осложнений.
Зачастую воспаление кишечника лечится консервативными методами. К операционным вмешательствам прибегают крайне редко.
Лечить такое заболевание можно и народными средствами, но тогда необходимо проконсультироваться со специалистом.
ВАЖНО! Во время терапии и в целях профилактики рекомендуется соблюдать специальную диету.
Лечение кишечника. Как лечить кишечник народными средствами.
Диета при воспалительных процессах в кишечнике
Независимо от того, воспаление какого отдела кишечника диагностировано, диета должна предполагать отказ от тех продуктов в рационе, которые могут вызвать раздражение слизистой оболочки:
- острая еда;
- газированная вода;
- алкогольные напитки;
- жирная пища;
- консервы;
- блюда с большим содержанием приправ;
- копчёности.
Настоятельно рекомендуется употреблять вареную пищу, а также нежирное мясо. Также нужно много пить простой воды. Приём пищи должен быть частым – оптимальное количество 5-6 раз в день.
ОБРАТИТЕ ВНИМАНИЕ! Подробную диету назначает только врач-гастроэнтеролог исходя из поставленного диагноза.
Что делать для профилактики?
Чтобы уберечь себя от такого заболевания, рекомендуется соблюдать ряд правил:
- Правильно питаться (соблюдать сбалансированное питание с соотношением всех необходимых компонентов). Не употреблять продукты, которые могут вызывать аллергию или же содержать большое количество консервантов и т.п.
- Принимать лекарственные препараты только после назначения их лечащим врачом, учитывая их взаимодействие с другими веществами.
- Своевременно лечить заболевания, чтобы не допустить их переход в хроническую стадию.
- Избегать стрессовых ситуаций.
- Периодически проходить медицинские осмотры.
Воспаление кишечника – это серьёзное заболевание, которое требует своевременной диагностики и лечения. При правильном подходе можно избежать негативных последствий, а также предотвратить развитие такой болезни.
Источник
