Антибиотик для лечения воспаления в щитовидной железе
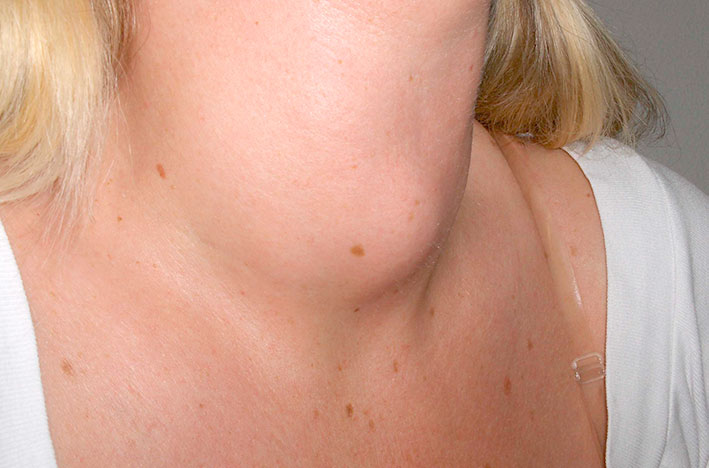
Щитовидная железа, находящаяся на шее и имеющая форму бабочки, вырабатывает гормоны, воздействующие на весь организм. Именно поэтому ее воспаление – тиреоидит – превращается в гормональную катастрофу.
Тиреоидит
Чем опасен тиреоидит
Заболевание воздействует на фолликулы щитовидной железы, в которых происходит выработка гормонов. Воспалительный процесс вначале вызывает увеличение гормональной функции, а потом происходит резкое истощение органа. При некоторых формах болезни разрастается уродливый зоб, достигающий больших размеров.
Поэтому после перенесенных простуд, воспалительных процессов, инфекций, родов, абортов и стрессов, провоцирующих тиреоидиты, нужно показаться эндокринологу и сдать анализы на гормоны щитовидки. Это позволит вовремя выявить болезнь, не допустив ее развития.
Существует несколько видов тиреоидитов, отличающихся проявлениями, но при этом одинаково опасных.
Острый и подострый тиреоидит
Острое воспаление возникает после перенесенных заболеваний ЛОР-органов, особенно тяжелых гнойных ангин. Микробы проникают из горла в ткани железы, где может сформироваться гнойник, который придется вскрывать.
Подострая форма болезни вызывается вирусами, попадающими в железу во время простуд. Обычно болезнь возникает не сразу, а примерно через две-три недели после ОРВИ или гриппа.
Вирусы и бактерии активируют иммунную систему, которая начинает с ними бороться с помощью специальных белков. В результате развивается воспаление тканей органа с появлением мелких уплотнений – гранулем. Железа увеличивается в размере, и находящиеся внутри неё фолликулы, продуцирующие гормоны, лопаются.
В кровь попадает огромное количество гормональных веществ, что приводит к их избытку – гипертиреозу, сопровождающемуся выпячиванием глазных яблок, нервной возбудимостью, перебоями в работе сердца, скачками артериального давления. У больных наблюдаются бессонница, дрожь, потливость, приливы жара.
Поднимается температура до 38–39 градусов, появляются боли при глотании, повороте головы, пережевывании пищи. Иногда до воспаленного органа больно дотронуться. Боль отдает в ухо, шею, затылок, нижнюю челюсть.
Через некоторое время симптомы гипертиреоза сменяются признаками истощения органа. Замедляются все функции – сердцебиение, движение крови, обмен веществ, вывод слизи и воды. Больные отекают, в их организме скапливаются шлаки и токсины, что приводит к плохому самочувствию, утомлению, разбитости. У женщин часто наблюдается нарушение менструальной функции.
Без врачебной помощи и назначения корректирующей гормональной терапии могут возникнуть тяжелейшие осложнения со стороны сердца, почек, печени, других органов.
Поэтому, если после гриппа и ангины появилось уплотнение на шее, возникли резкие подъемы давления, поднялась температура, появилось ощущение жара, тревожность, дрожание рук, потливость, нужно срочно обратиться к эндокринологу.
Аутоиммунный тиреоидит
Это воспаление железы, вызванное нарушением работы иммунной системы, провоцируется вирусными и микробными инфекциями. По неизвестным причинам иммунитет перестает дифференцировать «свои» и «чужие» белки, атакуя щитовидные ткани.
Аутоиммунное нарушение возникает также после родов и поздних прерываний беременности. Толчком служит гормональная перестройка, возникающая в эти периоды в организме женщины.
Болезнь достаточно распространена – на нее приходится 20-30% случаев патологий щитовидной железы. Недуг чаще поражает женщин, чем мужчин. Раньше аутоиммунный тиреоидит встречался в основном после 30 лет, но в последние годы он возникает даже у подростков и детей.
Стадии заболевания:
- Эутиреоидная – начальная, на которой проявления болезни еще не выражены. Имеется небольшое увеличение или снижение количества гормонов, которое компенсируется организмом. Больной, пока не сдаст анализы, не узнает, что у него развилось эндокринное заболевание.
- Субклиническая – на этой стадии за счет включения компенсаторных механизмов организма серьезных клинических проявлений тоже не наблюдается. Возможны незначительные признаки уменьшения или увеличения функции железы, на которые, как правило, никто не обращает внимания.
- Тиреотоксическая – сопровождается разрушением щитовидных структур – фолликулов, содержащих большое количество гормональных веществ. Возникает гиперфункция (тиреотоксикоз). В кровь попадают белки, оставшиеся от разрушенных щитовидных элементов, которые усиливают атаки иммунной системы. Заболевание быстро начинает прогрессировать.
- Гипотиреоидная – заключительная стадия болезни, при которой из-за массовой гибели структур, вырабатывающих гормоны, возникает ярко выраженный гормональный дефицит. У пациентов наблюдаются отечность, замедление обменных процессов, слабость, разбитость, снижение работоспособности, выпадение волос, зябкость. Развиваются отечность тканей вокруг глаз, увеличение массы, угнетение работы сердца, застойные явления в легких.
Виды аутоиммунных тиреоидитов:
- Зоб Хашимото – заболевание, при котором постепенно происходит снижение функции органа, сопровождающееся значительным падением уровня гормонов.
- Безболевой тиреоидит, отличающийся слабовыраженным безболезненным воспалением щитовидных тканей. Однако это не значит, что в организме пациента всё хорошо. При этой болезни происходит гибель клеточных структур, вызывающая вначале всплеск количества гормонов, а потом их дефицит.
- Послеродовый тиреоидит возникает на 8-10 неделе после рождения ребёнка. Заболевание может развиваться после поздних абортов и выкидышей.
Причина патологии – гормональная перестройка, которая не всегда происходит гладко. У женщины возникают нервозность, потеря веса, учащенное сердцебиение. Однако большинство списывает такие симптомы на послеродовую депрессию, утомление, связанное с уходом за ребенком, и другие причины. Тем более, что примерно через месяц симптомы болезни начинают стихать.
Однако через некоторое время женщина замечает слабость, понижение температуры, головные и мышечные боли, сухость кожи и выпадение волос, вызванные снижением выработки щитовидных гормонов.
Болезнь может протекать в атипичных формах, когда возникает выраженный тиреотоксикоз – Базедова болезнь, сопровождающаяся резким похудением, экзофтальмом – выпучиванием глазных яблок, а затем уровень гормонов не снижается.
В некоторых случаях происходит быстрая гибель фолликулов щитовидки, приводящая к выраженной гормональной недостаточности.
Тиреоидит Риделя
При этой болезни ткань железы замещается соединительной, не способной выделять гормоны. Причина заболевания – нарушение работы иммунной системы, по неясным причинам атакующей и уничтожающей щитовидные структуры.
Заболевание часто возникает после вирусных, бактериальных инфекций и сильного стресса. Увеличение щитовидки может происходить очень быстро.
Гипертрофированный орган сдавливает пищевод, трахею, нервные пучки и сосуды. Появляется ощущение «комка в горле», нехватки воздуха. Сдавливание нервов и сосудов приводит к стойким головным болям, скачкам АД, головокружению, плохому самочувствию, вызванным нарушением кровоснабжения головного мозга.
Большой зоб уродует шею, ухудшая внешний вид пациентов и добавляя психологические проблемы к физиологическим. При этом заболевании часто наблюдается злокачественное перерождение железы.
Осложнения тиреоидитов
Заболевание опасно осложнениями, самое тяжёлое из которых – тиреотоксический криз, при котором из-за гибели щитовидных структур резко увеличивается концентрация гормонов.
У больного повышается температура до 38-69 град, пульс увеличивается до 200 уд/мин, появляется проливной пот, приводящий к обезвоживанию.
Возникают нарушения работы центральной нервной системы, сердца, легких, появляются судороги. Больной жалуется на тошноту, рвоту, плохое самочувствие. Появляются проблемы с почками, сопровождающиеся прекращением выделения мочи. Все эти нарушения могут привести к гибели.
Тиреоидиты вызывают и другие серьезные осложнения:
- Бесплодие, спровоцированное нарушением работы яичников, связанных с функцией щитовидки. Иногда нарушается выработка гормонов, и у женщины появляются мужские признаки – оволосение (гирсутизм), отложение жира на животе и бедрах, огрубение голоса.
- Менструальная дисфункция, вплоть до полной аменореи – отсутствия месячных.
- Нарушения психики.
- Сердечные аритмии, выражающиеся трепетанием и замиранием сердца.
- Упорный кашель, вызванный вдавливанием щитовидкой дыхательных органов.
Диагностика тиреоидита
При постановке диагноза врач осматривает пациента, оценивая состояние железы. Орган может быть уменьшен, увеличен, иметь плотные включения, узлы, неровную форму. Обращается внимание на отечность, дрожание рук, потливость, эмоциональную нестабильность пациента. При повышенной концентрации гормонов щитовидки заметно выпячивание глазных яблок.
Для постановки диагноза и определения типа тиреоидита назначают:
- Анализы на гормоны щитовидной железы Т3, Т4, а также на тиреотропный гормон ТТГ, вырабатываемый гипофизом. Это позволяет обнаружить заболевание, выявить его стадию и назначить правильную гормональную корректировку.
- Анализ на антитела к клеткам железы и ферменту тиреопероксидазе, необходимому для синтеза гормонов.
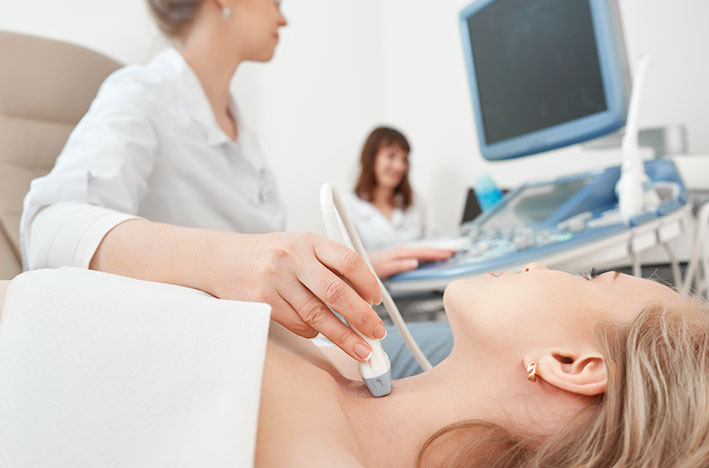
- УЗИ щитовидной железы, на котором видны её размеры, включения, патологические очаги.
- УЗИ надпочечников и поджелудочной железы. Показаны КТ или рентген гипофиза и гипоталамуса, расположенного в головном мозге. Эти обследования необходимы, поскольку вся эндокринная система взаимосвязана и неполадки в одном органе влияют на другие.
Для исключения начавшегося злокачественного перерождения железы берется биопсия – образец ткани, который затем направляется на клеточный анализ.
Лечение тиреоидитов
Назначаются гормоны, нормализующие функцию щитовидной железы, и препараты, гасящие избыточную функцию органа. Дозировки подбираются индивидуально согласно данным анализов и диагностик.
При аутоиммунных поражениях показаны лекарственные препараты, снижающие избыточную активность иммунной системы.
Применяются успокаивающие, сердечно-сосудистые, противокашлевые препараты, лекарства, нормализующие артериальное давление, улучшающие сон. При отеках назначаются мочегонные, улучшающие вывод жидкости из организма. При значительном увеличении размеров железы показано хирургическое лечение.
Пациентам, перенесшим тиреоидит или страдающим острой формой болезни, рекомендуется регулярно посещать эндокринолога. Врач проконтролирует состояние гормональной функции, вовремя назначит необходимые препараты.
Остальным нужно записаться к этому врачу после тяжёлых ЛОР-болезней, инфекций, стрессов, родов и абортов, которые могут вызвать тиреоидит.
Источник
Термином «тиреоидит» обозначают воспаление в ткани щитовидной железы. Это не какая-то одна болезнь, а группа заболеваний, вызванных разными причинами и проявляющихся разными симптомами.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Большинство видов тиреоидита возникают, когда щитовидную железу начинают атаковать собственные антитела организма, то есть по сути они являются аутоиммунными заболеваниями, как, например, ревматоидный артрит. Иногда причиной могут стать бактериальные и вирусные инфекции, прием некоторых лекарственных препаратов, таких как амиодарон и интерферон.
Какие бывают виды тиреоидитов?
Болезнь Хашимото — аутоиммунный тиреоидит, причины которого до конца неизвестны, основная версия — нарушение работы иммунитета вследствие генетических неполадок. Из-за воспаления щитовидная железа вырабатывает недостаточное количество гормонов — возникает состояние гипотиреоза. Болезнь протекает хронически, но при правильном и своевременном лечении прогноз благоприятный.
Болевой подострый тиреоидит (тиреоидит де Кервена) развивается спустя 3–6 недель после перенесенной вирусной инфекции (аденовирусной инфекции, кори). Считается, что возбудитель вызывает образование в клетках патологических белков, в ответ на которые развивается аутоиммунная реакция. Щитовидная железа становится болезненной, сначала её функция повышается (тиреотоксикоз), затем снижается (гипотиреоз). В большинстве случаев функция железы нормализуется в течение 1–1,5 года, происходит выздоровление. У 5% пациентов заболевание приобретает хроническое течение.

Молчаливый (безболевой) тиреоидит — заболевание, причины которого до конца не ясны, считается, что оно носит аутоиммунный характер. Как и при тиреоидите де Кервена, сначала развивается тиреотоксикоз, который затем сменяется гипотиреозом. 80% больных выздоравливают, у 20% болезнь переходит в хроническую форму.
Послеродовой тиреоидит — еще одна разновидность аутоиммунного тиреоидита. Обычно спустя 8–14 недель после родов функция щитовидной железы повышается и развивается тиреотоксикоз, затем возникает гипотиреоз. Через 6–12 месяцев большинство женщин выздоравливают.
Тиреоидит, вызванный приемом лекарств (интерферон, амиодарон, препараты лития, цитокины) может проявляться как в виде тиреотоксикоза, так и гипотиреоза. Обычно симптомы сохраняются, пока человек принимает препараты, а после их отмены проходит.
Тиреоидит, вызванный ионизирующим излучением может возникнуть после курса лучевой терапии при онкологических заболеваниях. Если он приводит к тиреотоксикозу, обычно симптомы через некоторое время проходят. Гипотиреоз — более неблагоприятный синдром, как правило, он носит постоянный характер.
Острый тиреоидит вызывают инфекционные заболевания, чаще всего бактериальные. Воспаление в щитовидной железе может развиться после того, как человек перенес острый отит, синусит, пневмонию. Основное проявление — болезненность щитовидной железы. Иногда возникает небольшой гипотиреоз. Разновидность острого инфекционного тиреоидита — гнойный тиреоидит.
Мы вам перезвоним
Оставьте свой номер телефона
Какие исследования и анализы может назначить врач при тиреоидите?
Для того чтобы обнаружить патологические изменения в щитовидной железе и оценить её функцию, врач может назначить следующие методы диагностики:
- Исследование уровня гормонов в крови. Обычно определяют гормоны щитовидной железы — трийодтиронин и тироксин — и тиреотропный гормон, который вырабатывается в гипофизе и стимулирует активность щитовидной железы.
- Анализы крови на антитела к щитовидной железе.
- УЗИ щитовидной железы.
- Исследование поглощения радиоактивного йода щитовидной железой. В организм вводят безопасный радиоактивный изотоп йода и при помощи специального сканера наблюдают, как щитовидная железа поглощает его.
- Если в железе обнаруживают подозрительные уплотнения, а также при остром тиреоидите прибегают к пункционной биопсии: в железу вводят иглу и получают небольшое количество ткани для исследования под микроскопом.
Как лечить тиреоидит?
Лечение зависит от разновидности тиреоидита. Тиреотоксикоз, как правило, носит временный характер, поэтому при его возникновении борются только с симптомами. Например, назначают препараты, которые уменьшают частоту сердечных сокращений.
При гипотиреозе проводят заместительную терапию гормонами щитовидной железы. При тиреоидите Хашимото её назначают пожизненно. При болевом подостром тиреоидите и других формах, когда гипотиреоз носит временный характер, спустя несколько месяцев начинают постепенно снижать дозы, наблюдая за состоянием пациента.
С болью борются при помощи противовоспалительных средств, например, ибупрофена, в более тяжелых случаях назначают препараты гормонов коры надпочечников.
При гипотиреозе, вызванном воспалением в щитовидной железе, важно вовремя начать заместительную гормональную терапию. Иногда её приходится проводить пожизненно. Посетите эндокринолога, запишитесь на прием по телефону: +7 (495) 230-00-01
Материал подготовлен врачом-терапевтом, заведующим стационаром клиники «Медицина 24/7» Тафинцевой Екатериной Анатольевной.
Источник
Гормоны регулируют работу всех систем организма. Заболевания желез внутренней секреции всегда вызывают нарушение эндокринного баланса. Патологии щитовидной железы занимают второе место по распространенности среди всех эндокринных расстройств. Даже незначительные нарушения в работе щитовидки оказывают выраженное влияние на обмен веществ в организме.
Лечение заболеваний щитовидной железы
Диагностику и лечение заболеваний щитовидной железы проводит врач-эндокринолог.
Стоимость услуг эндокринолога в Университетской клинике
| Услуга | Цена, руб. |
| Прием (осмотр, консультация) врача эндокринолога с высшей квалификационной категорией | 1700 |
| Ультразвуковое исследование щитовидной железы | 1300 |
| Консультативный прием при сочетанной эндокринной и гинекологической патологии по результатам обследования и лечения в других клиниках (полная стоимость консультации и назначения лечения без необходимости последующих явок) | 2500 |
| Лечение бесплодия, эндокринной патологии | 1600 |
| Комплекс проведения стимуляции овуляции в течение 1 цикла (включены все необходимые приемы без ограничения кратности, назначения и изменения схемы, фолликулогенез без ограничения кратности) без учета стоимости препаратов | 15000 |
| Все цены ⇒ |
Симптомы заболеваний щитовидной железы
Основная функция щитовидки – выработка трех гормонов:
- тироксина (Т4);
- трийодтиронина (Т3);
- каль
В организме человека эти гормоны определяют скорость обменных процессов, характер роста и развития тканей. Гормон кальцитонин регулирует обмен кальция, необходимого для укрепления скелета. Эти гормоны также влияют на психические процессы.
При нарушении работы щитовидки, у пациента наблюдаются расстройства метаболизма. Проявляется это такими симптомами:
- быстрая утомляемость, снижение трудоспособности;
- общая слабость, тревожность;
- резкое изменение веса при сохранении рациона питания;
- тремор рук;
- частые головные боли;
- нарушения менструального цикла;
- расстройства ЖКТ – поносы и запоры;
- приливы жара и холода;
- бесплодие;
- расстройства аппетита;
- изменения характера;
- учащенный пульс;
- боли в мышцах, суставах;
- сухость кожи, высыпания;
- ухудшение памяти;
- аллергии;
- психические отклонения;
- расстройства сна – бессонница ночью и сонливость днем;
- снижение или повышение артериального давления;
- затруднение дыхания.
Симптомы болезней щитовидной железы часто первыми замечают окружающие люди. Это связано с изменениями внешности и характера человека. Сам пациент не всегда способен их оценить. Обратиться к эндокринологу следует при появлении даже одного их этих признаков.
Причины патологий щитовидки
Нарушения работы железы есть у каждого 10 человека (статистика ВОЗ). Болезни щитовидки чаще возникают у женщин. Пожилые люди больше склонны к эндокринным расстройствам. Для нормальной работы железы необходим йод. Это связано с выработкой йодсодержащих тиреоидных гормонов – Т3 и Т4.
Вызвать патологии щитовидки могут такие причины:
- травмы в области шеи;
- недостаток йода в окружающей среде;
- лучевая нагрузка на организм;
- наследственная предрасположенность;
- другие гормональные расстройства;
- нарушения работы гипофиза;
- аутоиммунные расстройства;
- опухоли железы;
- прием гормональных препаратов.
Внимательно следить за состоянием щитовидной железы нужно в период беременности. Регулярная диагностика показана также людям, имеющим профессиональные факторы риска.
Щитовидная железа
Заболевания щитовидной железы
Болезни щитовидки всегда связаны с изменением ее функциональной активности. В таблице представлены данные о связи уровня гормонов и патологиями щитовидки.
| Гормоны/Заболевания | Т3 (трийодтиронин свободный) | Т4 (тироксин свободный) | ТТГ (гормон гипофиза, стимулирующий работу щитовидки) |
| Норма | 2,6 – 5,7 пмоль/л | 9,0 – 22,0 пмоль/л | 0,4-4,0 мЕд/л |
| Гипотиреоз первичный | Норма или ниже нормы | В норме или меньше нормы | Выше нормы |
| Гипотиреоз вторичный | < нормы | < нормы | < нормы |
| Гипертиреоз | > нормы | > нормы | < нормы |
| Тиреоидит | > или < нормы | > нормы | > нормы |
Чаще всего эндокринологи диагностируют такие болезни щитовидки:
Гипотиреоз
Гипотиреоз – это заболевание, при котором снижается уровень гормонов щитовидки в крови. Это связано со снижением функциональной активности железы. Гипотиреоз – самая распространенная патология этого органа. Болезнь может быть врожденной или приобретенной. Хроническая форма заболевания развивается при повреждении тканей щитовидной железы иммунной системой организма. Также снижение выработки гормонов может быть при частичном или полном удалении органа. Причина врожденного гипотиреоза – анатомические нарушения строения тканей.
Симптомы гипотиреоза неспецифичны. Схожие признаки вызывают некоторые другие хронические болезни. Кроме того, выраженность симптомов не зависит от степени патологии. При гипотиреозе больные отмечают:
- отечность лица и конечностей;
- желтый оттенок и сухость кожи;
- мышечная слабость в руках;
- скованность в движениях;
- ухудшение волос;
- состояние угнетенности, замедление реакций;
- полнота при нормальном аппетите;
- понижение температура тела;
- ослабление памяти, внимания;
- бессонница;
- нарушения сердечного ритма;
- анемия;
- запоры;
- сбои менструального цикла – аменорея;
- невозможность зачать и выносить ребенка.
Состояние гипотиреоза очень опасно для детей и взрослых. У детей с таким диагнозом часто развивается умственная отсталость. Недостаток тиреоидных гормонов во время беременности приводит к тяжелым порокам развития плода. При длительном отсутствии лечения может развиваться тяжелое состояние – гипотиреоидная кома.
Основа лечения гипотиреоза – заместительная гормональная терапия. Больному называют прием синтетических аналогов Т3 и Т4. Уже через несколько недель приема лекарств удается привести уровень гормонов в норму. Дополнительно может применяться симптоматическое лечение.
Гипертиреоз
Гипертиреоз или тиреотоксикоз – это состояние, при котором уровень тиреоидных гормонов (Т3 и Т4) повышен. Заболевание часто носит аутоиммунный характер. Выработка гормонов повышается при равномерном увеличении щитовидной железы. Это состояние называют диффузным токсическим зобом. Также к развитию гипертиреоза приводит прием большого количества синтетических гормональных препаратов.
Выраженность симптомов зависит от уровня Т3 и Т4 в крови и длительности течения патологии. Обычно пациенты отмечают:
- нервозность, раздражительность, плаксивость;
- панические атаки, беспричинное чувство страха;
- нарушения памяти;
- бессонница;
- тремор рук;
- нарушения сердечного ритма (тахикардия);
- повышение или снижение АД;
- нарушения зрения – снижение остроты зрения, редкое мигание, отек век;
- ускорение обмена веществ;
- потеря веса при повышенном аппетите;
- повышение температуры тела;
- потливость;
- ухудшение состояния кожи;
- выпадение волос;
- одышка, затруднение дыхания;
- ослабление мышц;
- расстройства ЖКТ – частые поносы, тошнота, рвота.
Болезнь чаще поражает молодых девушек.
Гипертиреоз без лечения заканчивается тиреотоксическим кризом. К этому тяжелому состоянию приводит стресс, инфекционные болезни, физическое напряжение. Криз вызывает апатию и полное отсутствие аппетита. Патология может привести к смерти пациента.
Диагностика заболевания включает анализ крови на гормоны и УЗИ щитовидной железы. Для лечения патологии применяют три метода:
- прием лекарственных средств – назначают лекарства, подавляющие секрецию гормонов щитовидной железы;
- хирургическое лечение – проводят операцию по удалению части железы;
- лечение радиоактивным йодом – это вещество проникает в железистые клетки с гиперфункцией и разрушает их.
Своевременное лечение позволяет быстро устранить симптомы тиреотоксикоза.
Диффузный токсический зоб
Эта патология проявляется увеличением размеров щитовидной железы. При этом наблюдается повышение секреции гормонов. Патологическое разрастание тканей щитовидки происходит при нарушении работы иммунной системы. При этом происходит выработка антител к рецепторам ТТГ. На фоне этого процесса железа начинает работать активнее.
Диффузный токсический зоб приводит к гипертиреозу. Болезнь развивается обычно у женщин детородного возраста. Кроме стандартных симптомов гипертиреоза, у больных появляются характерные признаки зоба:
- катаболический синдром – резкое похудение на 10-12 кг;
- патологии глаз – ощущение песка в глазах, пучеглазие, редкое мигание;
- эмоциональная неуравновешенность;
- боли в мышцах и костях;
- заметное увеличение щитовидной железы.
Для лечения зоба применяются препараты, подавляющие выработку гормонов Т3 и Т4. При тяжелых формах болезни проводят тотальное удаление щитовидки. После удаления больной всю жизнь принимает гормоны.
Тиреоидит
Тиреоидит – это воспаление тканей щитовидной железы. Заболевание встречается относительно редко. По форме течения выделяют такие типы патологии:
- острая;
- подострая;
- хроническая.
Воспаление может затрагивать всю поверхность железы или отдельные ее доли. Острое воспаление вызывают такие факторы:
- инфекции и вирусы (ангина, пневмония, сепсис, вирус кори);
- нарушения иммунной системы;
- травмы шеи;
- болезни лимфатической системы.
Симптомы зависят от формы течения патологии:
- Острый тиреоидит. Воспаление развивается стремительно. У больного резко повышается температура тела до 40°С. Пациент чувствует резкую боль в области шеи, ушей, языка, нижней челюсти. На фоне интоксикации развивается мышечная слабость и ломота в костях. Железа увеличивается. При прощупывании ткани органа уплотнены и болезненны. При отсутствии лечения в тканях щитовидки образуется абсцесс. Под действием гноя часть железы расплавляется. Секреция гормонов снижается.
- Подострый тиреоидит. Повышение температуры тела не превышает 38°С. Боль в области шеи и челюсти носит умеренный характер. Пациент чувствует дискомфорт при глотании. Железа увеличивается в размерах. При пальпации в одной из ее долей отмечается боль. У 50% пациентов выявляют повышение уровня гормонов Т3 и Т4. Это приводит к присоединению симптомов тиреотоксикоза.
- Хронический тиреоидит. Долго протекает бессимптомно. Характерный признак – ощущение комка в горле. Больному тяжело глотать. Также может нарушаться дыхание. Иногда пациенты отмечают охриплость голоса. При прощупывании железа увеличена, а ее поверхность имеет неравномерную структуру. При хроническом воспалении надавливание на щитовидку не вызывает боли.
Диагноз ставится на основе анализа крови, УЗИ и сцинтиграфии щитовидной железы. Лечение включает прием таких препаратов:
- антибиотики;
- анальгетики;
- противовоспалительные средства;
- антигистаминные препараты.
При гнойном процессе проводят операцию по удалению пораженного участка.
Рак щитовидной железы
Рак щитовидной железы – это злокачественная опухоль в тканях органа. Эта форма онкологии проявляется в виде узловых новообразований в железе. Болезнью чаще страдают пожилые женщины. Также повышен риск рака щитовидки у пациентов, переживших радиоактивное облучение.
Не существует одной причины развития рака. К факторам риска эндокринологи относят:
- хроническое воспаление в тканях щитовидной железы;
- хронические патологии половых путей и молочных желез;
- генетическая предрасположенность;
- ионизирующее облучение организма;
- аденома органа;
- гормональные сбои;
- травмы.
Рак развивается обычно при сочетании нескольких факторов.
Рак щитовидной железы
Долгое время онкология может не проявляться. Далее больной начинает отмечать такие признаки заболевания:
- затруднение глотания;
- осиплость голоса;
- нарушение дыхания, удушье;
- увеличение шейных лимфоузлов;
- боль в шее;
- общая слабость;
- резкое похудение.
Рак щитовидной железы быстро метастазирует. Поражаются в первую очередь лимфоузлы.
Лечение начинают с хирургического удаления опухоли и щитовидной железы полностью. Иногда вместе с железой удаляют мышцы шеи и региональные лимфоузлы. После операции начинают курс лечения радиоактивным йодом. Метод позволяет разрушить остатки злокачественной ткани. Дополнительно может применяться химиотерапия и гормоны для заместительного лечения.
При ранней диагностике рака щитовидки вероятность излечения достигает 80%. При агрессивном течении онкологии и на поздней стадии болезни прогноз для пациента неблагоприятный.
Диагностика заболеваний щитовидной железы
Диагностика заболеваний щитовидки начинается с осмотра и пальпации шеи. Врач оценивает размеры железы, контуры и структуру тканей. На патологию может указывать болезненность тканей и присутствие узловых уплотнений. Врач также осматривает кожу пациента, оценивает размеры лимфатических узлов. Предположить болезнь можно при одутловатости лица, сухости кожи, особенностях мимики.
Лабораторные анализы
Далее переходят к лабораторным анализам на гормоны щитовидки. Оценить работу щитовидной железы помогает анализ крови на гормоны. В крови пациента определяют такие эндокринные факторы:
- Трийодтиронин (Т3 свободный) – гормон регулирует метаболизм. Попадая в кровь, часть Т3 связывается с белковыми компонентами. Активна свободная фракция. В норме ее показатели 2,6 – 5,7 пмоль/л.
- Трийодтиронин (Т3 общий) – это суммарный показатель свободного и связанного Т3. В норме показатели взрослого человека -1,08–3,14 нмоль/л.
- Тироксин (Т4) – регулирует работу ЦНС, белковый обмен. Также определяется в свободном и связанном виде. Значения зависят от возраста и состояния пациента.
- ТТГ (тиреотропный гормон) – гормон вырабатывается в гипофизе и стимулирует синтез Т3 и Т4. Показатели зависят от возраста пациента.
Аппаратная диагностика
В диагностике также применяются аппаратные исследования. Состояние щитовидки позволяют оценить такие методы:
- УЗИ щитовидной железы – это визуализация органа при помощи ультразвука. Врач может оценить размеры, форму и структуру тканей щитовидки в режиме реального времени. УЗИ – информативный и безопасный метод.
- Рентген – снимки шеи и грудной клетки позволяют выявить рак щитовидной железы и метастазы. Метод показывает также смещение трахеи и пищевода при эндемическом зобе.
- Сцинтиграфия – исследование демонстрирует функциональное состояние тканей щитовидки. В организм пациента вводят радиоактивные изотопы йода. Они распределяются в тканях железы. Это можно отследить при помощи радиологического исследования.
- МРТ и КТ – эти методы основаны на послойных снимках тканей. Это позволяет более подробно изучить состояние и структуру щитовидной железы.
- Ларингоскопия – метод введения в гортань эндоскопа с видеокамерой. Просматривая эту область, врач может сделать вывод о наличии опухолей щитовидки. При наличии новообразований могут быть осложнены движения голосовых связок.
- Биопсия – это гистологическое исследование образцов тканей. Биопсия щитовидной железы проводится для определения злокачественных опухолей. Материал берут при помощи тонких игл. Забор биоптата проводят в 3-4 местах.
Лечение патологий щитовидной железы
Лечение зависит от типа патологии. Чаще всего эндокринологи используют такие направления лечения:
- Заместительная терапия. При дефиците тиреоидных гормонов больному назначают их аналоги. Для этого пациенту необходимо регулярно принимать препараты по схеме, разработанной врачом. Тип препарата и дозы подбираются индивидуально.
- Прием тиреостатиков. При гиперсекреции гормонов назначают препараты, подавляющие работу железы. Это снижает уровень Т3 и Т4 в крови.
- Хирургическое вмешательство. Если железа увеличена в размерах или выявлена опухоль, проводят хирургическое вмешательство. Щитовидка может удаляться частично и полностью. Иногда вместе с органом удаляют прилегающие ткани и лимфатические узлы.
- Лечение радиоактивным йодом. Метод основан на введении в организм пациента радиоактивных изотопов йода. Их поглощают секреторные клетки щитовидной железы. Это приводит к разрушению участков гиперсекреции. Методика эффективна при повышении уровня гормонов Т3 и Т4 в крови больного.
- Устранение симптомов. Иногда для улучшения общего состояния пациента назначают дополнительные лекарственные средства. К ним относят противовоспалительные, анальгетики, антибиотики и т.д. Их используют для устранения симптомов болезни.
- Физиотерапия. Для восстановления после патологии могут применяться процедуры физиотерапии, например, светолечение.
Гормоны щитовидной железы влияют на множество процессов в организме. При любом сбое в работе органа важно обратиться к опытному эндокринологу. Квалифицированные специалисты по вопросам диагностики и лечения болезней щитовидки ждут вас в «Университетской клинике».
Источник
