Антибиотики для снятия отечности и воспалении
Периостит, который в народе именуют флюсом, выступает внешним проявлением воспалительного процесса в надкостнице. Его развитие стремительно, сопровождается общим ухудшением самочувствия и болезненными ощущениями. В десне появляется покраснение, и быстро формируется гнойный мешок. При отсутствии лечения он может прорваться, что ведет к поражению окружающих тканей. При своевременной помощи прогноз благоприятный, и можно сохранить зуб.
Почему появляется флюс?
Самая распространенная причина флюса – инфекция во рту. Ее провоцируют патогенные организмы, которые обитают в кариозных зубах и мягком налете. При отсутствии санации полости рта и правильном уходе за ней периостит принимает хронический характер.
Причинами воспаления соединительной ткани между костью челюсти и слизистой полости рта выступают:
- Запущенный кариес, дупло после выпавшей пломбы (если его долго не обрабатывать). Чем хуже гигиена, тем выше риск поражения инфекцией.
- Появление десневых карманов при ухудшении состояния мягких тканей. При скоплении гниющих остатков происходит инфицирование корней и слизистой.
- Механические повреждения десен, ушибы, царапины, при которых нарушается целостность мягких тканей. При этом патогенные микроорганизмы поражают область возле надкостницы.
- Осложнения после удаления зуба. Проведение хирургического вмешательства в период ОРВИ, ангины.
- Прорезывание. Особенно в старшем возрасте, когда выходят зубы мудрости, которые часто растут криво, бывают частично или полностью ретинированными (не прорезавшимися).
Признаки флюса заметны сразу. Вначале повышается температура, возникает сильная зубная боль. Постепенно наблюдается уплотнение в десне с мешочком гноя,. Щека опухает, увеличиваются лимфоузлы. Помочь при недуге может только врач. Обычно требуется вскрытие очага нагноения, чистка полости от гноя с выводом дренажной трубки. После того, как удается купировать распространение инфекции, назначается консервативное лечение.
Ход медикаментозной и общеукрепляющей терапии зависит от причины недуга. При больных зубах проводится их пломбирование и профессиональное очищение от налета. При гное – назначается прием антибиотиков и специальных препаратов, при травмах – меры, направленные на восстановление целостности тканей. Медикаментозная терапия обычно включает прием анальгетиков и противовоспалительных препаратов, антибиотиков, полоскания, обработку полости рта мазями.
Опухоль при флюсе может держаться от 2 дней до недели. Все зависит от способа лечения и того, как пациент соблюдает рекомендации. Когда вскрыт гнойник, припухлость спадает быстрее.
Случается, что при флюсе требуется удалить зуб (рекомендуем прочитать: как в домашних условиях удалить зуб без боли у взрослого?). Первоначально при этом хирург делает разрез в надкостнице, чистит гнойный мешок, обрабатывает полость антисептиками. Если рентген показывает, что зуб спасти нельзя, проводится его удаление. Отек проходит через неделю, но лунка заживает около месяца.
Лечение флюса противовоспалительными препаратами
В стоматологии лечение при флюсе основано на полосканиях и антибактериальной терапии. Назначения дает врач после осмотра и чистки гнойной полости. Самостоятельно назначать и принимать лекарства без визита к доктору нельзя. Флюс может прогрессировать, что приведет к прорыву гнойника и тяжелым осложнениям.
Противовоспалительные лекарства во время периостита назначают с целью уменьшить болевые ощущения, снять опухоль, отечность тканей. Помогают в этом такие лекарственные средства:
- Диклофенак. Обезболивает, быстро уменьшает отек. Суточная доза для взрослого – 25-50 мг.
- Нимесил, Найз (аналоги). Устраняют отек в течение 2-3 суток. Дозировка в день не превышает 200 мг. Ее делят на 2 приема.
- Диазолин. Уменьшает отек и обладает выраженным противоотечным эффектом. Чтобы снять симптомы флюса в сутки принимают до 3 пилюль диазолина.
- Наклофен. Инъекции препарата улучшают самочувствие больного за короткий временной промежуток.
- Кетонал. Снижает температуру, обезболивает, снимает отек. В один день можно выпить до 2 таблеток.
- Ибупрофен. Снимает лихорадку, устраняет очаг воспаления. Пить в сутки надо 3 таблетки.
Полоскания при флюсе
Для снятия боли и отека при флюсе предназначены не только диазолин, но и полоскания с помощью медикаментов и рецептов народной медицины. Среди эффективных лекарственных препаратов:
- Хлоргексидин. Универсальный препарат при борьбе с патогенной микрофлорой. Полоскания 0,5% раствором позволяют снять воспаления десен, заживляют ткани после хирургического вмешательства. Частота манипуляций – до 4 раз в сутки. Длительность – 2-3 дня или столько, сколько нужно, чтобы прошли отек и симптомы.
- Бетадин. Противоотечный и противомикробный препарат, способный точечно воздействовать на очаг воспаления. Раствор (1%) препарата позволяет ускорить регенерацию тканей. Частота полосканий — 4 раза в сутки.
- Фурацилин (рекомендуем прочитать: как применять Фурацилин при зубной боли?). При приготовлении раствора следует бросить 2 таблетки в стакан с кипятком, размешать и остудить до 38 градусов. Полоскать каждые 2-3 часа до улучшения, снятия припухлости.
- Ротокан. Настой лекарственных трав (ромашки, ноготков, тысячелистника) на спирту. Отличается высокими анестезирующимим, антисептическими качествами. Полоскания готовят, растворив чайную ложку жидкости в 250 мл теплой воды (температура 35-40 градусов).
Народная медицина знает немало способов, как победить флюс. Полоскания в этом имеют большое значение, проводятся с помощью лекарственных трав и сборов. Чтобы флюс быстрее прошел, помогают такие рецепты:
- Раствор соды и морской соли. При приготовлении следует взять по чайной ложке компонентов на стакан воды. Сода «вытягивает» гной, морская соль обладает заживляющим свойством. Суточная частота полосканий – до 7 раз.
- Травы горчичника, шалфея, синеголовника. Обладают выраженным противовоспалительным и антисептическим качеством. Сухое сырье (6 столовых ложек сбора) заливают кипятком (1,5 стакана). Укутывают и настаивают 2 часа. Процеживают и полощут рот в проблемной области каждые 2-3 часа.
- Настойка коры дуба. Пропорции ее приготовления – 2 ст.л измельченного сырья на 400 мл кипятка. Жидкость настаивают полчаса, процеживают и остужают до 36 градусов. Полощут в области больного зуба до 10 раз в день.
Антибиотики
Антибиотики – часть комплексной терапии при флюсе. Их прием в начальной стадии болезни предотвращает формирование гнойного мешка. После хирургического вмешательства медикаменты подавляют распространение воспаления, купируют дальнейшее инфицирование и осложнения.
Врачи подбирают препараты в зависимости от возраста, состояния здоровья, веса пациента, учитывают возможные противопоказания. При периостите обычно назначают:
- Линкомицин. Препарат с противомикробным и противовоспалительным эффектом. Лекарство с осторожностью можно давать детям от 6 лет. Встречаются побочные реакции – тошнота, рвота, головная боль.
- Ампиокс. Комбинированный препарат с быстрым действием и минимумом противопоказаний.
- Цифран. Высокоактивный антибиотик, который назначают по рецепту пациентам в возрасте от 16 лет. При лечении периостита делают инъекции препаратом.
- Амоксициллин. Действие препарата направлено на устранение местного воспалительного процесса.
Мази и гели для снятия опухоли
При местном лечении периостита используют обезболивающие гели и целебные мази, которые позволяют ускорить заживление тканей и устранить очаг воспаления. Врачи обычно назначают:
- Мазь Левомеколь. Компоненты лекарства оказывают антибактериальное и обезболивающее действие. Оно эффективно при нагноении и в восстановительном периоде. Гидрофильная основа и легкая консистенция мази позволяют тканям полости рта «дышать». При нанесении используется стерильная салфетка, которую прикладывают к пораженному участку на час. Процедуру делают 3 раза в день, чтобы избавиться от опухоли. После вскрытия абсцесса мазь закладывают в полость раны.
- Мазь Вишневского. Помогает убрать отечность, купирует воспаление и боль. Березовый деготь в ее составе нормализует кровообращение, ксероформ убивает бактерии. Препарат назначают в начале воспаления и после вскрытий гнойной полости. Его наносят на ватную салфетку и прикладывают со стороны щеки к очагу воспаления. Держат несколько часов. Если нарыв уже сформирован, использовать мазь противопоказано.
- Гель Метрогил Дента. Хлоргексидин и метронидазол – активные компоненты средства. Они попадают в центр патологического процесса, предупреждают размножение и образование бактерий, противостоят нагноению. Мазать препарат нужно на слизистые в области очага воспаления. Применяют трижды в сутки до ухода опухоли.
Какие компрессы помогут быстро снять воспаление?
Компрессы оказывают местное противовоспалительное действие, предупреждают активное размножение бактерий. Хорошо себя зарекомендовали компрессы с 20% раствором димексида. Им смачивают стерильную салфетку и накладывают на внутреннюю сторону щеки в области поражения. Держат до двух часов. Повторяют трижды в день до полного и исчезновения припухлости.
Хороший эффект дают примочки с раствором соли и соды. Смоченную в жидкости салфетку держат в зоне поражения, ежечасно меняя, до улучшения состояния.
На дому следует проводить только такие процедуры, какие одобрил врач. Нельзя класть к больной (а особенно – вскрытой) десне измельченный чеснок, как советуют в некоторых статьях. Это приведет к раздражению тканей и инфицированию раны. Применение медовых, овощных компрессов также должно быть согласовано.
Дополнительно при флюсе может быть назначена витаминное, антигистаминное (Супрастин, Эриус, Цетрин), физиотерапевтическое лечение. Хорошие результаты дает применение электрофореза, УВЧ, гелеонеонового лазера, дозированное ультрафиолетовое облучение. Эти процедуры не назначают при эндокринных нарушениях, беременности, наличии кардиостимуляторов, пониженном артериальном давлении.
Категорически запрещено греть проблемную область, прикладывать щеку к горячей чашке, батарее отопления, посещать сауну. Тепло провоцирует выделение гноя и распространение инфекции. Самолечение периостита недопустимо. Выбор народных рецептов также надо согласовывать с врачом. Он поможет вылечить недуг, проведет профилактические мероприятия, подберет корректный уход, пасту, щетку и зубную нить.
Источник
- Время чтения статьи: 1 минута
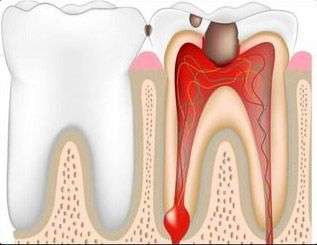 Флюс или периостит – это крайне неприятное заболевание полости рта. Факторами возникновения флюса выступает травма десны, инфекция, постепенно разрушающийся от кариеса зуб, в котором уже уничтожен дентин под воздействием патогенных микроорганизмов.
Флюс или периостит – это крайне неприятное заболевание полости рта. Факторами возникновения флюса выступает травма десны, инфекция, постепенно разрушающийся от кариеса зуб, в котором уже уничтожен дентин под воздействием патогенных микроорганизмов.
Большинство людей попросту не обращаются к стоматологу при зубной боли, предпочитая применять обезболивающие препараты. Но это может привести к серьезному воспалению зуба и его дальнейшей потере.
Виды флюса
Подобная патология характеризуется несколькими стадиями своего клинического развития. На первой стадии появляются незначительные болевые ощущения. Вторая стадия характеризуется припухлостью и покраснением десны в области попадания инфекции.
При третьей стадии появляется гной, повышается температура, заметно опухает щека и область десны. При четвертой стадии человек ощущает резкую пульсирующую боль, отек усиливается, может начаться обширный воспалительный процесс. Существуют следующие виды флюса:
Обыкновенный. Патологический процесс происходит без инфильтрации гноем надкостницы;
Фиброзный. При таком виде периостита воспаление переходит на ткани надкостницы;
Ортодогенный периостит. Болезнь проявляется в виде остеомиелита, который является серьезным осложнением, требующим оперативного удаления зуба;
Альбуминозный флюс. Хроническая патология, которая отличается вялым течением, субферильной температурой и нагноением.
Установить тип заболевания и назначить грамотное лечение может лишь стоматолог, но перед посещением надо обязательно купировать процесс.
Полоскание при флюсе
Растворы для полоскания оказывают регенерирующее и противовоспалительное действие на патологический очаг. Можно использовать раствор соды, который уменьшает боль и воспаление. Делать полоскание надо каждые два часа. Сода в объеме двух чайных ложек растворяется в 200 мл теплой воды и используется в течение всего дня.
Хорошую терапевтическую эффективность имеет раствор марганца. Он позволят уменьшать отеки, устраняя патогенные микроорганизмы. Можно применять препарат Ротокан, который включает в себя ромашку, тысячелистник и календулу. Для приготовления раствора в теплую воду достаточно добавить одну ложку Ротокана. Полоскать полость рта следует не менее 4-5 раз в день.
Также используются антисептические средства, такие как Хлоргекседин и Мирамистин. Их можно не растворять в воде. Достаточно делать орошения пораженной полости для того, чтобы снизить отеки, боль и воспаление. К средствам для полоскания, сходных по своему терапевтическому воздействию с Мирамистином и Хлоргексидином можно отнести еще Фурацилин, который продается в таблетках. Пары таблеток достаточно для приготовления 200 мл раствора для обработки полости рта.
Компрессы и примочки при периостите
Компрессы и примочки оказывают местное противовоспалительное и обеззараживающее действие, они уничтожают болезнетворные микробы и позволят избавиться от отека на слизистой. Можно применять препарат Димексид, который разводится с водой до достижения 20-30% концентрации. Компресс накладывается на область воспаления и держится около часа времени.
Также хорошо помогают примочки с содой. Пищевая сода разводится в объеме двух чайных ложек в 200 мл воды. Раствором можно смочить ватный диск или несколько слоев марли и затем приложить примочку к пораженному участку десны.
Хорошая терапевтическая эффективность наблюдается и при использовании солевых компрессов. Достаточно растворить пару чайных ложек в 100 мл теплой воды. Смоченный в растворе тампон из марли надо приложить к воспаленному участку и подержать между десной и щекой не менее получаса времени.
Противовоспалительные препараты и антибиотики
Использование антибиотиков помогает снять боль и купировать острый очаг воспаления. Можно применять такие антибиотики, как Трихопол, Линкомицин, Ципрофлоксацин, Флемоксин, Бисептол, Амоксиклав, Ципролет. Антибактериальные препараты нельзя использовать более пяти дней во избежание микробной устойчивости организма.
Для снижения отечности и покраснения дополнительно можно пропить Диазолин, Нимесил или Диклофенак, которые оказывают местное противовопалительное и противоотечное действие.
Гели и мази
Для местного применения используются мази. В частности, это мазь Вишневского, которая останавливает развитие гнойного процесса. Входящий в ее состав березовый деготь усиливает кровообращение тканей и ускоряет их естественную регенерацию.
Из современных гелей рекомендовано применять препарат Метрогил Дента, в состав которого входят антибактериальные компоненты в виде Хлоргексидина и Метронидазола.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Источник
- 24 Июля, 2018
- Ортопедия и травматология
- Савельева Виктория
Боли в суставах возникают при возрастных изменениях, травмах, повышенных нагрузках на организм, аллергических, инфекционных заболеваниях, болезнях крови, нервной и эндокринной систем, внутренних органов. Это будет основанием обратиться к врачу-ревматологу. Успех лечения зависит от своевременной диагностики. В данной статье рассмотрим, какие антибиотики при воспалении суставов применяются.
Виды заболеваний суставов
Существует две большие группы заболеваний суставов:
- Дистрофические.
- Воспалительные.
Какие антибиотики принимать при воспалении суставов? Об этом ниже.
Дистрофические заболевания
К дистрофическим болезням относят артрозы, остеохондрозы, лигаментозы и др. Симптомы, характерные при артрозах, следующие:
- сустав в подвижности ограничен;
- боль;
- при движении хруст;
- деформирование сустава с течением времени.
Любые перенесенные патологии могут проявляться не сразу – с возрастом хрящи внутри сустава разрушаются, поскольку вырабатывают свой ресурс. Одно неловкое движение может спровоцировать боль.
Для облегчения состояния необходимо давать отдыхать периодически пораженному суставу. В качестве болеутоляющего средства можно использовать тепло на сустав (согревающий компресс, парафин, ванночки, грязь). Массажем и специальными упражнениями, укрепляющими мышцы, можно также снять боль. Антибиотики при артрите и артрозе рассмотрим в конце статьи.
Воспалительные
Патологии суставов воспалительного характера – это артриты, спондилоартриты, полиартриты и др. При этом воспалительный процесс охватывает суставную ткань. Заболевания проявляются характерными симптомами:
- болью;
- утренней скованностью;
- припухлостью суставов;
- красной и горячей кожей в месте припухлости;
- ограничением подвижности.
Воспаляются суставы по причине интоксикации организма и при острых формах заболеваний (грипп, ангина), и при хронических. Когда излечивается основное заболевание, стихает боль.
При воспалении очень быстро разрушаются суставы, поэтому причина должна быть определена быстрее, после чего начато лечение. Боль снимают противовоспалительным лечением (антибиотиками, противовоспалительными средствами), физиотерапевтическими процедурами, общим укреплением иммунитета организма. Антибиотики при воспалении суставов применяются часто, но не всегда это целесообразно.
Какими народными средствами лечат суставы?
- Отваром сосновой хвои часто снимают воспаление суставов. Иголки держат в кипящей воде пять минут и настаивают в течение четырех часов, процеживают и хранят в холодильнике. Принимать по два стакана в день. Боли в коленях проходят быстро.
- Компрессом из кислого молока и яичной скорлупы облегчается боль. Скорлупу от пяти яиц промывают, просушивают, толкут, смешивают с простоквашей. Кашицу прикладывают вместе с марлей к больному месту, укутывают пленкой и теплой тканью. Делать компрессы в течение недели. Оптимально это делать на ночь.
- Лавровым отваром часто лечат суставы. Лавровый лист кипятят пять минут. Настаивают. Пьют по три столовые ложки в день несколько раз.
Применение антибиотиков при лечении артрита
Применяют ли антибиотики при воспалении суставов? Разберемся в этом вопросе более подробно.
Антибиотиками являются препараты, которые убивают бактерии, попавшие в организм.
Неправильная работа иммунной системы приводит к развитию воспалительных форм артрита. Иммунитет борется сам со здоровыми клетками организма, принимая их за врагов. Назначение антибиотиков при болях в суставах в данном случае не рекомендуется.
Вторую группу составляют инфекционные артриты. Это септические, или пиогенные (гнойные), артриты, при которых антибиотики должны быть в схеме лечения.
Также сюда относят постинфекционный и реактивный артрит или инфекционно-аллергические. Пусковой механизм в развитии заболевания – именно микроб, но сбой идет в иммунной системе.
Но вопрос в том, целесообразно ли назначать антибиотики в таком случае? Их применение необходимо для того, чтобы уничтожить микробы в очагах инфекции, а пусковой фактор прекратил свое действие.
В этом случае полного устранения симптомов можно не добиться антибиотиками при воспалении суставов, только благодаря противовоспалительным препаратам заметный эффект будет наблюдаться. Однако назначать антибактериальные препараты все же стоит, это положительно влияет на частоту рецидивов заболевания и прогноз.
Также суставы могут воспаляться при вирусных инфекциях, на которые антибиотики не оказывают действия.
Как правильно выбрать препарат?
Воспаление любого сустава приводит к сильной боли и ухудшению общего состояния человека, поэтому важно максимально быстро установить причину болезни и подобрать эффективную терапию. Но определить причину воспаления на практике не просто. Врач назначает лечение эмпирически, основываясь на предположениях. Иногда могут быть назначены антибактериальные препараты, которые затем отменятся или заменятся, когда будет установлен точный диагноз. Эффективные антибиотики при воспалении суставов ускоряют выздоровление и предотвращают осложнения.
Учет того, откуда инфекция проникла в сустав, влияет на выбор препарата. Нужно выявить предполагаемого возбудителя и его чувствительность к антимикробным препаратам. Первичное инфицирование урогенитального тракта лечится фтороксихинолонами, макролидами или препаратами тетрациклинового ряда. Инфекция верхних дыхательных путей уничтожается полусинтетическими пенициллинами, цефалоспоринами или макролидами. А при первичном поражении кишечника — фтороксихинолонами.
Популярным антибиотиком пенициллином лечится и артрит.
Особые указания
Самолечение при использовании антибиотиков недопустимо. Злоупотреблять ими не следует. Иначе это может привести к тяжелым последствиям.
Если артрит неинфекционного характера, то антибиотики не всегда будут целесообразной мерой. Их можно применять, только если присутствуют сильные боли, чтобы была устранена симптоматическая картина.
Следует знать, что если ослаблен иммунитет, то данные лекарственные препараты могут спровоцировать запуск других хронических болезней, поэтому назначение их должно проводиться с осторожностью.
Наиболее эффективные препараты
Когда человек обращается к врачу, то артрит в большинстве случаев сопровождается сильными болями. Выбрать препараты для лечения и установить диагноз очень важно в краткие сроки. Однако моментальное улучшение состояния больного – дело не простое, так как необходимо проанализировать реакцию организма на лекарство. Как уже было сказано, медикамент назначают в зависимости от того, как бактерии попали в организм, а затем в сустав.
- Если в результате урогенитальных патологий инфекция проникает в сустав, то в данном случае выписываются средства, относящиеся к тетрациклиновому ряду (типа «Тетрациклина», «Доксициклина», «Окситетрациклина», «Метациклина», «Миноциклина»). Дополнительно назначают препараты с фторхинолоном (типа «Ломефлоксацина», «Офлоксацина» – инструкция по применению это подтверждает) или макролиды (типа «Эритромицина», «Азитромицина», «Рокситромицина»).
- Если пациент с болезнью суставов параллельно страдает инфекциями в верхних дыхательных путях, то ему, скорее всего, пропишут медикаменты с полусинтетическими пенициллинами (типа «Амоксициллина», «Ампициллина», «Карбенициллина»), макролиды (типа «Эритромицина», «Рокситромицина»), цефалоспорины (типа «Цефазолина» в таблетках, «Цефотаксима»). Они хорошо и быстро устраняют образовавшуюся бактериальную клеточную сетку, постепенно уничтожают их полностью. Хорошо воспринимаются организмом человека, побочные эффекты минимальны.
- Если кишечник поражен инфекцией, назначают антибиотики, содержащие фтороксихинолоны (типа «Офлоксацина», «Ломефлоксацина», «Спарфлоксацина»). У них широкий спектр действия, препараты способны разрушать метаболизм ДНК бактерий.
Какой схемы лечения придерживаться?
Рассмотрим, как правильно применять антибиотики при артрите коленного сустава.
Чтобы была эффективной терапия антимикробными препаратами, ее дополняют обезболивающими, противовоспалительными и восстанавливающими препаратами. Комплексное лечение может длиться до нескольких месяцев, однако антибиотиков это не касается. В постинфекционном периоде пациент (к примеру, после тяжелой гнойной ангины) тоже может принимать антибиотики параллельно с ревматоидными препаратами для лучшего результата. Антимикробная схема лечения реактивного артрита представлена ниже:
- «Азитромицин» в таблетках – принимается один раз и действует на протяжении недели.
- «Цефазолин» в таблетках – назначают по одной таблетке два раза в сутки ежедневно в течение недели.
- Если устранения воспалительного очага не произошло, то назначают другой комплекс антибактериальных средств, к примеру, лечение «Эритромицином» или «Офлоксацином».
- Дополнительно лечение укрепляется назначением «Амоксициллина». Курс лечения, как правило, продолжают до семи дней по 2 таблетке трижды в сутки.
Антибиотики при воспалении коленного сустава должен подбирать только врач.
Возможное развитие побочных эффектов
Антибиотики всех групп оказывают влияние на организм человека, поэтому развитие побочных явлений неизбежно. У многих препаратов имеются свои заменители, которые различаются по интенсивности воздействия на человека. Некоторые пациенты испытывают чувствительность либо индивидуальную непереносимость к отдельным компонентам медикаментов – это также должно учитываться во время лечения артрита или артроза антибиотиками. Рассмотрим ниже примеры побочных действий конкретных препаратов:
- У «Азитромицина» действие более эффективное, чем у «Эритромицина», но воздействие на систему пищеварения нередко приводит к замене данного средства на другое. При нежелании отказываться от препарата, можно попробовать совместить его прием с пробиотиками.
- Меньше побочных эффектов оказывают «Рокситромицин» с «Кларитромицином», поскольку они быстро выводятся из организма. Нередко пациенты выбирают именно эти лекарственные средства.
- Инструкция по применению к «Офлоксацину» или «Доксициклину» указывает, что беременным женщинам не стоит лечиться данными средствами.
Выводы
В целом практически все антибиотики понижают иммунитет человека, тем самым способность к сопротивлению разнообразным инфекциям снижается. Некоторые препараты сильного действия создают проблемы со стороны кровообращения и нервной системы.
Источник
