Аутоиммунное воспаление легких
Причины проявления аутоиммунных заболеваний.
Аутоиммунные заболевания могут развиваться во всех системах органов. Они могут поражать печень, ЖКТ, почки, легкие. Бронхи и суставы.
Аутоиммунные заболевания легких характеризуются различными причинными факторами, но обнаружить доподлинное происхождение аутоиммунных патологий современная медицина пока не в состоянии. Тем не менее, имеется множество теорий, касательно происхождения аутоиммунных заболеваний легких, как и различных методик их лечения.
Успешность лечения патологических состояний бронхолегочной системы имеет прямую зависимость от характера и типа заболевания и от того, насколько своевременно была начата терапия. Используемые методики также имеют прямую зависимость от скорости прогрессирования патологического состояния.
Достаточно многое зависит и от организма пациента – от его реакции на проводимые лечебные мероприятия и от имеющихся сопутствующих заболеваний, которые способны воспрепятствовать нивелированию причинных факторов аутоиммунной патологии.
Аутоиммунные заболевания – что это?
Причины развития недуга.
Аутоиммунные заболевания представлены целым рядом патологических состояний, которые способны сказываться на функционировании организма в целом, так и поражать отдельные системы – сердце, ЖКТ, легкие и прочие. Основной причиной развития аутоиммунного состояния выступает атака иммунной системой нормальных клеток собственного организма.
Для медицины причины такой реакции иммунитета у некоторых пациентов остаются загадкой, тем не менее, имеется множество теорий, касательно патогенеза аутоиммунных болезней.
Внимание! Причины аутоиммунных заболеваний легких окончательно не определены. Представители современной медицины выявили, что иммунная система атакует нормальные клетки собственного организма.
Прогноз аутоиммунного заболевания может разниться и имеет зависимость от множества факторов.
Основными критериями, влияющими на характер прогноза, выступают такие:
- какое конкретно заболевание прогрессирует;
- стадия имеющегося патологического процесса;
- скорость прогрессирования заболевания;
- насколько своевременно была начата терапия;
- насколько верно было подобрано лечение;
- ответные реакции организма на терапию;
- имеются ли сопутствующие патологии у пациента.
Основная терапия заключается в подавлении чрезмерной и неправильной активности иммунной системы организма пациента. Для решения упомянутой задачи применяются фармакологические лекарственные средства, которые относятся к категории иммуносупрессантов.
В эту группу включаются такие медикаменты:
- Преднизолон (на фото) и подобные ему препараты;
- цитостатики, представенные Циклофосфамидом, Метотрексатом, Азатиоприном и прочими;
- моноклональные антитела.
Важно! Иммуномодуляторы в ходе лечения аутоиммунных заболеваний бронхолегочной системы практически никогда не используются. Лишь в исключительных вариантах может быть необходимым и целесообразным использование иммуноглобулинов, которые вводятся путем внутривенных инъекций.
Аутоиммунное заболевание легких достаточно тяжело диагностировать и часто необходимо привлечь к изучению возникшего расстройства здоровья пациента нескольких медицинских специалистов, различного направления. В ходе выполнения диагностирования выявляют аутоиммунитет, который обозначает продуцирование антител против собственных органических антигенов.
На данный момент времени разработаны определенные противовоспалительные медикаменты. Тем не менее, у них имеются достаточно обширные списки противопоказаний и вероятных побочных реакций со стороны организма. Воздействие описываемых препаратов негативно отражается на кроветворном процессе, может становиться причиной возникновения язвенных поражений ЖКТ.
Диагностирование аутоиммунных заболеваний бронхолегочной системы
Как выявить недуг.
Обнаружить аутоиммунное заболевание возможно, выполним специализированное исследование крови пациента. Но даже при такой методике диагностирования, обнаружение аутоиммунной патологии может осложняться прочими факторами.
Достаточно часто пациент испытывает боли и у него имеются симптоматические проявления какого-то заболевания, но у специалистов не получается установить его без специфического обследования. При лечении легочного заболевания требуется обращаться к пульмонологу, терапевту, а также некоторым специалистам смежного направления.
Общие особенности терапия аутоиммунных патологий
Как бороться с аутоиммунными заболеваниями.
Основной целью терапии при лечении расстройства аутоиммунного характера выступает снижение чрезмерной активности иммунных клеток, которые атакуют физиологически здоровые структуры и провоцируют развитие негативных реакций организма.
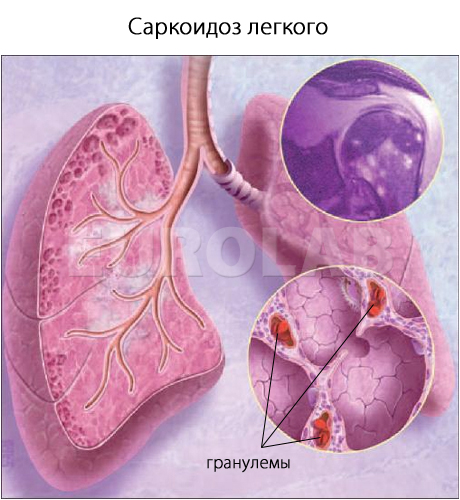
Саркоидоз
Причины развития саркоидоза легких.
Хроническая болезнь легочной системы аутоиммунного характера, саркоидоз, является патологией, которая поражеет не исключительно бронхи и легкие, но также может быть обнаружена на кожных покровах и прочих органах. Она характеризуется присутствием гранулем, но без некроза.
Провокатором может быть как вирусная инфекция, так и разнообразные патогенные микроорганизмы. Гранулемы способны возникать и по причине регулярного воздействия пыли металлов.
Среди основных распространенных признаков аутоиммунного патологического процесса выделяют следующие:
- увеличение размером лимфатических медиастинальных узлов на рентгенограмме;
- болезненность суставов;
- болезнь Лефгрена;
- лихорадку.
Гранулемы могут дислоцироваться не исключительно в бронхах и легких, но и в таких органах:
- селезенке;
- лимфатических узлах;
- глазах;
- печени и прочих орагнах.
Глаза на саркоидоз реагируют следующим образом:
- развивается конъюнктивит;
- ирит;
- понижается зрительная функция, вплоть до слепоты.
Когда саркоидоз поражает легкие, у пациента развиваются такие негативные состояния:
- болезненность области грудной клетки;
- прогрессирующая одышка;
- миопатия;
- повышенная степень утомляемости.
Кроме перечисленного, заболевание аутоиммунного характера может также распространяться на сердечнососудистую и нервную системы.
В чем опасность заболевания.
Видео в этой статье ознакомит читателей с особенностями протекания саркоидоза.
Терапия саркоидоза
Принципы лечения патологии.
В ходе терапии саркоидоза применяются разнообразные методики, которые относятся как к традиционной, так и к народной медицине. Также применяются комплексы лечебной физкультуры и диетическое питание.
Медикаментозное лечение на начальной стадии способно понизить эффективность терапии в будущем и по этой причине кортикостероидные фармакологические средства используются по большей части при тяжелом течении патологии. Их достаточно часто совмещают с иммунодепрессантами, которые угнетающе воздействуют на иммунную систему организма пациента. Изредка, к основной терапии добавляют препараты с противомалярийным воздействием.
Идиопатический альвеолит фиброзирующего характера
Прогноз для человека неблагоприятен.
Еще одним заболеванием аутоиммунного характера выступает идиопатический фиброзирующий альвеолит. Он наиболее часто возникает у пациентов, которые имеют генетическую предрасположенность.
По большей части, диагностируется у лиц, старше 50 лет. Наиболее распространенным симптоматическим проявлением патологии выступает интенсивный кашель при физических нагрузках и прогрессирующая одышка. Также, могут наблюдаться изменения ногтевых пластин.
Важно! Патология является крайне опасной и имеет неблагоприятный прогноз – на протяжении 5 лет пациент умирает, если ему не была оказана медицинская помощь, и он не придерживался рекомендаций лечащего специалиста. При диагностировании отмечается увеличение показателей антинуклеарного и ревматоидного факторов.
Поддерживающая терапия при заболеваниях легких аутоиммунного характера
Можно ли справиться с поражением.
Современная медицина предлагает широкий выбор фармакологических препаратов, которые предназначаются для подавления излишней активности иммунитета.
Такие препараты относятся к следующим категориям:
- гормональным;
- обезболивающим;
- противовоспалительным.
Тем не менее, в терапии аутоиммунных патологий бронхолегочной системы они не всегда оказывают необходимую степень воздействия. Для того чтобы улучшить состояние пациента, ему рекомендуется попробовать такие методики поддержания здоровья на достойном уровне.
| Лечение болезней легких аутоиммунного характера | |
| Метод | Описание |
| Генотерапия | Это новая методика, которая предполагает замена патологического гена здоровым. Пока способ находится на этапе разработки и доступен в малом числе клиник. |
| Фитотерапия | Разнообразные травяные сборы на стартовых этапах патологии способны улучшить состояние пациента и затормозить прогрессирование заболевания. Применяются противоаллергические и ранозаживляющие травы. |
| Гомеопатия | Альтернативная методика, тем не менее требуется консультация специалиста, так как при помощи гомеопатических средств заниматься самолечением не рекомендуется. |
| Диетотерапия | Правильное питание позволяет укрепить организм и несколько снизить агрессивность иммунной системы. |
| Голодание | Лечебное голодание может оказывать позитивное воздействие и становится сдерживающим фактором, тем не менее, требуется подходить к подобному лечению с умом. |
| Иглоукалывание | Методика, которая достаточно часто показывает позитивный эффект при аутоиммунных патологиях бронхолегочной системы. |
| Методика Неумывакина | Лечение патологий при использовании соды и перекиси водорода. Тем не менее, требуется консультация специалиста для того, чтобы избежать негативных последствий для здоровья и еще более не усугубить собственное состояние. Только врач сможет определить целесообразность применения этой методики. |
| Аюрведа | Желательно проходить курс такой терапии в тех странах, где имеются специалисты данного направления, к примеру – в Индии. Цена воздействия в этом случае будет высокой. Инструкция, регламентирующая проведение лечения по данному методу скрыта. |
Что касается физупражнений при подобных нарушениях функционирования бронхолегочной системы, они должны носить не слишком интенсивный характер и быть не анаэробными. При аутоиммунных расстройствах хорошие результаты показывают занятия йогой.
В привычном питании должны быть понижены количества соли, сахара, а также быстрых углеводов. Категорически запрещается переедать, так как это крайне негативно сказывается на состоянии пациента.
Также необходимым является верный подход к распределению периодов отдыха и работы, а также сна-бодрствования. Организм пациента требуются силы для того, чтобы была возможность восстанавливаться. В том числе, человеку с аутоиммунным расстройством требуется по возможности избегать всех стресогенных ситуаций, так как психологическое перенапряжение способно утяжелить течение болезни.
Какие изменения требуется внести в привычный образ жизни?
Рекомендуемый образ жизни.
Когда имеются подозрения на заболевание аутоиммунного характера, пациенту требуется максимально снизить объемы потребляемого молока и молокопродуктов. Также не рекомендуется потреблять такие блюда и напитки, в которых присутствуют высокие концентрации кальция.
Пациентам желательно по возможности избегать ультрафиолетового излучения, чтобы понизить количество продуцируемого витамина D, который повышает процентное соотношение кальция крови.
В том числе, человеку с диагностированным аутоиммунным расстройством категорически противопоказаны контакты с такими веществами:
- ядовитыми парами;
- пылью;
- химическими соединениями;
- различными газами, негативно воздействующими на организм.
Для того, чтобы продлить максимально долго при подобны патологиях дыхательной системы, пациенту требуется выполнять следующие правила:
- следовать основам ЗОЖ;
- полностью отказаться от табакокурения;
- сократить объемы потребляемой спиртосодержащей продукции;
- понизить рабочую нагрузку;
- сделать так, чтобы сон в ночное время длился не менее 8 часов.
Также, пациенту вменяется проходить ежегодное обязательное рентгенологическое обследование и регулярно посещать собственного лечащего специалиста для контроля течения патологии.
Источник
Аутоиммунные заболевания – это целый ряд болезней, которые могут поражать как весь организм в целом, так и отдельные органы и системы (ЖКТ, сердце, бронхи и легкие и пр.). В основе заболеваний лежит атака организма собственной иммунной системой. Для современной медицины причины таких процессов в организме остаются загадкой, хотя и существует множество теорий патогенеза.
- Причины саркоидоза и патогенез
- Симптомы саркоидоза
- Лабораторная диагностика саркоидоза
- Лечение саркоидоза
- Идиопатический фиброзирующий альвеолит
Прогноз болезни может быть разный, что зависит от таких факторов:
- какое именно заболевание развивается
- какая стадия (как сильно развился процесс)
- какие темпы прогрессирования болезни
- адекватность и своевременность терапии
- как организм отвечает на лечение
- сопутствующие заболевания пациента и т.д.
Лечение заключается в подавлении неадекватной активности иммунитета. Для этого применяются медикаменты из группы иммуносупрессантов:
- преднизолон и его аналоги
- моноклональные антитела
- цитостатики (азатиоприн, метотрексат, циклофосфамид и проч.)
Иммуномодуляторы для лечения аутоиммунных болезней легких и бронхов почти никогда не применяются. В крайне редких случаях могут быть актуальны иммуноглобулины, вводимые внутривенно.
Аутоиммунные болезни сложны для диагностики, может понадобиться консультация нескольких специалистов разных профилей. При диагностики обнаруживают так называемый аутоиммунитет, что означает выработку антител против собственных антигенов организма. Сегодня разработаны специальные противовоспалительные препараты. Но они оказывают не только лечебный, но и негативный эффект на организм. Действие этих лекарств может негативно сказаться на кроветворной системе, способствовать образованию язв ЖКТ, вызывают кровоизлияния и т.д.
Саркоидоз – системная хроническая болезнь, характеризующаяся наличием неказеифицированных (без казеозного некроза, характерного для туберкулеза) гранулем во многих органах и тканях: легких, коже, лимфоузлах, селезенке, печени, глазах и др.
Причины саркоидоза и патогенез
Раньше предполагали, что этиологическим фактором саркоидозa служит Mycobacterium tuberculosis. Однако причины заболевания могут быть разнообразные инфекционные возбудители и неинфекционные факторы:
- возбудители лаймской болезни,
- пропионибактерии,
- ижкетсии,
- хламидии,
- вирусы.

Образование гранулем возможно и при воздействии кроме микробов, металлической пыли. Ингаляция причинного антигена может запускать патологический, приводящий к саркоидозу. Цитокины активируют Т-хелперы 1 типа (СЭ4+ ТН1). Моноциты/макрофаги продуцируют ИЛ-3, ИЛ-б, ИЛ-8, ИЛ-1 5, ИФН-у, фибрин и фибронектин. Они могут трансформироваться в эпилиолидные клетки, соединяться, образуя многоядерные гигантские клетки. Под влиянием каскада цитокинов формируются саркоидные гранулемы. Неказеозные гранулемы состоят из эпителиоидных клеток, макрофагов, многоядерных гигантских клеток, фибробластов и Т-хелперов. ИЛ-4 и ИЛ-б запускают поликлоальную В-клеточную активацию, что проявляется гипергаммаглобулинемией.
Симптомы саркоидоза
Возможно случайное обнаружение саркоидоза в результате выявления на рентгенограмме двустороннего увеличения медиастинальных лимфоузлов. Острая форма болезни (синдром Лефгрена) характеризуется сочетанием увеличенных внутригрудных лимфоузлов с узловатой эритемой (часто локализуется на голенях), болью в суставах и лихорадкой.
При саркоидозе гранулемы могут формироваться в легких, коже, лимфоузлах, селезенке, печени, глазах, что ведет к их поражению. Поражения глаз представлено иритом, иридоциклитом, склеритом, конъюнктивитом. Возможна потеря зрения. Часто поражаются легкие. Появляются одышка, боль в грудной клетке, утомляемость, артралгия, миопатия. На коже могут отмечаться сыпь, бляшки, узловатая эритема. Лимфоузлы уплотнены, безболезненны, подвижны. Поражаются нервная и сердечно-сосудистая системы.
Лабораторная диагностика саркоидоза
Выявляются лимфоцитопения, эозинофилия и увеличенная СОЭ. Возможны гиперкальциемия, повышенная выработка ангиотензинпревращающего фермента. Реакция на туберкулин обычно отрицательная. При биопсии выявляются неказеифицированные гранулемы, содержащие эпителиоидные клетки, единичные гигантские клетки, лимфоциты и фибробласты.
Лечение саркоидоза
Применение кортикостероидов зависит от стадии саркоидоза. Первоначальная медикаментозная терапия может снизить эффективность последующего лечения. Системное использование кортикостероидов показано в тяжелых случаях. Возможно сочетанное назначение кортикостероидов с иммунодепрессантами (метотрексат, азатиоприн, циклофосфамид). В отдельных случаях применяют противомалярийные препараты (хлорохин).
Идиопатический фиброзирующий альвеолит
У генетически предрасположенных лиц возможна активация альвеолярных макрофагов после контакта с неизвестным инфекционным агентом (рис. 4.19). Вирусы, иммунные комплексы и цитокины Т-лимфоцитов также могут вовлекаться в процесс активации. Альвеолярные макрофаги секретируют ИЛ-8, а также лейкотриены и нейтрофильный хемотаксический фактор, которые вызывают хемотаксис и активацию т профильных гранулоцитов.
Данная патология относится к группе фиброзирующих альвеолитов, среди которых выделяют также экзогенный аллергический альвеолит и токсический фиброзирующий альвеолит, возникающий в результате действия токсических веществ и некоторых лекарственных средств.
Гранулоцитарный альвеолит – типичная особенность легочного идиопатического фиброза, тогда как лимфоцитарный альвеолит встречается при саркоидозе. Альвеолярные макрофаги также секретируют фактоы роста фибробластов и тромбоцитарный фактор роста (PDGF – platelet derived growth factor). Аккумулируются пролиферация фибробластов и синтез ими коллагенов. Развивается интерстициальный отек. Окислительные процессы позволяют альвеолярным макрофагам и нейтрофилам разрушать пневмоциты I типа. Это вызывает компенсаторное увеличение количества пневмоцитов II типа, которые продуцируют фиброгенные факторы.
Появляются фиброзные изменения, нарушается процесс реэпителизации. Пневмоциты II типа не могут далее замещать поврежденные пневмоциты I типа, что способствует дефектам в выработке сфактантов и спадению альвеол. Морфологический процесс при фиброзирующем альвеолите получил название «ремоделирование альвеолярной выстилки», в терминальной стадии легкие имеют вид пчелиных сот, образуются расширенные полости. Таким образом, данная патология сопровождается развитием интерстициального отека, альвеолита (интерстициального воспаления) и интерстициального фиброза.
Симптомы
Заболевание чаще развивается в возрасте старше 50 лет. При физической нагрузке развивается прогрессирующая одышка и кашель. Ногтевые фаланги приобретают вид «барабанных палочек». Выживаемость больных не превышает 5 лет. Лабораторная диагностика не имеет решающего значения. У больных отмечено увеличение СОЭ и у части из них – повышение показателей ревматоидного и антинуклеарного факторов.
Лечение
Кортикостероиды оказались малоэффективны. Благоприятное воздействие оказывает совместное применение у-интерферона с кортикостероидами. Для антифиброзного эффекта применяют О-пеницилламин, колхицин и интерферон.
Источник
