Чем чаще всего вызывается инфекционное воспаление в пульпе
Внезапно возникшая зубная боль, которая не дает спать по ночам и отвлекает от повседневных дел, может быть симптомом пульпита — заболевания ротовой полости, требующего срочного врачебного вмешательства. Своевременное обращение к стоматологу и качественное лечение гарантирует сохранность зубной единицы и полное восстановление функционирования пульпы.
Что такое пульпит?

Пульпит — это воспалительный процесс в пульпе (нервно-сосудистом пучке) и корневых каналах зуба. В зубной коронке есть полостная пульпарная камера, где находится сплетение кровеносных сосудов, соединительной ткани и нервных окончаний. Все это вместе составляет пульпу, главной функцией которой является питание коронковой и корневой части.
Под воздействием провоцирующих факторов происходит гиперемия пульпы. Чаще всего к этому приводит кариес в запущенной стадии. Из-за поражения коронки оголяются мягкие ткани и возникает первичное серозное воспаление (так называемый начальный тип). При отсутствии своевременного лечения недуг переходит в более тяжелые формы и может привести к необратимым последствиям.
Пульпит молочных и постоянных зубов имеет много схожих черт с другими патологиями, поэтому самостоятельная диагностика в большинстве случаев неэффективна. Однако существует ряд признаков, характерных исключительно для воспаления пульпы.
Причины

Терапия заболевания в первую очередь зависит от причин его возникновения. Факторы, которые нередко приводят к воспалению:
- Непролеченный своевременно кариес. В легкой форме болезнь никак не влияет на пульпу, поскольку кариозное поражение распространяется только на поверхностные ткани. По мере разрушения коронки кариес затрагивает все клеточные структуры и добирается до корней.
- Хронический пародонтит (за исключением легкой формы). Глубокие пародонтальные карманы, которые образуются при данной патологии, доходят до корневых сплетений. Патогенные микроорганизмы, размножающиеся в этих полостях, распространяются по всему зубу и доходят до пульпы.
- Травмирование. Удар, ушиб и другие внешние воздействия способствуют нарушению налаженного процесса кровоснабжения и приводят к патологическому процессу.
- Некачественное стоматологическое лечение. Если стоматолог плохо вычистил зубную полость перед постановкой пломбы, оставив кариозные частицы, они распространятся в более глубокие слои и достигнут нервно-сосудистого пучка. Также по вине врача пациент может получить термический ожог пульпы, если специалист во время сверления коронки пренебрег правилами и недостаточно охладил ее водой. Болезнь провоцируется и пересушиванием дентинных канальцев потоком воздуха.
- Воздействие кислот, щелочей, медикаментов, токсичного пломбировочного состава и других химических веществ.
- Инфицирование крови. Инфекция может проникать в пульпу не только через кариозные отверстия, но и при сепсисе.
- Индивидуальная предрасположенность пациента к стиранию зубов и образованию минеральных отложений в пульпарной камере.
Разновидности патологии

Существует 2 основные формы заболевания: острая и хроническая. В первом случае у человека внезапно возникает резкая приступообразная боль (чаще всего — по ночам), которая не зависит от внешних факторов и не проходит при устранении раздражителей. Поначалу на эмали появляется темное отверстие, которое с течением времени разрастается и затрагивает глубокие ткани, в том числе доходя до каналов.
Если воспаление не проходит по истечении 3 недель, заболевание переходит в хроническую форму. Тупые ноющие боли появляются с определенной периодичностью и беспокоят не только в ночное время.
Разновидности острого пульпита:
- Очаговый. Наблюдается всего несколько суток. Боли длятся до 20 минут, при этом промежутки между приступами составляют около 2-3 часов. Наблюдается отечность десен.
- Диффузный. Он распространяется на коронковую часть, нервные окончания и корень. Происходит нарушение кровоснабжения тканей. Боль становится пульсирующей и длится гораздо дольше, чем при очаговой форме.
- Гнойный. Полость пораженной единицы наполняется гноем. Ощущается болезненная пульсация. Состояние пациента постоянно ухудшается.
- Серозный. Чаще всего такой тип наблюдается у детей (пульпит временных зубов). Это патология инфекционной этиологии, которая сопровождается непродолжительными приступами боли.
Классификация хронического пульпита зубов:
- Фиброзный. Является последствием острого. Может протекать скрыто на протяжении нескольких месяцев с периодическими периодами обострения. Десны не отечные, боль носит ноющий характер и возникает нечасто.
- Гангренозный. Это осложнение острого фиброзного заболевания, при котором происходит отмирание тканей пульпы и разрушение коронковой части.
- Гипертрофический. В кариозной полости отчетливо видны ткани яркого красного оттенка, которые постоянно кровоточат, особенно при надавливании.
Симптоматика

Несмотря на то, что каждая из разновидностей болезни имеет свои отличительные признаки, существует перечень симптомов, характерных для всех форм патологии. На начальной стадии заболевания зуб начинает болезненно реагировать на холодное и горячее, а также на иные раздражители. Затем появляется резкая пульсирующая боль, которая усиливается в ночное время суток и при нахождении в лежачем положении. Болезненность возникает самопроизвольно или под воздействием раздражающих факторов.
Внешние проявления заболевания, независимо от его типа:
- потемнение эмали;
- подвижность зубов;
- кровоточивость;
- покраснение десен;
- отечность тканей вокруг больного зуба;
Хроническая форма пульпита может протекать бессимптомно. Для нее характерен гнилостный запах изо рта и ноющая боль.
Важно! Очень часто пациент не может понять, какой именно зуб болит. Боль может отдавать в шею или уши. Для определения локализации воспаления необходим осмотр врача и проведение дополнительных диагностических исследований.
Методы диагностики

Для постановки точного диагноза стоматолог проводит и назначает следующие исследования:
- осмотр поврежденной полости с применением зеркала и зонда;
- проверка реакции зуба на колебания температур (термометрия);
- воздействие на коронку слабым электрическим током (электроодонтодиагностика), с помощью которого можно отличить болезнь от глубокого кариеса и определить, в какой форме она протекает;
- рентген.
Особенности лечения

Терапевтическая схема напрямую зависит от стадии заболевания и локализации воспаления. Методы лечения пульпита, применяемые в стоматологии:
- Биологический. Ликвидируется только очаг инфекции, останавливается прогрессирование болезни, и воспаление постепенно проходит. В полость вводятся лекарственные препараты, которые прекращают рост и размножение патогенной микрофлоры и способствуют устранению воспаления.
- Консервативный (витализация). Врач сохраняет живую пульпу, но удаляет ее коронковую часть. Зуб полностью сохраняется, при этом восстанавливается его функционирование.
- Девитализация. В просверленное отверстие закладывается специальная паста, которая способствует полному отмиранию пульпы. Нервно-сосудистый пучок удаляется, затем специалист ставит временную пломбу. Когда воспаленность тканей полностью исчезает, пломбировочный материал заменяется на постоянный. Девитализирующая паста используется детскими стоматологами при пульпите зуба у ребенка.
- Хирургический. Оперативное удаление делится на ампутацию (частичное удаление пульпарной ткани) и экстирпацию (пульпа удаляется полностью).
Внимание! Чем раньше пациент обратится к стоматологу, тем выше вероятность того, что зуб удастся спасти. Квалифицированный врач сможет не только справиться с отечностью и воспаленностью, но и восстановить целостность коронки, вернуть утраченную белизну эмали.
Можно ли вылечить болезнь народными средствами?
Пульпит требует квалифицированной врачебной помощи и не лечится самостоятельно. Домашние методы для избавления от боли и уменьшения воспаления позволяют лишь временно облегчить состояние больного. Без своевременного консервативного или хирургического лечения возможны тяжелые осложнения.
Возможные осложнения
Если вовремя не пролечиться или делать это неправильно, возрастает риск возникновения осложнений, таких как:
- периодонтит (поражение твердых тканей вокруг корня зуба с пульпитом);
- периостит (воспаление надкостницы, или флюс);
- абсцесс (гнойное воспаление, сопровождающееся интоксикацией организма);
- сепсис (заражение крови);
- хронические патологии внутренних органов и систем.
Профилактические меры

Для того чтобы избежать длительного лечения и хирургического вмешательства, нужно позаботиться о профилактике пульпита, придерживаясь следующих правил:
- чистить зубы 2 раза в день, полоскать рот после еды, своевременно удалять налет и зубной камень;
- посещать стоматолога для профилактических осмотров не реже чем раз в полгода;
- не использовать зубочистки и другие травмирующие приспособления;
- сбалансированно питаться, обеспечить поступление в организм достаточного количества витаминов и минеральных веществ;
- отказаться от вредных привычек (курения, употребления алкоголя), большого количества сахара и вредной пищи;
- своевременно лечить кариес и другие стоматологические патологии, не доводя их до тяжелых стадий.
Резкая боль, отдающая в шею, виски или уши — повод для срочного обращения в стоматологическую клинику. Если вовремя не приступить к лечению, возможны серьезные осложнения вплоть до полной утраты зуба и септического процесса.
Соблюдая меры профилактики, можно обезопасить себя от возникновения пульпита и других болезней полости рта.
Источник
ВОСПАЛЕНИЕ ПУЛЬПЫ —ПУЛЬПИТ (PULPITIS)
Воспалительный процесс в пульпе, как и воспаление любого органа, является результатом ответной реакции этой ткани на различные патологические раздражители. В возникновении воспалительного процесса и интенсивности его течения существенное значение имеет иммунологическая реактивность организма в целом и самой пульпы в частности, а также интенсивность и длительность действия раздражителя. Эти факторы в основном и обусловливают характер (остроту) течения воспалительного процесса. Пульпа зубов молодых субъектов с хорошо выраженными обменными процессами и защитными свойствами реагирует острым течением воспалительного процесса. При неблагоприятных условиях (возраст и др.) иногда даже слабые раздражители могут вызвать воспаление пульпы с вялым хроническим течением. В связи с этим при выборе метода лечения необходимо учитывать и общее состояние организма больного (возраст, перенесенные и сопутствующие заболевания и др.). Нельзя игнорировать и состояние пульпы (характер ее воспаления, длительность его, характер реакции пульпы на внешние раздражители — температурные, электроток и т. д.).
Этиология. Воспаление пульпы может возникнуть в результате воздействия разнообразных раздражителей — температурных (термических), химических, механических, инфекционных. Возникновение пульпита от воздействия высоких температур связано, как правило, с нарушениями правил препарирования зубов. Такие формы пульпита возникают в случаях ортопедических вмешательств при грубом препарировании зуба под искусственную коронку и несоблюдении при этом температурного режима. Длительное соприкосновение абразивных инструментов с тканями зуба вызывает их перегревание и ожог пульпы с дальнейшим асептическим воспалением. Такой же процесс может возникнуть при неправильном режиме препарирования кариозной полости.
Причиной пульпита может быть также воздействие химических веществ — использование сильнодействующих лекарственных препаратов в качестве лечебной прокладки при лечении глубокого кариеса, а также плохая изоляция пульпы от пломбировочных материалов (силиции, пластмасса и др.).
Механические повреждения коронки зуба могут вызвать так называемый травматический пульпит. Чаще всего механическое повреждение коронковой пульпы возникает в связи с бытовой, производственной или спортивной травмой. Механическая травма возможна также при неосторожном препарировании кариозной полости, обтачивании зуба под искусственную коронку. Травма пульпы неизбежно сопровождается инфицированием ее и развитием воспаления.
Пульпит инфекционного происхождения развивается при внедрении в пульпу микроорганизмов. Пути проникновения их в пульпу различны. Наиболее часто пульпит подобной этиологии является исходом нелеченого глубокого кариеса, когда бактерии через истонченный слой дентина проникают в пульпу. Реже наблюдается так называемый восходящий пульпит, возникающий в результате проникновения бактерий через верхушечное отверстие корневого канала. Этот путь возможен при наличии глубоких патологических зубодесневых карманов (пародонтит, пародонтоз) либо при локализации воспалительного процесса по соседству с пораженным зубом (верхушечный периодонтит соседнего зуба, остеомиелит, гайморит и др.). Коронка зуба при этом может быть интактной. Возможно проникновение инфекции в пульпу по кровеносным и лимфатическим путям при острых инфекционных заболеваниях. Такой путь доказан экспериментально с помощью введения в бедренную артерию крыс золотистого стрептококка, которого высевали затем из пульпы. Стафилококк, меченный радиоактивным фосфором (32P) и введенный в кровяное русло, также быстро определялся в пульпе зубов.
Изучение микрофлоры воспаленной пульпы выявило большое разнообразие бактерий. Так, еще в 1894 г. Miller определил в воспаленной пульпе смешанную инфекцию, состоящую преимущественно из кокков и бацилл. Дальнейшее изучение микрофлоры, проведенное многими отечественными исследователями, показало присутствие в воспаленной пульпе гемолитического и негемолитического стрептококка, диплококка, стафилококка, грамположительной палочки, стрептобациллы, лак тобациллы, дрожжевых грибов и др. Большинство авторов считают основным возбудителем воспаления пульпы гемолитический и негемолитический стрептококк.
Различные мнения высказываются в отношении глубины проникновения бактерий в воспаленную пульпу. Так, одни исследователи отмечали, что при очаговой форме острого пульпита в большинстве случаев вся корневая пульпа сохраняет стерильность; при острой диффузной форме воспаления стерильна лишь верхушечная часть корневой пульпы. При гнойной форме воспаления, как правило, инфицирована вся пульпа. Другие авторы утверждают, что у большинства больных корневая пульпа инфицирована и лишь в некоторых случаях острого очагового и хронического фиброзного пульпита она стерильна. По наблюдениям Т. Т. Школяр (1951), чистая культура зеленящего стрептококка соответствует ранним формам пульпита, а смешанная микрофлора — более поздним диффузным поражениям пульпы. Клинические наблюдения, проведенные в последние десятилетия, показали, что лечение воспаленной пульпы методом, предусматривающим сохранение ее жизнеспособности, наиболее эффективно, если оно проведено в течение первых 24 ч от начала воспаления. Это свидетельствует о том, что в начале воспаления микроорганизмы не проникают глубоко и пульпа в состоянии справиться с патологическим процессом. Интенсивность воспалительного процесса в пульпе зависит от ряда общих и местных факторов. К ним в первую очередь необходимо отнести реактивность организма человека и, в частности, самой пульпы зуба к воздействию патологических агентов. Большое значение имеют степень разрушения твердых тканей зуба патологическим процессом (чаще кариесом), вирулентность бактерий и др. Из клинических и экспериментальных наблюдений известно, что в одних случаях острое воспаление ведет к быстрому абсцедированию или гнойному расплавлению пульпы, в других — острое воспаление протекает вяло и переходит в хроническое течение. Экспериментальные данные показали возможность купирования воспалительного процесса в пульпе благодаря активности ее морфологических элементов.
Источник
 Пульпит – это воспаление внутренних структур зуба, состоящих из нервно-сосудистого пучка и соединительной ткани. Развивается как осложнение инфекционных, травматических или иных патогенных процессов. Проявляется сильной пульсирующей болью, локальным и общим повышением температуры, выраженной чувствительностью зуба. Чаще всего возникает при запущенном кариесе с глубоким повреждением дентина. Лечением занимается стоматолог-терапевт, в тяжелых случаях требуется помощь стоматолога-хирурга.
Пульпит – это воспаление внутренних структур зуба, состоящих из нервно-сосудистого пучка и соединительной ткани. Развивается как осложнение инфекционных, травматических или иных патогенных процессов. Проявляется сильной пульсирующей болью, локальным и общим повышением температуры, выраженной чувствительностью зуба. Чаще всего возникает при запущенном кариесе с глубоким повреждением дентина. Лечением занимается стоматолог-терапевт, в тяжелых случаях требуется помощь стоматолога-хирурга.
Причины воспаления пульпы
Воспаление развивается в ответ на раздражение мягких тканей зуба. Причины:
- глубокий кариес;
- травмы;
- инфицирование тканей через кровь (гематогенная инфекция);
- раздражение пульпы при лечении – механическое повреждение инструментами, воздействие пломбировочных материалов, антисептиков и т.п.
Этиология пульпита и его симптомы
Все провоцирующие факторы условно делят на группы:
- механические – повреждение пульпы при острой или застарелой хронической травме;
- физические – раздражение высокими температурами;
- химические или токсические – патогенное влияние медикаментов, пломбировочных материалов и других раздражающих веществ;
- биохимические – обменные или возрастные нарушения с отложением в пульпе кристаллов кальция (процесс петрификации, кальцификации с образованием дентиклей);
- инфекционные – локальные (ротовая микрофлора) и общие инфекции (занесенные кровью).
Справка! По статистике процент обращения пациентов с пульпитом в стоматологии достигает 14—20% от общего числа посетителей. Среди них наиболее распространена инфекционная форма воспаления, реже встречаются травматическая и ятрогенная.
Инфекционный пульпит
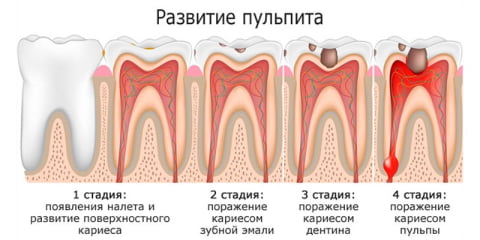 Попадание в зубную полость микроорганизмов приводит к развитию инфекционного процесса. Пути заражения:
Попадание в зубную полость микроорганизмов приводит к развитию инфекционного процесса. Пути заражения:
- кариес – бактерии проникают через истонченный слой дентина;
- травма – заражение через трещины и сколы в области коронки и корня зуба;
- хронические пародонтит и пародонтоз – инфекция проникает из глубоких десневых карманов через отверстие корневого канала;
- гнойные воспалительные инфекции челюстно-лицевой зоны (гайморит, абсцесс);
- общие инфекционные процессы в организме – бактерии с током крови и лимфы способны проникать в любые ткани и органы.
В качестве возбудителя могут выступать более 19 видов микроорганизмов – как облигатных, так и патогенных. Это различные виды стафилококка и стрептококка, микрококки, кишечная и синегнойная палочки, диплококки, а также грибы рода Кандида, актиномицеты, плесневые грибы.
Травматический пульпит
Механические повреждения коронки и корня зуба возникают в результате спортивной, бытовой или производственной травмы, реже – при неудачном препарировании коронки. Одна из причин — воздействие высоких температур при неправильном препарировании зуба, когда абразивные инструменты вызывают перегрев тканей и ожог пульпы.
Причины травматического пульпита:
- перелом коронковой или корневой части зуба с обнажением внутренней полости;
- вывих;
- вдавливание зуба;
- влияние дентиклей;
- вскрытие зубной полости при препарировании;
- появление микротрещин при избыточной вибрации зубного бора;
- бруксизм на фоне повышенной стираемости зубов (может приводить к обнажению рога пульпы).
Сами по себе трещины и сколы не всегда приводят к воспалению, но они пропускают в полость пульпы бактерии, что становится причиной инфекционного процесса. При вскрытии пульпы ситуация более серьезная – развивается острое воспаление с высоким риском посттравматического некроза, который, при отсутствии лечения, может возникнуть в течение недели.
Ятрогенный пульпит
Ятрогенная, или токсическая форма пульпита возникает как ответ на раздражение пульпы химическими веществами. Среди них:
- кислотные протравки;
- агрессивные антисептики;
- закладка лекарств при лечении глубокого кариеса;
- раздражающие пломбировочные материалы при слишком тонкой или отсутствующей подложке.
Дифференциальная диагностика пульпита
Основной признак воспаления пульпы – выраженная зубная боль. Она возникает самопроизвольно, не привязана к приему пищи, чистке зубов, холодовому или механическому воздействию. Часто беспокоит по ночам. В первое время болевые приступы появляются по несколько раз в сутки на 10–20 секунд. Со временем их частота увеличивается, и боль становится непрерывной. При остром процессе она иррадиирует в другие участки черепно-лицевой зоны, что затрудняет диагностику.
В отличие от пульпита, при глубоком кариесе болевые ощущения возникают только под воздействием внешних факторов – при чистке зубов, во время еды, при употреблении холодных или горячих напитков. При периодонтите главным отличием становится локализация очага воспаления за пределами самого зуба и поражение прилегающих тканей.
Симптомы
 Помимо болевого синдрома, могут наблюдаться:
Помимо болевого синдрома, могут наблюдаться:
- гиперемия;
- отек;
- кровоточивость пульпы (при вскрытии);
- гноетечение;
- локальное и/или общее повышение температуры;
- неприятный запах изо рта;
- потемнение зуба при некрозе пульпы.
Формы пульпита
Выделяют 2 основные формы патологии:
- Острая – имеет выраженные симптомы воспаления, длится от 3 до 5 дней. Воспаление сопровождают нарушения кровообращения с гиперемией сосудов и расширением их просвета. Это усиливает приток крови и накоплением экссудата в области воспаления – сперва серозного, затем гнойного. При отсутствии лечения приводит к формированию сперва абсцесса пульпы, а затем и эмпиемы всего зуба.
- Хронический – возникает при запущенном остром процессе, характеризуется вялой симптоматикой и постепенно приводит к некрозу пульпы.
Виды острого пульпита
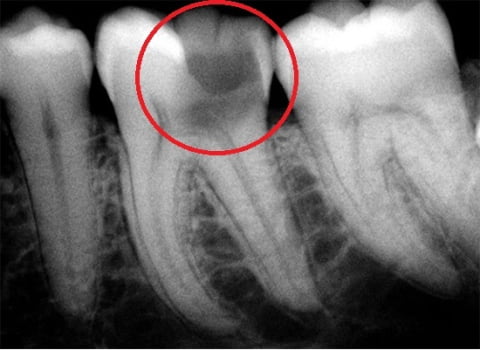 По области поражения выделяют:
По области поражения выделяют:
- Очаговый – воспаляются отдельные участки камеры пульпы и ее структур. Формируется на начальной стадии процесса и является ответом на локальный источник инфекции или травму.
- Диффузный – в воспаление вовлекается вся коронковая и корневая пульпа. Становится продолжением нелеченного очагового пульпита или развивается самостоятельно при генерализованных инфекциях.
По способу течения различают 3 формы заболевания:
- Серозная – начальный этап воспаления с накоплением серозного экссудата.
- Гнойная – в камере пульпы начинает скапливаться гной.
- Гнойно-некротическая – на фоне гиперемии и гноетечения появляются участки некроза тканей. В случае присоединения гнилостных процессов развивается влажная гангрена, пульпа приобретает черный цвет, нервные волокна распадаются. В итоге нервно-сосудистый пучок полностью отмирает, зуб приобретает темный оттенок, а само гнойное воспаление может выходить за пределы зуба.
На заметку! Серозное воспаление пульпы обычно переходит в стадию гнойного в течение 24 часов, поэтому многие авторы выделяют общую серозно-гнойную форму, которая отражает естественную клиническую картину развития патологии.
Классификация хронического пульпита
- Фиброзный – постоянный болевой синдром отсутствует, но зуб реагирует на холодное или горячее. При простукивании коронки наблюдается кровоточивость пульпы.
- Гипертрофический – зуб не болит, не реагирует на горячее/холодное даже при выраженном разрушении коронковой части. Внутри полости грануляционная ткань разрастается с образованием полипа.
- Гангренозный – пульпа начинает гнить и отмирать. Пораженный зуб темнеет, изо рта появляется неприятный гнилостный запах.
Пульпит зуба мудрости
Особенности расположения «восьмерок» и свойственные им патологии прорезывания провоцируют немало проблем. Среди них – сложности с уходом и высокий риск развития кариеса. Если при лечении обычных зубов упор делают на консервативные методы с сохранением зуба и его пульпы, то в случае с рудиментарными зубами мудрости стоматологи советуют просто избавиться от потенциального источника проблем. Исключение составляют случаи, когда «восьмерка» прорезалась полностью и без нарушений, а рядом расположенный зуб отсутствует или имеет значительные повреждения с рекомендацией к удалению.
Внимание! Дополнительной проблемой становится сложность в диагностировании пульпита. На фоне болезненного прорезывания боль от пульпита может оказаться незамеченной. Пациент (а нередко и стоматолог) может заподозрить неладное лишь при наличии явных осложнений.
Осложнения
Если пульпит запустить или лечить его неправильно, возникают сопутствующие патологии:
- некроз, или гангрена нервно-сосудистой ткани;
- дегенерация пульпы с образованием в полости твердых включений – дентиклей, пульпарных камней;
- неправильное формирование твердых структур – активно формируется вторичный или иррегулярный дентин.
Если инфекция выходит за пределы зубной полости, в патологический процесс вовлекаются прилегающие ткани челюстно-лицевого отдела. Диагностируют:
- воспаление надкостницы;
- абсцесс;
- остеомиелит – гнойное размягчение костной ткани;
- флегмону – гнойное расплавление мягких тканей.
Лечение пульпита
 Применяются 2 методики:
Применяются 2 методики:
- консервативная (медикаментозное лечение, физиотерапия) – направлена на сохранение жизнеспособности пульпы;
- хирургическая – удаление или ампутация (частичное удаление) пульпы, а также полное удаление всего зуба.
Для сохранения пульпы используют консервативные методы лечения. Они направлены на ликвидацию болевого синдрома, устранение очага воспаления и восстановление функциональности нервно-сосудистого пучка. В стоматологии такой метод получил название биологического и включает:
- медикаментозное лечение – назначают антибактериальные, противовоспалительные средства;
- физиотерапия – электрофорез, амплипульс, терапия лазером, УВЧ-терапия.
Важно! Пульпа питает ткани зуба, поддерживая их жизнеспособность. После ее отмирания или удаления зуб становится «мертвым», его ткани теряют прочность и разрушаются быстрее (в среднем, такой зуб служит не более 5-8 лет). Поэтому, если есть возможность, пульпу могут удалять не полностью, а частично.
Если удаления пульпы (полного или частичного) не избежать, проводят эндодонтическое лечение. Основные этапы:
- Делают анестезию – обычно местную инъекционную.
- Препарируют твердые ткани зуба, удаляя все поврежденные структуры и потенциальные источники инфекции.
- Удаляют пульпу или ее участок, применяя витальные или девитальные методы. В первом случае это делают «на живую», без предварительной обработки разрушающими составами, во втором – используют специальные средства для предварительного умерщвления тканей.
- Под временную пломбу накладывают противовоспалительные препараты для купирования дальнейшего инфекционного процесса.
- Пломбируют корневые каналы и ставят постоянную пломбу.
К хирургическому удалению прибегают в случае, если нервно-сосудистые структуры сохранить не представляется возможным. Витальную ампутацию (частичное удаление) проводят только при лечении многокорневых зубов с четкой границей между отдельными участками пульпы.
Пульпит молочных зубов
На молочных зубах воспаление нервно-сосудистого пучка имеет некоторые особенности. Это обусловлено анатомо-физиологическими нюансами строения детских зубов и выраженной реактивностью организма ребенка к различным инфекциям.
Пульпарная полость молочного зуба повторяет форму самого зуба – имеются выраженные рога пульпы и относительно тонкий слой твердых тканей со стороны жевательной поверхности. Это приводит к тому, что при глубоком кариесе пульпит развивается намного быстрее, чем у взрослых. Дополнительную сложность создает более рыхлая структура дентина.
Внимание! Родители часто поверхностно относятся к кариесу молочных зубов, оправдывая это тем, что новые зубы все равно вырастут. Но опасность глубокого кариеса (и пульпита в особенности) заключается в высоком риске повреждения зачатков постоянных зубов, в которые может попасть инфекция из вышерасположенных тканей.
Профилактика
Предотвратить пульпит можно только тщательной гигиеной и своевременным лечением любых стоматологических повреждений, начиная от трещин, сколов и кариеса и заканчивая пародонтитом. Базовые профилактические меры:
- Следите за гигиеной ротовой полости – помимо домашней чистки зубов дважды в сутки, пользуйтесь ирригатором и проводите профессиональную чистку зубных отложений в стоматологической клинике.
- Правильно питайтесь – недостаток в рационе кальция, фосфора, витаминов С, Д, группы В, а также таких микроэлементов, как фтор, приводит к ослаблению эмали и разрыхлению дентина, открывая путь к проникновению кариозной инфекции.
- Пейте больше воды – недостаток этого «универсального растворителя» в нашем организме может вызывать сбой кислотно-щелочного баланса, повышение кислотности слюны и разрушение эмалевого слоя.
- Следите за общим состоянием организма – отслеживайте течение хронических заболеваний. Контролируйте свой гормональный фон и психо-эмоциональное состояние – от них зависит большая часть биохимических процессов внутри вашего организма.
- 2 раза в год посещайте стоматолога для профилактических осмотров.
Все эти усилия помогут не только избежать разрушения зубов, но и поспособствуют общему укреплению вашего здоровья. Помните, разрушенный зуб уже не восстановить, а новый на месте утраченного не вырастить.
Источник
