Чем лечить воспаление хронического холецистит
Хронический холецистит – наиболее распространенное хроническое заболевание, затрагивающее желчевыводящие пути и желчный пузырь. Воспаление поражает стенки желчного пузыря, в котором иногда образуются камни, и происходят моторно-тонические нарушения билиарной (желчевыводящей) системы.
В настоящее время холециститом страдает 10-20% взрослого населения, и это заболевание имеет тенденцию к дальнейшему росту.
Связано это с малоподвижным образом жизни, характером питания (избыточное употребление богатой животными жирами пищей – жирное мясо, яйца, масло), ростом эндокринных нарушений (ожирение, сахарный диабет). Женщины болеют в 4 раза чаще, чем мужчины, это связано с приемом оральных контрацептивов, беременностью.
В этом материале мы расскажем все про хронический холецистит, симптомы и аспекты лечения этого заболевания. Помимо этого рассмотрим диету, и некоторые народные средства.
Хронический калькулезный холецистит
Хронический калькулезный холецистит характеризуется образованием в жёлчном пузыре камней, чаще поражает женщин, в особенности, страдающих избыточным весом. Причиной данного заболевания считаются явления застоя желчи и высокого содержания солей, что приводит к нарушению обменных процессов.
Образование камней приводит к нарушению функционирования жёлчного пузыря и жёлчных протоков и развитию воспалительного процесса, который впоследствии распространяется на желудок и 12-перстную кишку. В фазе обострения заболевания у пациента наблюдаются печёночные колики, проявляющиеся в виде острого болевого синдрома вверху живота и в районе правого подреберья.
Приступ может продолжаться от нескольких мгновений до нескольких дней и сопровождаться тошнотой или рвотой, вздутием живота, общим состоянием слабости, ощущением во рту горьковатого привкуса.
Хронический некалькулезный холецистит
Некалькулезный (бескаменный) хронический холецистит, как правило, является следствием условно патогенной микрофлоры. Он может быть вызван кишечной палочкой, стафилококком, стрептококком, несколько реже протеем, энтерококком, синегнойной палочкой.
В некоторых случаях встречаются некалькулезные холециститы, которые обусловлены патогенной микрофлорой (брюшнотифозными палочками, шигеллами), протозойной и вирусной инфекцией. Микробы могут проникать в желчный пузырь через кровь (гематогенным путем), через лимфу (лимфогенным путем), из кишечника (контактным путем).
Причины возникновения
Почему возникает хронический холецистит, и что это такое? Заболевание может появиться после острого холецистита, но чаще развивается самостоятельно и постепенно. В возникновении хронической формы наибольшее значение имеют различные инфекции, в частности кишечные палочки, брюшнотифозные и паратифозные палочки, стрептококки, стафилококки и энтерококки.
Первичными источниками инфекции могут быть:
- острые или хронические воспалительные процессы желудочно-кишечного тракта (инфекционный энтероколит – воспалительное заболевание кишечника, панкреатит, аппендицит, дисбактериоз кишечника),
- дыхательных путей (синуситы, тонзиллит), полости рта (пародонтоз),
- воспалительные заболевания мочевыводящей системы (пиелонефриты, циститы),
- половой системы (аднексит – у женщин, простатит – у мужчин),
- вирусные поражения печени,
- паразитарная инвазия желчевыводящих путей (лямблиоз, аскаридоз).
Холецистит всегда начинается с нарушений в оттоке желчи. Она застаивается, в связи с этим может развиваться желчекаменная болезнь, ДЖВП, которые являются непосредственными предшественниками хронического холецистита. Но есть и обратное движение этого процесса. Из-за хронического холецистита замедляется моторика поджелудочной, развивается застой желчи, увеличивается камнеобразование.
В развитии данной патологии не последняя роль отводится нарушениям в питании. Если человек питается большими порциями с существенными интервалами между приемом пищи, если наедается на ночь, употребляет жирное, острое, есть много мяса, то он находится в группе риска по развитию холецистита. У него может развиться спазм сфинктера Одди, произойти застой желчи.
Симптомы хронического холецистита
При возникновении хронического холецистита основной симптом – это болевая симптоматика. Взрослые ощущают тупые ноющие боли в области правого подреберья, которые обычно возникают через 1-3 ч после приема обильной, особенно жирной пищи и жареных блюд.
Боли иррадиируют в верх, в область правого плеча, шеи, лопатки, порой в левое подреберье. Она усиливается при физической нагрузке, тряске, после приема острых закусок, вина и пива. При сочетании холецистита с желчнокаменной болезнью могут появляться резкие боли по типу желчной колики.
- Наряду с болями возникают диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, вздутие живота, чередование запоров и поносов.
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Почему возникает обострение?
Основными причинами обострения являются:
- Неправильное или несвоевременное лечение хронического холецистита;
- Острое заболевание, не связанное с желчным пузырем.
- Переохлаждение, инфекционный процесс.
- Общее снижение иммунитета, связанное с недостаточным поступлением питательных веществ.
- Беременность.
- Нарушение диеты, употребление алкоголя.
Диагностика
Для постановки диагноза наиболее информативными методами являются следующие:
- УЗИ органов брюшной полости;
- Холеграфия;
- Дуоденальное зондирование;
- Холецистография;
- Сцинтиграфия;
- Диагностическая лапароскопия и бактериологическое исследование являются самыми современными и доступными методами диагностики;
- Биохимический анализ крови показывает высокие показатели печеночных ферментов – ГГТП, щелочная фосфатаза, АсТ, АлТ.
Конечно, любое заболевание легче предупредить, чем лечить и заблаговременное исследование, может выявить ранние нарушения, отклонения химического состава желчи.
Лечение хронического холецистита
Если у вас присутствуют признаки хронического холецистита лечение включает диету (стол №5 по Певзнеру) и медикаментозную терапию. Во время обострения из питания исключают острую пищу, жареное и жирное, копченое, алкоголь. Питаться следует небольшими порциями 4 раза в сутки.
Примерная схема лечения:
- Для обезболивания и снятия воспаления применяют препараты группы НПВС, снятие спазма гладкой мускулатуры пузыря и протоков осуществляют спазмолитиками.
- Антибактериальная терапия при появлении симптомов воспаления (ампициллин, эритромицин, ципрокс).
- Для ликвидации застоя желчи применяют препараты, способствующие усилению перистальтики желчных путей (оливковое масло, облепиха, магнезия) Холеретики (препараты, повышающие секрецию желчи) применяют с осторожностью, чтобы не вызвать усиление болезненности и усугубления застойных явлений.
- Во время стихания обострения назначаются физиопроцедуры – УВЧ-терапия, иглорефлексотерапия и другие процедуры.
- Санаторно-курортное лечение.
В домашних условиях лечение хронического холецистита возможно в случае легкого течения болезни, однако в период выраженных обострений больной должен находиться в стационаре. В первую очередь ставится цель купировать болевой синдром и снять воспалительный процесс. После достижения нужного эффекта для нормализации функций образования, выделения желчи и продвижения ее по желчным путям врач назначает желчегонные и спазмолитические средства.
Операция
При хроническом калькулёзном холецистите показано хирургическое удаление желчного пузыря – источника образования конкрементов.
В отличие от лечения острого калькулёзного холецистита, операция по удалению желчного пузыря (холецистотомия лапароскопическая или открытая) при хроническом холецистите не является экстренной мерой, назначается планово.
Применяются те же хирургические методики, как и при остром холецистите – лапароскопическая операция удаления желчного пузыря, холецистэктомия из минидоступа. Для ослабленных и пожилых пациентов – чрескожная холецистостомия для формирования альтернативного пути оттока желчи.
Питание
Диета при хроническом холецистите по столу №5 способствует снижению симптомов во время повторных приступов боли.
К запрещенным продуктам относятся:
- сдобное, слоеное тесто, свежий и ржаной хлеб;
- жирные сорта мяса;
- субпродукты;
- холодные и газированные напитки;
- кофе, какао;
- мороженое, кремовые изделия;
- шоколад;
- макароны, бобы, пшено, рассыпчатые каши;
- острый, соленый и жирный сыр;
- бульоны (грибные, мясные, рыбные);
- жирные сорта рыбы, рыбья икра и рыбные консервы;
- молочные продукты высокой жирности;
- маринованные, соленые и квашеные овощи;
- редис, редька, капуста, шпинат, грибы, чеснок, лук, щавель;
- пряности;
- копчености;
- жареные блюда;
- кислые фрукты.
Принимать пищу рекомендуется порционно, каждые три часа. Помимо дробного питания, также исключают и вышеперечисленные продукты.
Источник
Дата публикации 24 января 2019Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Хронический холецистит — это воспаление желчного пузыря, длящееся более полугода и характеризующееся изменением свойств желчи, дисфункцией желчных протоков и образованием конкрементов (камней).[1]
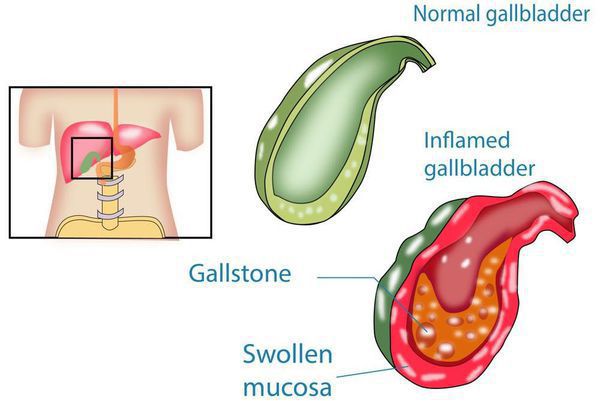
Формирование нерастворимых образований в системе выведения желчи является длительным процессом. Оно чаще протекает у женщин. Это связывают с определёнными особенностями желчных кислот, а также обмена холестерина, которые взаимосвязаны с женскими половыми гормонами — эстрогенами и прогестероном.
Существует несколько этиопатологических факторов, при которых повышается риск развития желчнокаменной болезни. К ним относятся:
- пол — как уже отмечалось, чаще возникает у женщин;
- генетическая предрасположенность — появляются особенности метаболизма соединений, которые являются структурной основой камней;
- систематическое нарушение диеты;
- хронический процесс воспаления, протекающий в желчном пузыре и протоках;
- нарушение процесса выхода желчи на фоне развития дискинезии структур и путей.[2]
Главными причинами хронического холецистита нужно считать:
- длительно существующее нарушение диеты (более шести месяцев), тонуса сфинктеров желчевыводящих путей и физико-химических свойств желчи с образованием конкрементов (в 90% случаев);
- инфицирование желчи и/или желчного пузыря патогенной (шигеллами и сальмонеллами) или условно-патогенной микрофлорой (кишечной палочкой, стрептококками и стафилококками), а также паразитами (аскаридами, лямблиями и другими);
- наличие в анамнезе двух и более приступов острого холецистита (боли в правом подреберье, нарушение пищеварения, повышение температуры тела и другие симптомы), неоднократно купированные консервативной терапией.
Кроме того, причиной хронического холецистита могут быть токсины и генерализованные аллергические реакции.[3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы хронического холецистита
Главенствующим синдромом по праву нужно назвать болевой. Пациент чаще всего чувствует боль в области правого подреберья (иногда в эпигастрии — области желудка). Она может быть как незначительной тянущей, так и сильной с чувством жжения и распирания. Те же ощущения могут локализоваться в области надплечья и/или во всей верхней конечности справа, правой половине шеи и нижней челюсти. Обострение может длиться от 20 минут до 5-6 часов. Боль появляется не сама по себе, а после воздействия вышеописанных провоцирующих факторов.
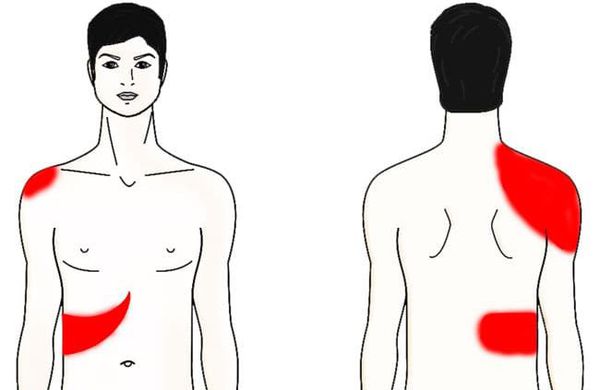
Следующим немаловажным синдромом является диспепсический — нарушение пищеварения. К наиболее частым проявлениям последнего стоит отнести диарею (частый жидкий стул), тошноту, рвоту с примесью желчи, нарушение (снижение) аппетита, вздутие живота.
Интоксикационный синдром характеризуется резким и значительным повышением температуры тела (до 39-40оС), ознобом, потливостью и выраженной слабостью.
Вегетативная дисфункция также может сопутствовать обострению хронического холецистита, проявляясь эмоциональной нестабильностью, приступами сердцебиения, лабильностью артериального давления, раздражительностью и т.д.
У 10-20% пациентов с некалькулёзным (бескаменным) хроническим холециститом симптоматика может сильно варьировать и проявляться следующими признаками:
- боли в области сердца;
- нарушение сердечного ритма;
- затруднение глотания;
- боли по ходу всего пищевода и/или по всей области живота с метеоризмом и/или запорами.
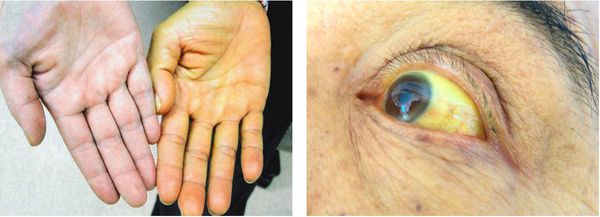
Если говорить об обострении калькулёзного хронического холецистита, то следует отметить желтушный синдром:
- желтушность кожных покровов;
- иктеричность склер;
- потемнение мочи;
- обесцвечивание кала.

Этому способствует закрытие (обтурация) желчных протоков камнями, ранее находящимися и сформированными в желчном пузыре — так называемая “механическая желтуха”.[5]
Патогенез хронического холецистита
Развитие хронического холецистита начинается задолго до появления первых симптомов. Этиологические факторы воздействуют комплексно и длительно. Главным, как говорилось выше, является неправильное питание. Именно оно способствует формированию холестероза желчного пузыря (появлению холестериновых полосок/бляшек в его стенке), которые впоследствии перерастают в полипы и/или конкременты.
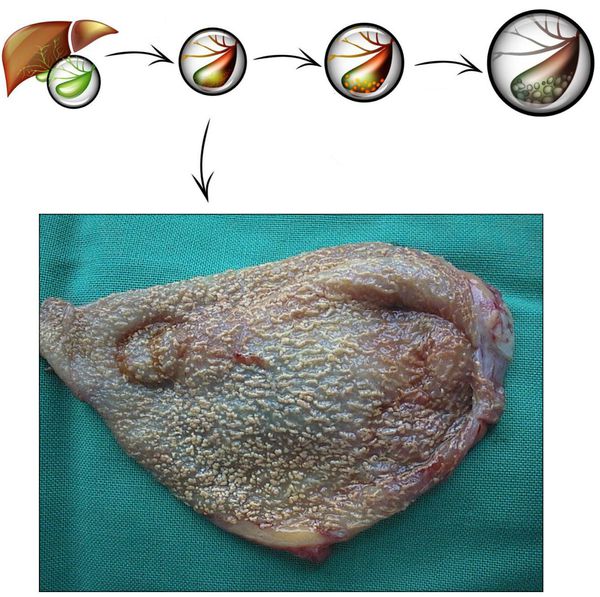
После этого и параллельно этому происходит нарушение тонуса стенки желчного пузыря и дисфункция сфинктерного аппарата желчевыводящих путей, по причине чего желчь застаивается, чем усугубляется формирование камней и диспепсия.
Симптомы хронического холецистита начинают проявляться при чрезмерном повреждении стенки желчного пузыря камнями (или обтурации желчных протоков конкрементами) и инфицировании желчи. Параллельно происходит изменение физико-химических свойств и биохимического состава желчи (дисхолии и дискринии), а также снижается внешнесекреторная функция печени вследствие угнетения активности клеток печени, что также усугубляет уже сформированные дисхолию и дискринию.[6]
Пути попадания патогенной флоры в желчный пузырь:
- энтерогенный — из кишечника при нарушениях моторики сфинктера Одди и повышении внутрикишечного давления (кишечная непроходимость);
- гематогенный — через кровь при хронических инфекционных (гнойных) заболеваниях различных органов и систем;
- лимфогенный — через лимфатические сосуды, по путям оттока лимфы от органов брюшной полости.
Классификация и стадии развития хронического холецистита
Главенствующим признаком, которым можно охарактеризовать и классифицировать хронический холецистит, конечно же, является наличие или отсутствие конкрементов (камней) в желчном пузыре. В связи с этим выделяют:
- калькулёзный холецистит;
- некалькулёзный (бескаменный) холецистит (здесь преобладают воспалительные явления и/или моторно-тонические расстройства желчного пузыря и его протоков).
Как уже отмечалось ранее, 85-95% людей (чаще всего женщины 40-60 лет), страдающих хроническим холециститом, имеют камни в жёлчном пузыре (т.е. больны хроническим калькулёзным холециститом). Образование конкрементов может быть либо первичным (при изменении физико-химических свойств желчи), либо вторичным (после первичного инфицирования желчи и развития воспаления).[5][6]
Если говорить о причинном факторе воспалительного процесса, нужно выделить следующие формы заболевания (по частоте встречаемости):
- бактериальный;
- вирусный;
- паразитарный;
- аллергический;
- иммуногенный (немикробный);
- ферментативный;
- неясного происхождения (идиопатический).
Течение воспалительного процесса также бывает неодинаковым и зависит от многих факторов, включая индивидуальные особенности каждого организма. В связи с этим выделяют четыре типа хронического холецистита:
- редко рецидивирующий (один приступ в год или реже);
- часто рецидивирующий (более двух приступов в год);
- монотонный (латентный, субклинический);
- атипичный (не входящий ни в одну из вышеописанных категорий).
Фазы воспаления значительно разнятся между собой, каждый пациент это может почувствовать на себе:
- обострение (яркая клиническая картина, выраженность всех симптомов);
- затихающее обострение;
- ремиссия (стойкая, нестойкая).
Тяжесть течения основного заболевания и каждого из обострений тоже может варьироваться:
- лёгкая форма;
- средняя форма;
- тяжёлая форма;
- с осложнениями и без.
Осложнения хронического холецистита
Холецистит хронической формы развивается длительное время и его обострение происходит “не на ровном месте”. Что же способствует этому обострению? В первую очередь неправильное питание: чрезмерное употребление жирной, жареной, солёной пищи, алкоголя и, как ни странно, даже голод приводят к застою и повышенной вероятности инфицирования желчи. Именно эти факторы являются главной причиной обострения и развития осложнений. Также к причинам обострения можно отнести пожилой возраст, хронические заболевания ЖКТ, дисфункцию желчных путей, хронический стресс, наличие камней в желчном пузыре и даже генетическую предрасположенность.
Однако обострение хронического холецистита (имеется ввиду желчная колика) является лишь звеном в развитии таких грозных осложнений, как:
- холедохолитиаз — закупорка конкрементом общего желчного протока, образованного соединением пузырного и общего печёночного желчных протоков, с формированием механической желтухи;
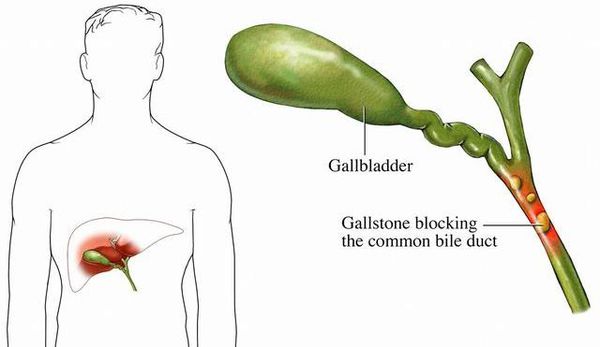
- деструкция стенки желчного пузыря с угрозой перфорации (вследствие повреждения желчного пузыря камнями и/или пролежнями от последних);
- холецистопанкреатит — формирование воспаления не только в желчном пузыре, но и в поджелудочной железе вследствие нарушения тонуса сфинктера Одди и/или закупоркой его камнем и невозможностью поступления панкреатического и желчного соков в двенадцатиперстную кишку;
- холангит — воспаление общего желчного протока с расширением последнего и возможным развитием гнойного процесса;
- водянка желчного пузыря (при длительно существующем заболевании в латентной форме, с редкими рецидивами лёгкой/стёртой формы и сохранении окклюзии пузырного протока);
- пузырно-кишечные свищи — формирование соустья между желчным пузырём и кишечником по причине длительно существующего воспаления в первом и прилегании этих органов друг к другу;
- абсцесс печени и подпечёночного пространства;
- рак желчного пузыря.[8]
Диагностика хронического холецистита
В связи с большим количеством возможных грозных осложнений хронического холецистита очень важно как можно раньше распознать болезнь самому и подтвердить в медицинском учреждении наличие данного заболевания.
Обследование начинается с осмотра пациента врачом-хирургом: обращается внимание на наличие желтушности кожных покровов, иктеричность склер, вынужденное положение больного в связи с выраженным болевым и интоксикационным синдромами и т.д.). Затем осмотр продолжается опросом пациента и пальпацией брюшной стенки: уточняются данные о соблюдении диеты, особенности и локализация болевого синдрома, определяются симптомы Мерфи, Мюсси и Шоффара (болезненные ощущения при определённых способах “прощупывания”), характерные для воспаления желчного пузыря.
В общем анализе крови можно проследить признаки неспецифического воспаления: увеличенная скорость оседания эритроцитов (СОЭ) и увеличенное количество лейкоцитов (лейкоцитоз) со сдвигом формулы влево.
Биохимический анализ крови может выявить повышение активности ферментов печени, а именно АЛаТ, АСаТ, ГГТП и щелочной фосфатазы.
Более подробную информацию для постановки диагноза хронического холецистита можно получить, конечно же, с помощью визуализирующих методик:
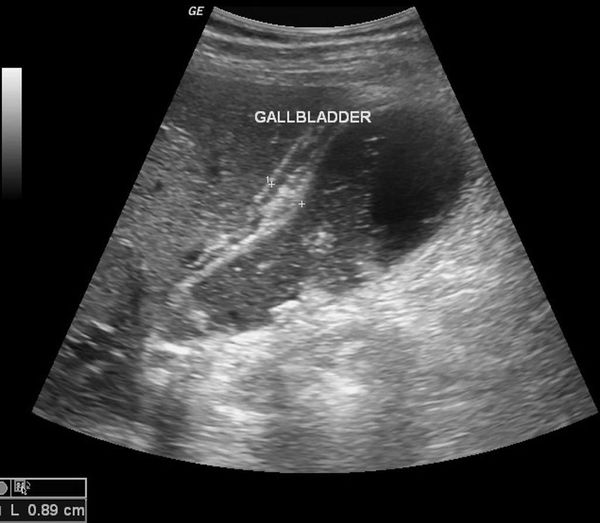
1. УЗИ органов брюшной полости (гепатобилиарной зоны) — определяется размер желчного пузыря, толщина его стенки, наличие деформации и конкрементов в просвете, расширенные внутри- и внепечёночные желчные протоки, различные нарушения моторики.
2. Холецистография и холеграфия — рентгенконтрастные исследования желчного пузыря и его протоков. За 12-16 часов до обследования пациент принимает контрастное вещество перорально (обычно накануне вечером). Выполняется несколько снимков в разных проекциях, после чего обследуемый получает желчегонный завтрак (яичные желтки и сливочное масло), и спустя 20 минут также выполняется несколько снимков. Производятся эти исследования с целью определения положения, формы, величины и смещаемости желчного пузыря, способности концентрации и выталкивания желчи (моторики).
3. Дуоденальное зондирование проводится с целью взятия пробы желчи, определения флоры и её чувствительности к антибиотикам для адекватного лечения.[9]
Лечение хронического холецистита
Лечение хронического холецистита может быть как консервативным, так и хирургическим.
В связи с тем, что 85-95% больных хроническим холециститом имеют калькулёзную (каменную форму) заболевания, с чем и связано развитие грозных осложнений, удаление желчного пузыря является единственно возможным и самым эффективным способом профилактики последних.
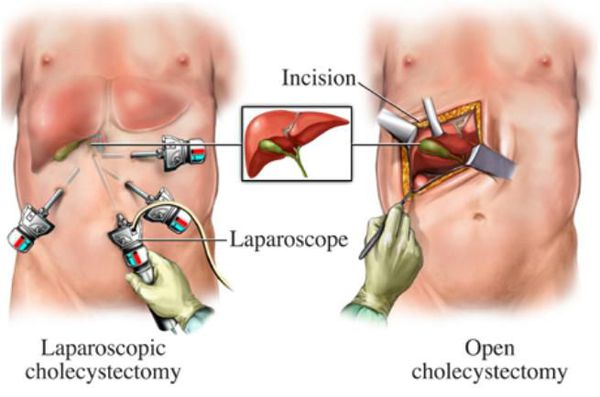
Оперативное лечение хронического холецистита (холецистэктомия) является плановой операцией, а в случае тяжёлого обострения — экстренной или даже операцией “по жизненным показаниям”. В зависимости от тяжести течения заболевания, её длительности, количества рецидивов, их интенсивности и состояния пациента удаление желчного пузыря может осуществляться несколькими методиками:
- классическая холецистэтомия (через разрез передней брюшной стенки длиной около 15 см в правом подреберье);
- мини-холецистэктомия (разрез в правом подреберье длиной 4-6 см);
- лапароскопическая холецистэктомия (с использованием лапароскопического инструментария, т.е. через “проколы” — четыре разреза размером по 5-10 мм);
- мини-лапароскопическая холецистэктомия (три прокола размером по 3-5 мм) — используется в редких случаях при крайней необходимости достижения максимального косметического эффекта.
При противопоказаниях к операции или при нежелании пациента оперироваться можно воспользоваться нехирургическим методом дробления камней — ультразвуковой литотрипсией. Однако измельчение и выведение камней не является излечением, и в 95-100% случаев конкременты формируются повторно через некоторое время.
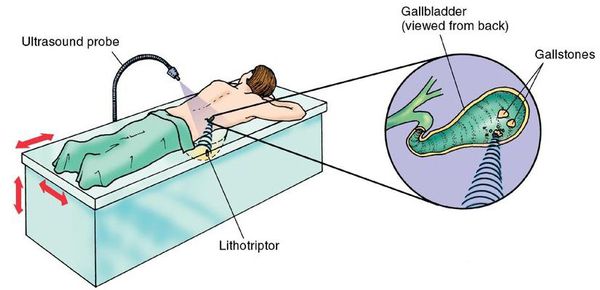
Пациенты, страдающие хроническим бескаменным холециститом, лечатся у гастроэнтеролога.
Когда заболевание находится в стадии ремиссии необходимо строгое соблюдение диеты. Возможно проведение фитотерапии (приём отваров тысячелистника, пижмы, крушины) и физиотерапии (электрофорез, грязелечение, рефлексотерапия, пребывание на бальнеологических курортах).
В период обострения применяются обезболивающие (нестрероидные противовоспалительные средства — НПВС) и спазмолитические препараты для снятия спазма мускулатуры желчного пузыря и его протоков.
Профилактику инфицирования и санацию очага проводят антибиотикотерапией (цефалоспорины). Дезинтоксикацию осуществляется при помощи растворов глюкозы и хлорида натрия. Также необходимо лечение диспепсического синдрома: обычно для этого используются ферментные препараты.[10]
Прогноз. Профилактика
Нарушение диеты в повседневной жизни встречается сплошь и рядом, поэтому формирование конкрементов в желчном пузыре не является чем-то удивительным. Вероятность проявления симптомов и осложнений от образования камней в желчном пузыре на самом деле низкая. Очень часто камни в желчном пузыре обнаруживаются при обследовании пациентов с другими патологиями ЖКТ и других органов и систем.
Практически все пациенты, перенёсшие удаление желчного пузыря, больше никогда не испытывают симптомов, если только последние не были вызваны исключительно камнями в желчном пузыре.
Профилактические мероприятия не могут дать 100% гарантию предотвращения развития болезни, но значительно снизят риски её возникновения. Первично, конечно же, необходимо пропагандирование здорового образа жизни:
- соблюдение диеты;
- отказ от пристрастия к перееданию, жирной, острой и жареной пищи;
- ограничение или полный отказ от алкоголя;
- регулярные занятия физической культурой.
Нужно стремиться максимально избегать стрессов, недосыпаний, длительных и частых периодов голода.
Для профилактики обострений уже поставленного диагноза хронического холецистита необходимо:
- строжайшее соблюдение диеты и правил дробного питания;
- избегание гиподинамии, стрессов и тяжёлой физической нагрузки;
- два раза в год наблюдения у хирурга;
- не избегать санаторно-курортного лечения.[11]
Источник
