Чем лечить воспаление подкожной клетчатки

Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % – вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
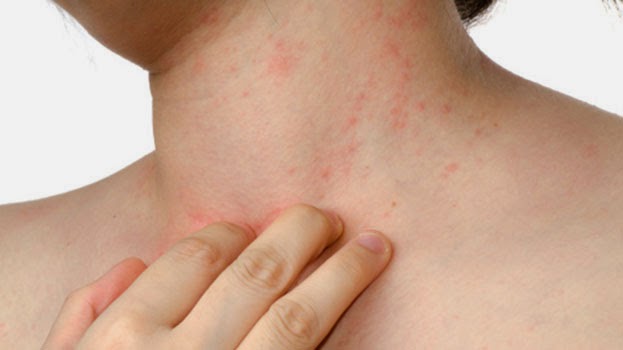
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
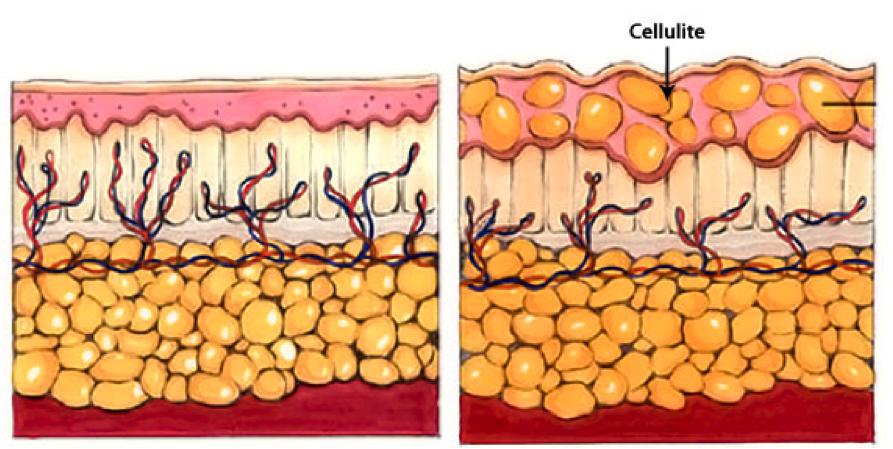
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Источник
Кожа человека состоит из эпидермиса, дермы и третьего слоя – состоящего из жировых клеток. Он выполняет роль терморегулятора и защищает от ударов внутренние органы. Воспаление подкожной клетчатки – явление, которое встречается довольно часто и приносит много неприятностей заболевшему человеку.
Гнойные воспаления кожи и подкожной клетчатки
Воспалительные процессы с накоплением гноя в подкожной клетчатке представлены несколькими формами. При всех патологиях наиболее частым возбудителем становится стафилококк. Инфекция развивается в случае, когда снижается целостность кожных покровов и общая иммунная сопротивляемость всего организма. Накопление большого количества бактерий также приводит к началу заболевания.
Фурункулы и фурункулез
Воспаление волосяного фолликула и расположенных рядом с ним тканей, сопровождающееся гнойным процессом, называют фурункулезом. Заболевание развивается вследствие травмирования кожи – появления трещин и ссадин, а также как осложнение сахарного диабета, после сильного переохлаждения, при авитаминозе.
В начале заболевания в районе волосяного мешочка под кожей формируется воспалительный инфильтрат, на ощупь напоминающий небольшой узелок. Участок над ним болит и припухает, приобретает красный оттенок. По мере вызревания инфильтрата начинается некроз ткани. Спустя 3–5 дней некротизированная кожа истончается настолько, что содержимое фурункула выходит наружу с фрагментами волоса. Ранка очищается от гноя и постепенно заживает. На ее месте остается светлый рубец.
В зависимости от расположения, фурункул (или сразу несколько при фурункулезе) может вызывать серьезное ухудшение общего состояния. Например, гнойные инфильтраты, появившиеся на лице в области носогубного треугольника, возле глаз часто становятся причиной воспаления мозговых оболочек, сепсиса. Эти заболевания протекают с высокой температурой (до 40 градусов), сильной отечностью, гипертонусом затылочных мышц.
Флегмона
Флегмона – разлитое воспаление подкожной клетчатки, вызываемое гноеродными микроорганизмами, которые попадают через раны (стрептококки, стафилококки, кишечная палочка и другие). Заболевание проявляется в виде нагноения, не имеющего капсулы. Из-за этого процесс очень быстро распространяется.
Основные жалобы людей с флегмоной – резкое повышение температуры до 39–40 градусов, озноб, растущая припухлость в пораженном месте. Во время прощупывания ощущается болезненность. В первое время инфильтрат чувствуется под пальцами, позже он «расползается».
Специалисты различают три типа флегмоны:
- серозная;
- гнойная;
- гнилостная.
Для лечения гнойной и гнилостной флегмоны применяют хирургические методы. В случае если процесс протекает в серозной форме, то наиболее эффективны консервативные методы терапии.
Карбункул
Карбункул – воспаление подкожно-жировой клетчатки, при котором поражаются инфекцией одновременно несколько волосяных фолликулов, находящихся рядом. Причина нагноения – стрептококковая или стафилококковая инфекция.
Крупный инфильтрат, образовавшийся в толще кожи, дает о себе знать такими симптомами:
- чувство, будто боль распирает изнутри;
- кожа становится натянутой;
- к воспаленному участку больно прикасаться.
Чаще всего карбункулы появляются на лице и задней части туловища – ягодицах, пояснице, в области лопаток и шеи. В месте, где развивается воспалительный процесс, кожа приобретает синюшный оттенок, становится горячей и очень болезненной. Проявляются симптомы общей интоксикации – высокая температура, рвота, головокружение, иногда доходящее до потери сознания.
После вызревания и некротизации ткани карбункул очищается от гноя. Поверхность кожи в воспаленном месте покрывается воронками с отверстиями, а позже – ранами с рыхлыми краями.
Лечение карбункула проводится методом вскрытия и дренирования гнойника. После операции перевязки делают дважды в сутки, одновременно санируя рану. Назначается курс антибиотикотерапии, средств для снятия интоксикации и боли. В обязательном порядке применяются общеукрепляющие препараты.
Абсцесс
Абсцессом называют гнойное воспаление кожи и подкожной клетчатки, при котором ткань некротизируется, а на ее месте образуется полость, наполненная гноем. Развивается процесс под кожей вследствие попадания инфекции – стрептококков, стафилококков, кишечной палочки и других патогенных микроорганизмов, вызывающих атипичное течение заболевания. Абсцесс имеет оболочку, которая отделяет зараженную ткань от здоровой.
Гнойное скопление, развивающееся в жировой ткани или другой, может иметь множество проявлений. В случае его локализации под кожей симптомы обычно такие;
- покраснение воспаленного места;
- болезненность во время пальпации;
- повышение температуры тела до 41 градуса;
- отсутствие аппетита.
Абсцесс – заболевание, которое лечится хирургическими методами – открытым и закрытым. В первом случае врачом делается небольшой надрез на коже, через который вводится трубка для оттока гноя и промывки воспаленного участка подкожной жировой клетчатки. Во втором – абсцесс полностью вскрывают, вставляют дренажи, затем ежедневно делают перевязки и санацию прооперированного участка. В тяжелых случаях, когда абсцесс грозит перерасти в сепсис, применяют антибиотики, дезинтоксикационные средства.
Рожистое воспаление
Рожа – болезнь кожи, вызванная бета-гемолитическими стрептококками. Развитию инфекции способствует:
- травмирование кожи;
- сахарный диабет и другие заболевания, вызывающие ломкость сосудов;
- длительное воздействие пыли, копоти, химических веществ на кожу;
- снижение иммунной защиты организма;
- хронические заболевания;
- дефицит витаминов.
Рожистое воспаление проявляется уже через сутки после инфицирования. В пораженных местах начинается зуд и жжение кожи, воспаление быстро распространяется по телу. В течение суток появляются и другие симптомы:
- температура достигает отметки в 40 градусов;
- появляется ломота в мышцах, головная боль;
- сильная лихорадка сопровождается тошнотой и рвотой;
- кожа становится крайне болезненной, приобретает красный цвет.
Участки воспаления покрываются пузырьками, наполненными сукровицей или гноем, которые затем преобразуются в пустулы. Края пораженного участка имеют характерную форму, напоминающую языки огня.
Лечение проводится в амбулаторных условиях. Применяются антибиотики, которые необходимо принимать от 7 до 10 дней. Также терапевт или хирург прописывает противовоспалительные, жаропонижающие препараты. Для снятия интоксикации рекомендуют употреблять большое количество жидкости.
Воспаления подкожной жировой клетчатки
Воспалительные процессы, развивающиеся в жировой ткани, специалисты называют панникулитами. Патологию связывают с изменением структуры перегородок между клетками либо затрагивающими дольки подкожной клетчатки.
Гиноидная липодистрофия, больше известная под названием целлюлит, связана со структурными изменениями в жировой ткани, которые приводят к значительному ухудшению микроциркуляции крови и застою лимфы. Далеко не все врачи считают целлюлит заболеванием, а настаивают на том, чтобы называть его косметическим недостатком.
Целлюлит чаще всего появляется у женщин вследствие гормональных сбоев, происходящих на разных этапах жизни – в подростковом возрасте, во время вынашивания беременности. Иногда спровоцировать его появление может прием гормональных контрацептивов. Большую роль играет наследственный фактор и особенности питания.
В зависимости от стадии целлюлит проявляется по-разному:
- происходит застой жидкости в жировой ткани;
- ухудшается циркуляция крови и лимфы, твердеют коллагеновые волокна между клетками;
- формируются узелки небольшого размера, которые придают коже вид апельсиновой корки;
- увеличивается количество узелков, появляется их болезненность во время прикосновения.
На третьей и четвертой стадии целлюлит начинает не только портить внешний вид, но и доставляет физическое беспокойство. Кожа приобретает синеватый оттенок, на ней образуются впадинки, меняется температура. Также ослабляется мышечная ткань, страдают нервные окончания. Из-за компрессии пережимаются крупные сосуды (особенно вены на ногах), что приводит к появлению варикоза, и более мелкие, расположенные под кожей – на ее поверхности проступает сеточка из капилляров.
Подкожное воспаление – липодистрофия жировой ткани лечится комплексно. Чтобы добиться успеха необходимо правильно питаться, принимать поливитаминные препараты, антиоксиданты. Важная составляющая терапии – активное движение, занятия спортом.
Специалисты рекомендуют курс процедур, улучшающих циркуляцию лимфы и крови – массаж, биорезонансную стимуляцию, магнито- и прессотерапию, специальные обертывания. Размеры жировых клеток уменьшаются после применения ультрафонофореза, электролиполиза, ультразвука и мезотерапии. Применяются специальные антицеллюлитные кремы.
Источник
Панникулит – это поражение подкожной жировой клетчатки воспалительного характера, которое в итоге может приводить к её полному разрушению. Иногда эту патологию еще называют жировой гранулемой. Впервые она была описана в 1925 году Вебером. По статистике панникулитом чаще страдают женщины в возрасте от 20 до 50 лет.
Что такое панникулит?
Для панникулита характерно отсутствие специфических симптомов, поэтому довольно часто его путают с другими кожными заболеваниями. Также не существует у врачей и единого мнения по поводу причин, по которым может возникать это заболевание.
По статистике примерно в 40–50% случаев воспаление жировой клетчатки возникает на фоне относительного здоровья. Провоцировать его могут патогенные или условно-патогенные бактерии, вирусы и даже грибки, которые через поврежденную кожу проникают в жировую ткань.
В основе развития воспаления жировой клетчатки лежат нарушения одного из механизмов обмена веществ в жировой ткани, а именно перекисного окисления липидов, которые могут возникать по различным причинам.
Виды заболевания
В зависимости от того, появилось ли воспаление подкожной клетчатки самостоятельно или же возникло на фоне какой-то другой патологии, панникулит может быть первичным (идиопатическим) или же вторичным. Первичную форму заболевания также называют – панникулит Вебера-Крисчена.
Существует еще одна классификация патологии. В зависимости от характера изменений, которые возникают на коже, он может быть:
- Узловатым, при котором под кожей возникают одиночные, изолированные друг от друга узлы размером от нескольких миллиметров до сантиметра. Кожа над ними приобретает бордовый цвет и может отекать.
- Бляшечным, проявляющимся образованием множества одиночных уплотнений, которые могут срастаться в довольно большие конгломераты. В тяжелых случаях они могут сдавливать сосуды и нервные окончания, вызывать развитие отеков, нарушение кровообращения и потерю чувствительности.
- Инфильтративным, при котором панникулит внешне становится похож на абсцесс или флегмону. Отличает их только то, что внутри узлов накапливается желтоватая жидкость, а не гной. После вскрытия узла на его месте остается плохо заживающее изъязвление.
- Висцеральным, при котором к проявлениям на коже присоединяются поражения внутренних органов. Происходит это из-за того, что патология затрагивает забрюшинную клетчатку. Обычно при этой форме страдает печень, поджелудочная железа и почки.
Независимо от вида, панникулит может протекать в острой, наиболее тяжелой, или подострой форме. Иногда способен принимать и хронический характер течения, при котором обострения обычно протекают мягче всего и разделяются длительными периодами ремиссии.
Причины
Первичное воспаление подкожной жировой клетчатки может возникать из-за проникновения инфекции в подкожную жировую ткань. Спровоцировать его развитие могут травмы, даже незначительные, ожоги или обморожения, а также укусы насекомых или животных. Что же касается вторичной формы патологии, то в зависимости от причины панникулит может быть:
- Иммунологическим, то есть развиваться из-за нарушений в иммунной системе, например, при системных васкулитах или узловатой эритеме.
- Волчаночным, который возникает на фоне системной красной волчанки.
- Ферментативным, возникающим на фоне развившегося панкреатита из-за высокой активности ферментов поджелудочной железы.
- Пролиферативно-клеточным, который провоцируют такие патологии, как лейкемия или лимфома.
- Искусственным или медикаментозным, который развивается из-за применения некоторых лекарственных препаратов. Примером такой патологии является стероидный панникулит, который часто развивается у детей после проведенного курса кортикостероидов.
- Кристаллическим, возникающим на фоне подагры и почечной недостаточности которые приводят к отложению в подкожной клетчатке кальцификатов или уратов.
- Генетическим, развивающимся из-за наследственного заболевания, при котором возникает дефицит фермента 1-антитрипсина. Чаще всего именно эта причина вызывает развитие висцеральной формы заболевания.
За исключением медикаментозного панникулита, который в большинстве случаев проходит со временем самостоятельно, все остальные формы заболевания требуют обязательного лечения. Назначать его должен только врач.
Симптомы
Основной симптом заболевания – разрастание под кожей бляшек или появление одиночных узлов. Располагаются они в основном на ногах или руках, реже в области живота, груди или на лице. Помимо этого, к симптомам заболевания относится:
- Покраснение в области поражения, болезненность участков и местное повышение температуры.
- Красные мелкие точки, сыпь или волдыри на коже.
- Признаки общей интоксикации организма, такие как слабость и боли в мышцах и суставах, головная боль и лихорадка, особенно в том случае когда панникулит спровоцирован вирусами.
Помимо общих симптомов, при висцеральной форме патологии будут появляться и признаки поражения различных органов. Если страдает печень, то присоединятся симптомы гепатита, при поражении почек – нефрита, а в случае с поджелудочной железой – панкреатита. Помимо этого при висцеральной форме на сальнике и в забрюшинном пространстве будут образовываться характерные узлы.
Если вы заметили у себя на коже настораживающие признаки, то как можно быстрее обратитесь к врачу. Помочь вам в этом случае может дерматолог, дерматовенеролог, инфекционист, хирург или же терапевт.
Лечение
К сожалению, панникулит относится к тем патологиям, которые требуют длительного и комплексного лечения, особенно если пациент вовремя не обратился к врачу и диагноз был поставлен поздно. В острой форме заболевание может тянуться 2–3 недели, в подострой или хронической – до нескольких лет. Однако, независимо от формы патологии, лечение всегда будет комплексным.
В каждом случае врачом подбирается индивидуальная схема лечения в зависимости от особенностей пациента и наличия или отсутствия сопутствующих заболеваний.
Однако в большинстве случаев в схему лечения будут включаться такие препараты, как:
- Нестероидные противовоспалительные средства, которые помогают снять воспаление, боль и при необходимости снизить высокую температуру.
- Глюкокортикостероиды в малых дозах, которые также помогают уменьшить воспаление и отек в пораженных тканях.
- Производные 8-оксихинолина, которые обладают антибактериальной, противогрибковой и противопаразитарной активностью.
- Антибиотики широкого спектра действия, которые назначают в том случае, если патология вызвана бактериями, например, стрептококками или стафилококками.
Помимо этого при узловатой и бляшечной формах панникулита в схему могут включаться препараты-цитостатики, такие, например, как Метотрексат или Азатиоприн.
Наиболее трудно терапии поддается инфильтративная форма панникулита. В тяжелых случаях не помогают даже большие дозы глюкокортикостероидов и антибиотиков. Поэтому для лечения этой патологии в некоторых ситуациях врачи назначают препараты факторы некроза опухоли (ФНО).
В дополнении к основным препаратам схема лечения может включать и вспомогательные средства, например, гепатопротекторы или антиоксиданты. Также может назначаться физиотерапия: фонофорез, магнитотерапия или ультразвук.
Возможные осложнения и профилактика
Так как точный механизм развития заболевания до сих пор неизвестен, то как таковой специфической профилактики панникулита не существует. Исключение – вторичная форма, при которой врачи советуют не допускать обострения первичной патологии, провоцирующей развитие панникулита.
Что же касается прогноза и осложнений, то в первую очередь это будет зависеть от конкретной формы заболевания и того, когда был поставлен диагноз и начато лечение. Панникулит, лечение которого начато на ранних стадиях, проходит гораздо быстрее и реже проявляется осложнениями.
Наиболее неблагоприятным и тяжелым по течению является острая форма панникулита, которая часто может осложняться сепсисом. Подострая и хроническая формы, как правило, в большинстве случаев со временем проходят без осложнений.
Загрузка…
Источник
