Чем лечить воспаление шеи у ребенка
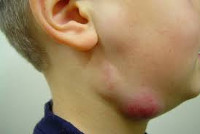
Увеличение лимфоузлов на шее у ребенка – тревожный симптом, который может говорить о воспалительном процессе в организме. В иммунной системе лимфатические узлы играют роль «фильтра», который реагирует на болезнетворные бактерии и вирусы, участвует в формировании и поддержании иммунитета. В качестве «ответа» на вторжение микроорганизмов в лимфоузле повышается выработка лимфоцитов – клеток иммунной системы, что и вызывает изменение его размера.
При каких заболеваниях лимфоузлы увеличиваются
Чаще всего увеличение шейных лимфоузлов у детей бывает при:
- простудных заболеваниях – ОРВИ, ОРЗ, гриппе;
- гнойно-воспалительных болезнях полости рта и глотки – ангине, скарлатине, тонзиллите и других;
- заболеваниях десен и зубов – кариесе, стоматите, гингивите, а также при прорезывании зубов;
- снижение общего иммунитета после перенесенных заболеваний;
- нарушениях иммунной системы;
- болезнях ЛОР-органов – отите, воспалении слухового нерва, фурункуле в наружном слуховом проходе;
- воспалении миндалин при тонзиллите, ангине, фарингите.
Какой врач лечит увеличение лимфоузлов за ушами у детей
При опухании лимфатических узлов у ребенка следует в первую очередь обратиться к педиатру. Врач проведет осмотр, пальпировав подозрительный лимфоузел, оценит его размер и наличие болезненности. Заподозрив инфекционное заболевание, специалист выпишет направление на анализы и обследования: общий и развернутый анализ крови, общий анализ мочи, УЗИ.
При необходимости педиатр направит на консультацию к профильному специалисту. Например, если увеличение лимфоузлов на шее у детей проявилось на фоне воспаления десен, ребенка направят к стоматологу.
Какое лечение назначают
Терапия должна быть направлена на устранение причины, вызвавшей опухание лимфоузла. Например, при простудных заболеваниях педиатр подбирает препараты и физиопроцедуры для борьбы с вирусом, снятие воспаления, повышение иммунитета. Если причина в кариесе, необходимо залечить больной зуб и устранить очаг инфекции.
Иногда увеличение лифоузлов – это нормальная реакция организма, а иногда – симптом воспалительного процесса. Поэтому выяснять причину всегда должен только специалист. В детском медицинском центре «Здоровье человека» работают опытные педиатры, которые найдут подход даже к самому капризному и пугливому пациенту, помогут разобраться с причинами увеличения лимфоузлов и проведут эффективную терапию.
Популярные вопросы
Можно ли самостоятельно вылечить лимфоузлы дома?
Для выяснения причины требуется обследование и диагностика. Любое самостоятельное лечение без консультации врача может вызвать серьезные осложнения.
Почему лимфоузел отек, а вокруг него покраснение?
Эти симптомы говорят о воспалительном процессе в самом лимфатическом узле. При покраснении тканей вокруг, сильного отека и повышения температуры необходимо немедленно обратиться к врачу.
Почему ребенок перестал болеть, а лимфоузлы все еще увеличенные?
Увеличение лимфоузлов после перенесенной болезни – нормальная реакция организма. Ослабленный иммунитет провоцирует выработку большого количества лимфоцитов для поддержания иммунной системы, что и является причиной изменения размера узлов.
Источник
Даже если ваш ребенок здоров по всем признакам, беспечным родителем быть не стоит, поскольку это чревато тем, что вы пропустите тревожные «звоночки» и у малыша разовьется заболевание, именуемое миозитом. Чаще всего оно возникает в холодное время года и сопровождается сильным дискомфортом.
Что такое шейный миозит у детей?
Миозит шеи у ребенка представляет собой воспалительный процесс в скелетных тканях мышц шеи. Такой недуг способен сильно ухудшить качество жизни и самого маленького пациента, и его родителей, поскольку симптоматика обычно ярко выражена. Стоит понимать, какие бывают виды заболевания, как оно классифицируется и проявляется, прежде чем переходить к вопросу лечения недуга.
Классификация заболевания
Существует два варианта классификации болезни – по сроку ее длительности и по причинам, которые ее спровоцировали. Если говорить о классификации миозита по сроку длительности, то выделяют всего два вида:
- Острый – первые три месяца.
- Хронический – более трех месяцев.
Если же говорить о классификации по причинам, которые способны провоцировать миозит мышц шеи у ребенка, то в этом случае перечислять придется дольше.
Причины болезни
Спровоцировать недуг способна масса факторов. У вашего ребенка мог развиться миозит:
- инфекционный вследствие проникновения в организм ребенка инфекции в виде вредоносного вируса или бактерии;
- паразитирующий инфекционный – провоцируют миозит в таком случае эхинококки, трихинеллы и пр.;
- травматический – если малыш упал, ударился, в ответ на повреждение способно возникать воспаление;
- статодинамический – когда ребенок долгое время находится в неудобной для себя позе;
- вследствие переохлаждения – слишком холодная одежда, вентиляторы, кондиционеры, длительное купание в водоеме и другие факторы;
- из-за слишком сильных физических напряжений мышц шеи.
По мнению многих врачей, шейный миозит у детей может возникать также по причине того, шейные мышцы малыша находятся в гипертонусе. Также воспаление могут повлечь сильные и частые стрессы, которые способны приводить к спазмированию шейных мышц. Со временем такое явление способно стать причиной постоянных устойчивых спазмов и боли.
Симптомы
Выявить миозит шейного отдела у детей порой оказывается достаточно сложно, поскольку сам ребенок ничего не говорит о своем самочувствии, а родителю остается только догадываться о том, что беспокоит его чадо. Часто в такой ситуации даже более взрослые дети не могут толком объяснить, что именно и где болит. В целом клиническая картина болезни такова:
- болевой синдром в области шеи, который может распространяться ниже;
- рост температуры кожных покровов;
- слабость ребенка, некоторые симптомы интоксикации.
Но, кроме того, лечение миозита у детей может понадобиться после проявления некоторых частных симптомов, которые возникают далеко не в каждой ситуации и могут зависеть от того, какие именно мышцы поражены. К таким симптомам причисляют:
- Ограничение подвижности тела ребенка из-за боли.
- Неконтролируемые мышечные сокращения.
- Покраснение кожных покровов и отечность тканей непосредственно над местом воспаления.
Часто первые признаки миозита мышц шеи у ребенка 3 лет проявляются в момент пробуждения, часто малыш начинает капризничать, а родители отмечают его вялость, а попытки перемены положения тела сопровождаются приступами плача. Когда родитель пытается осмотреть малыша, он может отметить уплотнение мышц и болезненность пальпации.
Как диагностировать?
Чтобы определить у ребенка миозит, недостаточно самому прощупать больное место. Нужно обратиться к доктору для выявления причин болевых ощущений малыша, поскольку они могут заключаться совершенно в другом. Для установления диагноза потребуется сдавать анализы и проходить диагностические процедуры.
Какие анализы необходимы?
В целом, врач может назначить ребенку:
- Общий анализ крови.
- Выявление щелочной фосфатазы.
- Креатинин в сыворотке крови и общую креатинкиназу, ее МВ-фракции.
В итоге получится определить, в чем заключается причина болевых ощущений и ухудшения самочувствия ребенка, подтвердить или опровергнуть наличие миозита мышц шеи у маленького ребенка.
Лечение
В первую очередь, врач назначит наружные препараты и пероральные медикаменты. Наружные препараты представляют собой гели и мази, которые обладают местным раздражающим эффектом, а также обезболивают пораженные мышцы. Они улучшают кровообращение в больной области, тем самым оказывая лечебный эффект. Стоит знать, что лечение миозита шеи у ребенка не может подразумевать применение препаратов на основе змеиного или пчелиного яда, лучше всего подходят камфорные или ментоловые мази. Все будет зависеть от возраста маленького пациента.
Кроме наружных препаратов, обязательно назначаются противовоспалительные нестероидные медикаменты. Среди таких может быть детский Ибупрофен или его аналоги. Такое средство будет направлено на лечение воспаления и устранение его проявлений. Однако целесообразность применения зависит от того, нормально ли ребенок переносит аспирин, есть ли проблемы с органами пищеварения, почками и пр.
К какому врачу обратиться?
Если вы наблюдаете у малыша симптоматику, соответствующую миозиту, медлить с посещением врача не стоит. Вам может помочь один из врачей:
- Педиатр.
- Невролог.
Лучше всего сразу идти к педиатру, который в случае подтверждения ваших опасений либо назначит лечение самостоятельно, либо отправит вас к более узкоспециализированному врачу.
Профилактика
Чтобы симптомы миозита шеи у ребенка не возникали, стоит позаботиться о профилактике недуга. Следите, чтобы малыш не переохлаждался, не находился долгое время в неудобной позе, например у компьютера или планшета. Следите за полноценным питанием и наличием физической активности малыша. В таком случае не придется думать о том, как распознать и вылечить миозит.
Источник
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов – тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей – скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов – туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору – одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
