Чем снять воспаление уретрита


Развитие воспалительного процесса
Уретрит – это воспалительный процесс, затрагивающий стенки мочеиспускательного канала. Встречается заболевание часто, в равной степени у женщин и мужчин. Диагностика не вызывает сложностей.
Как облегчить симптомы уретрита? Лечение заболевания зависит от того, какой именно возбудитель его вызвал. Игнорирование симптомов может привести к тому, что патология перейдет в хроническую форму развития, а инфекция начнет переходить на другие ткани и органы.
Причины развития уретрита
Главная причина развития заболевания у мужчин и женщин – проникновение инфекции в мочеиспускательный канал и ее дальнейшее развитие.
Самые частые причины уретрита следующие:
- Произойти заражение может при незащищенном половом контакте. Данная причина чаще касается тех, кто не имеет постоянного полового партнера, не использует презерватив.
- Стать причиной развития уретрита могут заболевания мочевого пузыря. При развитии воспалительного процесса мочевой пузырь опорожняется не полностью, моча застаивается, болезнетворные микроорганизмы начинают размножаться, возникает уретрит.
- Травмирование мочеиспускательного канала при проведении каких-то медицинских манипуляций. Так, например, произойти повреждение может при цистоскопии, бужировании и прочее.
- Аллергия на некоторые продукты, лекарства, и иные вещества, которые поступают в организм. Если есть склонность к развитию аллергии, то именно уретра может отреагировать на воспаление, особенно если есть сопутствующие факторы.
- Пренебрежение правилами личной гигиены. Несмотря на то, что на дворе уже 21 век, врачи до сих пор продолжают диагностировать случаи, когда причиной развития уретрита становится несоблюдение правил интимной гигиены.

Путь проникновения бактерий
Но, даже оградив себя от элементарных причин развития заболевания, многие люди все равно становятся его жертвой. В обыденной жизни есть и другие факторы риска, при которых происходит заражение.
Отнести к ним можно следующее:
- Переохлаждение организма. Произойти это может после долгого пребывания на улице, при отсутствии теплой одежды, работы на вредном производстве и прочее.
- Нетрадиционный секс.
- Недостаточное количество выпиваемой жидкости. Естественный процесс выведения жидкости из организма будет нарушен.
- Плохое питание. Касается это злоупотребления пряной, жареной, соленой пищи, а также вредными привычками.
Более подробно о причинах развития заболевания можно узнать у своего лечащего врача.
Симптомы заболевания

Развитие воспалительного процесса
Признаки заболевания просто невозможно пропустить, первое, что начинает беспокоить человека – сильная боль при мочеиспускании. Для предупреждения дальнейшего развития заболевания следует обратиться за помощью в больницу именно на этой стадии.
В противном случае, помимо неприятных симптомов и боли, присоединятся выделения гнойного характера. В редком случае отверстие уретры может сильно воспаляться.

Неспецифический уретрит
Другие специфические признаки уретрита:
- В запущенной стадии происходит сильное воспаление уретры. Симптомы могут напоминать развитие простатита. При отсутствии лечения через некоторое время симптомы могут пройти, однако в будущем появятся серьезные осложнения.
- Определить острый уретрит можно по жжению и боли при мочеиспускании. Появляется отечность, уретра становится красного цвета. Из мочеиспускательного канала обильные выделения.
- Острая форма заболевания переходит в подострую. Выделения на этом этапе могут исчезать, моча становится прозрачного цвета. Можно наблюдать выделение гнойных нитей.
- При отсутствии лечения подострая форма перейдет в хроническую. Появляются невротические явления, из уретры незначительные выделения. При переохлаждении или половом возбуждении заболевание обостряется.
Как уже было сказано выше, симптомы уретрита можно спутать с простатитом. Боль и трудности при мочеиспускании могут быть присущи для обоих заболеваний. Именно поэтому запрещается заниматься самодиагностикой и самолечением.

Проводится осмотр на гинекологическом кресле
Многие пациенты, решившие обратиться за помощью в больницу, не знают, к кому именно им нужно пойти: урологу или венерологу. К венерологу следует идти тем, кто ведет беспорядочную половую жизнь. Если же у больного есть постоянный половой партнер либо он отсутствует вообще, то первый врач, которого следует посетить – уролог.
Виды уретрита
Заболевание делится на две группы – инфекционный уретрит и неинфекционный. В первом случае патологию могут спровоцировать несколько микроорганизмов. Ниже мы рассмотрим основные разновидности инфекционного уретрита.
Бактериальный

Бактериальный уретрит
После того как неспецифическая патогенная бактериальная флора попадает в мочеиспускательный канал, может начать развиваться бактериальный уретрит.
Разделить бактериальный уретрит можно на несколько групп:
- Первичный- бывает хронической и острой формы. Острая форма протекает бессимптомно, строго определенного инкубационного периода нет. Можно наблюдать выделение гноя и слизи из мочеиспускательного канала. При попытке сходить в туалет наблюдается зуд и жжение, слизистая уретры и наружное отверстие может отекать.
- Вторичный. Развивается из-за наличия воспалительного процесса при любом инфекционном заболевании. Форма протекает долго и в скрытой форме. Утром из уретры может выделяться гной, при мочеиспускании боль.
Прежде чем назначать лечение для бактериального уретрита необходимо определить, насколько бактерии чувствительны к тому или иному препарату. Если есть сопутствующее заболевание в виде цистита, лечение будет комплексным, может включать в себя физиотерапию. На видео в этой статье более подробно рассказывается о том, как развивается данная форма заболевания.
Гонорейный уретрит
Возбудитель заболевания – гонококк, в организм здорового человека он попадает при незащищенном половом контакте. Произойти заражение может и через предметы быта которые находятся в общем пользовании.
Лечением подобного заболевания занимается венеролог. После терапии пациенту делается своего рода провокация, через определенные промежутки времени она проверяется. Иммунитет к заболеванию после пройденного лечения не вырабатывается, именно поэтому можно столкнуться с повторным заражением.
Кандидамикотический уретрит

Дрожжевые грибки
Разновидность заболевания встречается редко. Возникает потому, что дрожжевые грибки поражают уретру.
В большинстве случаев это результат длительного приема антибиотиков. Заразиться можно и при половом контакте. Клинические симптомы могут отсутствовать, но может присутствовать жжение и зуд при мочеиспускании.
Вирусный уретрит

Возбудители заболевания
Развитию патологии способствует вирус уретроконъюктивита. Он может быстро размножаться в мочеиспускательном канале, влагалище, на шейке матки. При этом на соответствующем органе начинает развиваться воспалительный процесс.
Инфекция может быть передана при половом контакте. Протекает патология вяло, могут быть поражены сосуды. Часто возникают трудности при лечении.
Трихомонадный уретрит
Форму заболевания отличают появляющиеся белые пятна с пеной из уретры. Может присутствовать незначительный зуд. Инкубационный период составляет до двух недель. Возможное осложнение – трихомонадный простатит. В 20% случаях возникают неприятные последствия.
Диагностика

Для диагностики проводится целый ряд исследований
Диагностика уретрита проходит в несколько этапов, они включают в себя следующее:
- Опрос пациента, а также анализ полученной информации. Специалист интересуется, что беспокоит пациента, когда были замечены первые симптомы, а также когда был последний половой акт.
- Урологический осмотр – проводит гинеколог или уролог. Осматривается уретра, а также характер присутствующих выделений – скудные или обильные, с запахом или без, вязкие они или жидкие. Следует осмотреть наружные половые органы, нет ли на них эрозий, сыпи, налета и прочее.
- Берется мазок из уретры, отправляется на посев в питательную среду, проводится исследование клеточного состава под микроскопом. При развитии трихомонадного уретрита в свежих выделениях можно увидеть активно двигающиеся жгутики.
- Уретроскопия – это инструментальный метод обследования. Тонкий зонд с волоконными световодами вводится в уретру, это позволяет рассмотреть стенки канала, а также степень его сужения. В острой фазе заболевания проводить подобное обследование запрещается.
- Уретрография – в уретру вводится рентген-контрастное вещество, после чего проводится рентген исследование.
- Традиционные анализы. Берется биохимический анализ, общий анализ крови, анализ мочи.
- ПЦР диагностика – это быстрый и точный метод исследования.
- Ультразвуковое обследование органов малого таза – у женщин контролируется состояние яичников, матки и мочевого пузыря, у мужчин – семенные пузырьки, предстательная железа, мочевой пузырь.
После оценки всех данных от пройденного обследования ставится диагноз. Лечение назначается индивидуально для каждого пациента, с учетом стадии развития заболевания, возраста и прочего.
Методы лечения

Для лечения применяются лекарственные препараты и уколы
Лечить заболевание начинают с антибиотиков. Подбирается лекарственное средство врачом, в зависимости от возбудителя и степени тяжести заболевания. В острой форме назначаются антибиотики широкого спектра действия, после чего назначаются лекарства, к которым была выявлена чувствительность.
Терапия в зависимости от формы заболевания может быть следующей:
- Неспецифический уретрит. Назначаются макролиды, фторхинолы, цефалоспорины.
- Гонорейный уретрит – цефтриаксон, цефакор. Побираются те антибиотики, к которым хламидии и гонококки чувствительны.
- Трихомонадный уретрит – назначаются свечи йодовидон, трихопол.
- Кандидозный уретрит – клотримазол и флуконазол.
- Хламидийный уретрит – для лечения используются макролиды и тетрациклины.
- Для лечения вирусного уретрита назначаются противовирусные препараты.
Для того чтобы уменьшить воспалительный процесс и снять реактивный отек рекомендуется использовать нестероидные противовоспалительные препараты, например, супрастин, аспирин, но-шпа.
Прочие методы лечения для лечения заболевания:
- Иммуностимуляторы и пробиотики – необходимы для того, чтобы активировать естественную защиту организма.
- Биостимуляторы – гомеопатические препараты или алоэ. Применяются только при обострении хронической формы, в результате этого устойчивость организма повышается.
- Энзимотерапия – рекомендуется принимать ферменты под действием которых белки будут расщепляться. Оказывается иммуномодулирующее и противовоспалительное действие.
- Местная терапия – в уретру вводятся жидкие лекарственные средства. Выполнять процедуру разрешается строго в медицинском учреждении.
- Бужирование.
- Физиотерапия. Принимаются лекарственные ванночки, делается электрофорез с антибиотиками.
Интересно! Дополнять основное лечение могут средства народной медицины.
Для того чтобы лечение прошло успешно следует пить как можно больше жидкости, кушать много фруктов и овощей. Если были назначены мочегонные средства, то из организма будет выводиться калий, именно поэтому его недостаток следует восполнять изюмом, курагой, черносливом.
На фото ниже пример того как проходит лечение.

Полезно принимать лекарственные ванночки
Большинство пациентов проходят лечение в домашних условиях, госпитализируют только тех, у кого развивается острая форма. Что касается таких манипуляций как бужирование, инстилляции и уколы, то проводят их в условиях стационара.
Профилактика

Главное правило профилактики – использование средств контрацепции
Для того чтобы избежать развития заболевания и не допустить его рецидива после лечения, следует выполнять простые рекомендации:
- При половом контакте следует пользоваться средствами контрацепции.
- Следует соблюдать правила личной гигиены. Если половой акт без презерватива имел место быть, следует сразу же сходить в туалет и помыть половые органы большим количеством воды с жидким мылом. В первые два часа после этого рекомендуется обработать половые органы раствором-антисептиком.
- Ни в коем случае нельзя допускать переохлаждения.
- Несколько раз в год следует посещать больницу и проходить профилактический осмотр.
- Вступать в половые контакты с малознакомыми людьми нельзя.
Более подробная инструкция по ведению правильного образа жизни выдается врачом. Следует помнить, что отсутствующее лечение может привести к многочисленным последствиям, а лечить их гораздо сложнее, чем само заболевание.
Частые вопросы к врачу
Переохлаждение и уретрит
Не так давно я сильно переохладилась, скажите, может ли из-за этого возникнуть уретрит?
Здравствуйте, да, переохлаждение – это один из факторов, из-за которого развивается заболевание. Но стоит отметить, что само заболевание вызывают бактерии, а переохлаждение – это всего лишь провоцирующий фактор.
Жжение
Иногда я сталкиваюсь с тем, что после полового контакта в мочеиспускательном канале возникает жжение, скажите, что это может быть?
Жжение – это симптом раздражения слизистой оболочки в мочеиспускательном канале. Если спустя несколько часов оно проходит, то ничего страшного в этом нет, если нет, возможно, это указывает на уретрит.
Источник
Дата публикации 15 января 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1].
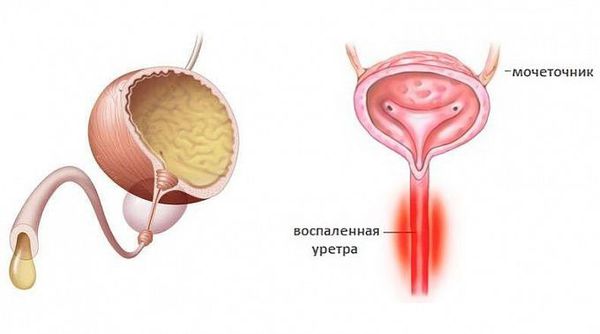
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1]. Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2].
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
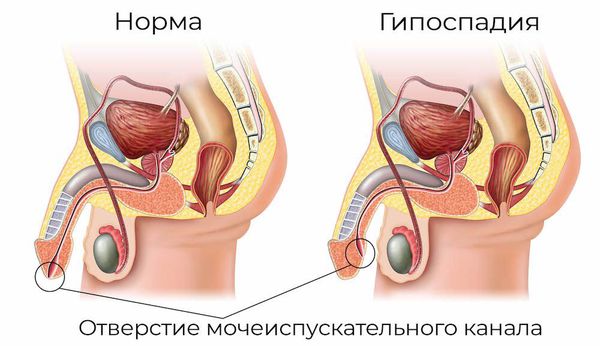
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, “резь” или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала. У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания. У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3]. В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
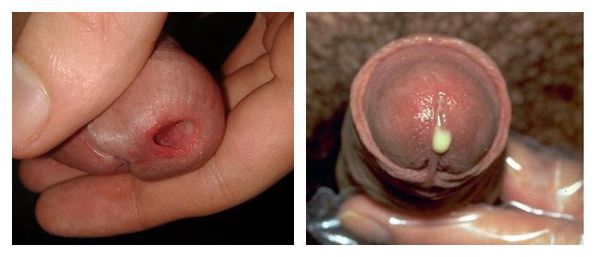
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно “склеивание” и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15].
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный.
- Негоноррейный:
- инфекционный (бактериальный-патогенная и условно-патогенная флора, вирусный, спирохетный, кандидомикотический, трихомонадный, амебный, микоплазменный);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4].
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
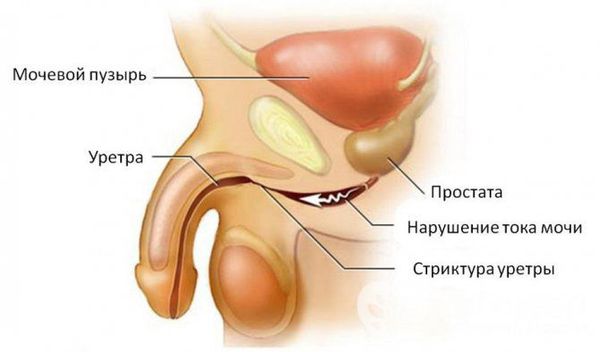
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5]. В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
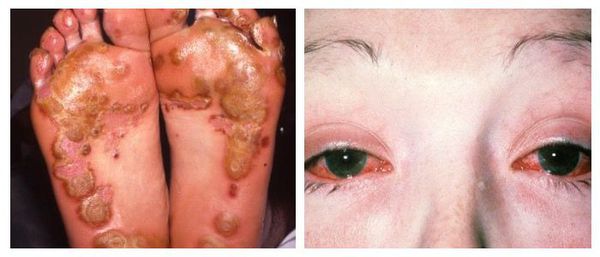
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6].
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7][8].
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3].
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9].
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10]. Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11]. К ним относятся исследования “Андрофлор” у мужчин и “Фемофлор” у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
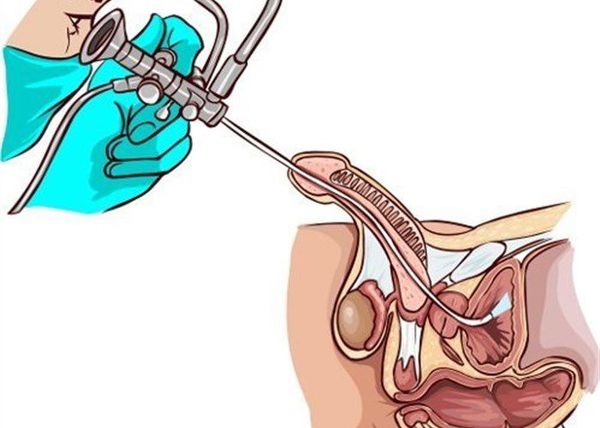
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12].
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уро
