Что воспаления у перелома нет

Причины, виды переломов и фазы срастания
Что такое перелом кости?
Перелом – разрушение кости с последующим отделением частей. Может быть вызван ударом или различными отеками или воспалением.
Есть несколько осложнений, которые могут возникнуть после переломов:
как только кость разрушится, её осколки могут повредить мягкие ткани, что приведет к дополнительным травмам и кровотечению;
может наступить паралич из-за повреждения нервных клеток осколками кости или самой костью;
при открытых переломах возрастает опасность занесения инфекции с последующем гнойном воспалением;
перелом может привести к травматизму жизненно важных органов, таких как мозг, если травмирован или переломан череп, либо легкие, сердце и т. д., если сломаны ребра.
Причины переломов
Можно разделить переломы на две большие группы. Причиной переломов первой группы является воздействие на кость различных сил: падение, удар и другое. Причиной переломов второй группы является ослабленность самой кости и её хрупкость.
При втором виде опасность перелома возрастает в несколько раз. Доходит даже до того, что при ходьбе человек тоже может сломать ногу. Здесь причина заключается в том, что это патология самой кости, а не воздействие на нее со стороны. Зачастую на это влияют разные болезни, такие как остеопороз и различные опухоли тканей. Если вы болеете остеопорозом, то вам, как и было сказано выше, может быть достаточно просто встать – и ваша кость может сломаться. У старых людей очень распространен перелом шейки бедра. Что касается открытых переломов, то чаще всего они возникают в местах голени, то есть ног, а также бывает и на руках, там, где слой кожи тонок. Если же падать с высоты, то вероятнее всего будет перелом позвоночника или грудной клетки, то есть ребер.
Виды переломов
Различают два вида переломов: травматические и патологические переломы:
Травматические переломы появляются из-за того, что на кость воздействует непродолжительная, но достаточно мощная сила.
Патологические переломы – это действие различных болезней, которые воздействуют на кость, разрушая её . Перелом в данном случае происходит случайно, вы даже и не замечаете этого.
Также различают открытые и закрытые переломы:
Закрытые переломы, как правило, не видно, и деформация кожи из-за осколков не происходит.
Что касается открытых переломов, то тут происходит всё наоборот. Как только произошел перелом открытого типа, то в рану сразу попадает инфекция, которая впоследствии может распространиться по всему организму. Очень редки для простого народа переломы огнестрельного типа, но такие тоже существуют.
Также переломы можно делить по тому, на сколько частей сломалась кость или сместилась ли она (перелом со смещением и без смещения)
Переломы можно подразделить по самой форме перелома, исходя из направления линии перелома на:
Также могут быть переломы по типам костей:
Фазы срастания переломов
После перелома поврежденные кости у большинства людей срастаются по хондробластическому типу. Хондробласты – это самые молодые и активные клетки хрящевой ткани. Они имеют сплюснутую форму, располагаются внутри надхрящницы и по всей толще хрящевой ткани. На этапе роста и сращения костей в хондробластах происходит процесс митотического деления и ферментации. Иными словами, способностью к росту скелета и его восстановлению после травм человек обязан хондробластам.
На месте перелома образуется хрящевая костная мозоль. Этот процесс продолжается несколько месяцев, и включает в себя четыре основных фазы.
Первая фаза – катаболическая (7-10 дней):
В окружающих место перелома мягких тканях развивается асептическое (то есть, без участия микробов) воспаление;
Происходят обширные кровоизлияния;
Кровообращение в тканях вокруг перелома нарушается в результате застоя крови;
Токсические продукты асептического воспаления вбрасываются в кровоток и разносятся по организму, что и объясняет общее плохое самочувствие больного (повышение температуры, слабость, озноб, тошноту);
Вокруг места перелома повышается ферментативная клеточная активность;
На поверхности излома костей идут некротические процессы (появляются микроскопические изъязвления и участки отмирания);
Признаков срастания сломанных костей пока не наблюдается.
Вторая фаза – дифференциальная (7-14 дней):
Запускается процесс образования фиброзно-хрящевой мозоли (в месте перелома активно продуцируются новые клетки: хондробласты, фибробласты, остеобласты, остеокласты и хондроциты);
В этих клетках происходит биосинтез гликозаминогликанов (молекул полимерных углеводов), главный из которых – хондроитинсульфат, его в молодой хрящевой ткани содержится до двух третей. Хондроитинсульфат – это вещество, чьи углеводные цепи на 90% идентичны моносахаридам галактозамину и глюкозамину;
Постепенно формируется основа будущей костной мозоли – метрикс. В клетках вокруг места перелома активно вырабатываются волокна коллагена. На данном этапе мозоль ещё является фиброзно-хрящевой, то есть, в ней отсутствуют русла кровоснабжающих сосудов. Она питается жидкостью из внесосудистого пространства, которой почти в десять раз больше, чем во внутрисосудистом пространстве. За счет этой разницы происходит процесс осмоса – односторонней диффузии жидкости через клеточные мембраны в сторону большей концентрации.
Третья фаза – первично-аккумулятивная (2-6 недель):
Из окружающих тканей в фиброзно-хрящевую мозоль постепенно прорастают мелкие капилляры, которые образуют сосудистую сеть будущей костной мозоли;
Молекулы хондроитинсульфата, располагающиеся в митохондриях хрящевых клеток, соединяются с ионами фосфатов и кальция;
Регулирующий фермент цитратсинтетаза и главный переносчик энергии в клетках – аденозинтрифосфат (АТФ) помогают активному синтезу фосфата кальция. Затем молекулы хондроитинсульфата соединяются с фосфатом кальция, выходят во внеклеточное пространство и уже там вступают в реакцию с коллагеном;
В этот период в хрящевой ткани также сильно повышается концентрация ионов кремния и магния. С участием этих элементов из фосфата кальция и коллагена на месте перелома и образуется первичная костная мозоль. Пока она ещё очень слабо минерализована, не имеет упорядоченной кристаллической структуры и поэтому недостаточно прочна.
Четвертая фаза – минерализационная (2-4 месяца):
Во внеклеточном пространстве первичной костной мозоли образуется молекулярный комплекс из хондроитинсульфата и коллагенпирофосфата кальция;
Эти молекулы вступают в реакцию с фосфолипидами, в результате чего получается кристаллический гидроксиапатит;
Кристаллы гидроксиапатита, в свою очередь, оседают вокруг волокон коллагена особым образом – так, чтобы их оси располагались под углом 41 градус относительно друг друга;
Из этого тандема получаются первые ядра кристаллизации костной мозоли. Причем, они могут увеличиваться в размерах, питаясь неорганическими ионами из жидкости окружающих мягких тканей. Этот процесс называется первичной минерализацией кости;
Затем происходит вторичная минерализация – образуются межкристаллические связи вокруг ядер. По окончании этого этапа можно говорить о полном завершении срастания перелома.
Особенности течения фаз
Выше приведены усредненные данные о ходе течения и продолжительности каждой фазы срастания костей. Расчеты сделаны, исходя из того, что перед нами относительно здоровый пациент, а травма не отличается повышенной сложностью.
Но переломы бывают разные, и скорость выздоровления напрямую зависит от многих факторов:
Типа перелома (открытый или закрытый, множественный или единичный, на одной кости или на нескольких);
Возраста больного (у пожилых людей сращение костей может длиться более полугода, а у подростков оно может завершиться и за месяц);
Общего состояния здоровья (уровня минерализации костей, качества крови, тонуса мышечной ткани);
Наличия или отсутствия отягчающих факторов (сопутствующих болезней и травм) – чем больше повреждений костей, органов и мягких тканей получено пациентом в результате травмы, тем дольше будет продолжаться процесс реабилитации.
Лечение
При закрытом переломе пациента успокаивают каким-либо обезболивающим средством, которое вкалывается в место перелома. Переломанное место укрепляется, например, шиной, чтобы кость и её отломанная честь были в неподвижном состоянии. Если перелом открытого типа, то тут также снимают боль и приводят в чувство пострадавшего, но только так, чтоб он был в адекватном состоянии, потом кровотечение следует остановить, зажав раны. Кость также закрепляется в шине и в немедленном порядке пострадавшего доставляют в больницу. Если кровотечение не останавливается, а это происходит при артериальном или венозном повреждении, то выше пораженного участка накладывается жгут.
По приезде в больницу пациенту будут вправлять кость, но это всё будет происходить только под полным обезболиванием или, например, наркозом. Если перелом недостаточно будет виден, то кожу немного разрезают. Кость закрепляют при помощи гипса.
На данный момент времени всё лечение переломов можно подразделить на два вида:
Консервативное – при помощи всё того же гипса. Так лечили ещё в давние времена. Сейчас так лечатся только незначительные переломы или трещины в костях;
Оперативное – кость может быть сведена или притянута при помощи всевозможных спиц, трубок, также используются всевозможные химические элементы.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник статьи: https://www.ayzdorov.ru/lechenie_perelomi_chto.php
Источник
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
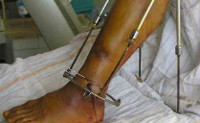
Посттравматический остеомиелит
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
скелетного вытяжения
.
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник
6821 просмотр
26 марта 2017
Добрый день. В августе 2016 сломала две берцовых кости со смещением и осколками. Сделали операцию поставили пластину но за пол года она не приживалась мучали постоянные боли, отеки, синева, свищ. Неделю назад сделали операцию сняли пластину но перелом не сросся. Наложили лангет но боль в области перелома не проходит. Как долго боль будет?
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Уролог, Венеролог
Добрый день.
Отторжение пластины на ряду с плохим сращиванием может говорить о значительном снижении иммунной реакции. Вам следует посетить иммунолога и сдать анализы. Таким образом восстановление будет длиться очень долго. Также не исключаю наличие остеомиелита, дополнительно желательно сдать общий анализ мочи, биохимию крови, развернутый анализ крови.
Будьте здоровы!
Наталья, 26 марта 2017
Клиент
Иван, спасибо большое за совет.
Психотерапевт, Терапевт, Эндокринолог
Приветствую, Вас, Наталья! Для того, чтобы процесс сращивания и заживания прошел быстрее и, соответственно, боли вас покинули, необходим сбалансированный рацион питания. Это будет способствовать не только укреплению мышечных масс, но восстановлению иммунитета. Включите в питание больше белка – постное мясо, кальция – творог и молочные продукты. Не лишним будет прием витамина Б и йодомарина.
Наталья, 26 марта 2017
Клиент
Надежда, спасибо. Но я в основном ем куринное мясо, молочные продукты всегда в рационе. Пила мумиё. Рыба тоже в рационе всегда живу на Сахалине. Мне кажется что при первичном оперативном вмешательстве не была проведена терапия и теперь проблемы.
Педиатр, Терапевт, Массажист
Для сращивания костей необходимы вещества- кальций и глюкозаминогликаны. Желательно, если нет склонности к камнеобразованию в желчном пузыре и почках, пропить кальций Д3 никомед. И курс желатина- в виде блюд, или просто как добавку к пище.
Наталья, 26 марта 2017
Клиент
Наталья, спасибо обязательно приму к сведению ваши советы.
Ортопед, Травматолог
Добрый день. Опираетесь ли Вы на ногу при ходьбе? Какой диагноз в выписке после удаления пластины? Там должно быть указано сросшийся или несросшийся перелом или ложный сустав. Плохо, что нет рентгенограмм без пластины. На представленных Вами снимках не видно, сросся перелом или нет.
Если перелом не сросся или ложный сустав (диагноз из выписки), то никакая диета, лонгета или иммунологи вместе с кальцием эту ситуацию не исправят. Только операция.- костная аутопластика с внеочаговой фиксацией стерженевым аппаратом или аппаратом Илизарова.
Если перелом сросся, то все нормализуется и пройдет со временем. Опять же без всяких диет. Нужна физиотерапия, массаж и другие процедуры из программы реабилитации.
Возможно, у Вас развился остеомиелит? Тогда тактика лечения правильная – нужно подождать пока все заживет и только потом оперировать ложный сустав. Но диагноз остеомиелита то же должен быть отражен в выписке.
Хирург
Здравствуйте! Боли, отёки, свищ и не сросшийся перелом свидетельствуют о развившемся свищевом остеомиелите. Боли должны постепенно уменьшаться по мере уменьшения отёка, улучшения трофики местных тканей. При сохранении хронического воспаления боли, к сожалению, будут иметь место.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
