Диагноз воспаление сердца лечение и описание
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Общие сведения
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Частота заболеваемости миокардитом намного выше статистической из-за поздней диагностики и латентных форм, когда заболевание протекает стерто или в легкой форме. Признаки воспалительного процесса в миокарде в 4-9% случаев обнаруживаются только на аутопсии (по результатам патологоанатомических исследований). От острого миокардита умирает от 1 до 7% больных, у людей молодого возраста в 17-21% случаев он становится причиной внезапной смерти.
Миокардит приводит к развитию сердечной недостаточности и нарушению ритма сердца, что является ведущими причинами летального исхода. Миокардиты встречаются чаще у молодых людей (средний возраст пациентов 30 – 40 лет), хотя заболевание может возникнуть в любом возрасте. Мужчины заболевают миокардитом несколько реже женщин, но у них чаще развиваются тяжелые формы заболевания.

Миокардит
Причины миокардита
Миокардиты включают большую группу заболеваний сердечной мышцы воспалительного генеза, проявляющихся поражением и нарушением функции миокарда. Частой причиной миокардита являются различные инфекционные заболевания:
- вирусные (вирусы Коксаки, гриппа, аденовирусы, герпеса, гепатита В и С);
- бактериальные (коринеобактерии дифтерии, стафилококки, стрептококки, сальмонеллы, хламидии, риккетсии);
- грибковые (аспергиллы, кандиды),;
- паразитарные (трихинеллы, эхинококки) и др.
Тяжелая форма миокардита может возникать при дифтерии, скарлатине, сепсисе. Высокой кардиотропностью обладают вирусы, вызывающие миокардит в 50% случаев. Иногда миокардит развивается при системных заболеваниях соединительной ткани: системной красной волчанке, ревматизме, васкулитах, ревматоидном артрите, при аллергических заболеваниях. Также причиной миокардита может служить токсическое воздействие некоторых лекарственных препаратов, алкоголя, ионизирующее излучение. Тяжелое прогрессирующее течение отличает идиопатический миокардит невыясненной этиологии.
Провоцирующими моментами возникновения миокардита являются острые инфекции (чаще вирусные), очаги хронической инфекции; аллергозы, нарушенные иммунологические реакции; токсическое воздействие на организм (лекарств, алкоголя, наркотиков, ионизирующего излучения, при тиреотоксикозе, уремии и др.).
Патогенез
Миокардит в большинстве случаев сопровождается эндокардитом и перикардитом, реже воспалительный процесс затрагивает только миокард. Повреждение миокарда может возникать при прямом миокардиоцитолитическом действии инфекционного агента; под влиянием токсинов, циркулирующих в крови (в случае системной инфекции); и как результат аллергической или аутоиммунной реакции. Нередко встречаются инфекционно-аллергические миокардиты.
Иммунные нарушения, наблюдаемые при миокардите, проявляются расстройством всех звеньев иммунитета (клеточного, гуморального, фагоцитоза). Инфекционный антиген запускает механизм аутоиммунного повреждения кардиомиоцитов, приводящий к значительным изменениям миокарда: дистрофическим изменениям мышечных волокон, развитию экссудативных или пролиферативных реакций в интерстициальной ткани. Следствием воспалительных процессов при миокардите является разрастание соединительной ткани и развитие кардиосклероза. При миокардите заметно снижается насосная функция сердечной мышцы, что часто носит необратимый характер и приводит к тяжелому состоянию недостаточности кровообращения, нарушениям сердечного ритма и проводимости, служит причиной инвалидности и летального исхода в молодом возрасте.
Классификация
В зависимости от механизма возникновения и развития миокардита выделяют следующие формы:
- инфекционные и инфекционно-токсические (при гриппе, вирусах группы Коксаки, дифтерии, скарлатине и др.);
- аллергические (иммунные) (сывороточный, инфекционно-аллергический, трансплантационный, лекарственный, миокардиты при системных заболеваниях);
- токсико-аллергические (при тиреотоксикозе, уремии и алкогольном поражении сердца);
- идиопатические (невыясненной природы).
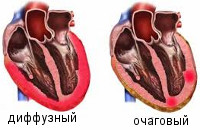
По распространенности воспалительного поражения миокардиты делятся на диффузные и очаговые. По течению различают острые, подострые, хронические (прогрессирующие, рецидивирующие) миокардиты. По степени тяжести – легкий, миокардит средней тяжести, тяжелый.
По характеру воспаления выделяют экссудативно-пролиферативный (воспалительно-инфильтративный, васкулярный, дистрофический, смешанный) и альтернативный (дистрофически-некробиотический) миокардиты. В развитии инфекционного миокардита (как наиболее часто встречающегося) выделяют 4 патогенетические стадии:
- Инфекционно-токсическая
- Иммунологическая
- Дистрофическая
- Миокардиосклеротическая
По клиническим вариантам (по преобладающим клиническим симптомам) различают миокардиты:
- малосимптомный
- болевой или псевдокоронарный
- декомпенсационный (с нарушением кровообращения)
- аритмический
- тромбоэмболический
- псевдоклапанный
- смешанный
Симптомы миокардита
Клиническая симптоматика миокардита зависит от степени поражения миокарда, локализации, остроты и прогрессирования воспалительного процесса в сердечной мышце. Она включает проявления недостаточности сократительной функции миокарда и нарушения ритма сердца. Инфекционно-аллергический миокардит в отличие от ревматического начинается обычно на фоне инфекции или сразу после нее. Начало заболевания может протекать малосимптомно или латентно.
Основные жалобы пациентов – на сильную слабость и утомляемость, одышку при физической нагрузке, боли в области сердца (ноющие или приступообразные), нарушения ритма (сердцебиение, перебои), повышенную потливость, иногда боль в суставах. Температура тела обычно субфебрильная или нормальная. Характерными проявлениями миокардита являются увеличение размеров сердца, понижение артериального давления, недостаточность кровообращения.
Кожные покровы у больных миокардитом бледные, иногда с синюшным оттенком. Пульс учащенный (иногда уреженный), может быть аритмичным. При выраженной сердечной недостаточности наблюдается набухание шейных вен. Возникает нарушение внутрисердечной проводимости, которое даже при небольших очагах поражения может стать причиной аритмии и привести к летальному исходу. Нарушение сердечного ритма проявляется суправентрикулярной (наджелудочковой) экстрасистолией, реже приступами мерцательной аритмии, что заметно ухудшает гемодинамику, усиливает симптомы сердечной недостаточности.
В большинстве случаев в клинической картине миокардита преобладают лишь отдельные из перечисленных выше симптомов. Примерно у трети пациентов миокардит может протекать малосимптомно. При миокардитах, возникающих на фоне коллагеновых заболеваний, а также вирусной инфекции часто возникает сопутствующий перикардит. Идиопатический миокардит имеет тяжелое, иногда злокачественное течение, приводящее к кардиомегалии, тяжелым нарушениям ритма и проводимости сердца и сердечной недостаточности.
Осложнения
При длительно текущем миокардите развиваются склеротические поражения сердечной мышцы, возникает миокардитический кардиосклероз. В случае острого миокардита при тяжелых нарушениях работы сердца быстро прогрессирует сердечная недостаточность, аритмия, становящиеся причиной внезапной смерти.
Диагностика
Существенные трудности в диагностике миокардитов вызывает отсутствие специфических диагностических критериев. Мероприятия по выявлению воспалительного процесса в миокарде включают:
- Сбор анамнеза
- Физикальное обследование пациента – симптомы варьируют от умеренной тахикардии до декомпенсированной желудочковой недостаточности: отеки, набухание шейных вен, нарушение ритма сердца, застойный процесс в легких.
- ЭКГ – нарушение сердечного ритма, возбудимости и проводимости. ЭКГ-изменения при миокардите не являются специфичными, так как сходны с изменениями при различных заболеваниях сердца.
- ЭхоКГ – выявляется патология миокарда (расширение полостей сердца, снижение сократительной способности, нарушение диастолической функции) в разной степени в зависимости от тяжести заболевания.
- Общий, биохимический, иммунологический анализы крови не являются столь специфичными при миокардите и показывают увеличение содержания α2 и γ – глобулинов, повышение титра антител к сердечной мышце, положительную РТМЛ (реакцию торможения миграции лимфоцитов), положительную пробу на С-реактивный белок, повышение сиаловых кислот, активности кардиоспецифичных ферментов. Исследование иммунологических показателей должно проводиться в динамике.
- Рентгенография легких помогает обнаружить увеличение размеров сердца (кардиомегалию) и застойные процессы в легких.
- Бакпосев крови для выявления возбудителя, или ПЦР диагностика.
- Эндомиокардиальная биопсия при помощи зондирования полостей сердца, включающая гистологическое исследование биоптатов миокарда, подтверждает диагноз миокардита не более чем в 37% случаев в связи с тем, что может иметь место очаговое поражение миокарда. Результаты повторной биопсии миокарда дают возможность оценить динамику и исход воспалительного процесса.
- Сцинтиграфия (радиоизотопное исследование) миокарда является физиологичным исследованием (прослеживается естественная миграция лейкоцитов в очаг воспаления и нагноения).
- Магнитно-резонансная томография (МРТ сердца) с контрастированием дает визуализацию воспалительного процесса, отека в миокарде. Чувствительность данного метода составляет 70-75%.
Лечение миокардита
Острая стадия миокардита требует госпитализации в отделение кардиологии, ограничения физической активности, строгого постельного режима на 4 – 8 недель до достижения компенсации кровообращения и восстановления нормальных размеров сердца. Диета при миокардите предполагает ограниченное употребление поваренной соли и жидкости, обогащенное белковое и витаминизированное питание для нормализации метаболических процессов в миокарде.
Терапию миокардита проводят одновременно по четырем направлениям, осуществляя этиологическое, патогенетическое, метаболическое симптоматическое лечение. Этиологическое лечение направлено на подавление инфекционного процесса в организме. Терапию бактериальных инфекций проводят антибиотиками после выделения и определения чувствительности патогенного микроорганизма. При миокардитах вирусного генеза показано назначение противовирусных препаратов.
Необходимым условием успешного лечения миокардитов служит выявление и санация инфекционных очагов, поддерживающих патологический процесс: тонзиллита, отита, гайморита, периодонтита, аднексита, простатита и др. После осуществления санации очагов (хирургической или терапевтической), курса противовирусной или антибактериальной терапии необходимо проведение микробиологического контроля излеченности.
В патогенетическую терапию миокардитов включают противовоспалительные, антигистаминные и иммуносупрессивные препараты. Назначение нестероидных противовоспалительных средств осуществляется индивидуально, с подбором дозировок и длительности курса лечения; критерием отмены служит исчезновение лабораторных и клинических признаков воспаления в миокарде. При тяжелом, прогрессирующем течении миокардита назначаются глюкокортикоидные гормоны. Антигистаминные средства способствуют блокированию медиаторов воспаления.
Для улучшения метаболизма сердечной мышцы при миокардитах применяют препараты калия, инозин, витамины, АТФ, кокарбоксилазу. Симптоматическое лечение миокардитов направлено на устранение аритмий, артериальной гипертензии, симптомов сердечной недостаточности, профилактику тромбоэмболий. Длительность лечения миокардита определяется тяжестью заболевания и эффективностью комплексной терапии и составляет в среднем около полугода, а иногда и дольше.
Прогноз
При латентном малосимптомном течение миокардита возможно самопроизвольное клиническое излечение без отдаленных последствий. В более тяжелых случаях прогноз миокардитов определяется распространенностью поражения миокарда, особенностями воспалительного процесса и тяжестью фонового заболевания.
При развитии сердечной недостаточности у 50% пациентов отмечается улучшение по результатам лечения, у четверти наблюдается стабилизация сердечной деятельности, у оставшихся 25% состояние прогрессирующе ухудшается. Прогноз при миокардитах, осложненных сердечной недостаточностью, зависит от выраженности дисфункции левого желудочка.
Неудовлетворительный прогноз отмечается при некоторых формах миокардитов: гигантоклеточном (100%-ая смертность при консервативной терапии), дифтерийном (смертность составляет до 50-60%), миокардите, вызванном болезнью Шагаса (американским трипаносомозом) и др. У этих пациентов решается вопрос о трансплантации сердца, хотя и не исключается риск развития повторного миокардита и отторжения трансплантата.
Профилактика
Для снижения риска заболеваемости миокардитом рекомендуется соблюдать меры предосторожности при контакте с инфекционными больными, санировать очаги инфекции в организме, избегать укусов клещей, осуществлять вакцинацию против кори, краснухи, гриппа, свинки, полиомиелита.
Пациенты, перенесшие миокардит, проходят диспансерное наблюдение у кардиолога 1 раз в 3 месяца с постепенным восстановлением режима и активности.
Источник
Заболевания сердца, одна из наиболее частых причин преждевременной смерти людей в России, могут быть вызваны совершенно разными причинами, среди которых определенное место принадлежит воспалениям. Сердечная мышца, главный кровяной насос организма, уязвима для целого ряда инфекций и токсинов, что делает воспалительные процессы в ней чрезвычайно опасными. Что нужно знать о воспалительных заболеваниях сердца и сосудов, чтобы вовремя обратиться за медицинской помощью?
Воспалительные заболевания сердца: причины
Среди причин воспалительных заболеваний сердца принято выделять следующие:
- инфекционные – заболевания могут быть вызваны самыми разнообразными вирусами, микробами, риккетсиями, грибками и простейшими; в последние годы все большее значение придается именно вирусным инфекциям, на первый план выходят вирусы Коксаки А и В, энтеровирусы и вирусы гриппа;
- токсические – воспаление возникает как реакция на различные токсины, токсины могут самыми разными. Сюда же относятся ряд лекарственных препаратов (чаще всего, применяемых для химиотерапии).
- аллергические (иммунопатологические) – вторичная реакция на применение некоторых лекарственных средств, сывороток, вакцин, реакции после трансплантаций;
- инфекционно-токсические, инфекционно-аллергические – при одновременном воздействии нескольких различных инфекций, когда одна из них создает условия для поражения миокарда, а другая является прямой причиной заболевания;
- аутоиммунные – реакция организма на накопление антител в тканях сердца (при ревматизме, заболеваниях соединительной ткани);
- метаболические – при нарушениях обмена веществ (уремический перикардит при подагре);
- физические – травмы или наличие опухоли (метастатического поражения) – характерно для перикардита.
Воспалительные заболевания сердца: симптомы
Клиническая картина воспалительного заболевания сердца зависит от того, какие ткани оказались задействованы в патологическом процессе: воспаление непосредственно сердечной мышцы (миокардит), воспаление внутренней оболочки сердца (эндокардит) или воспаление околосердечной сумки (перикардит). Общим симптомами могут быть длительные боли в сердце, одышка, сердцебиения, нередко (при инфекционном процессе), повышение температуры тела до фебрильных цифр.
При первых же подозрениях на проблемы с сердцем на фоне любого инфекционного заболевания необходимо обратиться к Врач-кардиолог. Некоторые формы воспалительных заболеваний сердца протекают остро и приводят к очень тяжелым последствиям.
Воспалительные заболевания сердца – миокардит
Миокардит – что это?
Воспалительное поражение сердечной мышцы, которое проявляется нарушением сердечной деятельности (возбудимости, проводимости и сократимости). Чаще всего имеет вирусную природу (половина всех случаев миокардита). Заболеванию подвержены люди среднего возраста (30-40 лет, немного чаще – женщины). По происхождению миокардиты бывают:
- ревматические;
- инфекционные (вирусный, бактериальный и др.);
- аллергические (лекарственный, поствакцинальный, трансплантационный);
- при диффузных заболеваниях соединительной ткани;
- вследствие воздействия физических факторов (травмы, ожоги, воздействии ионизирующей радиации);
- идиопатический (невыясненной природы) миокардит Абрамова – Фидлера.
Течение миокардита может быть острым, подострым, хроническим (рецидивирующим).
Миокардит: симптомы и диагностика
Симптомы миокардита часто связаны с инфекционным заболеванием – ОРВИ, ангины, и т.п. (на фоне или вскоре после него). Наиболее часто встречающиеся признаки заболевания – недомогание, слабость, утомляемость, одышка, сердцебиение, нарушения ритма сердца, иногда – дискомфорт и боли в грудной клетке, редко – болезненность в суставах.
При инфекционном миокардите обычно доминируют симптомы инфекционного заболевания (лихорадка, повышение температуры тела, общие признаки интоксикации). Начало миокардита может протекать бессимптомно, с субфебрильной или нормальной температурой, часто отмечаются сердцебиения, «перебои» в работе сердца, одышка. Степень выраженности симптомов зависит от распространенности и остроты воспалительного процесса.
При отсутствии терапии будут нарастать признаки сердечной недостаточности. Необходимо срочно проконсультироваться с врачом-специалистом!
Своевременно проведенные диагностические исследования (УЗИ сердца, ЭКГ, рентгенография) могут выявить:
- увеличение размеров сердца;
- нарушения сердечного ритма (тахикардию, реже брадикардию, различные аритмии);
- нарушения внутрисердечной проводимости.
Диагностика миокардита часто требует комплексного подхода. Помимо физикального исследования, обычно используются:
- клинический и биохимический анализ крови;
- электрокардиографию (ЭКГ);
- эхокардиографию (УЗИ сердца);
- рентгенографию органов грудной клетки;
- изотопное исследование сердца;
- МРТ сердца;
- эндомиокардиальную биопсию;
- посевы крови и других биологических жидкостей;
- комплексное исследование иммунологических показателей.
Обратившись за помощью в клинику “Энерго”, Вы получите возможность в одном месте пройти все необходимые для правильной диагностики воспалительных заболеваний сердца исследования. Записаться на прием в клинику “Энерго” можно через форму на сайте или по телефону, указанному на странице.
Как лечить миокардит?
Вылечить миокардит легкой степени, протекающий без осложнений, можно в амбулаторных условиях. При более тяжёлом течении требуется госпитализация, обязательный постельный режим, этиотропная, противовоспалительная и симптоматическая терапия.
Этиотропная терапия – лечение инфекции, ставшей причиной миокардита (вирусной, бактериальной, грибковой и пр.), и поддерживающая терапия первичного заболевания (ревматизма, СКВ, тиреотоксикоза и т.д.).
Факторы риска развития миокардита
Развитие воспалительных заболеваний сердца провоцирует:
- снижение иммунитета;
- вирусные инфекции и острые инфекционные заболевания (ОРВИ, ангины);
- очаги хронической инфекции (кариес, тонзиллит);
- наследственная предрасположенность к воспалительным заболеваниям сердца;
- паразитарные и грибковые заболевания.
Воспалительные заболевания сердца – эндокардит
Эндокардит – что это?
Воспаление внутренней выстилки сердца (эндокарда), в том числе сердечных клапанов, чаще всего обусловленное инфекцией. Самостоятельное значение имеет острый и подострый бактериальный эндокардит (инфекционный эндокардит), вызываемый в основном бактериальной инфекцией. Эндокардит нередко имеет вторичную природу (является следствием развития другого заболевания). Вторичные эндокардиты развиваются как воспалительная реакция на иммунные комплексы, локализованные в эндокарде, зачастую сочетается с миокардитом (характерны для диффузных болезней соединительной ткани, ревматизма и др. повреждающих факторов).
Инфекционный эндокардит является очень опасным заболеванием. Без лечения летальность приближается к 100%. Инфекционные эндокардиты нередко связаны с проблемой внутривенной наркомании, когда бактериальный агент попадает в кровь во время внутривенной инъекции, при полном отсутствии соблюдения правил асептики и антисептики.
Эндокардит: симптомы
Клиническая картина заболевания складывается из симптомов инфекционного процесса, иммунных нарушений и признаков поражения клапанов сердца:
- при остром начале эндокардита – симптомы общей интоксикации: лихорадка, температура 38,5 – 39,5 °С), озноб, обильное потоотделение, боли в суставах и мышцах, слабость, потеря массы тела;
- при длительном течении появляется сероватая с легкой желтизной окраска кожи (цвет “кофе с молоком”), на кистях и стопах – узелки Ослера, мелкие кровоизлияния в слизистые оболочки, симптом “барабанных пальцев” – концевые фаланги пальцев рук и ног утолщаются, ногти приобретают сходство с часовыми стеклами;
- характерно развитие гепатоспленомегалии; возможны проявления поражения почек (гематурия, протеинурия);
- выслушиваются грубые шумы в сердце, связанные с поражением клапанного аппарата; позже присоединяются признаки сердечной недостаточности, как правило по мере прогрессирования клапанного порока сердца;
- развиваются характерные изменения в клиническом и биохимическом анализе крови (лейкоцитоз, ускорение СОЭ, повышение острофазовых показателей – СРБ, фибриногена).
Эндокардит: диагностика
Диагноз может поставить врач-специалист при сочетании признаков поражения клапанного аппарата сердца с лихорадкой, увеличением печени и селезенки, гематурией, кожными геморрагиями, анемией, повышением СОЭ. Для верификации диагноза назначают посевы крови, ЭКГ и эхокардиографию. Комплексное обследование и лечение возможно только в условиях стационара.
Эндокардит: лечение
Основой терапии бактериального эндокардита является раннее и длительное назначение эффективных доз антибиотиков, параллельно проводится симптоматическое лечение. В ряде случаев приходится прибегать к хирургическим методам лечения – протезированию клапанов. Вылечить эндокардит возможно при ранней правильно подобранной антибиотикотерапии, однако при этом все равно могут развиться необратимые изменения в клапанном аппарате сердца.
Профилактика эндокардита заключается в своевременном и правильном лечении инфекционных заболеваний, своевременной санации очагов хронической инфекции, соблюдении медицинских рекомендаций людей с пороками сердца.
Факторы риска развития эндокардита
Развитие воспалительных заболеваний эндокарда провоцируют:
- снижение иммунитета;
- очаги хронической инфекции в организме (зубной кариес, периодонтит, хр. тонзиллит, хр. пиелонефрит, хр. тромбофлебит, фурункулез);
- ревматизм в анамнезе;
- порок сердца в анамнезе;
- вредные привычки (наркомания, злоупотребление алкоголем, курение).
Воспалительные заболевания сердца – перикардит
Перикардит – что это?
Воспаление околосердечной сумки (перикарда) – серозной оболочки сердца; возникает чаще всего как осложнение того и или иного заболевания, реже, как самостоятельное заболевание. Причины развития перикардита также разнообразны, как и при других воспалительных заболеваниях сердца. Принципиально выделяют инфекционные (бактерии, вирусы, простейшие и даже некоторые виды грибов) и неинфекционные (заболевания соединительной ткани, опухоли, травмы, послеоперационные). По форме – острые (сухой, экссудативный, с тампонадой сердца или без) и хронические.
Проявляется перикардит увеличением объема жидкости в полости околосердечной сумки или образованием фиброзных стриктур, затрудняющих работу сердца.
Перикардит: симптомы
Специфические симптомы перикардита отсутствуют, при остром процессе развивается сердечная недостаточность. Перикардит обычно дает болевой синдром в грудной клетке, левой руке, отдаленно напоминающий инфаркт миокарда, но на ЭКГ при перикардите сохраняется достаточная амплитуда R, отсутствует патологический зубец Q, изменения касаются конечной части желудочкового комплекса (сегмента ST и зубца Т). Помимо боли, появляются жалобы на одышку, сердцебиение, общую слабость, похудение, может развиваться сухой кашель, в тяжелых случаях – кровохарканье, чувство тяжести в правом подреберье, увеличение окружности живота (следствие прогрессирования сердечной недостаточности).
Острый сухой перикардит чаще возникает внезапно – с резкого повышения температуры, болей колющего характера в области сердца, ощущения перебоев сердца.
Экссудативный перикардит может развиваться постепенно, чем больше скопилось жидкости в околосердечной сумке, тем ярче проявляются симптомы перикардита: набухание шейных вен, отеки на ногах, синюшность (цианоз) лица, удушье, расстройства глотания, асцит (скопление свободной жидкости в брюшной полости), тахикардия.
Перикардит: диагностика
При любых подозрениях на нарушения работы сердца необходимо срочно проконсультироваться со специалистом. Врач-кардиолог может поставить предположительный диагноз уже при физикальном осмотре. Аускультативным подтверждением диагноза станут отсутствие или смещение верхушечного толчка и перкуторное расширение границ сердца, приглушение тонов сердца или шум трения перикарда (при сухом перикардите). Инструментальная диагностика – ЭКГ, эхокардиография – позволит верифицировать диагноз.
Заболевания перикарда опасны, поэтому недопустимо заниматься самолечением, пить “что-нибудь от сердца”. Без правильной и быстрой диагностики заболевания, возможны тяжелые последствия.
Перикардит: лечение
Лечение воспалительных заболеваний сердца проводится под наблюдением врача, как правило в стационаре. Только в некоторых легких случаях, допустимо амбулаторное лечение. Приоритетное направление терапии при перикардите – лечение основного заболевания. Для уменьшения объема жидкости в перикарде могут быть назначены мочегонные препараты. При угрозе тампонады (сдавления полостей сердца) выполняют чрескожную пункцию и эвакуируют содержимое. Лечение сдавливающего (констриктивного) перикардита только оперативное.
Факторы риска развития перикардита
Развитие воспалительных заболеваний серозной оболочки сердца провоцируют:
- ревматизм;
- системные аутоиммунные заболевания;
- тяжёлые пневмонии;
- хроническая почечная недостаточность;
- туберкулез, бруцеллез;
- склонность к аллергическим реакциям.
Профилактика воспалительных заболеваний сердца
Первичная профилактика большинства воспалительных заболеваний сердца заключается в двух простых правилах:
- повышение сопротивляемости организма к инфекциям (закаливание, здоровый образ жизни);
- своевременное лечение очаговой инфекции (тонзиллиты, кариес, гаймориты, фурункулез и т.д.).
Вторичная профилактика воспалительных заболеваний сердца заключается в предупреждении рецидивов заболевания, мероприятия по диспансерному учету пациентов, соблюдение рекомендаций лечащего врача по лечению основного заболевания (если оно имеется).
Источник
