Долевое воспаление легких это
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Общие сведения
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже – дети.
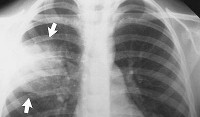
Долевая пневмония
Причины
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например – диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
- переохлаждения
- перенесенных гриппа и ОРВИ
- стресса
- снижения общего и местного иммунитета
- травмы
- чрезмерных физических нагрузок.
Развитию долевой пневмонии способствуют различные фоновые состояния:
- ХОБЛ
- туберкулез
- сахарный диабет
- ИБС
- онкологические заболевания
- хронический алкоголизм.
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца – возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства – тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
- При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями
- При нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой
- При центральной форме долевой пневмонии – воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
- абсцесс и гангрену легкого
- парапневмонический плеврит
- эмпиему плевры
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
- гнойный медиастинит и перикардит
- гнойный артрит
- перитонит
- абсцесс мозга
- гнойный менингит
- эндокардит с поражением аортального клапана
- развитие сердечной недостаточности.
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
- Физикальные данные. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
- Рентгенологические данные. Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
- Лабораторные данные. При исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).

КТ ОГК. Правосторонняя верхнедолевая пневмония.
Лечение долевой пневмонии
Антибиотикотерапия
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов – макролиды и цефалоспорины III – IV поколения.
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14-21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Источник
Содержание
- Формы долевой пневмонии
- Симптомы долевой пневмонии
- Дифференциальная диагностика очаговой и долевой пневмонии
Долевая пневмония – это острое заболевание, способное охватить одну или несколько легочных долей. Плевра тоже может быть вовлечена в патологический процесс. Данная болезнь более характерна для взрослых.
Штаммы пневмококка становятся возбудителями болезни в большинстве случаев. В легкое они в основном попадают бронхогенным путем, реже – гематогенным и лимфогенным.
Формы долевой пневмонии
С учетом локализации процесса выделяются несколько форм данного заболевания. Что касается частоты локализации процесса, то правостороннему поражению отводится ведущее место. В месте бифуркации трахеи правый главный бронх является ее продолжением. По его дальнейшему разделению анатомически выделяются нижняя, средняя и верхняя доли правого легкого.
Наиболее длинным и узким является среднедолевой бронх. Именно поэтому среднедолевая пневмония справа является очень распространенным явлением. Если плевра тоже вовлекается в процесс, долевое воспаление приобретает характер крупозного.
Нижнедолевая пневмония часто сопровождается поражением диафрагмальной плевры и псевдокартиной «острого живота». Результатом становятся ошибочные хирургические вмешательства по поводу холецистита, а также перфорации язвы желудка либо двенадцатиперстной кишки.
Верхнедолевая пневмония характеризуется тяжелым течением. У пациента отмечаются высокая температура, выраженная одышка, нарушения гемодинамики, бредовые состояния. Данный вариант долевой пневмонии более характерен для детей и лиц старческого возраста. Физикальные данные довольно скудные.
Верхнедолевая пневмония возникает реже, чем нижнедолевая, из-за специфики строения легкого. Анатомическими особенностями объясняется и тот факт, что верхнедолевая пневмония возникает чаще слева, чем справа.
В данной ситуации велико значение дифференциального диагноза. Врач, в первую очередь, должен определить, что именно спровоцировало беспокоящую пациента симптоматику – верхнедолевая пневмония или туберкулез. Необходимо помнить, что в случае туберкулеза процесс развивается медленно, без яркой клиники, в частности, температура в большинстве случаев субфебрильная.
Симптомы долевой пневмонии
Данная болезнь характеризуется внезапным острым началом. Самые ранние признаки заболевания следующие:
- общеинтоксикационные (лихорадка в течение 7-10 суток с повышением температуры до уровня 39 градусов и более, озноб, общая слабость, потливость, головные боли);
- бронхолегочные (кашель, выделение мокроты, при дыхании – плевральные боли со стороны поражения, одышка).
Неосложненная долевая пневмония характеризуется тем, что суточные скачки температуры незначительны – 0,5-1 градус. Развитие септических и гнойно-деструктивных осложнений сопровождается суточными температурными скачками в пределах 1-2 градусов и регулярно повторяющимися ознобами. У ослабленных пациентов, а также у пожилых лихорадка может отсутствовать.
Болевые ощущения в грудной клетке при долевой пневмонии в основном острые, с четкой локализацией. На пике глубокого вдоха они усиливаются, поэтому дыхание у больных в основном поверхностное.
В течение первых двух суток кашель сухой и непродуктивный. Обычно он проявляется при глубоких вдохах, вместе с плевральными болями. С появлением фибринозного экссудата начинает в малом количестве отделяется вязкая слизисто-гнойная мокрота, возможно, «ржавого» характера из-за примесей крови.
Степень выраженности одышки у пациентов зависит от того, насколько тяжело протекает воспалительный процесс. У молодых пациентов часто наблюдается ощущение дефицита воздуха. Если болезнь протекает тяжело, в особенности на фоне легочных и сердечных патологий, то развивается острая дыхательная недостаточность. При этом возникают одышка, цианоз в области носогубного треугольника, мучительное ощущение нехватки воздуха.
Неврологическая симптоматика проявляется бессонницей, возбуждением, галлюцинациями, бредом, в некоторых случаях – потерей сознания. Возможны функциональные расстройства в виде неустойчивого стула, потери аппетита, тахикардии.
Дифференциальная диагностика очаговой и долевой пневмонии
Признаки и исходы этих двух вариантов воспаления легких имеют отличия, обусловленные спецификой морфологических изменений. При очаговой пневмонии процесс обычно ограничивается охватом дольки или сегмента.
Если очаги сливаются и охватывают значительную часть доли либо всю долю, речь идет о сливной очаговой пневмонии. Очаговое воспаление отличается от долевого тем, что плевра вовлекается в процесс только в случае поверхностной локализации либо при сливной очаговой пневмонии.
Также очаговое воспаление, в отличие от долевого, как правило, не сопровождается гиперчувствительностью немедленного типа. Очаговая пневмония характеризуется более постепенным и не столь бурным формированием воспалительного очага. Нарушение сосудистой проницаемости меньше, чем при долевом воспалении.
При очаговой пневмонии экссудат содержит малое количество фибрина, в большинстве случаев имеет серозный либо слизисто-гнойный характер. Связано это с меньшей, по сравнению с долевой пневмонией, выраженностью сосудистой проницаемости в очаге воспаления. Этой же причиной обусловлено отсутствие условий для массивного проникновения эритроцитов через просвет альвеол.
Источник
Что такое долевая пневмония?
Воспалительный процесс, протекающий в лёгочных тканях и характеризующийся поражением одной или нескольких долей легкого, называется долевой пневмонией. Возбудителями пневмонии в большинстве случаев становятся патогенные микроорганизмы, к числу которых, в первую очередь, стоит отнести пневмококки, стафилококки, стрептококки, гемофильную палочку, хламидии.
В качестве основных путей проникновения микроорганизмов в ткани лёгких выделяют воздушно-капельный, гематогенный и лимфогенный. Долевая пнемнония может носить вторичный характер, то есть становиться следствием другого заболевания.
Среди наиболее вероятных заболеваний, на фоне которых развивается вторичная долевая пневмония, пульмонологи выделяют сахарный диабет, туберкулёз, ОРВИ, грипп, онкологические опухоли, возникшие в области нижних дыхательных путей.
В качестве способствующих развитию долевой пневмонии факторов необходимо указать переохлаждение организма, активное курение, слабый иммунный ответ организма, травмы грудной клетки, чрезмерные физические нагрузки, частые стрессы, агрессивное воздействие окружающей среды.
Локализация очагов воспалительного процесса позволяет разделять заболевание на следующие типы: верхнедолевая, нижнедолевая, среднедолевая, междолевая, правосторонняя, левосторонняя и двусторонняя пневмония. Исходя из характера течения, патологию подразделяют на острую и затяжную.

Как развивается долевая пневмония?
Долевая пневмония имеет выраженные стадии своего развития. Начальная стадия характеризуется как прилив и сопровождается образованием микробного отека. Спустя день-два наблюдается развитие следующего этапа заболевания, именуемого стадией красного опеченения. Стадия красного опеченения характеризуется поражением всей доли легкого и активным присутствием эритроцитов в заполняющем альвеолы поражённого участка, экссудате. Стадия красного опеченения сменяется стадией серого опеченения, сопровождающейся выраженным уплотнением тканей поражённого участка и активным поступлением эритроцитов в альвеолярный экссудат. Заключительным этапом патологического процесса становится стадия разрешения, наступающая, как правило, спустя десять дней с момента начала патологического процесса.
Симптомы долевой пневмонии
В качестве начальных симптомов развития патологического процесса нельзя не отметить сильнейший озноб, повышение температуры тела до отметок близких к 39 градусам, интенсивные головные боли, чрезмерное потоотделение. В процессе развития симптоматика дополняется повышенной утомляемостью, болями в грудной клетке, нарастающими при глубоком вдохе, сильным продуктивным кашлем, одышкой, бессонницей, болевыми ощущениями в мышцах и суставах, головокружениями.
Необходимо отметить тот факт, что в детском возрасте долевая пневмония имеет более тяжелые формы своего течения. Начальные проявления развития патологического процесса должны стать поводом незамедлительного обращения за помощью в медучреждение, это позволит избежать развития довольно тяжелых осложнений.
Как проводится диагностика и лечение долевого вида пневмонии?
Диагностика и лечение заболевания находятся в области практики пульмонолога. Начинается диагностика заболевания с проведения первичного осмотра пациента и ознакомления врача с историей его болезней. Основываясь на результатах осмотра, врач устанавливает предварительный диагноз, требующий подтверждения лабораторными и инструментальными исследованиями. Основным методом инструментальной диагностики при долевой пневмонии является рентгенографическое исследование, проводимое в двух проекциях. В качестве лабораторных методов диагностики необходимо отметить важное значение общего и биохимического анализа крови, а также анализа отделяемой мокроты. Получив максимально информативную клиническую картину после проведения дополнительных исследований, врач назначает метод лечения, наиболее подходящий в конкретном случае.
Важное значение при выборе методов терапии имеют индивидуальные особенности организма пациента. Основу лечения составляют методы консервативной терапии, включающие противовоспалительные, жаропонижающие, бронхолитические и иммуностимулирующие препараты. Медикаментозная терапия успешно дополняется проведением физиотерапевтических процедур, комплексами лечебной физкультуры и поливитаминными комплексами. Методы народной медицины могут использоваться в качестве сопутствующего лечения и требуют согласования с лечащим специалистом.
Источник
