Двухстороннее очаговое воспаление легких

Двусторонняя пневмония (воспаление легких) является заболеванием легких, для которого характерен двусторонний воспалительный процесс паренхимы легких. Пневмонию могут вызывать бактерии, вирусы, грибки, смешанная флора.
Двустороннее воспаление легких сопровождается специфическими морфологическими изменениями. На начальной стадии пневмонии, так называемой, стадии красного опеченения, поражаются альвеолярные ацинусы, вследствие чего возникают мелкоочаговые кровоизлияния. После этого наступает стадия серого опеченения, во время которой происходит воспаление поврежденных участков, нарастает слой фибрина.
Двусторонняя пневмония относится к числу наиболее опасных заболеваний, которое, при отсутствии адекватного лечения, может привести к дыхательной недостаточности и, как следствие, к летальному исходу. Поэтому при малейших тревожных симптомах необходимо обратиться за квалифицированной медицинской помощью.
В клинике терапии Юсуповской больницы Москвы можно провести диагностику и лечение пневмонии. Наши специалисты обладают богатым практическим опытом терапии любого вида пневмонии, в том числе и двусторонней. Благодаря применению современных методик выздоровление наступает в кратчайшие сроки, при этом риск развития осложнений сведен к нулю.
Причины развития двусторонней пневмонии
Воспаление легких может развиваться вследствие травм грудной клетки, воздействия токсических веществ, ионизирующего излучения, аллергенов. В группе риска по развитию двустороннего воспаления легких находятся пациенты с хроническими бронхитами, врожденными пороками легких, иммунодефицитными состояниями, сердечной недостаточностью, хроническими болезнями печени, ослабленным и истощенным организмом, старческого возраста.
В значительной мере подвержены возникновению пневмонии люди, злоупотребляющие алкоголем и табакокурением. Кроме общего негативного влияния на организм, данные токсические вещества повреждают слизистую оболочку бронхов и создают благоприятную среду для размножения бактерий.
Итак, развитие двустороннего воспалительного процесса в легких может быть обусловлено следующими провоцирующими факторами:
- переохлаждением либо перегреванием организма;
- частыми ОРВИ и осложнениями простудных заболеваний;
- бактериальными инфекциями;
- аутоиммунными заболеваниями;
- дефицитом сурфактанта;
- ослаблением иммунитета;
- хроническим недосыпанием;
- сердечной недостаточностью;
- хроническими заболеваниями органов дыхательной системы (бронхитом, астмой, синуситом, гайморитом);
- аллергическими реакциями.
В большинстве случаев двустороннее воспаление легких вызвано сильным переохлаждением, вследствие которого снижается локальное кровоснабжение органов дыхательной системы.
При недостаточном поступлении кислорода к легким ухудшается доставка иммуноглобулинов к легочной паренхиме и выработка макрофагов. В связи с этими процессами происходит быстрое размножение бактерий в легочных тканях.
При частых простудных заболеваниях происходит разрушение бронхиального эпителия, снижение местного иммунитета, активизация воспалительных процессов.
Недостаточность сурфактанта приводит к травматизации альвеолярных ацинусов, в результате чего пораженные участки зарастают соединительной тканью.
Вследствие деформации структуры бронхиального дерева образуются бронхоэктазы – расширения, в которых скапливаются и размножаются болезнетворные микроорганизмы, в результате чего может развиться 2-сторонняя пневмония.
При аллергических состояниях наблюдается истощение иммунной системы и снижение защитных функций организма. Пациенты с бронхиальной астмой и поллинозами имеют склонность к развитию двустороннего воспаления легких.
Симптомы воспаления легких
Двустороннее воспаление легких – очень серьезное заболевание, которое нельзя игнорировать или переносить на ногах. Оно может приводить к опасным последствиям и к летальному исходу. Двусторонняя пневмония проявляется различными симптомами, которые зависят от общего состояния больного, степени тяжести заболевания и других факторов. К основным характерным признакам заболевания относят:
- слабость;
- снижение или отсутствие аппетита;
- усиленное потоотделение;
- повышение температуры тела;
- кашель (сухой, влажный);
- синюшность кожных покровов носогубного треугольника, кончиков пальцев;
- одышка;
- тяжелое дыхание.
В некоторых случаях начало заболевания может протекать бессимптомно. Одним из первых симптомов двустороннего воспаления легких является резкое повышение температуры (до 39 градусов и выше). О большом поражении легочных тканей свидетельствует одышка.
У больного отмечается появление сухого, надсадного кашля, который со временем становится влажным. В мокроте могут обнаруживаться гнойные отделения и сгустки крови. Дыхание становится учащенным, поверхностным, ощущается боль в области грудной клетки, иррадиирущей в межлопаточное пространство.
Учитывая опасность осложнений заболевания, наличие хотя бы нескольких из вышеперечисленных симптомов должно быть веским основанием для безотлагательного обращения за медицинской помощью.
Диагностика пневмонии
Для предотвращения осложнений, заболевание нуждается в срочной диагностике внебольничной двусторонней пневмонии и адекватном лечении.
При выставлении диагноза учитываются жалобы больного, данные анамнеза заболевания, перкуторная и аускультативная картина. Выявление над легкими притупленного перкуторного звука, сухих и влажных хрипов при ослабленном дыхании с большой долей вероятности может подтверждать наличие субтотальной пневмонии.
Важная роль в диагностике принадлежит результатам общего анализа крови, рентгенографии легких и бактериологического анализа мокроты.
Обзорная рентгенография позволяет выявить в легких инфильтративные двусторонние затемнения очагового, сегментарного характера или тотальное поражение легких. Данное исследование – основной подтверждающий критерий двусторонней пневмонии.
Общий анализ крови больного показывает увеличенные показатели СОЭ, лейкоцитов, сдвиг лейкоцитарной формулы вправо.
Анализ мокроты позволяет определить тип возбудителя воспалительного процесса. Это необходимо, чтобы подобрать правильный антибактериальный препарат.
Качественное выполнение диагностики производят в Юсуповской больнице. Клиника оснащена всем необходимым оборудованием для проведения полноценного исследования. Ранняя диагностика заболевания способствует своевременному началу терапии, что в значительной степени снижает риск развития осложнений.
Лечение двустороннего воспаления легких
Лечение двухсторонней пневмонии рекомендуется проводить в стационаре. Учитывая опасность данной патологии, пациент должен находиться под постоянным наблюдением врача для оказания необходимой помощи. Для лечения заболевания используют антибактериальные препараты. Помимо этого лечение в клинике терапии Юсуповской больницы основывается на целом ряде принципов. Это:
- строгое соблюдение постельного режима;
- высококалорийное питание;
- обильное употребление жидкости (для выведения токсинов из организма);
- применение препаратов иммуномодулирующего действия, витаминных и минеральных комплексов;
- кислородные ингаляции;
- физиотерапевтические процедуры;
- дыхательная гимнастика;
- регулярные контрольные исследования: анализы крови, мочи, мокроты, флюорографии ОГК.
Основными целями лечения двустороннего воспаления легких являются:
- устранение возбудителя болезни;
- коррекция иммунитета;
- предотвращение развития осложнений.
В основе лечения пневмонии лежит применение антибактериальных препаратов (этиотропная терапия). Перед его назначением выполняют бактериальный посев мокроты, а в случае необходимости – проводят тест на чувствительность микроорганизмов к антибиотикам. Чаще всего при воспалении легких назначается прием макролидов, антибиотиков тетрациклинового ряда, бензилпенициллинов, аминопенициллинов, цефалоспоринов и фторхинолонов.
Больным в остром периоде проводят дезинтоксикационную и иммунозаместительную терапию. Кроме того, проводится симптоматическое лечение с применением жаропонижающих препаратов (ацетилсалициловой кислоты, парацетамола), муколитиков (отхаркивающих средств – бромгексина, амброксола), противовоспалительных препаратов (кетотифена, тавегила) и общеукрепляющих препаратов (элеутерококка, виферона).
Пациентам, страдающим заболеваниями сердечно-сосудистой системы, назначается прием сердечных гликозидов. Восстановить нормальную вентиляцию легких и снизить воспалительные процессы помогает применение физиотерапевтических методов лечения.
Последствия и осложнения двусторонней вирусной пневмонии
Обширная двусторонняя пневмония без должного лечения может привести к серьезным последствиям. Такими опасными осложнения воспаления легких являются:
- воспаление плевры (плеврит);
- отек легких;
- абсцесс легких;
- серьезные нарушения дыхания;
- инфекционно-токсический шок.
Пневмококковая инфекция способна распространиться по организму и вызвать воспалительный процесс среднего уха и менингит. Она очень быстро размножается и сильно токсична. В результате ослабления организма дополнительно может произойти заражение легионеллой. Совместно бактерии распространяются по организму в течение нескольких дней, и не все антибиотики способны справиться с такой ситуацией.
После перенесенного воспаления легких инфекция может остаться в организме человека в пассивной форме. Таким образом человек становится носителем инфекции и может заразить окружающих с низким иммунитетом: детей или людей пожилого возраста.
При несвоевременном лечении двустороннее воспаление легких приводит к смертельному исходу. Поэтому при первых симптомах воспаления легких необходимо обратиться за медицинской помощью. При непрекращающемся кашле, высокой температуре, боли в груди, затрудненном дыхании пациенту будет предложена госпитализация для осуществления лечения под контролем врача.
Прогноз
Прогноз заболевания будет зависеть от возраста пациента, устойчивости возбудителя, наличия дополнительных заболеваний, реакции иммунной системы и правильного выбора терапии. Двустороннее воспаление легких будет иметь неблагоприятный прогноз при осложненном течении заболевания, наличии иммунодефицитных состояний, у детей первого года жизни.
При своевременном и адекватном лечении двусторонняя пневмония заканчивается выздоровлением. Полное восстановление структур тканей легких наблюдается в 70% случаев.
Лечение в Юсуповской больнице
При подтверждении диагноза пневмонии необходимо экстренное начало лечения. Самолечение в данной ситуации не просто не оправданно, но и смертельно опасно. Квалифицированные специалисты клиники терапии Юсуповской больницы подберут эффективную и безопасную для организма схему приема препаратов нового поколения и окажут всестороннюю поддержку до самого выздоровления.
В круглосуточном стационаре Юсуповской больнице вас ждет комфортное пребывание в уютных палатах, полноценное питание и качественная медицинская помощь внимательного персонала.
Не рискуйте своим здоровьем, при первых признаках пневмонии запишитесь на прием к специалисту клиники терапии Юсуповской больницы по телефону. Нюансы госпитализации можно уточнить на нашем сайте, связавшись с врачом-координатором online.
Источник
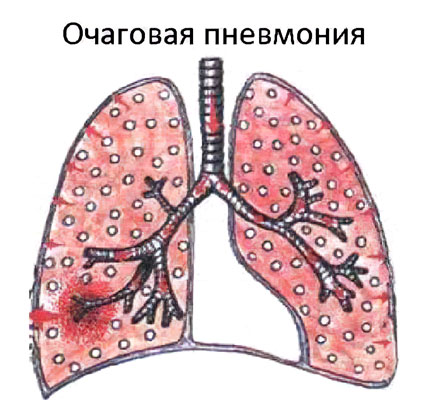
Что такое очаговая пневмония?
Очаговая пневмония – это острое воспаление, которое сосредоточено на ограниченном участке легочной ткани в пределах долек легкого. Заболевание сопровождается повышением температуры тела, кашлем с отделением небольшого количества мокроты, выраженной интоксикацией организма и болью в грудной клетке.
Очаговая пневмония имеет широкое распространение. На нее приходится около 2/3 от всех случаев воспаления легких. Сначала в патологический процесс вовлекаются бронхи, после чего он распространяется на одну или несколько долек легкого. Поэтому очаговую пневмонию еще называют бронхопневмонией и лобулярной пневмонией.
Код по МКБ-10: J18.0 – бронхопневмония неуточненная, J18.1 – долевая пневмония неуточненная.
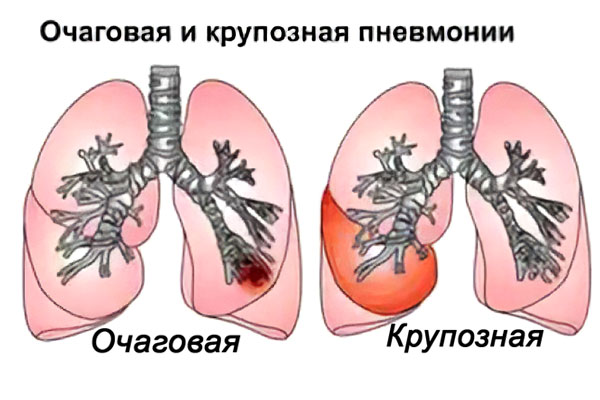
Чем отличается очаговая пневмония от крупозной?
Крупозная пневмония также относится к острому воспалению легких, но при ней клиническая картина более ярко выражена. При крупозном воспалении в патологический процесс вовлекается не долька легкого, а его целая доля и плевра, то есть поражение масштабнее.
Причины возникновения и факторы риска
Очаговая пневмония чаще всего выступает в качестве осложнения основного заболевания. Она может развиться на фоне ОРВИ, сопровождающейся воспалением трахеи и бронхов. Массовые вспышки очаговой пневмонии наблюдается на фоне подъема сезонной заболеваемости гриппом. Это связано с тем, что вирусы ослабляют иммунитет, снижают сопротивляемость органов дыхания перед микробными атаками. Причем возбудителем пневмонии в данном случае может стать даже условно-патогенная флора.
Другие заболевания, которые способны выступать в качестве первопричины очаговой пневмонии:
Всевозможные инфекции: корь, коклюш, тиф, менингит и пр.
Вирусная флора: аденовирусы, риновирусы, парагрипп, респираторно-синцитиальные вирусы.
Микробная флора. В 80% случаев причиной пневмонии становятся пневмококки. К иным бактериям-возбудителям воспаления легких относятся: кишечная палочка, менингококк, стафилококк, стрептококк и пр.
Редкими провокаторами болезни являются микоплазмы и хламидии.
Если заболевание первичное, то есть ему не предшествовала иная инфекция, патогенная флора попадает в органы дыхания бронхогенным путем. В остальных случаях имеет место гематогенный или лимфогенный механизм.
Факторы риска по развитию очаговой пневмонии у взрослых:
Снижение иммунитета, как общего, так и местного.
Курение, злоупотребление спиртными напитками.
Переохлаждение.
Стрессы.
Сахарный диабет, ВИЧ.
Попадание в бронхи и легкие токсинов.
Заболевания органов дыхания, например, пневмосклероз, ХОБЛ.
Дефицит витаминов, нерациональное питание.
Госпитальная пневмония часто развивается у лежачих больных. В этом случае главным фактором становится вынужденная иммобилизация.
Симптомы
Очаговая пневмония – опасное заболевание, так как у людей со сниженным иммунитетом она дает смазанную клиническую картину. Температура тела может оставаться в пределах нормы, либо подниматься до субфебрильных отметок. Кашель будет сухим, со скудным отделением мокроты. Поэтому таким людям нужно проявлять особую настороженность. При недомогании, которое не проходит в течение 2-3 дней, нужно обращаться к врачу.
Классические симптомы очаговой пневмонии:
Симптомы | Описание |
Повышение температуры тела | Лихорадка наблюдается не более чем у 50% пациентов. Если лечение было начато вовремя, она отступает через 3-5 дней. У оставшейся части больных температура тела остается на субфебрильных отметках, либо в пределах нормы. |
Кашель | Он может быть сухим или влажным, с отделением мокроты. Чаще всего она представлена слизью, но иногда в ней присутствуют гнойные включения. |
Дыхание | Оно учащается до 25-30 вдохов в минуту, становится жестким. Врач может аускультировать громкие влажные хрипы. Если параллельно у человека развивается бронхит, то хрипы сухие, рассеянные. Шумы трения плевры будут слышны у пациентов с сухим плевритом. |
Одышка | В большинстве случаев она выражена слабо, но при прогрессировании воспаления с захватом нескольких долек, одышка становится более выраженной. |
Боль в груди | Это один из распространенных симптомов. Боль усиливается на глубоком вдохе, при смене положения тела, при прикосновениях к спине. |
Тахикардия | Частота сердцебиения может достигать 110 ударов в минуту. |
Общие симптомы | У больного усиливается слабость, вялость и сонливость, пропадает аппетит. При тяжелом воспалении наблюдается посинение носогубного треугольника. |
Стадии очаговой пневмонии
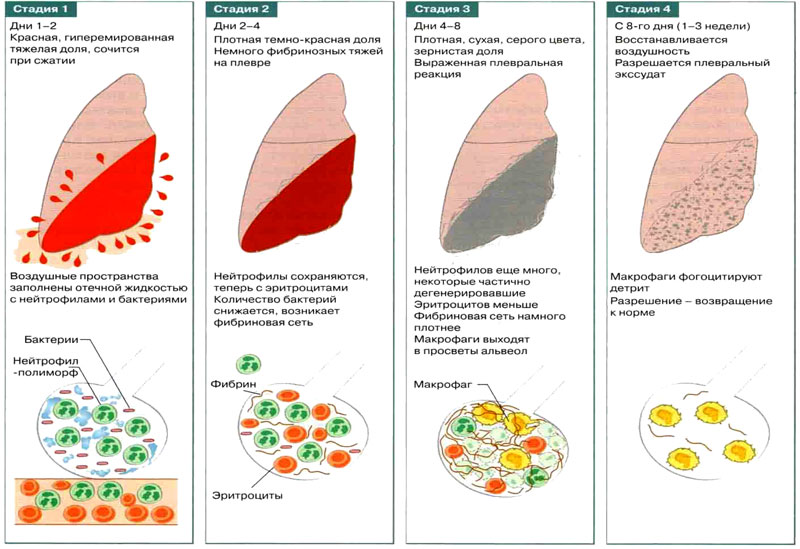
Очаговая пневмония проходит 4 стадии развития:
Стадия прилива. Пораженные ткани гиперемированы, микроциркуляция крови нарушена, проницаемость сосудов повышена. Стенки альвеол в очаге воспаления отекают, легочная ткань становится более эластичной, сосуды, питающие очаг воспаления, резко наполняются кровью. В этот период у больного возникает сухой кашель, появляются боли на вдохе. Продолжительность стадии 1-3 дня.
Стадия красного опеченения. Пропотевающая плазма заполняет альвеолы, они утрачивают воздушность, становятся красными и плотными. В этот период пораженный участок легкого напоминает по своей структуре печень. Боль в груди усиливается, температура тела повышается, нарастают явления интоксикации. Длится эта стадия от 1 до 3 дней.
Стадия серого опеченения. Эритроциты и гемоглобин, просочившиеся в альвеолы распадаются. Пораженный участок легкого приобретает серый оттенок. Клиническая картина характеризуется влажным кашлем, в мокроте возможно появление гноя и большого количества слизи. Температура тела начинает снижаться, может оставаться на субфебрильных отметках, боль в груди присутствует, но она становится менее интенсивной. В целом, самочувствие пациента нормализуется. Эта стадия длится от 2 до 8 дней.
Стадия разрешения. В этот период происходит восстановление нормальной структуры пораженных долек легкого.
Виды
В зависимости от эпидемиологии, очаговая пневмония может быть госпитальной, внебольничной, вызванной иммунодефицитом и атипичной.
В зависимости от возбудителя воспаления легких, различают следующие виды пневмонии:
Бактериальная.
Вирусная.
Грибковая.
Микоплазменная.
Смешанная.
По механизму развития очаговая пневмония может быть:
Первичной (не вызвана другими заболеваниями, развивается как самостоятельная болезнь).
Вторичной (спровоцирована первичным очагом инфекции в организме).
Послеоперационной.
Аспирационной (развивается при попадании инородного тела в бронхи).
Инфаркт-пневмония (спровоцирована закупоркой мелких сосудов тромбами).
Очаговая пневмония может одно- и двусторонней. В зависимости от особенностей течения болезни, различают острое, острое затяжное и хроническое очаговое воспаление легких. Отдельно выделяют неосложненную и осложненную очаговую пневмонию.
По степени тяжести очаговая пневмония может быть:
Легкой. Интоксикация выражена слабо, температура тела не превышает 38 градусов, одышка появляется только на фоне физических нагрузок.
Средней. Интоксикация выражена умеренно, температура тела повышается до 39 градусов, дыхание учащено до 30 в минуту.
Тяжелой. Интоксикация интенсивная, температура тела высокая, может наблюдаться помутнение сознания, одышка доходит до 40 в минуту.
Особенности течения заболевания у детей

У новорожденных очаговая пневмония чаще всего связана с внутриутробным или внутрибольничным инфицированием. У детей дошкольного и школьного возраста главным виновником воспаления легких становится пневмококк. Что касается вторичных инфекций, то опасность представляют бронхиты и бронхотрахеиты.
Симптомы очаговой пневмонии у детей чаще всего манифестируют на 5-7 день от развития простудного заболевания. Температура тела остается в пределах 38 градусов, выраженная лихорадка наблюдается редко.
Родители могут заметить признаки интоксикации, которые проявляются в вялости, сонливости. Кожа становится бледной, аппетит снижается. Грудные дети обильно срыгивают после еды, не исключена рвота.
Кашель может быть сухим и влажным, присоединяется одышка. Носогубный треугольник бледный или синий. У детей особенно заметно втяжение межреберных промежутков со стороны поражения. В дыхании принимает участие вспомогательная мускулатура. Особенно тяжело у детей протекает очагово-сливная пневмония. Она осложняется дыхательной недостаточностью, интенсивной интоксикацией. Не исключена деструкция тканей легких.
При появлении необычных симптомов, родители должны проявить бдительность и обратиться к специалисту.
Диагностика
Диагностика пневмонии начинается со сбора анамнеза и осмотра пациента. Полный цикл исследований:
Перкуссия грудной клетки. Врач определяет притупленный перкуторный звук.
Аускультация. В начале развития болезни со стороны поражения дыхание жесткое (в ограниченном участке легких). По мере ее прогрессирования присоединяются звучные влажные мелкопузырчатые хрипы, воспалительная крепитация слышна реже. За счет очаговости процесса аускультативная картина мозаичная.
Сдача крови на общий анализ. Будет выявлен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40 мм/час, повышение уровня фибриногена, сиаловых кислот, положительная реакция на С-реактивный белок.
Общий анализ мокроты. Она слизисто-гнойная, в ней повышено количество лейкоцитов и клеток цилиндрического эпителия.
Бактериальный посев мокроты направлен на выявление типа возбудителя болезни и на определение его чувствительности к антибиотикам.
Рентгенография легких. Выявляют очаговые затемненные участки. Чаще всего они расположены в нижних отделах органов дыхания.
Дифференциальная диагностика
Очаговую пневмонию нужно дифференцировать от туберкулеза, альвеолярного рака легких, абсцесса и инфаркта легкого. Чтобы выставить верный диагноз, потребуются данные комплексного обследования, в том числе, рентгенологического и клинико-лабораторного.
В сомнительных случаях данные рентгенографии уточняют с помощью КТ или МРТ легких, бронхоскопии. Чтобы исключить септицемию проводят анализ крови на гемокультуру.
Лечение

Лечение очаговой пневмонии возможно в амбулаторных условиях. В госпитализации нуждаются те пациенты, у которых развивается выраженная интоксикация организма, имеются признаки дыхательной недостаточности.
Основу лекарственной терапии составляют антибиотики. Чем раньше она будет начата, тем выше ее эффективность. Результатов бактериального посева не ждут, препараты врач подбирает на свое усмотрение. Если спустя 3 дня не наблюдается улучшения, антибиотик меняют.
Антибиотики. Чаще всего удается обойтись однокомпонентной схемой. При необходимости использования 2 антибиотиков, нежелательно одновременное применение препаратов бактерицидного и бактериостатического ряда, либо препаратов с однотипным токсическим эффектом.
Традиционные антибактериальные средства для лечения очаговой пневмонии:
Пенициллины: Амоксициллин, Азитромицин, Супракс и пр.
Цефалоспорины: Цефазолин, Цефуроксим, Цефотаксим.
Фторхинолоны: Ципрофлоксацин, Левофлоксацин
Курс длится не менее 10-14 дней. Препараты вводят внутримышечно, а в тяжелых случаях внутриплеврально или эндоброхиально.
Снятие симптомов. Для снятия интоксикации назначают дезинтоксикационные растворы, противовоспалительные препараты. Температуру тела снижают с помощью Ибупрофена или Парацетамола. В качестве десенсибилизирующих средств используют Супрастин, Тавегил, Лоратадин.
Разжижение мокроты. Муколитики и бронхолитики направлены на разжижение мокроты и ее выведение из органов дыхания. Это могут быть такие препараты, как: Теофиллин, Бромгексин, Амброксол, АЦЦ Лонг, Ацетилцистеин.
Ингаляции. Людям с выраженной одышкой необходимы продолжительные ингаляции с увлажненным кислородом.
Рекомендации. В течение всего периода лихорадки пациент должен придерживаться постельного режима. В сутки нужно потреблять не менее 1,5-2 л воды. Меню должно быть щадящим, сбалансированным, с ограничением поваренной соли. Выбирают продукты, богатые витамином А и С. Делают выбор в пользу легкоусвояемых продуктов.
После того, как острые симптомы болезни стихнут, и температура тела придет в норму, больному назначают физиотерапевтические процедуры, среди которых:
Электрофорез с лекарственными препаратами.
УВЧ.
ДМВ-терапия.
Массаж.
ЛФК.
При правильном подборе лекарственных средств выздоровление наступает спустя 2 недели.
Интервью с Базаровым Дмитрием Владимировичем, кондидатом медицинских наук, врачом-хирургом, онкологом, пульмонологом:
Базаров Дмитрий Владимирович – член московского общества хирургов, Европейского респираторного общества, Европейского общества торакальных хирургов, Европейского общества хирургической онкологии. Является соавтором 103 публикаций по проблемам торакальной хирургии, пульмонологии и онкологии, некоторые из них опубликованы в зарубежных научных изданиях.
Осложнение и прогноз
На выздоровление будет указывать отсутствие симптомов, нормализация рентгенологической картины и всех показателей крови. Благодаря своевременно начатой терапии удастся избежать развития осложнений и рецидива болезни. Пациенты, перенесшие пневмонию, должны находиться на контроле у терапевта или пульмонолога в течение полугода.
Наименее благоприятный прогноз у больных с воспалением, вызванным стафилококками, либо осложненным абсцессом или деструкцией легких. Не менее опасны вирусные пневмонии, характеризующиеся молниеносным течением.
Главными осложнениями пневмонии являются:
Обструктивный синдром.
Абсцесс или гангрена легкого.
Плеврит.
Сердечная и дыхательная недостаточность.
Эндокардит или миокардит.
Воспаление почек.
Во многом прогноз обусловлен состоянием иммунной системы больного, а также вирулентностью возбудителя инфекции.
Клинические рекомендации

Клинические рекомендации по ведению пациентов с очаговой пневмонией:
Качественная оценка состояния больного, анализ жалоб, сбор анамнеза.
Обязательное уточнение сопутствующих патологий.
Проведение комплексной диагностики с забором крови и мокроты на анализ, выполнение рентгенографии легких в день обращения пациента к врачу.
Определение места лечения.
Подбор первоначального антибиотика, оценка его эффективности спустя 48-72 часа, принятие решения о дальнейшей терапевтической тактике.
Применение препаратов выбора: Амоксициллин с клавулановой кислотой. При отсутствии эффекта назначение макролидов (Эритромицин или Спирамицин), цефалоспоринов I-III поколения, фторхинолонов или линкозаминов.
На протяжении всего периода лечения за пациентом должен быть установлен тщательный мониторинг, независимо от того, находится он в стационаре или дома.
Профилактика очаговой пневмонии
Профилактика очаговой пневмонии:
Закаливание организма.
Вакцинация от гриппа.
Укрепление иммунитета.
Исключение возможности переохлаждения.
Санация хронических очагов инфекции.
Отказ от вредных привычек. В первую очередь это касается курения.
Лежачие больные нуждаются в особом уходе. С ними необходимо проводить дыхательную гимнастику, выполнять им массаж, возможно применение антиагрегантов. Люди из группы риска должны быть привиты от пневмококковой инфекции.
Источник
