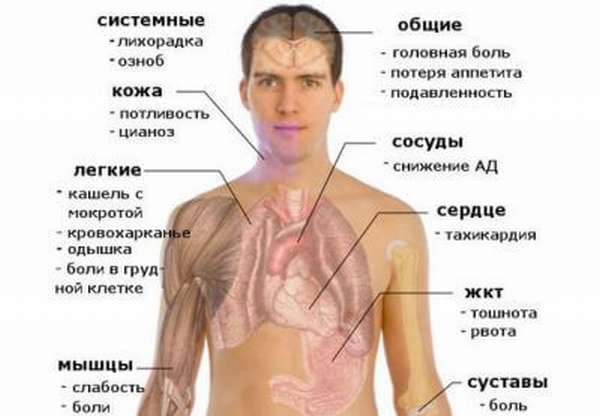
Двухстороннее воспаление легких лежачий больной

Когда человек тяжело болеет, он постоянно находится в постели. Независимо от возраста, ему требуется постоянный уход. Если за ним неправильно ухаживать, параллельно с основным заболеванием могут возникнуть осложнения. Застойная пневмония у лежачих больных – это заболевание, которое возникает в результате застойных явлений в организме при длительном постельном режиме.
Что надо знать о воспалении лёгких у лежачих больных
Когда в семье появляется лежачий больной, жизнь этой семьи меняется. Нередко пациенты в таком положении доживают свои последние дни. В это время жизнь человека зависит от ухода и внимательности сиделки. Хороший уход в некоторых случаях может поднять больного на ноги, плохой – укоротить жизнь.
Обычно лежачий пациент не в состоянии сам переворачиваться. И если ему не помочь с этим, со временем организм застаивается, начинаются проблемы с сердцем, ЖКТ, лёгкими.
Пневмония у лежачих больных встречается достаточно часто и в большинстве случаев заканчивается летальным исходом. Происходит это потому, что заболевание часто проходит в скрытой форме, его симптомы смазаны, и диагноз может быть поставлен поздно.
Человек, который ухаживает за больным, должен быть очень внимательным к своему пациенту. Постоянно следить за его общим состоянием, настроением и физической активностью. Любые изменения необходимо фиксировать и сообщать врачу.
Если диагноз будет поставлен на раннем сроке заболевания, у пациента будут шансы на выздоровление. Когда процесс запущен, у него не остаётся шансов не только выздороветь, но и дальше жить. Особенно это опасно в пожилом возрасте, когда организм изношен и уже не борется с болезнями. В этом случае прогноз крайне неблагоприятен.
Механизм дыхания и причины застойных явлений
Длительное обездвиживание больного человека приводит к застою крови малого круга обращения, проходящего через лёгкие. В процессе дыхания очень важно, чтобы движения грудной клетки при вдохе и выдохе были гармоничными. Если больной находится постоянно в положении лёжа, ограничивается амплитуда грудной клетки. Чем хуже состояние больного, тем тяжелее ему дышать.
Акт дыхания является рефлексом, регулируемым из дыхательного центра, который находится в головном мозге:
- В процессе вдоха грудная клетка должна расширяться за счёт движения диафрагмы и наружных мышечных сокращений. Это создаёт отрицательное давление в груди, что приводит к заполнению альвеол воздухом, поступающим по дыхательным путям из окружающей среды.
- В это же время в лёгочной артерии происходит приток крови.
- Встречаясь в альвеолах, воздух насыщает кровь кислородом, забирая из неё углекислый газ. Так происходит газообмен, а после него должен случиться выдох. Он возможен за счёт внутренних мышечных сокращений и расслабления диафрагмы.
- В грудной полости повышается давление, и выталкивает воздух и кровь из лёгких. С воздухом из лёгких удаляются посторонние примеси в виде пыли, слизи и различных микроорганизмов.
Таков механизм дыхания у здорового человека. У лежачих больных амплитуда движений грудной клетки ограничена, и дыхательные движения не происходят в полной мере. В результате воздух и кровь из лёгких выталкиваются не полностью, в сосудах происходит застой крови, а в лёгких задерживается слизь.
В большинстве случаев такое явление развивается в организме пожилого человека. Это связано с тем, что старые люди и без того болеют сердечно-сосудистыми и лёгочными болезнями. Находясь длительное время без активного движения, уже изношенный организм более всего подвержен застаиванию.
Не меньше рискуют молодые люди со слабой сердечнососудистой системой и ослабленным иммунитетом.
Люди, перенёсшие операцию, также склонны к заболеванию пневмонией. Болевые ощущения в ране после операции являются причиной того, что больной начинает дышать осторожно, поверхностно. От этого возникают застойные явления. Достаточно появиться инфекции, и в лёгких начинаются проблемы.
В чём опасность этой патологии
Заболевание очень опасное. Во время него происходит следующее:
- Участки лёгких, в которых жидкость пропотела в альвеолы и лёгочную ткань, в процессе дыхания прекращают работать. В этом заключается опасность гипостатической пневмонии,человеку начинает не хватать воздуха.
- Кроме того, лежачие пациенты не способны в полной мере откашливать мокроту. Накапливаясь, она забивает бронхи, в результате чего ещё больший участок лёгких перестаёт работать.
- Далее происходят осложнения, от которых страдает весь организм. В лёгких начинается воспалительный процесс. Его вызывает инфекция, которая легко присоединяется к ослабленному организму.
- Продукты жизнедеятельности бактерий начинают отравлять организм больного, действуя на сердце и ЖКТ. У пациента снижается аппетит, он перестаёт принимать пищу. Из-за этого он не получает требуемого количества витаминов и белков, так необходимых ему в это время.
В тяжёлых случаях развивается экссудативный плеврит и перикардит. Это выпот воспалительной жидкости в полость плевры и в сердечную сумку. Такое состояние очень опасно. Дыхательная недостаточность усугубляется дальше, а сердце, сдавленное жидкостью, не способно правильно работать.
Симптомы пневмонии у лежачих больных
У обездвиженных пациентов симптомы воспаления лёгких отличаются от обычных. Высокая температура появляется редко, чаще она остаётся нормальной или субфебрильной.
Для лежачего человека застойная пневмония очень коварна. Часто она маскируется под симптомы того заболевания, из-за которого больной вынужден находиться в постели. Например, пациент с инсультом становится немного более заторможенным и неадекватным, чем был перед этим. Или больной с переломом на фоне остеопороза начинает жаловаться, что у него болит в груди.
Чтобы заметить эти изменения, родственникам заболевшего надо быть очень внимательными. В большинстве случаев этого не замечают ни сам больной, ни те, кто за ним ухаживают.
Когда проявляются конкретные признаки, указывающие на присутствие застойной пневмонии, лечить уже может быть поздно. Проявляться она может так:
- Вначале возникает сухой кашель, который со временем усиливается, начинается отхождение мокроты. Она слизисто-гнойная, может быть с кровавыми прожилками.
- Но если больной пожилого возраста, у него может отсутствовать кашлевой рефлекс. Тогда его дыхание становится затруднительным, тяжёлым, из-за скопления мокроты в лёгких.
- Температура тела незначительно повышается. У лежачих больных организм перестаёт реагировать на пирогенные вещества, которые вызывают повышение температуры.
- Больной начинает усиленно потеть. Если раньше ему можно было менять постель раз в несколько дней, то сейчас его бельё является влажным после каждого раза, когда он поспал.
- Пациент становится вялым, апатичным, он теряет интерес ко всему окружающему.
- Он отказывается от еды, его тошнит, возможна рвота и диарея.
- Со стороны сердца и сосудов наблюдается учащение сердцебиений и болевые ощущения.
- В состоянии покоя у больного появляется одышка, дыхание учащается до 20 в минуту, ему не хватает воздуха. Это указывает на то, что часть лёгких перестала работать.
При тяжёлой форме пневмонии у пациента путается сознание. Он много спит и перестаёт просыпаться, на вопросы не отвечает или отвечает несвязно, его сознание угнетено. При этом дыхание может быть очень редким или очень частым. В таком состоянии необходимо вызвать скорую, и отправить человека в больницу. Ему необходимы реанимационные мероприятия, иначе он не сможет это пережить.
Диагностика
Терапевт может заметить застойное воспаление лёгких при аускультации. В нижних отделах лёгких прослушиваются хрипы или крепитация плевры. Диагноз уточняется на основе результатов рентгенографии. Её можно провести стационарным рентген-аппаратом, специально приспособленным для таких больных. Ими оборудованы некоторые машины скорой помощи. Но надёжнее всего больного определить в больницу, где ему проведут все необходимые обследования и обеспечат оптимальный уход.
При обнаружении пневмонии, для того, чтобы врач мог назначить правильное лечение, нужно выяснить, какой вид инфекции вызвал заболевание и каков характер воспаления. Поэтому у пациента берут два анализа мокроты. Один отправляют в бактериологическую лабораторию, второй — в клиническую. Также пациенту проводят:
- УЗИ сердца;
- электрокардиограмму;
- общий и биохимический анализ крови.
Пневмония может развиваться стремительно. И чем быстрее будет поставлен диагноз, тем больше шансов на выздоровление. В противном случае продолжительность жизни при пневмонии у лежачих больных очень короткая, счёт может идти на сутки.
Лечение
Лечится застойная пневмония тяжело. Организм лежачего больного ослаблен основным заболевание и не способен бороться с новым недугом. Поэтому ему требуется комплексная терапия:
- Определив возбудителя пневмонии, врач назначает тот препарат, который будет действовать непосредственно на него. Тяжёлым больным в первые дни его назначают внутривенно, затем переходят на таблетки.
- Вместе с антибиотиками прописывают и антигрибковые препараты, потому что пневмонию могут вызывать не только бактерии, но и грибки в виде плесени.
- Для того чтобы избавить пациента от застоя в лёгких и венах назначаются диуретики.
- Если у больного есть кашлевой рефлекс, и он в состоянии откашливаться, ему назначают муколитические и бронхолитические препараты для отхождения мокроты.
- При отсутствии кашлевого рефлекса мокроту откачивают специальным аппаратом.
- Больных в тяжёлом состоянии помещают в реанимацию и подключают к искусственной вентиляции лёгких.
- Обращается внимание на состояние сердечно-сосудистой системы, назначают соответствующие препараты.
- Также прописывается витаминотерапия и иммуностимуляторы.
Очень важно в этот период обеспечить больному правильный уход. Его помещают в больницу, где за ним наблюдает медперсонал. Ухаживать за тяжёлым больным разрешается родственникам.
Больного необходимо регулярно переворачивать, чтобы избежать новых застойных явлений. При улучшении состояния рекомендуется проводить дыхательную гимнастику.
Важно, чтобы в этот период больной хорошо питался. Если он сам может пережёвывать пищу, его кормят едой, богатой витаминами и белками. Если он без сознания, питание производят через зонд перетёртыми продуктами. Пить рекомендуется витаминные отвары в большом количестве.
Профилактические меры
Профилактика пневмонии у лежачих больных заключается в правильном и постоянном уходе. Его организм борется с заболеванием и сейчас важно не допустить, чтобы в нём произошли застойные явления. Профилактика включает в себя комплекс мероприятий:
- Через каждые два часа больного переворачивают, чтобы он поменял положение тела. Его надо регулярно поворачивать на живот — так лучше очищаются лёгкие.
- Когда пациент на животе, ему надо протирать спину камфорным спиртом, чтобы избежать развития пролежней и застоя в области лёгких.
- В это же время рекомендуется проводить расслабляющий массаж на спине.
- Каждый день больной должен выполнять дыхательную гимнастику.
- В помещении, где лежит заболевший, должна быть оптимальная температура воздуха. Оно должно регулярно проветриваться и убираться. При этом надо следить, чтобы пациент не попадал в зону сквозняка.
- Одевать и укрывать больного надо так, чтоб ему не было жарко или холодно.
- Питание должно быть полноценным.
- Лежачего больного должен регулярно навещать доктор.
Необходимо следить за температурой, артериальным давлением, дыханием и сердечными ритмами пациента. В случае отклонений от нормы надо сообщать об этом лечащему врачу.
Застойная пневмония – это опасная болезнь, которая уносит жизнь многих пациентов и занимает четвёртое место по смертности среди лежачих больных. Но её можно вылечить, если вовремя заметить и принять необходимые меры.
Источник
Воспаление легких или пневмония — это популярное заболевание для людей всех возрастов. Проявление симптомов не зависит от половой принадлежности, а поражения могут быть довольно обширными.
В зоне риска инфекционной болезни находятся люди со слабой работой иммунной системы: младенцы (дети от рождения и до года), люди преклонного возраста и больные, прикованные к кровати. Для людей с ограничением двигательной функции часто характерна гипостатическая (застойная) пневмония. Она появляется из-за отсутствия нормальной циркуляции жидкости в легочных тканях.
Общая информация
Пневмония у лежачего больного может манифестировать из-за понижения деятельности систем органов, поражения тканей. В 70% случаев на воспаление легких влияют хронические процессы, которые протекают в организме человека. Появление клинической картины заболевания — результат гиподинамии, вызывающей застой крови. У лежачего больного могут появиться отеки и пролежни. На снижение кровотока указывает омертвение мягких тканей в верхней части туловища.
Важно! Человек, который присматривает за лежащим больным с пневмонией, должен быть внимательным и постоянно следить за изменениями в состоянии и жалобами. Так как халатное отношение повышает риск летального исхода при воспалении легких. Обнаружение болезни на ранних стадиях дает возможность сохранить жизнь пациенту.
Воспаление легких: классификация
 Воспаление легких разделяют на виды в зависимости от места появления:
Воспаление легких разделяют на виды в зависимости от места появления:
- Внебольничная – появляется дома или через двое суток после посещения больницы, клиники. Смерть от такого заболевания наступает примерно в 11 % случаев.
- Госпитальная – симптомы пневмонии проявляются через 2 дня после госпитализации в стационар или в течение 90 дней после выписки из больницы. Клиническая картина выражена ярче и летальный исход наступает в 40% случаев.
У лежачих больных классифицируют следующим образом:
- Аспирационная — характерна для людей с потерей сознания. Во время обморока происходит нарушение защитных глоточных рефлексов, что и ведет к появлению болезни. К тому же, соляная кислота из желудка может попадать в другие органы, вызывая ожоги.
- Гипостатическая (застойная). Популярная форма среди лежачих больных. Признаки заболевания манифестируют вследствие нарушения кровоснабжения и появления застойных процессов.
- Пневмония на фоне ИДС (при гипоплазии вилочковой железы, онкологических заболеваниях, ВИЧ).
Почему болезнь развивается у длительно лежащих?
На появление воспаления легких у стариков, прикованных к кровати, и просто лежачих больных после травм влияет общее снижение активности. Из-за отсутствия подвижности и действий, которые характерны для людей с активным образом жизни, появляется слабость, ослабление защиты от патологических микроорганизмов. Так нарушается работа органов дыхания. Этот процесс обостряется при попадании и паразитировании инфекции. Существует ряд возбудителей, которые вызывают пневмонию:
- Бактерии — это прокариотические микроорганизмы, занимающие первое место среди причин развития болезни. К ним относятся: Пневмококк из рода Streptococcus, Микоплазма рода Mycoplasma, Золотистый стафилококк из рода стафилококков, Хламидофила из семейства Chlamydiaceae, Гемофильная палочка (палочка Пфайффера, палочка инфлюэнцы) из семейства семейства Pasteurellaceae, Bordetella pertussis (причина Коклюша).
- Вирусы. Например, парагрипп, грипп, инфекционные заболевания, которые поражают слизистую носа (риновирусы), РСВ, аденовирусная инфекция. Редко: вирус кори, Rubella virus, вирус герпеса человека 4 типа.
- Грибы, такие как: Candida albicans (возбудитель молочницы, попадающий в легкие при запущенных стадиях), Аспергилл, Pneumocystis Jiroveci.
- Простейшие паразитические черви. Например, глисты.
- Смешанные. Заболевание появляется из-за комбинированного влияния бактерий и вирусов.
К тому же на развитие пневмонии может влиять аллергия, инфекционные поражения систем органов, нарушение тока крови в малом круге кровеносной системы, попадание соляной кислоты из желудка в легкие во время рвоты.
Главный фактор, влияющий на появление пневмонии, — протекание хронических процессов. Они снижают иммунитет путем вовлечения всех сил организма в борьбу с другими заболеваниями. При нарушениях работы иммунной системы причиной недуга чаще всего являются Streptococcus, Staphylococcus, анаэробная инфекция. Эти микроорганизмы содержатся в обычной микрофлоре организма, но при воспалительных или хронических процессах они начинают активно размножаться, вызывая пневмонию.
Для лежачих больных характерно воспаление легких, которое появилось в результате отклонения в токе крови легочного круга. Дыхание полной грудью способствует полному кровоснабжению легких, а у пациентов, прикованных к кровати, такая циркуляция крови нарушена. Ослабший организм лежачего человека просто не способен осуществлять полноценный вдох и выдох. Отклонение тока крови ведет к изменению артериального давления, что негативно сказывается на легких.
 Во время выдоха из организма удаляется:
Во время выдоха из организма удаляется:
- углекислый газ,
- слизь,
- микробы,
- пыль,
- грязь.
У лежачего пациента эти частицы из легких не выводятся, так как происходит нарушение кровоснабжения и органам дыхания недостаточно сил для выведения лишнего. Со временем грязь и прочий мусор накапливается, вызывая пневмонию.
Группа риска
Дополнительному риску появления заболевания подвергаются лежачие пациенты после операции. Послеоперационный период повышает шанс на появление заболевания, так как ухудшается дыхание, а диафрагма не может нормально функционировать. Прикованность к кровати не дает возможности человеку самостоятельно себя обслуживать. Больной иногда не может даже приподняться на кровати. Отсутствие движения (гиподинамия) приводят к тому, что в организме накапливается избыток патологических микроорганизмов, а в легких происходит застой жидкости, что создает идеальную среду для размножения патогенной флоры.
Симптомы ярче выражены у лежачих больных, особенно у стариков, которые давно потеряли двигательную функцию. Так происходит из-за того, что бактериям проще развиваться в обездвиженном организме со сниженной деятельностью иммунной системы, чем в полностью здоровом.
Группу риска прогрессирования пневмонии составляют люди с:
- Постинсультным состоянием.
- Повреждением нижних конечностей, спины, черепа, головного мозга, мозговых оболочек, сосудов и черепных нервов.
- Онкологическими заболеваниями.
 Для пациентов с онкологией повышенный риск заключается в общем истощении организма. Химиотерапия, ослабляя симптомы злокачественного образования, снижает работу всех систем органов, в том числе и иммунной. Кроме этого, лечение влияет на кровообращение в малом кругу, выведение лишних веществ из легких (саморегуляцию). Так органы дыхания теряют некоторые функции, что тоже влияет на размножение патогенной флоры в легочных тканях.
Для пациентов с онкологией повышенный риск заключается в общем истощении организма. Химиотерапия, ослабляя симптомы злокачественного образования, снижает работу всех систем органов, в том числе и иммунной. Кроме этого, лечение влияет на кровообращение в малом кругу, выведение лишних веществ из легких (саморегуляцию). Так органы дыхания теряют некоторые функции, что тоже влияет на размножение патогенной флоры в легочных тканях.
Способствовать воспалительному процессу может омертвение мягких тканей, которое появилось в результате постоянного постельного режима и отечности.
Для людей из вышеперечисленной группы риска характерна двусторонняя пневмония. Так, лежачие пациенты имеют постоянное давление на нижнюю часть спины, где при передавливании происходит застой жидкости, а возбудителем заболевания преимущественно становятся смешанные виды микроорганизмов. Потому что микрофлора благоприятна как для бактерий, так и для вирусов. Клиническая картина не имеет яркой симптоматики для людей преклонного возраста и больных, прикованных к кровати. В этом и заключаются трудности в диагностике и дифференциации заболевания. Так как признаки проявляются только через некоторое время, прогноз при консервативном лечении может быть неутешительным.
У других пациентов с воспалением легких двусторонняя форма манифестирует из-за Streptococcus pneumoniae (Пневмококк).
Клиническая картина
Хотя признаки пневмонии не имеют яркой выраженности на первых стадиях, для них характерны некоторые особенности. Так симптомы при воспалении легких можно разделить на легочные и внелегочные.
К первым можно отнести нарушение частоты и глубины дыхания, сопровождающееся чувством нехватки воздуха, а также легкий кашель. Такие проявления заболевания отмечаются у людей в постинсультном состоянии или при сенильной деменции альцгеймеровского типа.
Внелегочные признаки характеризуются торможением всех процессов в организме, в том числе и восприятие пациента. Происходят отклонения в деятельности, функционировании центральной нервной системы. Эти проявления сопровождаются эмоциональной нестабильностью, непроизвольным выделением мочи, затяжным стрессовым состоянием.
Популярные симптомы аспирационного воспаления легких:
- сильный малопродуктивный кашель,
- активизация кашлевого центра происходит в основном ночью,
- повышенное выделение слюны,
- недержание еды во рту при жевании,
- диспноэ (одышка).
Клиническая картина застойной пневмонии на начальных стадиях характеризуются:
- отсутствием мокроты,
- астенией,
- легким кашлем,
- одышкой,
- общей слабостью организма,
- нарушением деятельности органов дыхательной системы.
К общим признакам относят то, что прослушивание легких показывает наличие сухих хрипов. Температура тела не поднимается высоко или достигает незначительных значений.
Диагностика
Для диагностирования воспаления нужно прослушать хрипы в легких с помощью фонендоскопа. Особое внимание уделяется нижней части спины. Кроме хрипов можно услышать крепитацию. Для подтверждения предполагаемого диагноза пациенту назначают рентгенографию в пункте, где есть специальный аппарат, предназначенный для лежачих больных.
При необходимости транспортировка в пункт проведения процедуры происходит с помощью платных служб, которые имеют оборудование для госпитализации пациентов с нарушением двигательной функции.
Тяжелые случаи ведут к прямой госпитализации в больницу, где проведут полное обследование, в том числе и рентгенографию.
Комплексное обследование состоит из следующих исследований:
- биохимический анализ крови,
- общий анализ мочи (ОАМ),
- общее исследование крови,
- электрокардиография,
- ультразвуковая диагностика сердца.
Чтобы назначить фармацевтические средства, предназначенные для избавления от возбудителя, необходимо сдать анализ мокроты. Его собирают в две емкости и отдают в клиническую и бактериологическую лабораторию по одному экземпляру. Исследование материала помогает найти причину заболевания, начало развития туберкулеза или онкологические процессы.
Лечение
Избавление от симптомов заболевания у лежачих пациентов проблематично из-за воздействия болезни на другие системы органов. Кроме этого, заболевание при снижении деятельности иммунной системы может быстро превращаться из одностороннего в двустороннее. Для таких случаев, помимо лечения, направленного на устранение возбудителя, используют фармакологические средства для избавления от множественных вторичных патологий.
Подробная статья о лечении пожилых и лежачих больных.
Прогноз
Прогноз при пневмонии у лежачего больного зависит от общего состояния, вида воспаления легких, возбудителя и реакции на антибактериальные препараты. Немаловажную роль играет тот факт, как было начато лечение. На первых стадиях прогноз гораздо благоприятнее.
Помимо этого на жизнь человека влияет:
- Иммунная система.
- Хронические болезни в других органах.
- Отклонения другого типа.
- Осложнения (гнойное воспаление тканей легких с их расплавление и образованием гнойной полости).
Если поражение органов дыхания патологической микрофлорой нашли на начале прогрессирования признаков, то почти во всех случаях прогноз положительный. И в течение месяца человек полностью избавляется от симптомов пневмонии.
Внимание! Важно обратиться к врачу на ранних стадиях заболевания для назначения оптимального лечения. Так как может появиться резистентность к антибиотикам из-за бактериального поражения. Если начались осложнения, то избежать негативных последствий будет сложно.
Поэтому больным в основном назначают фармацевтические средства широкого спектра действия. Этот шаг помогает предотвратить привыкание организма к препаратам, если причина пневмонии кроется в патологической микрофлоре. Минус в том, что если пациент прикован к кровати и к тому же в пожилом возрасте, то начинается сильная интоксикация, которая снижает действие иммунной системы. Отсутствие лечение может стать причиной двустороннего воспаления. И даже стать причиной смерти.
У пожилых людей вырабатывается недостаточное количество альвеолярных макрофагов, ответственных за очищение организма от вдыхаемых чужеродных частиц различной природы. Со временем заболевание распространяет свое действие на лимфатические узлы и редко, когда все ограничивается односторонней формой. Поэтому для стариков, которые не могут ходить, очень важна профилактика и уход. А также строгое наблюдение врача до того, как будет отслеживаться положительная динамика.
Профилактика
Существует целый ряд действий, которые помогают предотвратить появление пневмонии у лежачих больных. Профилактика включает в себя:
- Поддержания мышц в тонусе путем физических нагрузок.
- Регулярное выполнение процедур лечебной физкультуры, направленных на дыхательную систему.
- Наблюдение за влажностью в помещении. Помимо обычного проветривания можно использовать специальные увлажнители. Важно следить за тем, чтобы влажность была умеренной, слишком твердый воздух негативно сказывается на здоровье больного. Этот шаг необходим, так как сухой воздух — источник инфекционных заболеваний.
- Массаж. Он делается осторожными движениями, даже постукиваниями. При этом нельзя касаться позвоночника.
- Для нормализации дыхания можно давать больному воздушные шары. Надувание шариков помогает убрать мусор, который не может нормально выходит из организма из-за неполноценной работы легких.
Физические упражнения для лежачих больных:
- помощь в изменении лежачего положения в сидячее,
- переворачивания с бока на бок, хотя бы несколько раз в день,
- для органов дыхания подъем верхних конечностей вверх и вниз — это помогает улучшить ток крови и нормализовать дыхание.
Заключение
Лежачие пациенты — это люди, которые больше всего подвергаются риску различных инфекционных и вирусных заболеваний. Особенно старики, которые потеряли возможность нормального функционирования двигательной системы или люди после инсульта.
 Чтобы ограничить родных от негативного воздействия окружающей среды, необходимо следить за самочувствием человека, придерживаться профилактики от пролежней и пневмонии. Все препараты использовать только по назначению врача, так как самолечение может стоить жизни.
Чтобы ограничить родных от негативного воздействия окружающей среды, необходимо следить за самочувствием человека, придерживаться профилактики от пролежней и пневмонии. Все препараты использовать только по назначению врача, так как самолечение может стоить жизни.
Если уже так получилось, что где-то не досмотрели или не придавали значения кашлю до обострения симптомов (повышение температуры, спутанность сознания), то в таких ситуациях нужно срочно госпитализировать больного. Это единственный шанс сохранить жизнь и предотвратить переход пневмонии в затяжную форму. Поэтому будьте внимательны и бейте тревогу при наличии малейших отклонений.
Загрузка…
Источник
