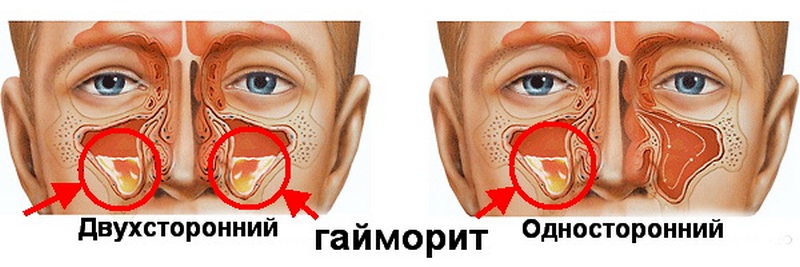
Двухстороннее воспаление носовых пазух
Оториноларингологи не так часто ставят диагноз «двухсторонний гайморит». Одностороннее воспаление гайморовой пазухи доставляет больному массу неудобств и неприятных симптомов, что уж говорить о гайморите, имеющем двухсторонний характер.
Из всех разновидностей болезни самой тяжёлой формой считается острый двухсторонний гнойный гайморит. При неправильном лечении он может перейти в хроническую форму. Как же выявить симптомы двухстороннего гайморита, и какие принципы лечения двустороннего гайморита существуют? Давайте разбираться.
О заболевании
Исследования показывают, что пятая часть населения нашей планеты (заболеванию подвержены как взрослый, так и ребёнок) хотя бы раз в жизни, но сталкивалась с этим недугом. Просто «перенести болезнь на ногах» не получится — воспаление верхнечелюстной пазухи чревато развитием более серьёзных осложнений.
Когда поражается одна пазуха, мы говорим об одностороннем гайморите. Двухсторонним гайморитом в оториноларингологии называют воспаление, охватившее обе пазухи, что гораздо опаснее первого варианта. Оно протекает гораздо тяжелее, нежели односторонняя форма и требует грамотного профессионального лечения. К счастью, такое воспаление диагностируется гораздо реже, нежели одностороннее, но это вовсе не значит, что о нём не нужно знать. Ведь не зря говорится: «Предупреждён значит вооружён».
Как возникает двухсторонний гайморит
Как ни банально звучит, но всё начинается с бактерий. Бактерии попадают на слизистую оболочку носа и начинают вести свою жизнедеятельность. Так возникает насморк. Если его не лечить, бактерии активизируются и распространяются на верхнечелюстные пазухи. Это приводит к их воспалению, а в последствии становится причиной боли. Различные вирусы, бактерии стрептококка и стафилококка вызывают катаральное воспаление слизистых оболочек носа, которые в свою очередь отекают, и процесс выхода продуцированной пазухами слизи становится сильно затруднительным. Слизистые массы накапливаются, превращаясь в оптимальную среду для дальнейшей активизации патогенных микроорганизмов. И если при одностороннем заболевании затронута одна пазуха, для двустороннего гайморита характерно поражение обеих. А это значит, что больной испытывает в два раза больше болевых ощущений и дискомфорта. Если своевременно не начать лечение гайморита, катаральное воспаление перерастёт в гнойную форму. А значит, неприятные симптомы лишь усилятся, терапия двухстороннего воспаления затянется и, вероятнее всего, станет причиной направления в стационар.
Хотя гайморит может возникать самостоятельно, по большей части он проявляется как осложнение перенесённых инфекционных заболеваний (гриппа, кори, скарлатины) или недолеченного насморка.
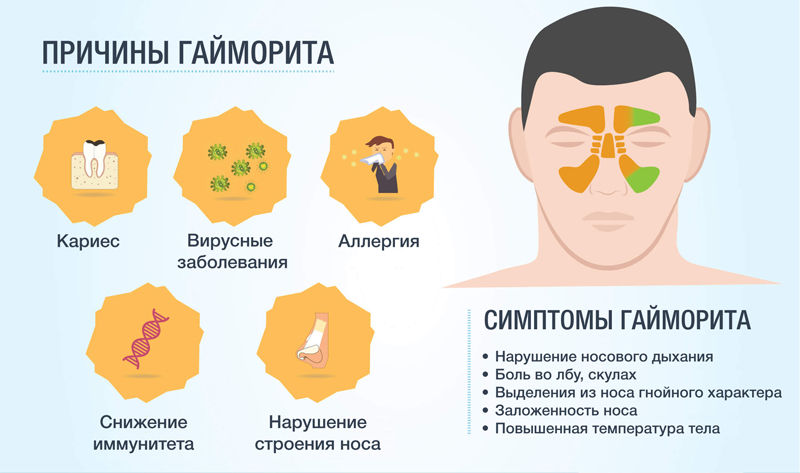
Помимо вирусной этиологии существуют другие предпосылки для развития болезни. Вызвать двухсторонний гайморит могут:
- травмы носа;
- хронический насморк;
- искривлённая носовая перегородка и другие аномальные особенности строения полости носа;
- аллергические реакции;
- стоматологические болезни.
Предпосылками гайморита могут служить факторы, ослабляющие иммунную систему человека (переохлаждение, неблагоприятные условия труда), а также различные новообразования в носу (киста, полипы).
Случаи заболевания учащаются в холодный период года, когда иммунитет человека ослаблен и легко поддаётся атакам вирусов и бактерий.
При отсутствии правильного лечения острого двустороннего гайморита, воспаление переходят в хроническую форму. Хронизация воспалительного процесса происходит в каждом десятом случае. При гайморите нужно руководствоваться правилом: лучше сразу обратиться к ЛОР-врачу и не затягивать лечение, чем потом несколько раз в год бороться с обострениями хронического заболевания.
Причины развития гайморита
Чаще всего сначала поражается одна пазуха, но поскольку все околоносовые синусы связаны между собой, то воспалительный процесс из одного синуса переходит на другой. Нередко инфекция распространяется из одной пазухи в другую по вине самого пациента: этому способствует лечение в домашних условиях и неправильное самостоятельное промывание пазух на стадии появляющегося синусита.
Можно выделить следующие причины двустороннего гайморита:
- болезнетворные микроорганизмы, проникающие в верхнечелюстные пазухи (болезнь возникает, как правило, на фоне ОРВИ);
- в десяти процентах случаев причиной заболевания выступают больные зубы: из-за анатомически близкого расположения инфекция с корней зубов может легко проникнуть в гайморовы пазухи (в этом случае мы говорим об одонтогенном гайморите);
- долго не проходящий насморк, который неправильно или вовсе не лечится;
- искривлённая перегородка носа, кисты и полипы, которые могут частично перекрывать пути выхода слизистых масс из гайморовых пазух;
- аденоиды — становятся частой причиной двухстороннего воспалительного процесса в детском возрасте;
- аллергические реакции;
- неблагоприятные внешние условия: загазованность, пыльный воздух, «вредные» производства;
- курение, в том числе пассивное.
Если должное лечение двустороннего гайморита у взрослого или ребёнка не проводилось, произойдёт хронизация воспалительного процесса. Причём при двухстороннем воспалении эта вероятность в разы выше, чем при одностороннем.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Какие могут быть последствия?
Многие пациенты почему-то недооценивают гайморит, и воспринимают его как обычное проявление насморка. Столь беспечное отношение может сказаться на здоровье человека не самым лучшим образом. Более того, подобное воспаление может создавать реальную опасность жизни и здоровью больного. Острые формы гайморита, как правило, проявляются после домашнего самостоятельного лечения.
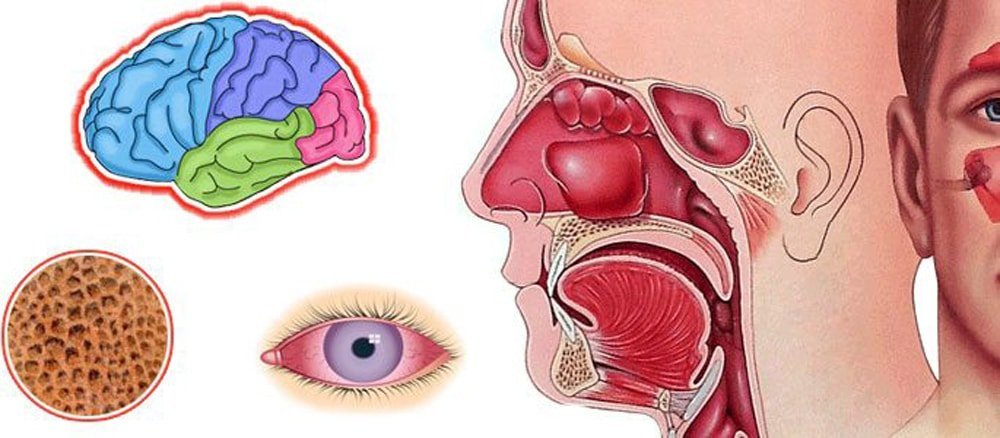
Любой воспалительный процесс, который возникает в голове, опасен уже сам по себе, потому что его очаг слишком близко расположен к головному мозгу, поэтому вероятность распространения инфекции на оболочки и развития менингита крайне велика. Менингит очень трудно лечится, и, как правило, после перенесённой болезни человек остаётся инвалидом на всю жизнь.
Стенки верхнечелюстных пазух очень тонкие, поэтому, при неправильном или несвоевременном лечении, инфекция может распространиться на глазницу и привести к серьёзным проблемам со зрением.
Затруднённое дыхание через нос неизбежно приводит к дефициту кислорода в крови, а недостаток кислорода может пагубно сказаться на нормальной работе сердца и почек. Сбои в работе сердца, в свою очередь, могут привести к нарушению функций внутренних органов и сказаться на общем состоянии человека. Эти состояния в запущенном виде не всегда удается успешно лечить даже в условиях стационара.
Мы привели достаточно аргументов, чтобы показать всю серьёзность заболевания. Поэтому при подозрении на гайморит первым шагом на пути к выздоровлению должен быть поход к ЛОР-врачу.
Как протекает заболевание?
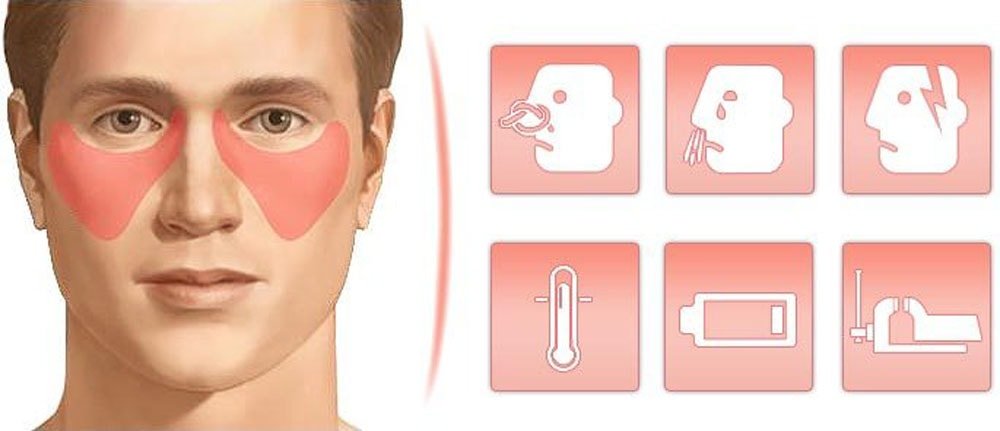
Одновременное воспаление в обеих пазухах провоцирует ярко выраженные признаки:
- болевые ощущения в области обеих пазух, лба, около носа; при надавливании на эти участки или при наклоне головы болевые ощущения усиливаются;
- головная боль;
- заложенность носа с обеих сторон;
- повышенное слезотечение;
- выделения из носовой полости различного цвета (от прозрачных до жёлто-зелёных) в зависимости от тяжести воспаления;
- постоянное чувство распирания в области гайморовых пазух;
- повышение температуры тела до 38°С;
- слабость, недомогание.
При хронической форме заболевания симптомы менее ярко выражены. Больной может жаловаться на длительную заложенность носа. Из-за постоянно нарушенного носового дыхания, мозг не насыщается кислородом в полной мере, и человек, страдающий двусторонним гайморитом, быстро утомляется, испытывает проблемы с памятью, у него снижается работоспособность.
Возможные осложнения
Многие пациенты не считают это заболевание достаточно серьёзным, но недооценивать его последствия нельзя. Пазухи очень близко расположены к глазницам и головному мозгу. А это значит, что любое воспаление может вызвать проблемы со зрением или спровоцировать развитие менингита (воспаление оболочек головного мозга).
Затруднённое носовое дыхание мешает полноценному насыщению кислородом крови, а это чревато проблемами с сердцем и почками. Инфекция также может спровоцировать отит, бронхит и воспаление лёгких. Поэтому болезнь нужно лечить на ранней стадии, чтобы осложнения после двухстороннего гайморита не появились. Диагностика гнойного гайморита (как и любой другой разновидности болезни) производится врачом-оториноларингологом.
Как лечить двухсторонний гайморит?
Вылечить без антибиотиков заболевание нельзя: антибиотики при гайморите и их дозировку назначает только ЛОР-врач. Помимо антибактериальной терапии лечение катаральной и гнойной форм двухстороннего гайморита включает в себя:
- приём сосудосуживающих капель,чтобы снять отёчность;
- промывание верхнечелюстных пазух (особенно эффективны промывания методом «Кукушка»);
- лечение антигистаминными препаратами, если причина болезни — аллергия);
- при повышении температуры принимают жаропонижающие.
Если медикаментозное лечение не помогает, пациенту назначают пункцию гайморовой пазухи (прокол).
Профилактика
Безусловно крайне важна профилактика двустороннего гайморита, ведь любое заболевание легче предупредить, чем лечить. Чтобы снизить риск развития болезни, избегайте мест скопления людей в период эпидемий, при первых признаках простуды- лечитесь сразу, избегайте контактов с аллергенами, табачным дымом и загрязнённым воздухом.
Лечить двухсторонний гайморит в Москве предлагают многие медучреждения. Соответственно разнится и стоимость лечения. Наши цены не меняются уже более трёх лет и остаются лучшими в городе. Наши специалисты имеют большой практический опыт лечения ЛОР-заболеваний, и непременно помогут вам справиться с болезнью. Пожалуйста, приходите! Будем рады помочь!
Источник
К насморку обычно все относятся снисходительно, говоря о том, что его можно не лечить – сам пройдет через неделю. Но ведь вирусы, вызывающие обильные выделения из носа, могут привести к такому заболеванию, как двусторонний синусит. Это сложное воспаление придаточных пазух часто возникает с обеих сторон носа и встречается особенно часто у детей. Знать, что такое эта инфекция, каковы ее симптомы, необходимо каждому, чтобы исключить ее дальнейшее развитие.
Виды синусита и причины его возникновения
Воспаление придаточных пазух носа развивается чаще в острой форме, реже – в хронической. Острую стадию характеризует быстрое нарастание симптомов с ухудшением самочувствия пациента. Хронический двухсторонний синусит отличается только наличием гнойных выделений, постоянной заложенностью носа с частичным или полным отсутствием обоняния.
В зависимости от области локализации инфекции различают такие виды болезни, как:
- фронтит с воспалением лобных придаточных пазух;
- сфеноидит, при котором вирусы атакуют ткани клиновидной кости;
- этмоидит, когда процесс распространяется на решетчатый лабиринт;
- воспаление гайморовых пазух – гайморит.
Именно последний вид встречается чаще других, и носит название двухсторонний верхнечелюстной синусит.
Заболевание чаще всего является последствием нелеченного одностороннего синусита. Кроме того, возникает синусит в результате:
- хронического или острого ринита;
- искривленной носовой перегородки;
- инфекций вирусного, грибкового, бактериального типа;
- увеличенных аденоидов;
- проблем с зубами верхней челюсти.
Любая простуда, инфекция может вызвать синусит в обеих пазухах носа, если вовремя не начать лечение.
Признаки заболевания
Когда инфекция развивается с 2 сторон, то и симптомы ее будут более выражены, чем у 1-стороннего воспаления.
Среди главных симптомов инфицирования придаточных пазух – двустороннего синусита различают следующие:
- Пациент не может свободно дышать обеими ноздрями.
- Речь его затруднена, он гнусавит из-за некачественного носового дыхания.
- В области переносицы наблюдаются неприятные болевые ощущения, которые усиливаются к вечеру.
- Человек страдает от сильного насморка с серозными или гнойными выделениями.
- В результате нехватки кислорода, пациент быстро утомляется на работе, плохо соображает. У него нарушается функция сна, пропадает аппетит.
- Острый двусторонний процесс сопровождается резким повышением температуры тела до 39 градусов.
Так как инфекция проникает в пазухи носа с обеих сторон, то они не вентилируются воздухом, начинают отекать. Кроме того, болезнетворные микроорганизмы в носовых пазухах отрицательно действуют на общее самочувствие больного. Если не проводить своевременное лечение синусита, то возникнет риск развития заболеваний крови, органов пищеварительного тракта, сахарного диабета. Инфекция может поразить оболочки мозга, вызвав менингит, энцефалит.
Современные методы диагностики
Поставить точный диагноз пациенту с синуситом помогает проведение:
- томографии пазух носа;
- исследования ультразвуком пораженной области;
- рентгенографии пазух в нескольких проекциях;
- пункции пазух для забора слизи, выделений.
Лечение назначается на основании результатов лабораторных и компьютерных исследований. При запущенных симптомах болезни, когда могут возникнуть осложнения, пациента направляют на МРТ головного мозга. Только тщательная диагностика позволит распознать форму синусита, определить направление комплекса терапевтических методов.
Эффективность лечения синусита
Терапия двухстороннего синусита проходит на основании симптомов воспаления, причины его возникновения. В нее включают прием медикаментов, растительных препаратов и физические методы лечения.
Аптечные препараты
Действие основных медикаментозных средств направлено на снятие отека в пазухах носа при двустороннем синусите. К сосудосуживающим препаратам относят:
- Капли и спрей Отривин имеют сбалансированный состав, близкий по рН к полости носа. Средство хорошо увлажняет, уменьшая симптомы сухости и раздражения. Им лечат синусит у ребенка старше шести лет, впрыскивая жидкость три-четыре раза в день.
- Санорин, в виде капель и эмульсии, действует продолжительно, уменьшая отечность слизистых, облегчая носовое дыхание. Но его применять более одной недели при воспалениях пазух носа не рекомендуют.
- Каплями, спреем или гелем Виброцил излечивают острые и хронические формы синусита как у взрослых, так и у ребенка старше шести лет.
- Нафтизин применяют редко, когда лечение другими препаратами неэффективно.
Кроме средств местного действия, назначают и таблетки антибактериального действия – Цефтриаксон, Кларитромицин. При остром синусите, сопровождающемся высокой температурой тела, необходимо принимать таблетки Ибупрофена или Парацетамола.
Обязательно включают в комплекс препаратов спреи для промывания пазух носа с морской водой типа Аквамарис.
Методы физиотерапии
Острые стадии болезни, в том числе полисинусит, нельзя вылечить без применения физиотерапевтических методов. Из них быстро снимают воспаление в пазухах носа аппараты:
- низкоинтенсивной УВЧ-терапии;
- высокоинтенсивной СМВ-терапии;
- лазеротерапии красного и инфракрасного излучения;
- ультразвукового лечения.
На бактерии, угнетающе действуют препараты, вводимые с помощью электрофореза, дарсонвализации. Направлены на укрепление иммунитета методы магнитотерапии, лазерного облучения крови, талассотерапии с помощью морской воды, грязей, воздушных ванн.
Противопоказано использовать физические методы тогда, когда у пациента не отходит гнойный секрет из пазух носа, в них образовались кисты, доброкачественные и злокачественные опухоли.
Лечение двухсторонних синуситов проводят в санаториях Краснодарского края, Крыма. Положительно проходит реабилитация пациентов в грязелечебницах и на курортах, расположенных в сосновых борах.
Регулярные обострения синусита, которые плохо излечиваются консервативными методами, требуют хирургического вмешательства. Часто пациентам делают прокол инфицированных пазух, откачивая гнойную жидкость.
Средства народной медицины
Лечение двустороннего синусита может быть эффективным на начальной стадии болезни, когда появился насморк. И здесь на помощь придут растительные средства.
Хорошо прочищает гайморовы полости сок листьев каланхоэ. Его разводят пополам с водой и закапывают в нос.
Ингаляции с несколькими каплями масла эвкалипта быстро снимают заложенность носа. Поможет устранить отек и улучшить кровообращение, измельченный в кашицу чеснок, который прикладывают к ноздрям и вдыхают фитонциды. Сок чеснока смешивают с растительным маслом и закапывают средство в каждую ноздрю. Подобно действует на вирусы и сок лука репчатого.
Для устранения воспаления слизистых надо промывать нос настоем первоцвета весеннего. Две ложки цветов заваривают стаканом кипятка, настаивают и используют по назначению. Подобным действием обладает и настой репейничка обыкновенного.
Сок алоэ древовидного – одно из эффективных средств при двусторонних синуситах. Несколько капель его, смешивают с теплой водой или оливковым маслом, закапывая по две капли ежедневно. Заложенность носа исчезает после недели использования растительного средства.
Используют при синуситах и прогревание области придаточных пазух. Так, сваренное вкрутую яйцо, прикладывают на воспаленный участок на несколько минут.
Все лечение воспаления придаточных пазух носа должно проходить под руководством врача, нельзя заниматься им самостоятельно.
Меры профилактики
Доводить свой организм до осложнений нельзя. Простой насморк перейдет в двустороннее воспаление пазух носа, синусит, если не принять вовремя предупреждающие меры. Чтобы не случилось тяжелых последствий в виде синусита, необходимо:
- закалять свой организм;
- заниматься спортом, гимнастикой;
- укреплять иммунитет, используя в пищу продукты, богатые витамином С, флавоноидами;
- преодолевать стрессовые ситуации;
- снизить употребление кофе, алкоголя;
- отказаться от курения;
- вовремя пролечивать инфекционные заболевания, зубы, исправлять деформацию носовой перегородки.
Обычный набор профилактических мероприятий знаком всем, но их надо включать в свою жизнь постоянно. И тогда, отступит простуда, ее серьезные последствия, что особенно важно для детей.
Источник
Синуситом называется воспаление, которое поражает одну или несколько придаточных пазух носа. Оно может развиваться как самостоятельное заболевание, так и в виде осложнения на фоне различных болезней инфекционного характера. Острый синусит относится к одной из самых распространённых патологий, с которой сталкивается лор-врач в своей работе.
Синусит делится на хронический и острый, такое деление вызвано разной длительностью нападок на организм. Острый синусит – лечение занимает до 2 месяцев, а после отступает, а вот хронический – может долго излечиваться, но при малейшей простуде возвращаться вновь. Хроническая форма – проблема людей с ослабленным иммунитетом, иммунодефицитом, а потому вопрос о том, как вылечить синусит стоит весьма и весьма остро.
В этой статье мы рассмотрим проявления синусита у взрослых, особенно первые симптомы и эффективные способы лечения в домашних условиях.
Что это такое?
Почему возникает синусит, и что это такое? Синусит представляет собой воспаление слизистой оболочки, которое локализуется в одной или же нескольких околоносовых пазухах одновременно. Одной из главных причин, которая вызывает развитие синусита, является плохо вылеченный либо запущенный ринит. Помимо этого спусковым механизмом для развития синусита могут быть острые респираторные вирусные инфекции (ОРВИ). Заболевание, развитие которого происходит на фоне респираторных инфекций верхних дыхательных путей, обычно называют внебольничными формами.
В зависимости от своей локализации, синусит может быть нескольких видов:
- гайморит – воспаление гайморовой придаточной пазухи носа, которое представляет собой осложнение при гриппе, остром насморке, скарлатине, кори и многих других инфекционных заболеваниях.
- фронтит – воспаление придаточной лобной пазухи, которое протекает значительно тяжелее, нежели другие виды синусита.
- этмоидит – проявляется в виде воспаления ячеек решетчатого лабиринта и является наиболее распространенной разновидностью синусита.
- сфеноидит – воспаление клиновидной пазухи, которое встречается достаточно редко.
Первым признаком обострения синусита является затянувшийся насморк. При этом следует обращать внимание на выделения из носа. Если они становятся желтовато зеленоватого цвета, это говорит о бактериальной природе воспаления. В такой ситуации бактерии могут в любой момент попасть в гайморовы пазухи и начнется гайморит.
Также синусит бывает односторонним или двусторонним, с поражением всех придаточных пазух носа с одной или обеих сторон. Острый гайморит часто возникает во время острого насморка, гриппа, кори, скарлатины и других инфекционных заболеваний, а также вследствие заболевания корней четырех задних верхних зубов.
Симптомы синусита
Признаки синусита у взрослых зависят от того, какая именно пазуха воспалена. В целом клиническая картина всех синуситов состоит из нескольких постоянных и переменных симптомов:
- затруднение носового дыхания, гнусавость в голосе;
- обильные выделения из носа (слизистые или гнойные);
- неприятные ощущения в носу, околоносовой области или над глазом;
- лихорадка субфебрильного или фебрильного характера;
- снижение обоняния;
- головная боль.
В зависимости от типа синусита, симптомы у взрослых будут отличаться:
- Гайморит. Заболевание начинается остро. Температура тела больного повышается до 38-39С, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности. Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
- Фронтит. При остром фронтите больного беспокоят резкие боли в области лба, усиливающиеся при надавливании или постукивании по надбровью, головная боль другой локализации, затруднение носового дыхания, обильные выделения из соответствующей половины носа (вначале серозные, затем серозно-гнойные), боль в глазу, слезотечение, светобоязнь. Температура тела повышается до уровня фибрильной (до 39°С), но может быть субфебрильной. Клиническая картина хронического фронтита выражена слабее, чем острого. Головная боль носит обычно ноющий или давящий характер, чаще локализуется в области поражённой лобной пазухи. Выделения из носа особенно обильны по утрам, имеют гнойный характер, часто с неприятным запахом.
- Этмоидит. Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит. Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отеком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера. Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отек век.
- Сфеноидит. Главные симптомы хронического сфеноидита — боль в теменной (иногда и в затылочной) области, ощущение неприятного запаха. Важным клиническим признаком хронического сфеноидита является отекание отделяемого вдоль передней стенки клиновидной пазухи по своду носоглотки и задней стенки глотки. Процесс может распространиться в полость черепа, другие околоносовые пазухи, в глазницу. Сфеноидит может дать осложнение со стороны органов зрения (ретробульбарный неврит).
При остром синусите у взрослых повышается температура, начинает болеть голова, ему становится трудно дышать, так как нос забит слизью (периодически заложенность переходит с одной ноздри на другую), выделения из носа при этом идут гнойные, иногда с кровью. В том месте, где располагается воспаленная пазуха, ощущается боль, а также может возникнуть отек мягких тканей лица. По ночам возникают приступы сухого кашля. Обоняние при синусите снижается или отсутствует вовсе.
Симптомы синусита в хронической стадии могут включать все признаки заболевания или только некоторые из них. Признаки болезни не проходят даже через две недели. Что такое синусит с хроническим воспалением, лучше всего известно пациентам с астмой, сезонной или пищевой аллергией. Лечение в этом случае должно сопровождаться исключением аллергенов и продуктов, вызывающих проявление ринита.
Диагностика
Диагноз синусита ставится на основании жалоб пациента, клинической симптоматики, лабораторного и инструментального исследования. С целью подтверждения заключительного диагноза используются общий анализ крови (показывает наличие воспалительного процесса в организме), рентгенография или компьютерная томография.
Как лечить синусит?
При возникновении симптомов синусита, лечение у взрослых заключается в применении специальных препаратов, они эффективно подавляют возбудителя болезни и устраняют неприятную симптоматику.
- Для снижения температуры назначают жаропонижающие препараты: парацетамол, нурофен.
- При наличии аллергии прописывают прием антигистаминных средств: тавегил, кларитин.
- Для устранения отеков слизистых оболочек носа назначают сосудосуживающие препараты или аэрозоли.
- При подозрении на гайморит прописывают антибиотики.
- При рините у детей назначают назальные спреи: триамцинолон, мометазона фуроат, флутиказон, беклометазон.
Основные цели лечения синусита:
- Эрадикация (полное уничтожение) возбудителя болезни в случае если воспаление вызвано инфекционным агентом;
- Устранение других провоцирующих факторов, к примеру деформаций структур носа;
- Купирование симптоматики синусита;
- Восстановление нормального дренажа пазух;
- Предотвращение осложнений;
- Недопущение перехода острого синусита в хроническую форму.
При хроническом синусите дополнительно используется физиотерапия (магнитотерапия, прогревание) и санаторное лечение. Хирургическое лечение заключается в пункции (прокол) синуса, при наличии в нем гноя. Также при хроническом гайморите проводится пластика хода верхнечелюстной пазухи, для улучшения оттока (дренаж) ее содержимого.
Антибиотики при синусите у взрослых
В домашних условиях эффективно лечение антибиотиками при остром и хроническом синусите у взрослых. Решение о назначении антибактериальных препаратов принимает только врач. Курс лечения обычно составляет 10-14 дней.
Антибиотики при синуситах показана в тех случаях, когда доказана бактериальная природа заболевания. Врач может заподозрить гнойный синусит, если отделяемое из носовых ходов гнойное, головная боль и боль в проекции пазух не уменьшается через неделю на фоне проводимой терапии. Антибактериальная терапия может быть начата и раньше при тяжелом течении заболевания, независимо от его продолжительности.
При лёгком форме синусита приоритет отдают антибиотикам из группы макролидов и цефалоспоринов. При тяжёлом течении болезни назначаются пенициллины второго и третьего поколения или цефалоспорины, В случае хронического синусита предпочтительно использование защищённых пенициллинов.
Для лечения острого и хронического синусита в последние годы часто рекомендуют трёхдневный курс азитромицина, который особенно эффективен при микоплазменном синусите. Этот вид заболевания придаточных пазух часто наблюдается у детей, при этом не поддаётся лечению прочими антибиотиками.
При остром синусите в некоторых случаях применяют локальные эффективные антибиотики (биопарокс).
Физиотерапия
К физиотерапевтическим процедурам относят:
- Промывание пазух методом «кукушка»;
- Пункция и дальнейший дренаж полостей антисептическими средствами;
- Электрофорез;
- Фонофорез с мазями, обладающими антисептическим воздействием;
- Ингаляции растворами антибиотиков, травяными отварами;
- УВЧ пазух;
- Лазерное лечение эндоназальным методом;
- Использование квантовых лучей.
Прокол пазухи
На поздних стадиях синусита, классические промывания носа в домашних или же стационарных условиях (так называемая «кукушка») не помогают вывести из полостей пазух застоявшийся гной: в данном случае, назначает очень неприятная, болезненная, но эффективная процедура, называемая пункцией и проколом.
Здесь врач пробивает через нос мягкие хрящевые ткани специальным хирургическим шпателем? Потом вводит катетер, подключает к системе шприц с дезинфицирующим раствором и вводит жидкость под давлением, таким образом, через нос, вымывая весь скопившийся в полости гной. При необходимости, катетер оставляют в полости и повторяют процедуру вымывания несколько раз.
Профилактика
Первое, на что стоит обратить внимание при профилактике синусита – своевременное лечение простудных заболеваний, насморка и гриппа. Зачастую именно эти болезни становятся пусковыми механизмами синусита. Лечить насморк или кашель нужно в домашних условиях. Предварительно проконсультировавшись с врачом по вопросу выбора эффективных средств.
Помимо этого, придерживайтесь следующих рекомендаций:
- В обязательном порядке проходите профилактический стоматологический осмотр: инфекции при пульпите, стоматите и пр. могут очень быстро преодолевать костный барьер и вызвать воспаление придаточных пазух;
- Не занимайтесь самолечением: при насморке, повышенной температуре и общем недомогании, которое не проходит в течение 2-3 суток, обратитесь к врачу;
- Систематические закаливающие процедуры значительно повысят иммунитет, что снизит частоту вирусных заболеваний и, соответственно, устранит риск синусита.
При подозрениях на данное заболевание не стоит испытывать судьбу и заниматься самолечением в домашних условиях. Следует сразу обращаться за квалифицированной помощью. Эффективное и быстрое выздоровление возможно при правильном лечении.
Источник
