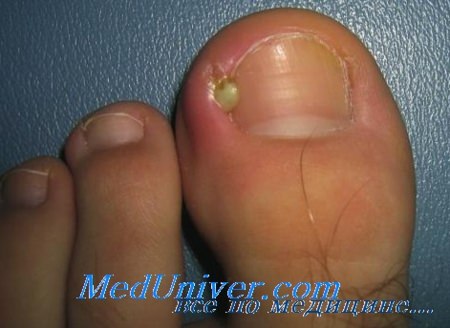
Если воспаление под ногтем

Панарицием называют воспаление тканей пальцев рук (реже ног), вызванное попаданием инфекции в места повреждения кожного покрова. Подногтевой панариций характеризуется воспалением и нагноением под ногтевой пластиной, при этом палец сильно болит, и для лечения необходимо в обязательном порядке обратиться к хирургу.
Что такое подногтевой панариций
Панариции имеют не только подногтевую форму. При проникновении инфекции (как правило, золотистого стафилококка или стрептококка) через трещины на коже, небольшие раны, ссадины или заусенцы может развиться кожный, подкожный, околоногтевой (паронихия), ногтевой, костный, костно-суставной, или сухожильный панариций – в зависимости от места, где воспаления локализуются. Острое воспаление ногтевого ложа, которое сопровождается болезненными ощущениями и подногтевым нагноением, называют подногтевым панарицием.
Симптомы
Подногтевая форма течения заболевания сопровождается острыми болями, скоплением гноя под ногтевой фалангой. Запущенный панариций грозит развитием пандактилита – гнойного воспаления всех тканей пальца. Поэтому к врачу следует обратиться при появлении одного из следующих симптомов:
- покраснение кожи вокруг ногтя или самого подногтевого валика;
- выраженный отек;
- нагноение под ногтевой пластиной;
- острые пульсирующие боли в спокойном положении, при сгибании и разгибании пальца;
- отслоение ногтевой пластины;
- повышение температуры тела;
- ухудшение общего состояния пациента – слабость, утомляемость, увеличение лимфатических узлов.
Причины развития
Воспаление под ногтем на руке начинается из-за попадания инфекции в колотые подногтевые раны – занозы, уколы иглами, маникюрными инструментами. На фоне ослабленного иммунитета и отсутствия необходимого лечения, панариций подногтевой формы может возникнуть вследствие осложнения других форм болезни – вызвать его могут подкожный или околоногтевой панариций. Другими причинами развития заболевания являются:
- нагноение подногтевых гематом в результате травмы;
- несоблюдение гигиенических норм и правил;
- переохлаждение, перегрев и другие регулярные негативные внешние воздействия на кожу рук;
- нарушения механизма кровообращения и обменных процессов в тканях пальцев.
Механизм развития
Панариций подногтевой формы протекает остро. При попадании возбудителя в ранку инфекция распространяется и начинается воспаление под ногтем. Гной накапливается, отслаивает ногтевую пластину, палец болит и отекает. При отсутствии лечения на поздних стадиях воспаления ухудшается общее состояние больного – может подняться температура, воспаляются лимфатические узлы. Гнойный процесс может распространиться на кости, суставы и сухожилия.
Осложнения
Панариций подногтевой формы нуждается в оперативном лечении и сопутствующей лекарственной и поддерживающей местной терапии. Отсутствие необходимых лечебных мер может привести к развитию следующих форм осложнений:
- паронихия – гнойное воспаление клетчатки кожи ногтевого валика;
- распространение гноя в глубокие ткани вызывает другие формы заболевания – подкожный, костный, суставный панариций;
- пандактилит – гнойное воспаление всех тканей пальцев, которое при отсутствии лечения может распространиться на другие пальцы и дальше, на запястье, ладонь кисть и предплечье;
- переход из острой стадии заболевания в хроническую.
Панариций при беременности
Во время беременности иммунитет женщины ослаблен, поэтому панариций ногтя может развиться из-за незначительного повреждения или разреза ткани околоногтевой поверхности. Соблюдайте меры предосторожности во время маникюра и педикюра, своевременно дезинфицируйте случайно полученные повреждения на пальцах рук и ног. В случае появления очагов воспаления под ногтем немедленно обращайтесь к врачу, чтобы не допустить развития осложнений.
Лечение панариция
Лечения панариция подногтевой формы на ранних стадиях ограничивается консервативными методами, при помощи антибактериальных ванночек, физиотерапевтических процедур, повязок с антибиотиками в форме мазей. Если вылечить панариций этими средствами не получается, необходимо хирургическое лечение, причем полное удаление ногтя, как правило, не требуется, необходима лишь его частичная резекция в местах скопления гноя.
В запущенных случаях, при распространении воспаления на другие фаланги пальца, больного могут госпитализировать для проведения оперативного вмешательства под местным наркозом. В постоперационный период, для избежания рецидива заболевания, проводится терапия антибиотиками и перевязки со средствами заживления раневой поверхности, обработка ее хлоргексидином или другими дезинфицирующими растворами.
Консервативное лечение
Лечение панариция подногтевой формы проводится в домашних условиях, заключается в ношении повязок с антибактериальными мазями. Перед бинтованием (перевязку следует делать каждые 5-6 часов) проводят успокаивающие дезинфицирующие ванночки. Важно обеспечить больному пальцу покой и неподвижность, для этого его приводят в удобное физиологичное положение перед наложением фиксирующей повязки.
Антибактериальные мази
Использование антибактериальных мазей при лечении панарициев рекомендуется при любых их формах. Мази накладывают на больной ноготь толстым слоем и бинтуют поверхность. Повязку меняют каждые 6-7 часов. Встречаются случаи, когда благодаря применению местных обеззараживающих мазей удается избежать оперативного вмешательства. Для снятия воспаления используют:
- Ихтиоловую мазь. Она обезболивает, оказывает антисептическое и ранозаживляющее действие, улучшает микроциркуляцию крови. Практически не имеет противопоказаний (кроме индивидуальной непереносимости), длительность курса может составлять 10-20 дней, повязку с мазью меняют раз в 6-8 часов.
- Диоксидиновую мазь. Антибактериальное, бактерицидное средство, борется с возбудителем гнойной инфекции. Не может применяться при беременности, почечной недостаточности и в возрасте до 18 лет. Максимальная суточная доза составляет 2,5 г препарата. Повязку меняют раз в 7-10 часов.
- Левомеколь. Мазь обладает противовоспалительным и ранозаживляющим действием, прекрасно снимает отек. Противопоказана при индивидуальных аллергических реакциях на компоненты препарата. Нанесение мази осуществляют два раза в сутки, то есть каждые 10-12 часов, при этом больной палец бинтуется фиксирующей повязкой.
Вскрытие панариция
Хирургический метод лечения панариция подногтевой формы заключается в иссечении ногтевой пластины с целью удаления инородного тела (при его наличии) и очистки очага воспаления. Проводится с применением местного наркоза, в постоперационный период требуется ношение повязки с лекарственным обеззараживающим средством, покой и неподвижность для поврежденного пальца. Восстановление кожного покрова и полное выздоровление наступает в течение 7-15 дней.
Народные методы
Лечение панариция подногтевой формы может проводиться в домашних условиях с применением средств народной медицины только на ранних стадиях развития заболевания. Для снятия воспаления и боли применяют дезинфицирующие ванночки и повязки. Врачи рекомендуют совмещать эти меры с традиционным консервативным лечением. Существуют следующие способы домашнего лечения заболевания:
- Дезинфицирующие ванночки с марганцовкой, содой, экстрактом календулы или эвкалипта. Раствор должен быть теплым, не ниже 40-42 °С, на 200 мл воды используйте 20-30 мг или 10-15 мл дезинфицирующего средства. Длительность процедуры должна составлять 15-20 минут, проводят ее каждые 5-6 часов, 2-3 раза в день.
- Водочный компресс. Больной палец бинтуют с наложением смоченного в водке или спирте ватного тампона. Менять повязку следует каждые 5-6 часов. Согревать воспаленный ноготь нельзя, поэтому при бинтовании не используют целлофан или компрессную бумагу.
- Повязка с луком. Луковицу отваривают, разрезают и прикладывают к воспаленному пальцу, бинтуют на 3-4 часа. Можно использовать сырой лук или его сок, в качестве дезинфицирующего антибактериального средства. Повязку с мелко нарубленным овощем накладывают на 2-3 часа.
- Компресс с алое. Сок листьев этого растения традиционно применяют для лечения гнойных воспалений. Свежий лист разрезается вдоль, накладывается на поврежденный ноготь срезом вниз, прибинтовывается к пальцу. Меняют такую повязку каждые 4 часа.
Фото панариция
Видео
Лечение подногтевого панариция
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
Гной и боль в пальце возле ногтя. Как лечить нарыв около ногтя?Если у вас появился гной возле ногтя пальца ног или рук, то вы хорошо представляете, как чувствует себя человек, который не может спокойно работать и спать из-за постоянной пульсирующей боли в пальце. Покраснение, припухлость и скопление гноя возле ногтя может возникнуть как у взрослых, так и у детей, но чаще всего воспаление кожных валиков по бокам ногтевой пластины развивается после срывания заусенцев, некачественного маникюра или педикюра, а также из-за врастания ногтя в кожу и при грибковых заболеваниях. По-научному нарывы на пальцах возле ногтя называют панариций (паронихия). Развивается обычно панариция следующим образом: на пальце ног или рук, сбоку от ногтя образуется нарыв. Сначала кожный валик пальца на месте воспаления становится красным и немного болит. Подобные симптомы панариции многие люди стараются игнорировать, надеясь на то, что через 1-2 дня нарыв на пальце прорвется, очистится от гноя и боль пройдет само по себе без специального лечения. Однако зачастую инфекция распространяется вглубь и охватывает жировую клетчатку пальца, в результате чего боль становится дергающей и сильной, а на месте воспаления образовывается гной, видимый как белая полоска или пузырь. Какой бы несущественной проблемой казалось панариция, лечить ее надо в любом случае, так как если гной не сможет самостоятельно вырваться наружу, то воспаление может распространиться на мышцы и кости пальца и привести к плачевным последствиям, вплоть до потери двигательной функции пальца. Самое опасное состояние, к которому может привести неадекватное лечение нарыва на пальце – это сепсис, заражение крови, которое нередко приводит к летальному исходу. Поэтому если нарыв на пальце уже достиг больших размеров и любое прикосновение на этот палец вызывает сильную боль, надеяться на то, что скоро нарыв вскроется и самостоятельно очиститься от инфекции не следует. Нужно обратиться к врачу-хирургу, который сделает небольшой разрез кожи пальца под местным обезболиванием и введет антибактериальные средства, чтобы рана быстрее зажила. Обязательно надо обратиться к врачу для лечения панариции людям, страдающим сахарным диабетом, нарушением кровообращения в конечностях и другими заболеваниями, вызванными иммунодефицитом. У них даже начальные стадии воспалений кожи возле ногтя могут привести к быстрому распространению инфекции по тканям и развитию гангрены, поэтому им ни коем случае нельзя заниматься самолечением нарывов на пальцах.
Для профилактики панариции необходимо любую рану, порез и ссадину на пальце сразу же обработать спиртом, зеленкой или йодом. Если вы сорвали заусенец с бока ногтевой пластины, самостоятельно сделали маникюр или педикюр по окончании процедуры обязательно тщательно вымойте руки с антибактериальным мылом или продезинфицируйте ногти и кожу вокруг них антисептическим средством. Далее ранку следуют заклеить бактерицидным пластырем. Важно, чтобы избежать развития панариции, никогда не срывать заусенцы, не грызть ногти, регулярно обрабатывать маникюрные инструменты спиртом. Проследите за тем, чтобы после нанесения случайной травмы кожи вокруг ногтевой пластины ноги или руки не контактировали с грязью и водой. Для этого все домашние работы выполняйте в резиновых перчатках, особенно это актуально при выполнении работ на даче и огороде. Учитывая то, что развитие воспаления на пальцах возле ногтя чаще всего провоцируют микробы типа стафилокка и стрептококка, лечение нарывов лучше всего проводить при помощи мазей, содержащих антибиотики и компоненты, вытягивающие гной. Такими лекарственными средствами являются мазь Вишневского, крем Левомеколь и Диоксидиновая мазь. Чтобы усилить эффект действия препаратов, перед их нанесением полезно сделать теплую ванночку с раствором соды и соли. На литр теплой воды нужно добавить две столовые ложки пищевой соды и соли, перемешать воду и опустить туда больной палец на 10-15 минут. После лечебной ванночки на палец следует наложить компресс с мазью, фиксировав его повязкой или лейкопластырем так, чтобы он плотно прилегал к очагу воспаления. Носить компресс нужно до того времени, пока не пришла пора принимать следующую ванночку из соды и соли. В редких случаях для предотвращения осложнений врач назначает прием антибиотиков типа Клиндамицина, Аугментина и Метронидазола. Если причиной развития панариция явился грибок ногтей, то для его лечения применяются противогрибковые препараты. В начальных стадиях развития нарывы на пальцах около ногтя можно лечить и с помощью народных средств. Например, наложить на воспаленный участок кожи листья подорожника или алоэ, предварительно размяв их до состояния кашицы. Они обладают противовоспалительным и антибактериальным действием, поэтому также как и лекарственные препараты способны снять воспаление и боль. – Хронические формы и методы профилактики появления паронихии обсуждаются в отдельной статье на сайте. – Вернуться в оглавление раздела “Дерматология” Автор: Искандер Милевски |
Источник
Причины боли ногти и под ногтем
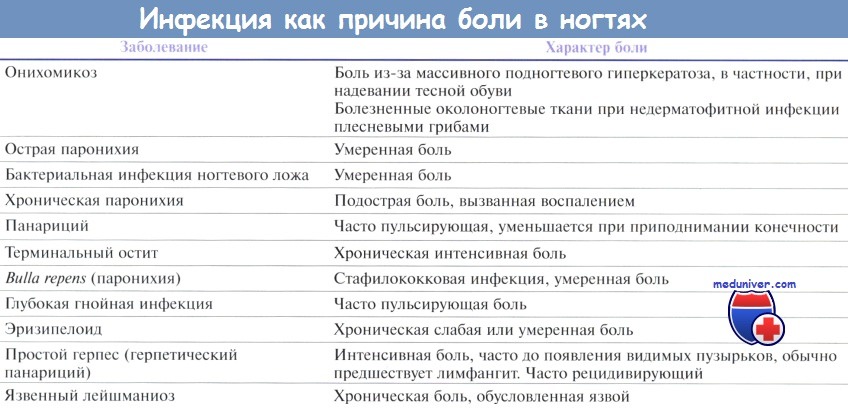
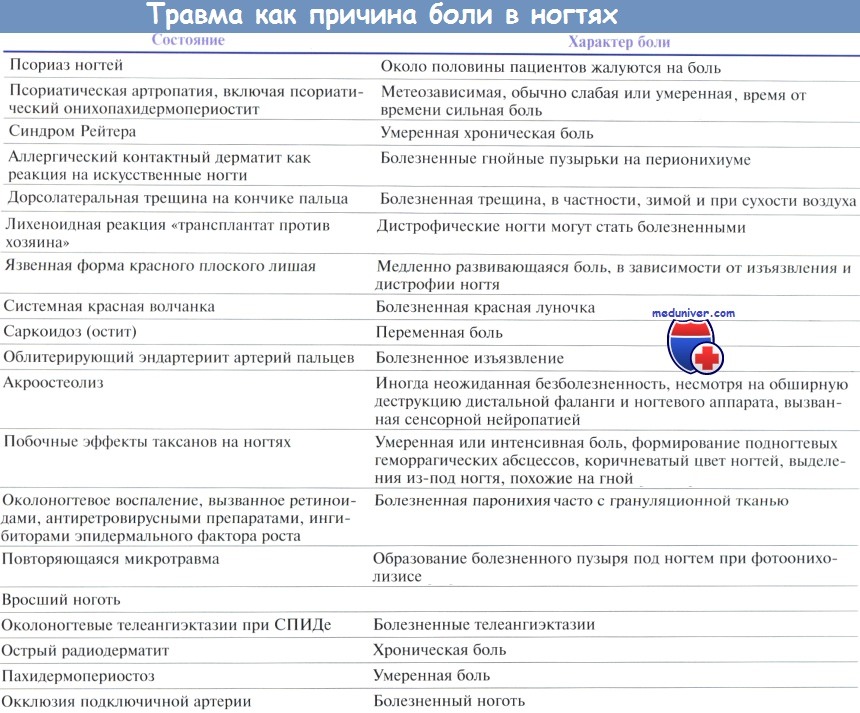
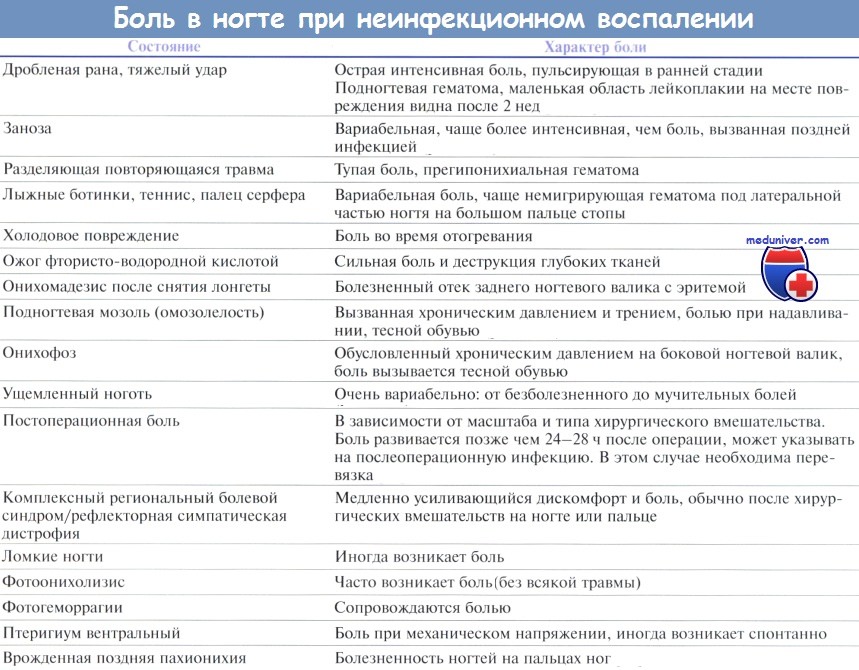
Боль — распространенный неспецифический симптом при многих патологиях ногтя и околоногтевых тканей. Она может указывать на воспаление, травму или опухоль и часто выступает причиной обращения к врачу. Несмотря на отсутствие специфичности, характер боли иногда помогает поставить правильный диагноз. Точная локализация боли, как спонтанной, так и болезненности при пальпации, помогает в дальнейшем поставить правильный диагноз.
Ногтевая пластинка покрывает пространство, которое строго ограничено костью и надкостницей, ногтевыми валиками и онихокорнеальной полоской. Ногтевая пластинка очень плотно связана с ногтевым ложем и менее плотно — с матриксом. Такая же связь наблюдается между дермой ногтевого ложа и матриксом и между низлсжащей надкостницей и костью терминальной фаланги. Ногтевой аппарат богат нервными окончаниями: на него приходится около 60% иннервации пальца. Тем не менее болевой порог давления на ногтевом ложе выше, чем на выступах костей и мышцах; он также выше на ногтях ног, чем на ногтях рук.
Диагностика болезненного ногтя подразумевает сбор полного анамнеза, включая перенесенные заболевания и принятые лекарства, возможные травмы, хобби и профессию. Отдельное внимание необходимо уделить следующим характеристикам боли:
— начало;
— течение;
— интенсивность;
— характер;
— ответ на изменения циркуляции крови, температуры и т.д.;
— ответ на лечение отдельными лекарствами.
Все части ногтя, обозначенные выше, обследуют и сравнивают с соседними пальцами и противоположным ногтем. Любые изменения размеров, цвета, формы, околоногтевых тканей, хрупкости, температуры и окружности нужно внимательно исследовать. При обследовании палец должен находиться в расслабленном и принудительно вытянутом состоянии. Чтобы выявить изменения кровоснабжения, нажимают на твердую поверхность ногтя. Увеличительное стекло или хирургический микроскоп помогает увидеть мелкие изменения.
Пальпация после осмотра дает возможность установить любые изменения консистенции околоногтевых тканей и выявить болезненность. Более точную локализацию боли можно определить с помощью тупого зонда. Диаскопия помогает увидеть настоящий цвет кожи, так как стеклянный шпатель выдавливает красный цвет из капилляров. При трансиллюминации с фонарем участок поражения выглядит блестящим в том случае, если причина боли — киста, и формируется тень, если причиной боли является инородное тело.
Дерматоскопия оказывает неоценимую помощь при дифференциальной диагностике пигментации (например, при дифференциальной диагностике крови от меланина и микробных пигментов). Рентгеновское исследование обязательно проводят при тяжелых травмах и микротравмах, после которых боль не исчезает в течение долгого времени. Ультрамягкие рентгеновские лучи, в частности, ксерорадиография с увеличением, также позволяют увидеть контуры некоторых мягких тканей, связанных с костью.
Магнитно-резонансная томография — важный инструмент при выявлении локализации гломангиом и других сосудистых поражений, а также образований, заполненных жидкостью. Биопсию и гистопатологию считают золотым стандартом всех диагностических мероприятий.
Боль — очень субъективный симптом, который может по-разному проявляться у разных пациентов. Некоторых людей боль не беспокоит, другие жалуются на невыносимую боль. Поэтому необходимо сопоставлять клинические признаки с интенсивностью и характером боли.
Боль классифицируют по причинам ее возникновения:
— инфекция;
— травма;
— воспаление;
— инородные тела;
— опухоли.
Однако нужно помнить, что в некоторых случаях может наблюдаться сочетание симптомов, вызванных различными причинами.
Псориаз очень редко вызывает боль. De Jong и соавт. провели исследование ногтевого псориаза, связанного с инвалидностью. Из 7000 разосланных анкет 1728 вернулись и были проанализированы (25%). Жалобы на суставы высказали 48,5% пациентов. Многие пациенты жаловались на боль, вызванную псориатическими изменениями ногтей (51,8%). Этот процент сравним с таковым при исследовании качества жизни пациентов сонихомикозом.
Подногтевой гиперкератоз, который можно выявить и на ногах и на руках, не только мешает работе рук, но и может стать причиной боли при надавливании и некоторых движениях, а в ногах вызывает дискомфорт и боль во время ходьбы или при ношении тесной обуви. Псориатический артрит обычно бывает болезненным. Боль наблюдается также в дистальной фаланге при синдроме Рейтера.

а – Слабовыраженная паронихия в сочетании с проксимальной лейконихией, вызванной Aspergillus spp.
б – Бактериальная инфекция ногтевого ложа.
в – Рентгеновский снимок панариция.
г – Острая паронихия с гнойным пузырем.

а – Рецидивирующий подногтевой герпес.
б – Герпес в сочетании с псориатическим пальцем.

а – Псориатическая артропатия.
б – Псориатический онихопахидермопериостит.
в – Синдром Рейтера.

а – Острый радиодерматит на псориатическом пальце.
б – Дорсолатеральная трещина кончиков пальцев.
в – Язвенный красный плоский лишай.

Заноза в дистальном отделе ногтевого ложа (а). Тот же пациент после удаления занозы (б).

Мозоль до частичного удаления ногтя (а). Обнажение дистального отдела ногтевого ложа (б).

Онихофоз бокового ногтевого валика.

Фотоонихолизис, тип I, поражает почти все пальцы (а). Фотогеморрагии после PUVA-терапии (б).

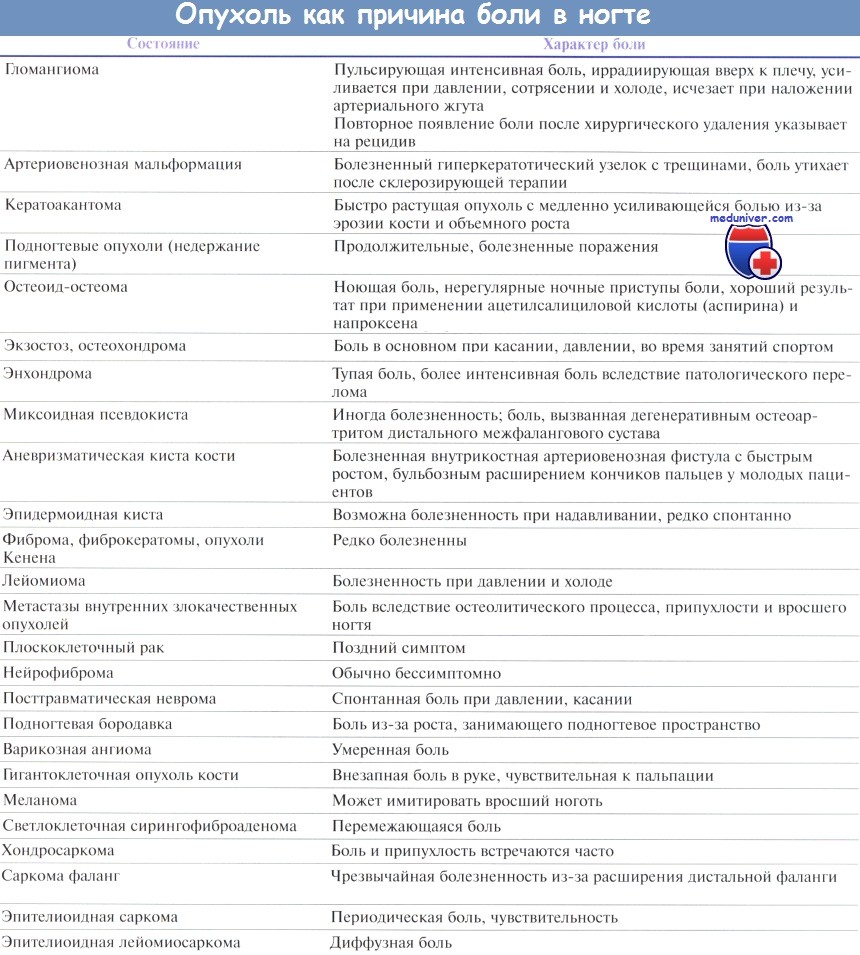

а – Подногтевой экзостоз, поднимающий дистальную ногтевую пластинку.
б – Болезненная подногтевая и околоногтевая бородавка.
– Также рекомендуем “Причины припухлости возле ногтя без воспаления”
Оглавление темы “Изменения ногтей при болезнях”:
- Причины продольных кровоизлияний под ноготь
- Причины коричневой полосы на ногте (меланонихии)
- Причины зеленого пятна на ногте
- Причины желтого пятна на ногте
- Причины изменения форм пальцев (акростеолиза)
- Признаки сочетания грибка ногтей и псориаза
- Причины боли ногти и под ногтем
- Причины припухлости возле ногтя без воспаления
- Причины воспаления возле ногтя
- Доброкачественные опухоли ногтя и возле ногтя
Источник