Флюс это воспаление лимфоузла
Может ли воспалиться лимфоузел из-за зуба? Подобный процесс встречается достаточно часто и связан с тем, что организм самостоятельно не справляется с патогенными микроорганизмами и дефектными клетками. При этом в капсулах-фильтрах происходит чрезмерный синтез лимфоцитов, которые помогают уничтожить бактерии, вирусы и метастазы. Если лечение не будет начато своевременно, то существуют большие риски развития нагноений. Важно знать первичную симптоматику развития воспалительного процесса в области лимфатической системы. Своевременно принятые меры помогают быстрее избавиться от проблемы.
Основные причины развития
Подчелюстная форма лимфаденита развивается при появлении воспалительного процесса в области зубов. Часто это происходит из-за удаления зубов мудрости. Причины могут заключаться и в следующем:
- Воспаление миндалин.
- Фарингит и тонзиллит.
- Стоматит и отит.
- Пародонтит и пародонтоз.
- Гнойная ангина и гайморит.
- Воспаление под коронками.
Лимфатический воспалительный процесс может появиться в ответ на инфекцию, которая проникает в кровь. Возможно развитие патологического процесса в ответ на травмирование мягких тканей и капсул-фильтров.

Лимфа из пародонта (комплекс тканей, окружающих зуб) сливается в лимфатические узлы головы и шеи
Огромную роль в развитии воспаления под подбородком играет снижение защитных функций организма. Нарушиться иммунная защита в ответ на такие заболевания, как красная волчанка, ревматоидный артрит, сывороточная болезнь и т. д. достаточно часто воспалительный процесс провоцирует возбудитель туберкулеза Коха, стрептококк, стафилококк и сифилис. Лимфатические узлы могут увеличиваться в детском возрасте, во время прорезывания молочных зубов.
Симптомы заболевания
Воспаление лимфатических узлов при стоматологических патологиях возникает постепенно. Воспалительный процесс вызывает следующие симптомы:
- Уплотнение и увеличение лимфатических капсул.
- Появление плотного бугорка, который при надавливании подвижен.
- Болезненность при пальпации, которая может отдавать в ухо и шею.
- Появляется общее недомогание и ухудшается сон.
- Повышается температура тела.
Далее клиническая картина прогрессирует. Происходит увеличение лимфатического узла в размерах, кожа над ним гиперемируется. При движениях болевые ощущения усиливаются. Жевать и проглатывать пищу становится невозможно. Во время пальпации возникает выраженная боль и дискомфорт. Температурные показатели увеличиваются, и на месте воспалительного процесса появляется сильный отек. В крови происходит увеличение уровня лейкоцитов.
Фото: шейный лимфаденит
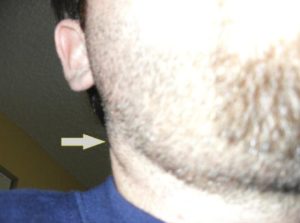
От начала патологического процесса до перехода заболевания в острую форму проходит всего трое суток. Изменение клинической картины происходит достаточно резко. Отек может быстро распространиться по всей шее. Человек становится раздражительным и вялым, перестает нормально спать и есть.
Возможные осложнения
Если воспаляются лимфоузлы и лечение отсутствует, то существуют большие риски развития следующих осложнений:
- Флегмона. Сопровождается сильным опуханием лимфатического узла. Воспалительный процесс при этом распространяется по всей шее и переходит на находящиеся рядом лимфатические структуры. Кожа приобретает синеватый оттенок, болевой синдром обостряется, и больной утрачивает способность совершать двигательные движения челюстью. Температура тела может увеличиваться до 40 градусов.
- Воспаление окружающих тканей. При активном размножении бактерий происходит распространение инфекционного процесса. Это постепенно приводит к распаду мягких тканей.
- Опухолевое перерождение. Внутри лимфатической структуры происходит формирование конгломератов, которые постепенно сливаются между собой.
Постановка диагноза
Что делать при появлении воспаления в области лимфатических узлов после лечения зубов? Прежде чем лечить воспалительный процесс на шее и под челюстью нужно выяснить, почему воспаляется узел или узлы. Только после устранения причины можно полностью избавиться от появившихся последствий.
Если после удаления зуба мудрости произошло воспаление лимфоузла под челюстью, то следует пройти полное обследование в стоматологии. Часто этого бывает достаточно для назначения квалифицированного лечения. Опытные специалисты могут поставить верный диагноз уже после проведения визуального осмотра.

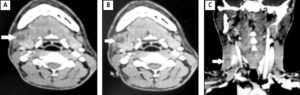
Горизонтальная (А и В) и корональная (С) компьютерная томография у 24-летнего мужчины: гнойный лимфаденит подчелюстных узлов (ниже угла правой нижней челюсти).
Для того чтобы определить сопутствующие заболевания следует сдать ряд дополнительных анализов: общий анализ крови и мочи, УЗИ, пункция для исследования жидкости. Это позволяет определить типа патогенных бактерий, степень прогрессирования заболевания и подобрать наиболее эффективный препарат для лечения.
Медикаментозная терапия
Если лезет зуб мудрости и воспалился лимфоузел или после удаления зубов начался воспалительный процесс, то в обязательном порядке нужно принять комплексные меры. Чем раньше будет начато лечение, тем больше шансов, что осложнений не возникнет.
При увеличении шейных и подчелюстных лимфоузлов, специалист может назначить следующие лечебные меры:
- Зубной врач проводит санирование ротовой полости с целью устранения воспалительного процесса в дёснах.
- При наличии абсцессов проводится их вскрытие.
- Для полоскания назначается раствор Бурова, при необходимости прикладываются примочки.
- Проводится антибактериальная терапия. Препарат подбирается индивидуально.
- Назначается витаминотерапия и физиопроцедуры (УВЧ).
В зависимости от того, сколько лимфатических капсул воспалено, принимается решение по поводу хирургического вмешательства. При воспалении одного лимфатического узла проводится щадящая коррекция – на коже делается надрез, через который вводится дренаж, после чего рана обрабатывается антисептиками. Несколько узлов требуют принятия более серьезных мер: вскрытие осуществляется под челюстью. Для оттока гнойного содержимого дренаж вводится в область жировой клетчатки. В обязательном порядке назначается длительное антибактериальное лечение.
Нетрадиционная терапия
Для того чтобы не мучиться с воспалившимися деснами, можно использовать народные средства. Если воспалился лимфоузел, то могут помочь полоскания слабым раствором марганцовки или соли. Можно готовить настои на лекарственных травах и принимать их внутрь, для полоскания и примочек.
Ни в коем случае нельзя прогревать шейные и подчелюстные лимфоузлы, даже если они будут сильно болеть. От этого капсулы-фильтры только будут больше расти и накапливать в себе гной. Спустя некоторое время при отсутствии адекватного медикаментозного лечения возможен их прорыв. Это чревато распространением внутреннего содержимого по внутренним тканям организма. В данном случае процесс осложняется и требуется проведение более серьезных лечебных мер.
Для того чтобы лимфатические узлы не воспалялись необходимо выявить истинную причину недомогания. В первую очередь нужно разобраться с зубной проблемой, как правило, это остановит воспалительные процессы в узле. Именно поэтому если сильно болит десна или появился дискомфорт в области зубов мудрости, то не следует тянуть время. Чем раньше будут приняты меры, тем больше шансов, что развития осложнений не произойдет.
Источник
Распространенное воспалительное заболевание ткани надкостницы челюсти в быту часто называют флюсом, тогда как правильное его название – периостит челюсти. Воспаление, как правило, сопровождается острой болью, скоплением гноя, а также заметным отеком десны и щеки. На них приходится до 75% всех острых воспалений челюстных тканей и около 15% заболеваний, требующих хирургического стоматологического лечения. Если пациент не обращается к врачу, то возможно развитие серьезных осложнений, от потери зуба до заражения крови.
Как и почему возникает воспаление
Основная причина флюса – бактериальная инфекция: обитающие в полости рта микроорганизмы выделяют кислоты, которые разрушают деминерализованную зубную эмаль с образованием кариозной полости. Если кариес остается незалеченным, с течением времени бактерии полностью разрушают слой твердой зубной ткани, проникают в мягкую, пронизанную нервами и сосудами сердцевину зуба – пульпу, а затем распространяются по корневому каналу и попадают в ткани, окружающие верхушку корня зуба, вызывая их воспаление.
Часто воспалительный процесс сопровождается выделением жидкости (экссудацией), которая скапливается в образовавшемся прикорневом кармане. Из-за давления жидкости вначале человек ощущает боль при надкусывании, затем, по мере развития воспаления и образования гноя, боль становится постоянной и очень сильной. Одновременно повышается температура, а ткани, окружающие воспалительный очаг, сильно отекают.
Существует ряд факторов, которые повышают риск образования флюса, особенно при наличии незалеченного кариозного процесса. Это:
- киста возле корня зуба;
- наличие зубного камня;
- инфекционное воспаление десневого кармана;
- трещина или скол зуба, повреждение старой пломбы;
- переохлаждение организма;
- наличие инфекционного заболевания горла;
- нерегулярная чистка зубов.
При воспалении надкостницы в верхней челюсти отек распространяется на верхнюю губу и щеку под глазом. В том случае, когда флюс зуба поражает нижнюю челюсть, отекает нижняя губа и часть щеки, опухают лимфоузлы шеи. В некоторых случаях гнойник самопроизвольно прорывается, а его содержимое вытекает в ротовую полость, что приводит к постепенному затуханию воспалительного процесса и его переходу в хроническую форму. Однако полностью он не прекращается, и очаг инфекции в организме сохраняется, нередко в течение многих лет.
Как распознать заболевание
Основным и наиболее заметным симптомом флюса является наличие в тканях десны гнойного мешка, который располагается возле корня зуба. Однако он не всегда хорошо заметен при наружном осмотре. Тем не менее, понять природу заболевания можно по ряду свойственных ему проявлений, в числе которых:
- острая боль в пораженном зубе, иррадиирующая в противоположную челюсть, затылок, подбородок;
- усиление болевых ощущений при надкусывании;
- заметный отек десны с изменением цвета слизистой оболочки;
- распространение отека на щеку, губу и другие лицевые мягкие ткани;
- ухудшение самочувствия из-за действия на организм бактериальных токсинов;
- повышение температуры тела в острой фазе воспаления;
- распухание лимфоузлов в области шеи.
Острая боль пульсирующего характера не прекращается в течение нескольких дней и является одним из обязательных признаков флюса. Как правило, ее невозможно полностью снять даже при помощи обезболивающих препаратов.
Периоды развития воспаления
В зависимости от стадии развития воспалительного процесса различают следующие виды флюсов:
- острый серозный – начальная стадия инфекционного процесса, развивающаяся в течение нескольких дней после проникновения инфекции в ткань надкостницы и характеризующаяся отеком десны и внутренней стороны щеки;
- острый гнойный – с сильной и практически непрерывной болью, покраснением и отеканием слизистой рта, повышением температуры тела до 38-39°С;
- острый диффузный – с распространением отека на все ткани ротовой полости, а нередко на щеки, губы, нос или подбородок, а также с сохранением сильной непрекращающейся боли;
- хронический – возникающий либо после острой стадии, либо при медленном развитии воспаления, с короткими обострениями и длительными ремиссиями, уплотнением воспаленных тканей, увеличением лимфоузлов и незначительными отеками челюсти.
Как лечить?
Эффективное лечение флюса возможно только в условиях стоматологической клиники. Чем раньше пациент обращается к врачу, тем больше шансов на сохранение зуба. Как правило, после осмотра и диагностики при помощи рентгенограммы зуба стоматолог выполняет хирургическое вскрытие гнойника для удаления гнойного экссудата. Одновременно врач оценивает перспективы сохранения зуба: если кариозный процесс не зашел слишком далеко, то пациенту может быть назначено медикаментозное лечение для окончательного снятия воспаления, после чего пораженный зуб необходимо вылечить. При сильном разрушении зубной ткани врач принимает решение об удалении зуба.
Пациентам пожилого возраста часто назначают консервативную терапию. Она включает прием нестероидных противовоспалительных препаратов, антибиотиков, антисептических ополаскиваний полости рта и др.
Часто возникающие вопросы
Через сколько проходит флюс после лечения?
Как правило, после вскрытия гнойного мешка отек спадает в течение одного-двух дней, после чего воспаление начинает уменьшаться. Говорить о полном выздоровлении можно лишь после окончательного устранения источника инфекции – кариозной полости в зубе или самого зуба. Обычно для прекращения воспалительного процесса необходимо около двух недель.
Чем опасен?
Некоторым пациентам кажется, что флюс – болезнь не особенно серьезная, особенно если происходит самопроизвольный прорыв гнойного мешка, и боль утихает сама собой. Однако при отсутствии квалифицированного стоматологического лечения в тканях челюсти могут развиться:
- остеомиелит – некротизация костной и нервной ткани;
- абсцесс – образование гнойного свища;
- флегмона – распространение гнойного процесса без четких границ;
- сепсис – проникновение бактерий в кровь и распространение инфекции по всему организму.
Осложнения чрезвычайно опасны и могут привести больного к инвалидности, а при развитии сепсиса – даже к летальному исходу.
Как вылечить флюс в домашних условиях?
Без стоматологического лечения полностью избавиться от инфекции в тканях десны невозможно. Рецепты народной медицины не излечивают флюс, а переводят его в хроническую форму, с последующими обострениями и возможностью развития тяжелых осложнений. Если у вас появился флюс, необходимо срочно посетить стоматолога для лечения воспалительного процесса.
Источник
“Флюсом” в народе принято называть выраженный отек, причина которого – больной зуб. Правильно диагноз звучит как “Апикальный периодонтит” (Острый или Хронический в стадии обострения, в зависимости от характера течения заболевания), а также существует понятие “периодонтальный абсцесс”.
Как он возникает?
Причиной возникновения апикального периодонтита могут являться травмы, лекарственные препараты (например, мышьяковистая паста, оставленная на слишком долгий срок), а также отечность может вызывает травматичное прорезывание зубов мудрости, но мы не будем на них подробно останавливаться, разберем самую основную и распространенную:
Итак, основная причина – микроорганизмы, которые размножаются в полости рта в благоприятной для них среде и питаются остатками пищи. Они выделяют кислоты, которые постепенно разрушают зубную эмаль. Образуется кариозная полость, зуб начинает реагировать на сладкое. Затем пульпит (воспаление сосудисто-нервного пучка внутри зуба), зуб начинает болеть по ночам, боль пульсирующая. Через какое-то время зуб перестает болеть, так как инфицированная пульпа (нервные волокна и сосуды внутри зуба) погибла. Тогда инфекция выходит за пределы корневых каналов и начинается воспалительный процесс вокруг верхушек корней зуба, то есть периодонтит.
Этот процесс сопровождается экссудацией (образованием жидкости). Образуется сильное давление и сначала зуб начинает болеть при накусывании, а затем, так как оттока этой жидкости нет, боль нарастает, становится очень сильной, а затем возникает сильный отек. При этом повышается температура (обычно до 37-37,5 градусов Цельсия, но иногда и выше, особенно у детей), появляется головная боль и общее недомогание (иммунная система таким образом пытается бороться с инфекцией!).
Другими словами, самая распространенная причина флюса – запущенный кариес.
Как быстро уменьшить или полностью убрать флюс в домашних условиях?
Ответ, к сожалению, только один: никак. Нужно немедленно обратиться к врачу-стоматологу, иначе процесс может распространиться на соседние ткани лица и шеи и придется лечиться уже в стационаре (лежать в больнице).
Что сделает врач?
Врач-стоматолог сначала устранит причину боли: создаст условия для выхода жидкости из очага инфекции (создаст условия для оттока экссудата). Для этого, под местной анестезией, он прочистит корневые каналы зуба и антисептически обработает их, а также, при необходимости, сделает разрез с внешней стороны. Затем он назначит вас на следующий прием, при необходимости назначит антибиотикотерапию. Когда воспалительный процесс стихнет, врач герметично запломбирует корневые каналы и восстановит разрушенный зуб, чтобы такая ситуация не повторилась. Если зуб не подлежит восстановлению – его удаляют.
Почему нельзя вылечить флюс самостоятельно?
В домашних условиях невозможно убрать причину возникновения апикального периодонтита – убрать микроорганизмы из корневых каналов, а значит вы можете потерять время и запустить процесс еще сильнее, доведя до угрожающего жизни состояния.
К потере времени также относятся всевозможные народные средства: прогревания, ингаляции, лечение травами и так далее.
А чем полоскать?
Полоскание не решит проблему при отеке, так как очаг инфекции находится глубоко в костной ткани, до него никакой ополаскиватель просто не доберется. Раствор для полоскания будет назначен врачом-стоматологом после лечения, если увидит в нем необходимость (например, после разреза, чтобы не допускать инфицирования раны)
Можно ли уничтожить причину флюса самостоятельно принимая антибиотики? Ведь микроорганизмы погибнут…
Нет. Во-первых, антибиотики нельзя выбирать и принимать самостоятельно, потому что все они разные и действуют на различную микрофлору. Вы можете опять же потерять время и только навредить вашему и без того ослабленному организму.
Во-вторых, даже если антибиотики выбраны правильно, вы только уменьшите количество микроорганизмов, но не уберете их полностью, а это значит, что вам временно может стать легче, но затем отек и боль могут вернуться снова, причем микроорганизмы могут стать устойчивыми к данному виду антибиотиков и победить их будет сложнее.
В-третьих, разрушенный зуб – это входные ворота для инфекции. До тех пор, пока причина не будет устранена, вы будете ходить с “бомбой замедленного действия” во рту, то есть повторение состояния (сильный отек, повышенная температура, недомогание, боль) могут возникать в любой, самый неподходящий, момент, например, в отпуске.
Что можно принять в домашних условиях?
Лучше не принимать ничего до консультации с врачом. Если у вас нет противопоказаний (аллергии, непереносимость и так далее), вы можете только слегка снизить общее недомогание: принять обезболивающее или жаропонижающее. Но стоит иметь в виду, что некоторые обезболивающие препараты могут снижать эффективность местной анестезии.
Источник
