Глаз стал меньше от воспаления

Асимметрия органов зрения – явление, при котором один глаз стал меньше другого. Оно может быть врожденным или приобретенным. Существует ряд причин, объясняющих асимметрию глаз.

Возможные причины, почему один глаз стал меньше другого
Нарушение симметрии органов зрения связано с инфекционными заболеваниями, бульбарным синдромом, а также травмами.
Бульбарный синдром
Бульбарный синдром – это патология, при которой нарушаются функции черепных нервов, ядра которых расположены в продолговатом мозге. Происходит расстройство двигательной иннервации мускулатуры шеи и головы.
Изменение размера одного из глаз связано с нарушением иннервации окологлазных мышц. Веко пораженного органа зрения прекращает смыкаться.
Асимметрия глаз – первый симптом, указывающий на развитие бульбарного синдрома.
Инфекционные заболевания
Изменение размеров органов зрения может быть связано с инфекционными заболеваниями. Асимметричность провоцируют такие болезни воспалительного характера, как конъюнктивит, ячмень, блефарит.
Еще одно инфекционное заболевание, которое вызывает асимметрию, — тяжелый эндофтальмит, инфекционное поражение внутренних структур органа зрения. Если проигнорировать симптомы, произойдет атрофия глазного яблока, что чревато тяжелыми нарушениями зрительной функции. Изменение размеров связано с сильной припухлостью кожи века.
Травмы
Даже незначительные гематомы вызывают отек, что изменяет размер глаза. Если травма имеет характер проникающего ранения, то внутриглазные структуры западают во внутреннюю часть глазницы. Пациент может утратить зрение, если своевременно не обратился за помощью в медицинское учреждение.
Асимметрия глаз также может возникнуть из-за таких травматических повреждений, как термический ожог, попадание инородного тела, контакт с опасными химическими веществами, обморожение.
Изменение размера глаз после конъюнктивита
С такой проблемой сталкиваются после перенесенного конъюнктивита, когда симптоматика болезни уже отступила. Это связано с такими осложнениями офтальмологического заболевания, как:
- дистрофические изменения конъюнктивы;
- кератоувеит (воспаление, распространяющееся на сосудистые оболочки и роговицу);
- энтропион (изменение структуры век).
Изменение размера одного из органов зрения после конъюнктивита может указывать на присоединение бактериальных микроорганизмов. Дополнительные симптомы, которые связаны с этим, — зуд, жжение, боль, слипание глаз по утрам из-за гноя.
Асимметричность глаз, возникшая без видимых причин
 Если один глаз стал меньше другого внезапно и без видимых причин, то нужно срочно обратиться к врачу. Это явление может быть связано с такими серьезными нарушениями, как:
Если один глаз стал меньше другого внезапно и без видимых причин, то нужно срочно обратиться к врачу. Это явление может быть связано с такими серьезными нарушениями, как:
- невропатия лицевого нерва. Патология сопровождается сильными сокращениями мышц, из-за чего черты лица становятся не симметричными, а глаза кажутся разными;
- воспаление тройничного нерва. Заболевание выражается в судорожном сведении лицевых мышц. Сильные судороги приводят к стягиванию кожных покровов, поэтому размеры глаз меняются;
- опухолевые новообразования головного мозга. Они влияют на показатели внутричерепного давления и вызывают поражение лицевых мышц. Из-за таких изменений один глаз кажется наполовину закрытым;
- миастения. Это невралгическое заболевание, при котором искажаются мимические мышцы. Один из органов зрения становится меньше из-за судорожных спазмов мышц.
Такие неврологические заболевания, как эпилепсия, болезни Паркинсона и Альцгеймера, также могут вызывать изменение размеров глаз. Они сопровождаются нарушениями работы мышц, которые ослабевают или парализуются. Веко опускается ниже или смещается вбок.
У детей в возрасте до 3-4 лет наблюдается не слишком выраженная асимметрия глаз. Это нормальное явление, так как лицевые мышцы находятся на стадии формирования. Но даже в этом случае нужно обратиться к офтальмологу, чтобы отличить физиологическую асимметрию от патологической.
Что делать при выявлении асимметрии
Если изменился размер одного из глаз, в первую очередь нужно оценить, какие есть дополнительные симптомы. Это поможет определить, что стало причиной нарушения.
- Если изменение размера глаза спровоцировала невропатия лицевого нерва, то наблюдается сильная слабость в области мимических мышц на пораженной части лица, лобные и носогубные складки сглаживаются;
- при бульбарном синдроме у больного возникают проблемы с речью, глотанием. Уголки губ выглядят оттянутыми вниз;
- при офтальмологических болезнях инфекционной природы наблюдается покраснение, отечность, выделение гноя и обильное слезотечение.
Самостоятельной диагностики недостаточно: чтобы точно установить причину явления, необходимо обратиться за помощью к специалисту.
Диагностические мероприятия
При выявлении асимметрии глаз нужно обратиться к офтальмологу. Специалист, после проведения первичного осмотра, при необходимости направляет пациента к неврологу или сосудистому хирургу.
Также может потребоваться консультация стоматолога, ортодонта, челюстно-лицевого хирурга.
Вначале врач осматривает лицо больного для выявления патологий нервных окончаний, зубов, лицевых мышц.
Офтальмологические патологии выявляют при помощи таких мероприятий:
- биомикроскопия;
- офтальмоскопия;
- реакция иммунофлюоресценции;
- культуральное исследование (высевание на питательные среды);
- микологическое исследование.
С помощью специального прибора специалист производит замеры, чтобы определить степень отклонения в размерах глаз. Она считается патологической, если была выявлена разница в 3 мм и более и 5 градусов.
Если общие диагностические мероприятия не дали результата, проводят полное неврологическое обследование, МРТ лицевых структур, рентгеноскопическое исследование черепа.
Лечение
Лечение такого явления, как асимметрия органов зрения, зависит от причины, которая вызвала ее.
Неврологические патологии
При бульбарном параличе с заболеванием борются комплексно. Для нормализации работы мышц назначают препарат Прозерпин. Дополнительно назначают выполнение специальной гимнастики, которая разрабатывает мышцы лица. Полезно имитировать разжевывание пищи, максимально высовывать язык изо рта, стараясь проговорить звук «г», зажимать язык между зубов и пытаться сглотнуть слюну.
При невропатии лицевого нерва, для нормализации функций мышц, пациенту назначают кортикостероиды (Приднизолон). Для устранения отека нерва рекомендуют вазоактивные препараты (Кавинтон).
Также проводят физиотерапевтические процедуры. При невропатии полезны иглорефлексотерапия, магнитотерапия, радоновые ванны, массаж и лечебная гимнастика для мышц.
Инфекционные офтальмологические болезни
Лечение зависит от типа инфекции, которая поразила органы зрения:
- противовирусные капли (Полудан, Офтальмоферон);
- противогрибковые средства для наружного применения (мази Нистатин, Миконазол), системные препараты (Флуконазол);
- антибактериальные капли (Тобрекс, Офтаквикс).
Для усиления терапевтического эффекта пациенту назначают прием витамина С и витаминного комплекса с цинком.
Для промывания глаз можно использовать отвар лекарственной ромашки, очанки. Перед применением необходимо проконсультироваться с врачом.
Травмы
 Если размеры глаз изменились из-за полученной травмы, то вначале специалист устраняет источник повреждения, при необходимости накладывает плотную повязку. Чтобы снизить риск проникновения бактериальной инфекции, используют капли-антибиотики Альбуцид или Левомицетин.
Если размеры глаз изменились из-за полученной травмы, то вначале специалист устраняет источник повреждения, при необходимости накладывает плотную повязку. Чтобы снизить риск проникновения бактериальной инфекции, используют капли-антибиотики Альбуцид или Левомицетин.
Пациенту назначают специальные капли и гели, которые восстанавливают структуру слизистой оболочки органов зрения, оказывают заживляющее и регенерационное действия, запускают процесс поставки минералов и кислорода к тканям глаза. При травмах рекомендуют такие средства:
- Корнерегель;
- Дефислез;
- Баларпан-Н.
После устранения причины размеры глаза должны вернуться в норму. Если этого не произошло, рассматриваются вариант косметологической коррекции изъяна.
Особенности отклонения у детей: возможные причины, диагностика, лечение
У грудничков часто заметна разница в размерах между глазами. В течение нескольких часов после появления на свет у младенцев это различие становится менее выраженным, то есть такое явление можно назвать физиологическим. Но существует ряд патологических причин, которые вызывают асимметричность органов зрения.
К ним относятся:
- родовая травма. Происходит деформация структур головы ребенка, что отражается на функциональности лицевых костей и мышц;
- повреждение лицевого нерва во время родов;
- врожденные патологии костей черепа из-за дефицита микроэлементов в период внутриутробного развития;
- нарушения деятельности нервной системы, которые становятся причиной повышенного тонуса мышц лица;
- птоз – заболевание, при котором происходит утяжеление одного века.
Для определения причины специалист проводит диагностические процедуры, выявляет степень отклонения.
Если асимметрия глаз имеет физиологический характер, то рекомендуется выполнять массаж лицевых мышц с первых дней жизни ребенка: это ускорит возвращение одинаковых размеров. Также процедуры массажа позволяют справиться с последствиями родовых травм, защемления лицевых нервов. Они полезны и при повышенном тонусе лицевых мышц.
При птозе рекомендуют ультравысокочастотную терапию и сеансы гальванотерапии.
Если требуется хирургическое лечение, то операцию проводят в возрасте 4-5 лет: это наиболее оптимальный период, так как ткань века уже сформирована. Это поможет избежать послеоперационных косметических дефектов.
Коррекция разницы в размерах глаз
Скрыть асимметричность глаз можно при помощи умело наложенного макияжа или косметологическими методами.
Коррекция косметикой
 Решить проблему асимметрии глаз можно при помощи макияжа.
Решить проблему асимметрии глаз можно при помощи макияжа.
Если один глаз шире второго, рекомендуется на более узком рисовать стрелку более толстой линией. Визажисты указывают, что с асимметрией хорошо справляются накладные ресницы. Понадобятся комплекты с короткой и средней длиной. На глаз, размеры которого отличаются от здорового, приклеить ресницы средней длины, а на второй – короткой.
При такой проблеме, как нависшее веко, нужно следовать этим рекомендациям:
- отказаться от четких линий. Стрелки после нанесения рекомендуется слегка растушевать тенями;
- складку нависшего века прорисовывать на одном уровне со вторым глазом;
- хорошо прокрашивать ресницы качественной тушью и подкручивать их: такой прием позволит сделать глаза более открытыми и скрыть нависающее веко;
- прорисовывать бровь над глазом с нависающим веком немного выше относительно второй: это поможет слегка приподнять веко.
Идеальный вариант макияжа для асимметричных глаз:
- на внешние уголки глаз нанести тени темного оттенка, растушевать их вверх, под бровями, выходя за пределы уголка;
- от середины верхнего века провести тонкую линию карандашом, на конце расширить;
- подкрасить только верхние ресницы. Если проделать это и с нижними, то это «погасит» взгляд;
- под брови положить тени светлого оттенка.
Если есть сомнения по поводу правильности макияжа для асимметричных глаз, стоит проконсультироваться с опытным визажистом-косметологом.
Смотрите видео о коррекции асимметрии глаз макияжем:
Косметологические способы
Справиться с проблемой разных глаз можно без операции, при помощи косметологических методов.
Основные способы исправления асимметрии органов зрения:
- миостимуляция. Это процедура массажа лицевых мышц, которая проводится с использованием специальных приборов. Они посылают нервам сигналы, благодаря которым мышцы начинают работать более эффективно и синхронно;
- контурная пластика. Суть метода заключается во введении специальных средств под кожу, которые придают поверхности необходимые формы. Препараты, используемые в контурной пластике, называют филлерами. В их состав чаще всего входит гиалуроновая кислота. Это вещество безопасно для кожи и в меньшей степени травмирует ее слои. В некоторых случаях под кожу вводят филлеры с ботоксом: это вещество делает невосприимчивыми отдельные участки лица к нервным импульсам и остаются неподвижными;
- гимнастика, или фейсбилдинг. Специальные укрепляющие упражнения помогают повысить упругость кожи и скорректировать имеющиеся изъяны. В целом фейсбилдинг сглаживает асимметрию глаз, делает ее менее заметной.
Наиболее радикальный способ, на который решается пациент, если косметологические методы не помогли, — хирургическая пластика. Операция по изменению формы век и глаз называется блефаропластикой.
Отзывы
Большинство женщин, которые столкнулись с проблемой асимметрии глаз, волновались из-за такого косметического дефекта. Чаще всего отклонение возникало из-за инфекционных офтальмологических патологий. В 70% случаев после адекватной и полной терапии этот симптом исчезал бесследно. В остальных случаях изменение размеров одного глаза было связано с прогрессированием инфекции. С такой проблемой справлялись при помощи антибактериальных препаратов.
Согласно отзывам, асимметрия органов зрения, вызванная травмой, в 20% случаев (наиболее тяжелых) требовало оперативного вмешательства.
Многие девушки признались, что справляются с асимметрией глаз при помощи макияжа: так с проблемой борется 35%.
С несоответствующими параметрами органов зрения 25% женщин боролись при помощи косметологических процедур.
Заключение
Разные размеры глаз – явление, которое может иметь как физиологический, так и патологический характер. Если оно вызвано заболеваниями, необходимо пройти курс лечения. Если проблема остается, стоит обратить внимание на методы «маскировки» дефекта.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
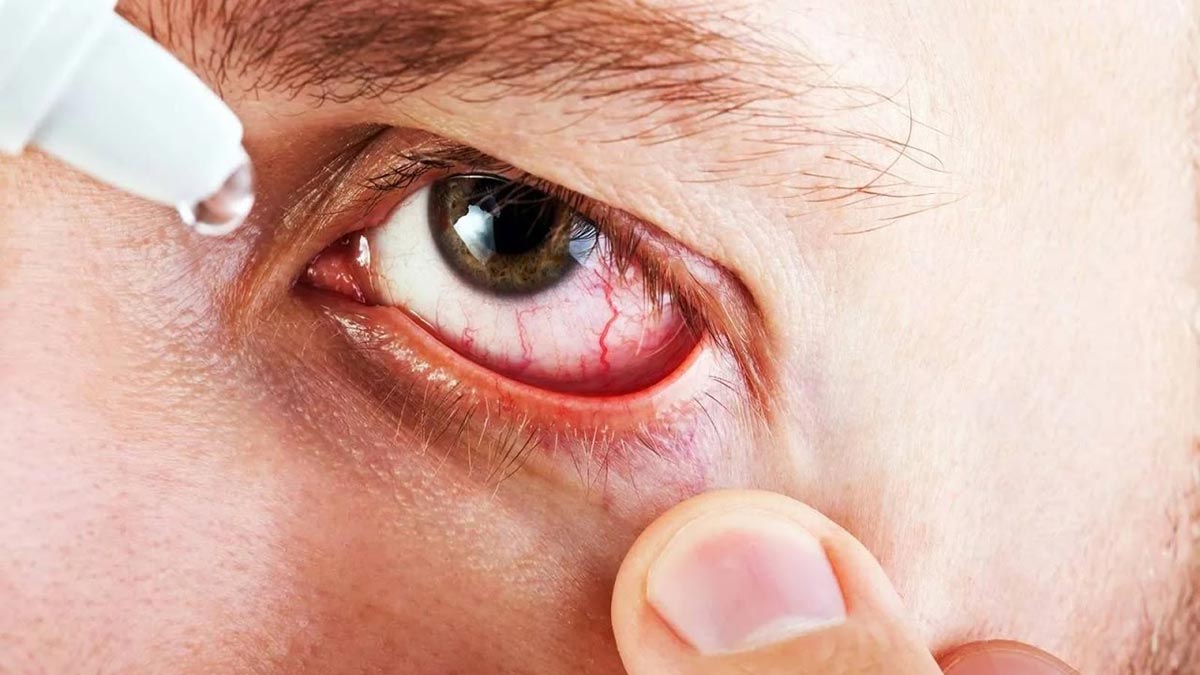
Зимой воспаление глаз происходит гораздо чаще, чем в другие времена года. Это происходит по нескольким причинам. Во-первых, в зимние месяцы распространены вирусные и бактериальные болезни, которые часто становятся причинами вирусного конъюнктивита и других заболеваний глаз. Во-вторых, в это время у человека ослабевает иммунитет, в результате чего обостряются вирусные заболевания.
Причины вирусного конъюнктивита

Конъюнктивит — это воспалительный процесс, протекающий в слизистой оболочке глаза. Вирусная форма болезни развивается на обоих зрительных органах сразу.
Даже если инфекция попадает в один глаз, то совсем скоро она перейдет на другой. Вирусный конъюнктивит появляется и в качестве самостоятельного заболевания (например, при попадании в организм вирусов герпеса, Коксаки, опоясывающего лишая и т.д.), и как результат вирусной инфекции, такой как краснуха, корь, грипп и ветряная оспа.
В частности, если в организм взрослого или ребенка попал аденовирус 3,4 или 7 типа, произойдет развитие острого фарингоконъюнктивита, если попал аденовирус 8 и 10 типа, то будет поставлен диагноз «эпидемический кератоконъюнктивит».
При таком заболевании, как вирусный конъюнктивит, воспалению подвергаются не только зрительные органы, но и верхние дыхательные пути.
В большинстве случае спровоцированный вирусами конъюнктивит возникает в качестве госпитальных инфекций. Контагиозность (от лат. заразный) заболевания находится на высочайшем уровне. Оно передается контактным способом, при тесном взаимодействии с больным, через руки и бытовые предметы. При этом стоит отметить, что воздушно-капельным путем таким конъюнктивитом заразиться практически невозможно.
Вирусный конъюнктивит: симптомы
Инкубационный (или другими словами латентный период) заболевания длится от 4 до 12 дней. Это значит, что симптомы развития патологии могут проявиться в течение всего этого времени: отсчет начинается с момента контакта с источником заражения.

Скрытое течение вирусного заболевания завершается возникновением следующих симптомов:
- возникновение на оболочке век фолликулов;
- раздражение нервных окончаний, увеличение сосудов слизистой оболочки, которые провоцирует покраснение тканей и выделение слез;
- появление слизистых выделений на обоих глазах;
- увеличение и болезненные ощущения в районе лимфоузлов, расположенных перед ушами;
- ощущение инородного предмета в глазу, развитие светобоязни;
- помутнение роговицы и связанное с этим снижение остроты зрения, которое нередко задерживается на срок около 2 лет с момента выздоровления от вирусного конъюнктивита.
Если причиной развития вирусного конъюнктивита стала инфекция, такая как корь, краснуха или ветрянка, то главные силы стоит бросить на борьбу с данным заболеванием. Симптомы купируют посредством промывания глаз антисептическими травяными настоями и применения глазных капель с интерфероном. При этом признаки проявления конъюнктивита уходят сразу после исчезновения симптомов вирусного заболевания.
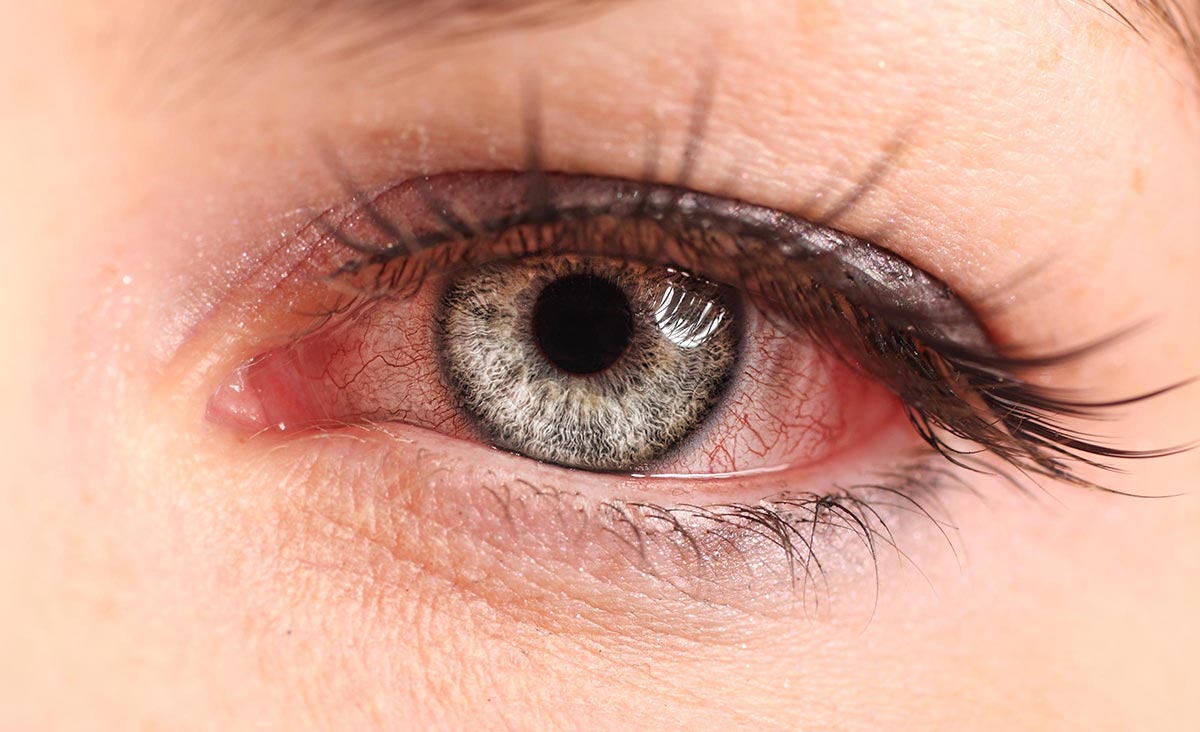
Наиболее распространенные формы вирусного конъюнктивита:
1. Герпетический конъюнктивит: данная форма заболевания развивается под воздействием вируса герпеса. Наиболее часто им заболевают дети. Болезнь протекает достаточно вяло. Процесс сопровождается возникновением герпетических пузырьков на веках. Заболевание проходит в нескольких формах:
- катаральная — незначительно выраженные симптомы и легкое течение болезни;
- фолликулярная — на коже образуются пузырьки;
- везикулярно-язвенная — появляются маленькие эрозии и язвочки.
2. Аденовирусный конъюнктивит или фарингоконъюнктивальная лихорадка. Вместе с поражением зрительных органов у пациента развивается фарингит. Заболевание проходит на фоне высокой температуры, клиническая картина дополняется покраснениями и отеками век, из глаз появляются выделения в виде прозрачной слизи. Аденовирусный конъюнктивит также имеет несколько форм, среди которых:
- катаральная — слизи выделяется немного, признаки болезни практически не проявляются;
- пленчатая — на слизистой глаз возникает тонкая пленка, удаление которой провоцирует возникновение кровоточащей поверхности;
- фолликулярная — на поверхности слизистой имеют место пузырьки разных размеров.
3. Эпидемический кератоконъюнктивит — заболевание, которое может поражать большие группы людей. Возбудитель данного заболевания — определенный вид аденовирусов. Передача инфекции происходит посредством использования личных предметов больного. Заражение также может произойти в результате контакта слизистой с немытыми руками. Также в имеют место случаи, когда распространение заболевания происходило посредством офтальмологических инструментов.
Инкубационный период длится около семи дней. Среди первичных симптомов: чувство слабости, головная боль, больной плохо спит. Также наблюдается поражение одного глаза, и только после этого болезнь распространяется на второй. Кроме того, остро ощущается такое явление, как «песок» в глазах, появляются выделения и слезотечения, отечность век, покраснение конъюнктивы, образование гноя, боль в подчелюстных лимфатических узлах, воспаление роговицы, светобоязнь и сильное снижение остроты зрения. Данные симптомы имеют место в течение двух месяцев, после чего они проходят, а зрение восстанавливается самостоятельно. При этом у пациента, переболевшего эпидемическим кератоконъюнктивитом, вырабатывается иммунитет к данному заболеванию.
Лечение вирусного конъюнктивита
Аденовирусный конъюнктивит зарождается в течение недели, развитие эпидемического кератоконъюнктивита занимает примерно 8 часов. Схема лечения недугов составляется индивидуально: она зависит от состояния пациента и статуса его иммунной системы. Обычно назначаются противовирусные препараты в форме капель и мазей, дополняется лечение интерфероном. Также прописываются поливитамины и растительные препараты, главная цель которых состоит в стимуляции иммунитета. Данные средства укрепляют защитные силы организма и тем самым ускоряют процесс выздоровления.
Снять неприятные симптомы вирусного конъюнктивита помогут глазные капли и теплые компрессы. Если воспаление носит ярко выраженный характер, можно использовать капли с кортикостероидными гормонами. Если конъюнктивит имеет герпетическую форму, стоит использовать средства, в составе которых есть ацикловир. Если же к заболеванию присоединяется вторичная инфекция, назначаются капли с антибиотиками. При грамотно подобранном лечение, течение заболевания не превышает трех недель.
Врачи-офтальмологи рекомендуют начинать лечение при возникновении первых симптомов. Использовать для этого нужно антибактериальные капли и мази для глаз, которые обладают скорым и сильным антибактериальным эффектом и приводят к гибели всех вредных микроорганизмов. В числе таких препаратов — «Флоксал». Капли стоит закапывать несколько раз в день, частота зависит от характера заболевания. Мази закладываются за веки. Перед использованием препаратов стоит удалить слизистые и гнойные выделения с помощью промывания глаз кипяченой водой.
Осложнения после вирусного конъюнктивита
Регулярные и продолжительные по времени воспаления конъюнктивы могут передаваться на остальные части глаз и становиться факторами риска развития серьезных офтальмологических заболеваний. Среди осложнений, которые влечет за собой вирусный конъюнктивит, — потеря зрения:
- близорукость (ухудшение зрения на расстоянии) и дальнозоркость (снижение остроты зрения вблизи);
- астигматизм (дефект искривления роговицы);
- косоглазие;
- синдром «сухого глаза» (симптомы: жжение, покалывание в глаза, ощущение инородного предмета, покраснение оболочки, отек век, слезоточивость и боязнь яркого света);

- катаракта (двойное или тройное видение, помутнение видимости, боль, снижение цветности зрения);
- глаукома (повышенная светочувствительность, головная боль, покраснение белков глаз, помутнение или потемнение краев поля зрения, проблемы с периферическим зрением и т.д.).
Что делать, если упало зрение после конъюнктивита
Если Вы обнаружили, что после вирусного конъюнктивита ухудшилось зрение, нужно немедленно обратиться к офтальмологу. Даже малейшие симптомы снижения остроты зрения требуют того, чтобы Вы проконсультировались со специалистом.
Офтальмолог должен провести полный осмотр зрительных органов, изучить условия Вашей работы и жизни, узнать о течении болезни. Это поможет установить истинную причину снижения остроты зрения и назначить оптимальный вариант коррекции. Если меры будут приняты своевременно, вполне возможно, что зрение удастся восстановить до значений, предшествующих заболеванию вирусным конъюнктивитом, и избежать его дальнейшей потери.
Если же специалист поймет, что потеря остроты зрения никак не связана с перенесенным конъюнктивитом, он подберет для Вас индивидуальную методику, которая позволит снять напряжение мышц глаз, вернуться к привычной жизни и предотвратить повторное возникновение болезни.

Многие не видят смысла обращаться к врачу после перенесенного вирусного конъюнктивита, если потеря остроты зрения незначительна. Они пытаются решить данную проблему с помощью народных методов или пытаются ее игнорировать. Оба способа «решения» проблемы в корне неверны. Без грамотной диагностики невозможно установить причину снижения зрения, поэтому и справиться с данной проблемой не получится. Такой метод борьбы с проблемой, как ее игнорирование, может привести к еще большим неприятностям, например, к более серьезной потере зрения.
Признаки того, что пора бить тревогу
О том, что вирусный конъюнктивит дал осложнения, говорят следующие признаки:
- в центре оболочки появилось «облачко» сероватого цвета, которое едва ли различимо при осмотре, но все таки повлияло на остроту зрения;
- появилось пятно — это более интенсивное и стойкое образование: его расположение в центре оболочки глаза значительно ухудшает зрение;
- бельмо — образование матового цвета, которое занимает большую часть роговицы и иногда прорастает сосудами: если оно находится на периферии, то зрение значительно искажается, если по центру — то зрение заменяется светоощущением.
Как правило, такое возникает, если лечение вирусного конъюнктивита было проигнорировано или подобрано неправильно, а само заболевание наложилось на микротравмы глазной оболочки.
Терапевтические методы восстановления зрения
Если роговица воспалена, проводят местное лечение посредством капель и мазей, в составе которых есть кортикостероиды. Помутнение лучше рассасывается, если применять протеолитические ферменты, которые нужно вводить под конъюнктиву. При терапии могут использоваться инстилляции растворов с рассасывающими средствами либо закладывание специальной мази в конъюнктивальный мешок.
Чтобы смягчить сформировавшиеся в результате вирусного конъюнктивита рубцы, могут назначить электрофорез с применением гидрокортизона или рассасывающих лекарств, а также ультразвуковую терапию. Кроме того, инъекции биогенных стимуляторов. Лекарственные средства и схема лечения могут быть изменены при назначении повторных курсов физиотерапии. Если помутнение возникло именно вследствие вирусного заболевания, то восстановление зрения можно доверить только грамотному специалисту.
В случаях, когда на глазу образовалось грубое бельмо и он плохо видит, лечение медикаментозным способом является неэффективным. В данном случае врач может порекомендовать провести операцию, в ходе которой вероятна полная пересадка донорской роговицы со слоем эндотелия. В последнем случае часть роговицы пациента удаляется сквозным способом. Также на роговице может быть произведена более щадящая операция, подразумевающая замену внутреннего слоя с эндотелием.
Чтобы не допустить снижения остроты зрения в результате вирусного конъюнктивита, нужно защищать глаза от травматических повреждений, соблюдать правила гигиены (в том числе при ношении контактных линз) и обращаться к специалисту при первых же симптомах возникновения вирусного заболевания.
Внимательное отношение к здоровью зрительных органов позволит предотвратить помутнение роговицы глаза и ухудшение зрения после вирусного конъюнктивита и любого другого заболевания.
Источник
