Гнойное воспаление костей и суставов

Остеомиелит – гнойное воспаление костной ткани. Чаще всего остеомиелит вызывается золотистым стафилококком, реже возбудителями являются стрептококки, энтеробактерии, смешанная флора. Чаще всего поражаются трубчатые кости (бедренная, плечевая, большеберцовая), реже – плоские кости (кости таза, грудина, ребра).
Классификация остеомиелита:
*По течению:
1.Острый остеомиелит;
2.Хронический остеомиелит.
*По путям инфицирования:
1. Гематогенный;
2. Посттравматический;
3. Контактный;
4. Имплантационный.
Гематогенный остеомиелит – развивается при заражении костной ткани гематогенным путем при переносе инфекции из первичного очага. Чаще поражается метафиз, где наиболее разветвленная сеть сосудов, и скорость кровотока замедлена.
Посттравматический остеомиелит – развивается после переломов костей, чаще всего как результат инфицирования костного мозга при открытом переломе.
Контактный остеомиелит – развивается вследствие перехода воспаления с соседних тканей. Так, при кариесе зубов может развиться остеомиелит нижней челюсти.
Имплантационный остеомиелит – развивается вследствие инфицирования костной ткани инородными телами, оставляемыми во время операций: металлический стержень для металлоостеосинтеза, спицы для аппарата типа Илизарова (спицевой остеомиелит).
Острый остеомиелит – острое воспаление костей, имеет стадийное течение. Вначале развивается миелит – поражение костного мозга, затем воспаление переходит в компактную кость – остит, далее в надкостницу – периостит. При дальнейшем прогрессировании воспалительного процесса развивается флегмона окружающих кость мягких тканей, затем гнойник может прорваться наружу с формированием гнойного свища.
Клиника: острый остеомиелит начинается остро, с высокой температуры до 39-40 градусов с ознобами, слабостью. Развиваются симптомы общей интоксикации – учащение пульса, сухой язык, лейкоцитоз, повышение СОЭ. Местно остеомиелит проявляется нарастающими распирающими болями в пораженной конечности, отеком тканей и гиперемией кожных покровов, ограничением движений в конечности, резкой болезненностью при осевой нагрузке.
Диагноз: основывается на клинической картине. При рентгенографии костей в первые 2 недели признаки заболевания не проявляются. Спустя 2 недели появляются рентгенологические признаки остеомиелита: остеопороз – разрежение костной ткани, или симптом “тающего сахара”, периостит – утолщение или отслойка надкостницы, секвестрация – разрушение костной ткани с формированием полости распада и наличием в ней некротизированных тканей (секвестров).
Дополнительные методы диагностики: электротермометрия, термография, жидкие кристаллы.
Лечение: Выполняется иммобилизация конечности, назначается антибактериальная и дезинтоксикационная терапия.
Хирургические вмешательства: применяются остеопункция – пункция костной иглой в одном или нескольких участках костномозгового канала с эвакуацией гноя; трепанация костномозгового канала костной фрезой в одном или нескольких участках с установкой дренажей для промывания костномозгового канала.
Профилактика: острого остеомиелита заключается в своевременной санации первичных гнойных очагов, полноценной хирургической обработке ран при открытых переломах, соблюдении правил асептики и антисептики при металлоостеосинтезе.
Хронический остеомиелит – чаще всего бывает вторичным, то есть как исход острого остеомиелита.
Реже встречается первичный хронический остеомиелит, его разновидностяи является:
1. Абсцесс Броди – отграниченный гнойник в кости, с плотной капсулой;
2. Альбуминозный остеомиелит Оллье – поражается компактная часть кости с переходом на надкостницу;
3. Склерозирующий остеомиелит Гарре – поражаются все слои кости с выраженным склерозом, заращением костномозгового канала, периостальными наложениями, но без образования гнойных полостей и секвестров.
Вторичный хронический остеомиелит характеризуется длительным волнообразным течением, с периодами ремиссии и обострения. Для вторичного хронического остеомиелита характерно образование гнойной полости с свободно плавающими отторгшимися участками костной ткани (секвестры). При обострении процесса гной может прорваться в мягкие ткани, затем наружу с формированием гнойного свища.
Клиника: в периодах ремиссии клинические проявления отсутствуют. При обострении – появляются боли в конечности, усиливающиеся в положении стоя или при ходьбе. При вовлечении в процесс мягких тканей появляются отек и гиперемия кожи конечности, высокая температура тела.
Диагностика хронического остеомиелита не вызывает затруднений: типичная клиника, анамнез, наличие гнойного свища указывают на наличие остеомиелита. Для уточнения диагноза производят рентгенографию кости, где определяются полость в кости с наличием в ней секвестров, заращение костномозгового канала, утолщение и деформация кости. При наличии свища производят фистулографию – введение контрастного вещества по ходу свища. По характеру распространения контраста судят о размерах и границах поражения. При сомнительных случаях производят компьютерную томографию кости.
Лечение хронического остеомиелита оперативное. В стадии обострения производят вскрытие флегмон, затеков, дренирование. Радикальную операцию выполняют после стихания острых воспалительных изменений, в стадии ремиссии. Радикальная операция заключается во вскрытии костно-мозгового канала путем трепанации на всем протяжении поражения, удаления секвестров, некротизированных тканей и патологических грануляций – секвестрнекрэктомия. Важное значение имеет полноценное удаление всех измененных тканей, для чего костную ткань выскабливают специальными ложками до появления “красной росы” – капелек крови на стенках костной ткани. Остающаяся после выскабливания костная полость подлежит заполнению – пластике.
Среди методов пластики остаточной костной полости наиболее распространены:
– Кожная пластика по Захарову;
– Мышечная пластика – прилежащими мышцами на ножке;
– Костная пластика – чаще всего аутотрансплантатом из крыла подвздошной кости;
– Гемопломба по Шеде – заполнение костной полости аутокровью в надежде на последующее замещение сгустка крови костной тканью;
– Аллопластика – заполнение костной полости аллогенным трупным материалом.
Осложнения:
1. Если остеомиелит развивается в детском возрасте, то наблюдается замедление роста пораженной конечности и хромота;
2. При вовлечении в процесс суставов возникает анкилоз – заращение суставной щели и неподвижность в этом суставе;
3. Амилоидоз почек;
4. Рецидивы остеомиелита;
5. Патологические переломы;
6. Сепсис.
Артрит – воспаление сустава. Различают серозный, геморрагический, гнойный артриты. Возбудителем чаще всего является золотистый стафилококк, реже – стрептококки, пневмококки и т.д. Артрит может развиться при гематогенном инфицировании полости сустава, при переносе инфекции из окружающих тканей (остеомиелит, флегмона), вследствие перенесенной травмы. Наиболее часто воспаляются коленный сустав (гонит), тазобедренный сустав (коксит), голеностопный, плечевой, локтевой суставы.
Клиника: Артрит сопровождается острыми болями, отеком, припухлостью, гиперемией кожи в области сустава. Движения в суставе резко болез-ненны и ограничены, конечность полусогнута, повышается температура тела. При рентгенографии сустава можно отметить сужение полости сустава за счет утолщения хрящевых поверхностей.
Лечение: показана госпитализация больных, создание покоя конечности, антибактериальная терапия. При серозном и геморрагическом артрите производят пункцию полости сустава с удалением содержимого и введением раствор антибиотика. При необходимости пункцию повторяют. При гнойном артрите производят артротомию – вскрытие и дренирование полости сустава.
Осложнения:
1. Остеомиелит суставных поверхностей костей;
2. Анкилоз сустава;
3. Сепсис.
СЕПСИС
Сепсис – это генерализованная (системная) воспалительная реакция организма на инфекционный процесс. Летальность при сепсисе достигает 50-70%.
В развитии сепсиса решающее значение имеют 3 фактора:
Наличие первичного гнойного очага (входные ворота). Входными воротами являются:
– обширные инфицированные раны (посттравматические, ожоговые);
– гнойные заболевания мягких тканей, полостей, костей и суставов;
– послеоперационные инфицированные раны;
– хронические эндогенные очаги инфекции (кариесные зубы, хронический гайморит, хронический тонзиллит и т.д.).
Микробный фактор – сепсис развивается при наличии высоковирулентной микрофлоры: стафилококки, стрептококки, анаэробная и смешанная флора.
Реактивность организма – сепсис развивается чаще всего у ослабленных больных, перенесших тяжелые заболевания и травматичные операции, у которых снижены иммунные силы.
Классификация:
1. По виду возбудителя: стафилококковый, стрептококковый, анаэробный, колибациллярный, протейный и т.д. Кроме того, в последние годы в этиологии сепсиса начинают превалировать условно-патогенные микроорганизмы и смешанная флора.
2. По происхождению:
– раневой – при обширных инфицированных ранах;
– абдоминальный – при перитонитах, абсцессах брюшной полости;
– гинекологический – при острых воспалительных заболеваниях внутренних женских половых органов, после родов;
– уросепсис – при острой инфекции мочевыводящей системы;
– послеоперационный – вследствие послеоперационных гнойных осложнений;
– имплантационный – при инфицировании вводимых или оставляемых в организме материалов (устройства для
– металлоостеосинтеза переломов, сосудистые катетереры и протезы, клапаны сердца и т.д.);
– криптогенный – источник инфекции (“входные ворота”) обнаружить не удается.
Для хирургического сепсиса характерно наличие инфекционного начала, послужившего причиной развития и прогрессирования синдрома системной воспалительной реакции.
О развитии синдрома системной воспалительной реакции можно говорить при наличии минимум двух из следующих четырех клинических признаков:
-Температура тела выше 38 или ниже 36 градусов;
-Частота сердечных сокращений свыше 90 в 1 минуту;
-Частота дыхания свыше 20 в 1 минуту;
-Лейкоцитоз свыше 12,0 × 109/л или лейкопения ниже 4,0 × 109/л.
Диагноз сепсиса устанавливают при:
1. Устойчивой бактеремии (то есть присутствие живых бактерий в крови);
2. Наличии обширного очага воспалительного процесса.
Тяжелый сепсис устанавливается при:
1. Развитии одной из форм органосистемной недостаточности (синонимы: системная мультиорганная дисфункция, полиорганная недостаточность). Формами такой недостаточности могут быть: острая почечная недостаточность, респираторный дистресс-синдром, кардиогенная недостаточность кровообращения, коагулопатия, и другие.
2. Наличии установленного воспалительного очага.
3. Наличии двух или более признаков синдрома системной воспалительной реакции.
Септический шок – развитие при установленном сепсисе стойкой гипотонии (снижение АД < 90 мм.рт.ст.) в условиях адекватно восполненного объема циркулирующей крови.
Клиника:
Клиническая картина сепсиса накладывается на проявления основного заболевания, при этом основное заболевание, или местный гнойный процесс, имеет затяжное течение, с продолжающимся некрозом тканей, скудным отделяемым, с гнойными плохо дренирующимися затеками, отсутствием или вялыми грануляциями в ране. При этом местный гнойный процесс не купируется или прогрессирует. Отмечаются лимфаденит, лимфангоит, тромбофлебиты.
Общими проявлениями развития сепсиса являются: повышение температуры до 39 – 40 градусов постоянного или гектического характера с ознобами. Быстро развиваются общая слабость, адинамия, тахикардия, падает АД, в анализах крови выявляются анемия, лейкоцитоз, сдвиг лейкоформулы влево, растет лейкоцитарный индекс интоксикации, резко повышается СОЭ до 25 – 50 мм/час и более. Характерно увеличение селезенки, увеличение печени и гипербилирубинемия (токсический гепатит), острая почечная недостаточность (олигурия, протеинурия, уремия). Нередко развиваются септическая пневмония, септический эндомиокардит, полисерозит, ДВС-синдром.
Диагностика:
Установка диагноза “сепсис” – это ответственное дело, диагноз устанавливается на классической клинической картине, подтверждается лабораторными и бактериологическими исследованиями. Бактериологическому исследованию подлежат раневое отделяемое, гной из первичных или вторичных очагов, кровь больного.
Посев крови на гемокультуру берется на высоте температуры, и без предварительного введения антибактериальных препаратов.
На питательных средах гемокультура инкубируется в течение 10 суток. При росте микрофлоры из крови сепсис можно считать доказанным. Отсутствие же роста микрофлоры из крови не исключает наличие сепсиса.
Лечение:
1. Хирургическая санация первичного и вторичных очагов инфекции. При этом раны широко раскрываются, проводится некрэктомия, вскрываются гнойные затеки, рана ведется открыто или гнойная полость широко дренируется, при этом лучше всего установить проточно-аспирационную систему дренажей.
2. Тщательная антисептическая обработка гнойного очага. Полость гнойника обильно промывается растворами фурациллина, физраствором с антибиотиками, перекисью водорода, водным раствором хлоргексидина, раствором гипохлорита-натрия и т.д.
3. Антибактериальная терапия. При сепсисе назначаются антибиотики широкого спектра – аминогликозиды, цефалоспорины 3-4 поколений, комбинация антибиотиков. Назначаются препараты, воздействующие на анаэробную флору – метрагил, метронидазол, трихопол. Антибактериальные препараты вводятся внутривенно, а также эндолимфатически.
Препаратом выбора при лечении сепсиса является антибиотик тиенам, обладающий необычайно широким спектром действия, ввиду чего его можно назначать сразу, до получения результатов бактериологических исследований на чувствительность микрофлоры, что особенно важно при гнойно-септических процессах.
4. Дезинтоксикационная терапия – включает переливание растворов глюкозы, гемодеза, инфузионную терапию на фоне стимуляции диуреза.
5. Гемотрансфузионная терапия: при сепсисе показано переливание крови, плазмы, лейковзвеси. Эффективно переливание препаратов крови – альбумина, растворов аминокислот.
6. Иммуностимуляция – используют иммуноглобулин, антистафилококковый гамма-глобулин, тималин, ретаболил, кортикостероидные гормоны.
7. Антигипоксическая терапия – при сепсисе эффективно применение гипербарической оксигенации (ГБО-терапия), внутривенной инфузии гипохлорита натрия.
8. Ингибиторы протеаз – при сепсисе необходимо инактивировать освобождающиеся протеолитические ферменты. С этой целью назначают контрикал, гордокс, трасилол.
9. Стимуляция функций жизненно важных органов: сердечные препараты, воздействие на легкие, гепатопротекторы, иммунокорректоры, стимуляция деятельности желудочно-кишечного тракта и др.
10. Гравитационная хирургия – занимает при сепсисе важное место, включает ультрафиолетовое облучение крови, внутрисосудистое лазерное облучение крови, гемосорбцию, перитонеальный диализ, лимфосорбцию, плазмаферез, ксеногемосорбцию.
Источник
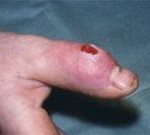
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
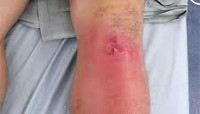
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Источник
