Гнойное воспаление на внутренней стороне бедра

Фурункул на внутренней стороне бедра доставляет неудобства и причиняет боль при ходьбе. В результате гнойного воспалительного процесса происходит не только разрушение тканей в этом месте, но и существует вероятность распространения болезнетворных микроорганизмов по всему телу. Чтобы избежать последствий, необходимо знать, как легко и быстро ликвидировать воспаление.
Причины возникновения
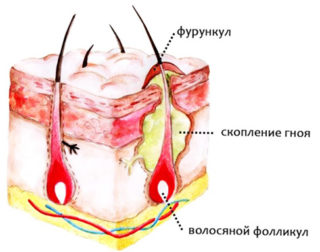 Фурункулы либо чирьи появляются при гнойно-некротическом воспалительном процессе луковиц волос совместно с охватывающими их тканями. Порой воспаление затрагивает глубоко расположенные клетки дермы. Этим нарывы отличаются от простых прыщей. Но даже визуально отличие ярко заметно.
Фурункулы либо чирьи появляются при гнойно-некротическом воспалительном процессе луковиц волос совместно с охватывающими их тканями. Порой воспаление затрагивает глубоко расположенные клетки дермы. Этим нарывы отличаются от простых прыщей. Но даже визуально отличие ярко заметно.
Чирьи появляются по следующим причинам:
- проникновение в организм инфекционных агентов (обычно золотистого стафилококка) через микротравмы кожного покрова;
- избыточное салоотделение, гипергидроз;
- стресс;
- ослабленная иммунная защита;
- гипертермия или гипотермия;
- недостаток витаминов и минеральных веществ;
- продолжительный прием цитостатиков;
- ношение синтетической одежды неподходящего размера;
- нарушение метаболизма;
- сбои гормонального фона.
Появление фурункулов возможно при хронических заболеваниях, например, при сахарном диабете или инфекционных поражениях – бронхитах, гепатитах, туберкулезе.
Первая причина является основной, остальные считаются сопутствующими факторами.
Стадии и симптомы
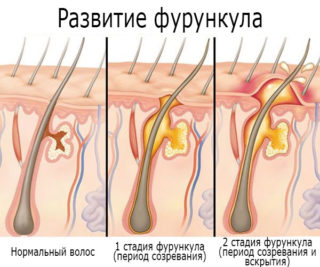 Фурункулы могут быть внешними либо внутренними. Разницу несложно заметить, посмотрев фото на медицинских сайтах. В первом случае место будущего нарыва и накопления гноя можно заметить сразу. Во втором канал выхода гноя возникает после созревания, на что требуется около полутора недель, а может и не проявиться внешне вовсе. Эта ситуация самая опасная – тогда гной прорвется внутрь, что может вызвать заражение крови.
Фурункулы могут быть внешними либо внутренними. Разницу несложно заметить, посмотрев фото на медицинских сайтах. В первом случае место будущего нарыва и накопления гноя можно заметить сразу. Во втором канал выхода гноя возникает после созревания, на что требуется около полутора недель, а может и не проявиться внешне вовсе. Эта ситуация самая опасная – тогда гной прорвется внутрь, что может вызвать заражение крови.
Любой тип чирьев имеет четыре стадии развития:
| № | Стадия | Период протекания | Симптоматика |
| 1 | Инфильтрация | Четыре дня | Возникновение красного бугорка, с инфицированным фолликулом в середине. Постепенное его разрастание, уплотнение, возникновение покалывания, болевых ощущений, отечности. |
| 2 | Нагноение | Два-три дня | Формирование некротического стержня, усиление болезненных ощущений, рост температуры, общая слабость, потеря аппетита. |
| 3 | Разрыв | Один-два дня | Выделение из образовавшейся ранки гноя и некротизированных клеток. |
| 4 | Заживление | Три-четыре дня | Поверхность раны наполняется грануляционной тканью. Возникают неприятные ощущения при прикосновении, образовывается рубец. |
Если нарывы возникают регулярно и в большом количестве, диагностируют фурункулез. Развитию болезни способствуют метаболические и иммунные нарушения. Требуется обратиться к иммунологу и сдать кровь на сахар.
Как избавиться от небольшого внешнего чирья
 Справиться с маленьким фурункулом можно в домашних условиях:
Справиться с маленьким фурункулом можно в домашних условиях:
- Обработайте нарыв антисептическим составом.
- Смажьте «Левомеколем», линиментом Вишневского или ихтиоловой мазью.
- Если боль сильная, выпейте таблетку «Но-шпы» или «Анальгина».
- Пока чирей не созреет, держите его под повязкой из стерильного бинта.
- После вскрытия вновь обработайте пораженный участок антисептиком и закройте стерильной повязкой.
Защита необходима, чтобы не попала инфекция, и ранка не травмировалась от трения о другое бедро или одежду.
Лечение под контролем врача
Если образовался подкожный чирей на внутренней стороне бедра, срочно отправляйтесь в поликлинику, чтобы выявить стадию развития заболевания и получить врачебную помощь. Лечение такого фурункула на бедре должен вести доктор. Но даже при внешнем варианте необходима медицинская консультация, если:
- появились красноватые полосы, разбегающиеся в стороны от фурункула (признак развития лимфангита);
- растет температура;
- образовалось много гноя;
- боль не дает активно двигаться.
Доктор пропишет наложение повязок с мазями, вытягивающими гной, прогревание фурункула сухим теплом, УВЧ. При тяжелом течении недуга потребуется прием антибиотических средств («Тетрациклина», «Амоксиклава»).
 В течение всего периода лечения фурункула кожную поверхность вокруг очага воспаления необходимо обрабатывать антисептическими медпрепаратами – перекисью водорода, «Мирамистином», салициловым спиртом. Для укрепления защитной системы назначают витамины и иммуностимуляторы.
В течение всего периода лечения фурункула кожную поверхность вокруг очага воспаления необходимо обрабатывать антисептическими медпрепаратами – перекисью водорода, «Мирамистином», салициловым спиртом. Для укрепления защитной системы назначают витамины и иммуностимуляторы.
Оперативное вмешательство
Если фурункул больших размеров, и больной чувствует себя плохо, его госпитализируют и проводят операцию:
- Тело чирья рассекают либо прокалывают, гнойный кратер вычищают от воспалительной жидкости и остатков некротизированной ткани.
- Промывают поверхность раны антисептическими составами, накладывают повязку с антибактериальным препаратом.
- В ранку устанавливают дренаж на пять дней, чтобы облегчить выход гнойного содержимого.
- Дренаж убирают, после чего ранка заживает самостоятельно.
Операция производится под воздействием обезболивающих препаратов.
Дополнительно больному назначаются антибиотики и иммуностимуляторы, витаминная терапия.
Для более быстрого избавления используют лазерную терапию. Операция совершается за один сеанс с абсолютным очищением раны от гноя и некротического стержня.
Вспомогательные народные методы
Для быстрого выхода гноя наружу можно использовать компрессы на основе густой смеси:
- двух сырых желтков, меда и щепотки соли;
- меда и пшеничной муки;
- вазелина и измельченных сухих цветов календулы.
Также к нарыву прикладывают срез мясистого листа алоэ, ошпаренные капустные листы, теплый печеный лук.
Перед применением любого народного способа лечения необходима проверка на аллергические реакции и разрешение врача.
Возможные осложнения
 Отсутствие правильного лечения, запоздалый визит к доктору и ослабление иммунной защиты – основные причины появления осложнений. К ним причисляют:
Отсутствие правильного лечения, запоздалый визит к доктору и ослабление иммунной защиты – основные причины появления осложнений. К ним причисляют:
- лимфангит;
- тромбофлебит;
- флегмону;
- сепсис;
- инфекционно-токсический шок;
- абсцесс;
- лимфаденит.
Чтобы их избежать, запрещается выдавливание чирья или просто его игнорирование. Во время лечения нельзя посещать сауну, бассейн и допускать трение нарыва одеждой.
Превентивные меры
Чтобы предупредить возникновение чирья либо приобретение болезнью хронической формы, рекомендуется:
- делать водные процедуры не менее одного раза в течение суток;
- регулярно менять постельное и нижнее белье;
- носить свободную одежду из натуральных волокон;
- лечить гипергидроз, кожные недуги;
- избавиться от вредных привычек;
- пить витамины;
- использовать индивидуальные гигиенические средства – бритвы, полотенца, мочалки;
- сбалансированно питаться;
- контролировать массу тела;
- тренировать стрессоустойчивость.
Профилактические мероприятия не дают инфекции распространяться, нормализуют обменные процессы, предупреждают появление тяжелых осложнений.
Чирей на бедре и близ паха особенно опасен: в этих областях находятся крупные кровеносные сосуды, лимфоузлы, нервные волокна. Именно поэтому избавляться от нарыва следует под медицинским контролем.
Источник
Флегмоной называется гнойный процесс, происходящий в жировых тканях. Появляется заболевание чаще всего из-за различных болезнетворных микробов. Развитие заболевания происходит в любой части тела человеческого организма. Чаще всего воспаление жировой клетчатки происходит на следующих частях тела: передняя брюшная стенка, грудь, спина, ягодицы, бедра, шея, лицо.
Данное заболевание возникает в результате размножения микроорганизмов, таких как стрептококк, стафилококк, клостидия, синегнойная палочка и другие болезнетворные бактерии.
Причины
Попадают микробы в жировую клетчатку разными способами, но самым простым способом является открытая рана, вызванная операцией, травмой или инъекцией.
Также бактерии могут попасть в организм человека при переливании лимфы или крови. Есть вероятность заражения контактным путем – если гной из пораженного органа прорвется и заденет жировую ткань, расположенную рядом. Распространением микробов также может стать карбункул или абсцесс.
В детском возрасте флегмона может быть вызвана гемофильной бактерией. Слюна кошек и собак содержит бактерию Pasturella multocida, которая передается человеку во время укуса в течение 4-24 часов. Если травма получена при работе с моллюсками, морскими рыбами, домашней птицей или свиньями, причиной флегмоны может стать Erysipelothrix rhusiopathiae.
Для организма является естественным пытаться устранить воспаление самостоятельно. Делает он это путем образования капсулы вокруг пораженного органа. Если иммунитет снижен или человек страдает хроническими заболеваниями, то организм перестает бороться с инфекцией, и есть вероятность распространения гноя по жировой ткани.
Также следует учесть, что большинство болезнетворных микробов выделяет вещество, которое растворяет защитную капсулу, что приводит к размножению инфекции. Есть ряд случаев, когда флегмона была вызвана химическими веществами. Это может быть бензин, скипидар, керосин и другие вещества, которые попадают под кожу.
При снижении иммунитета риск развития флегмоны увеличивается. Если организм истощен, имеет хронические заболевания или страдает ВИЧ-инфекциями, также существует вероятность получить воспаление. Если организм не в силах противостоять заболеванию, флегмона бедра быстро увеличивается.
От вида болезнетворной бактерии, зависит, как будет протекать заболевание и какими препаратами его лечить. Самым тяжелым считается флегмона голени, вызванная анаэробными микроорганизмами.
Симптомы
Внешне гнойная флегмона выглядит одинаково на любых частях тела. Условно ее можно разделить на два типа:
- Поверхностная – ткань поражается только до мышечного слоя;
- Глубокая – распространяется по всем имеющимся тканям в организме, вплоть до жировой клетчатки.
При поверхностной флегмоне возникает отек, припухлость и уплотнение пораженной части тела. Область воспаления имеет постоянную ноющую боль. Кожа воспаленного участка тела имеет красный цвет и повышенную температуру. Рядом расположенные лимфатические узлы увеличиваются и начинают болеть. Через некоторое время повышается температура всего тела до 38-40 градусов, появляется общая слабость, озноб, жажда и сухость во рту.
При глубокой флегмоне температура тела может повышаться до 40-42 градусов. Начинает страдать сердечно-сосудистая система, нарушается дыхание, появляется тошнота или рвота. Резко сокращается количество выделяемой мочи. Глубокая флегмона проявляется увеличением пораженной области тела. При ощупывании возникают болевые ощущения.
Органы, расположенные рядом с флегмоной, также могут страдать. Например, при флегмоне подвздошно-поясничной мышцы, при поднятии ноги бедро может вращаться наружу. Если поражены внутренние органы, внешние симптомы могут напоминать отравление без внешних видимых проявлений.
Формы
Существует несколько форм флегмоны. Рассмотрим их более подробно. Процесс формирования флегмоны
Процесс формирования флегмоны
Серозная – в тканях скапливается мутная жидкость, при этом внешне симптомы могут не проявляться.
Гнилостная – разрушается структура ткани, и образовываются газы, в результате чего очаг воспаления имеет неприятный гнилой запах. Воспаленный участок тела приобретает темно-серый оттенок. Образование гнили в организме приводит к интоксикации.
Гнойная – гной распространяется вокруг пораженного очага. В результате рядом с воспалением образуются язвы или свищи. По мере распространения заболевания все находящиеся органы рядом с воспаленным участком напитываются гноем.
Анаэробная – воспаление захватывает большие участки тела, что вызывает образование некротических очагов и выделение газов. Ткани, пораженные флегмоной, имеют серо-черный цвет и зловонный запах. Если дотронуться до воспаленной части тела, то будет слышен хруст, который появляется из-за скопления газов. Внешне такая флегмона похожа на вареное мясо.
Некротическая – на кожном покрове, пораженном флегмоной, появляется омертвевшая кожа, которая со временем отслаивается, а на ее месте остаются раны, из которых может сочиться кровь. Лечение флегмоны производится хирургическим путем.
Осложнения
Инфекция начинает распространяться по всему организму, в том числе по лимфе и крови, что вызывает интоксикацию. Также есть вероятность появления лимфаденита или сепсиса.
Флегмона, образовавшаяся на лице, зачастую приводит к тому, что инфекция переходит в головной мозг. А это может послужить развитием гнойного менингита.
Флегмона шеи зачастую приводит к удушью. Если поражаются артерии или стенки сосудов, то в скором времени происходит артериальное кровотечение, что вызывает летальный исход.
Диагностика
Если заболевание проявляется на поверхности кожи, то его диагностика осуществляется без особого труда, что нельзя сказать о флегмоне внутренних органов. Их можно выявить лишь, сделав рентген, УЗИ, магнитно-резонансную или компьютерную томографию. Если после прохождения всех процедур заболевание не выявлено, назначают пункцию – прокалывают ткань, которая покажет наличие гноя.
Лечение
Лечение флегмоны не может проводиться без госпитализации пациента. Если в организме присутствует гной, его следует немедленно утилизировать. Делается это, как правило, с помощью хирургического вмешательства.
Если же флегмону пальца обнаружили на раннем этапе, можно обойтись и без операции. В этом случае врач назначает различные тепловые процедуры, компрессы с желтой ртутной мазью или УВЧ-терапию. Следует учесть, что одновременное использование ртутной мази и УВЧ-терапии противопоказано.
Если бедра или ноги флегмона внешне не видна, но при этом у человека повышена температура тела, то хирургическое вмешательство будет обязательным. Удаление гноя позволяет улучшить обменные процессы в тканях.
Операции по удалению гноя выполняются под общим наркозом. Вскрытие пальца или любой другой части тела сначала разрезается. Чтобы добиться полного освобождения от гноя, разрезаются все ткани, вплоть до глубоких. После того, как гной полностью извлечен, ткани промываются и дренируются трубками.
После операции на рану накладываются повязки с мазями, содержащими антибиотики или повязки с гипертоническим раствором. Мази на жировой или вазелиновой основе сразу после хирургического вмешательства прикладывать не рекомендуется, так как они затрудняют вытягивание гноя.
Для того чтобы омертвевшие участки быстрее отделялись от здоровых тканей, применяются протеолитические ферменты.
После того как рана полностью очищена, следует накладывать повязки, помогающие регенерации тканей. Для защиты поверхности кожи от повторной интоксикации применяются мази на жировой основе. Если рана долго не заживает, врачи назначают пересадку кожи.
Во время лечения пациенту показан постельный режим. Пораженный участок тела, по возможности, должен находиться выше всех остальных частей тела. Если требуется, можно вводить обезболивающие средства внутримышечно.
Флегмона ноги обязательно требует лечения антибиотиками. Лекарственное средство подбирается с учетом возбудителя, вызвавшего заболевание. При анаэробной флегмоне лечение проводится противогангренозными сыворотками. Для того чтобы наладить состояние крови и устранить токсины, применяется уротропин, который вводится внутривенно. Для того чтобы улучшить состояние сосудов, используется хлористый калий. Наладить питание сердца можно с помощью глюкозы.
При лечении любой формы флегмоны следует пить достаточное количество воды, принимать витамины, иммуномодуляторы и общеукрепляющие средства. Антибиотики назначаются до тех пор, пока воспаление полностью не пройдет.
Профилактика
Чтобы избежать распространения флегмоны, ее следует вовремя диагностировать, а для этого нужно обратиться к специалисту, если были замечены нарушения кожных покровов. До обращения к врачу можно промывать рану хлоргекседином, накладывать стерильные повязки, а также обрабатывать края раны йодом.
Поделиться:
Источник
Воспаление или фурункул – это инфекция кожи, вызванная бактериями (лат. Staphylococcus aureus) в переводе золотистый стафилококк. Вирус, как правило, процветает в теплых, влажных областях кожи, это чаще всего ноздри, подмышки, складка между ягодицами и между бедрами.
Воспаление также может распространяться под кожей и кластером. Если это происходит, кластеры образуют более глубокие абсцессы, называемые карбункулами, которые могут ранить кожу.
Размер и цвет воспаления могут варьироваться в зависимости от того, насколько это тяжело, или количества кожи. Однако большинство кипения имеют тенденцию иметь похожий вид.
Быстрые факты о воспаления на внутренней части бедра:
- Как правило, воспаления не являются поводом для беспокойства и не требуют медицинской помощи.
- Обычно небезопасно сливать воду в домашних условиях.
- Существует множество способов предотвратить образование воспаления между бедер.
Симптомы
Кипение представляет собой округлый опухший рельеф, который может быть заполнен светлым гноем.
Хотя симптомы могут различаться по степени тяжести, большинство просто воспаляются:
- круглые, красные, опухшие шишки, которые растут постепенно
- нежные и чувствительные, иногда даже воздушные
- в конечном счете , разряжать беловато-цветной гной , составленный из мертвых тканей и клеток крови
- длится около 10 дней
Воспаление может появляться отдельно или как группой на теле. Воспаления, которые образуют группу или кластер, называются карбункулом.
Воспаления могут появляться в любом месте тела, включая внутреннее бедро.
Причины и факторы риска
Воспаления возникают, когда бактерии Staphyloccus auerus вторгаются в стенки поврежденного или обнаженного волосяного фолликула и колонизируют его, вызывая инфекцию.
Некоторые 10 до 20 процентов населения являются носителями Staphyloccus auerus . Будучи носителем, бактерии обычно живут на поверхности кожи человека.
Перевозчики и люди с фурункулами могут распространять бактерии через контакт кожи с кожей. Бактерии могут также распространяться через контакт с зараженными предметами, такими как полотенца и листы. У большинства людей инфекции происходят только тогда, когда естественный барьер кожи разрушается или скомпрометирован такими факторами, как травма или трение.
Любой человек любого возраста может развиться фурункулы. Они обычно появляются в областях тела, склонных к трению, особенно между бедер.
Известно, что некоторые факторы повышают вероятность развития состояния.
Общие факторы риска для воспаления включают:
- контакт с кем-то, инфицированным Staphyloccus aureus
- ники или порезы на коже
- жить или работать в переполненном районе
- ожирение
- иммунные условия
- старше 65 лет
- диабет
- плохая гигиена
- животные царапины или укусы
- курение
- анемия
- недостатки железа
- плохое питание или диета
- недостаток упражнений
- предварительное использование антибиотиков , особенно многократное или ненадлежащее использование за последние 6 месяцев
- других кожных инфекций или состояний, таких как псориаз и экзема
- долгосрочное использование стероидов или кортикостероидов
- внутривенное употребление наркотиков
- экстремальный или хронический стресс
Конкретные факторы могут способствовать высокому риску развития кипения на внутреннем бедре. К ним относятся:
- носить свободную или плохо облегающую одежду во время занятий
- играть в спортивные состязания или делать упражнения, которые вызывают натирание внутренних бедер, таких как бег, прогулки на дальние расстояния, походы или велосипед
- ношение грязной одежды, особенно при осуществлении или участии в деятельности, которая включает в себя трение во внутреннем беге или потоотделение
- ходить или бегать в теплом, влажном климате
- бритье, вощение и другие средства удаления волос, которые ломают поверхность кожи
Когда нужно обратиться к врачу
Обратитесь к врачу, если кипение имеет более одной головы или точки, как показано выше.
Некоторые воспаления требуют медицинской помощи. Обратитесь к врачу о том, что:
- появляются на лице или верхней части шеи
- не разрываются в течение примерно 10 дней после формования
- не будет полностью сливаться
- не полностью заживают в течение 1-3 недель разрыва
- очень болезненны и не реагируют на внебиржевые противовоспалительные или обезболивающие препараты
- становятся более болезненными и опухшими после разрыва
- похоже, распространяются на новые ткани
- чувствовать себя мягким и губчатым
- утечка гной из более чем одного места
- больше 5 миллиметров
- включают более одной головы или точки
- сгруппированы или вздуваются
- есть дренаж или жидкость, которая не является белой или прозрачной
- окружены участком кожи, который является болезненным, ненормальным по цвету или иным образом выглядит нездоровым
Человек должен также видеть врача, если кипение появляется одновременно с любым из следующих симптомов:
- тошнота, рвота, потеря аппетита или необъяснимая потеря веса
- лихорадка , озноб или другие симптомы гриппа
- необъяснимые или аномальные синяки
Некоторые люди имеют более высокий риск осложнений от кипит и более склонны к медицинской помощи.
Людям, у которых есть следующие условия, следует подумать о разговоре с врачом об их кипениях:
- иммунные условия
- диабет
- люди с риском развития эндокардита , например, с врожденными или развитыми сердечными заболеваниями
- анемия
- условия, требующие управления, ослабляющие иммунную систему, такие как химиотерапия
Лечение и домашние средства
В большинстве случаев первая линия лечения заключается в очистке абсцесса и окружающей кожи теплой мыльной водой. Не прикасайтесь, не протирайте или не надавите на кипячение, которое только что было очищено.
Есть способы нанести гной на поверхность кипения. Это увеличивает давление при абсцессе, что приводит к разрыву кипения.
Домашние средства
Один из самых простых способов безопасного обезвоживания кипения дома – окунуть чистую обложку или полотенце в очень теплую воду и аккуратно удержать его от кипения.
В идеале, этот компресс должен быть как можно более теплым, не сжигая кожу. Полотенце или ткань следует держать на месте, пока она не станет холодной или комнатной. Это часто будет занимать несколько сеансов для взбалтывания.
Следующие советы могут помочь при работе с кипениями дома:
- Никогда не заставляйте кипение разрываться, сжимая или пробивая его.
- Держите исцеляющую кипятить.
- Избегайте прикасаться, собирать или размещать ненужное давление на кипение.
- Аккуратно наносите антисептические и антибиотические кремы и жидкости без рецепта.
- Накройте исцеляющий кипение марлей или стерильную повязку.
- Избегайте действий, которые вызывают трение между внутренними бедрами.
- Возьмите внебиржевые противовоспалительные средства.
- Вымойте руки с мылом и водой или используйте дезинфицирующее средство после касания кипячения.
- Протрите окружающую кожу ежедневно в течение 1 недели смесью 70% изопропилового спирта и 30% воды.
- Поощряйте других в домашнем хозяйстве применять аналогичные меры предосторожности.
- Регулярно заменяйте средства личной гигиены, которые могут вызывать порезы и царапины, особенно лезвия бритвы.
- При хронических или тяжелых инфекциях вымывайте каждый продукт, ежедневно вступающий в контакт с организмом.
Лечебные процедуры
Доктору, возможно, потребуется выпить до кипения, чтобы слить его. Это может быть необходимо, если кипение является серьезным, очень большим, или если оно не будет сливаться само по себе. Выкалывание также может потребоваться в случаях хронических кипения.
Врач может также назначить пероральные антибиотики для очистки инфекции. Когда кипения являются хроническими или не отвечают только на пероральное лекарство, врач может назначить актуальные антибиотические кремы или антибиотические назальные спреи.
Как можно снизить риск?
Регулярное мытье рук может помочь предотвратить образование кипения.
Следующие советы могут снизить риск развития кипения:
- Используйте продукты, предназначенные для предотвращения натирания при занятиях спортом или занятия спортом.
- Измените эти действия, чтобы уменьшить износ.
- Ежедневно мыть все тело мылом и водой.
- Регулярно мыть руки.
- Избегайте выбора носа.
- Регулярно меняйте и стирайте белье.
- Изнашивание правильно подгоняйте, чистите одежду во время тренировки.
- Не разделяйте полотенца, нижнее белье или простыни с другими людьми, включая членов семьи.
- Ешьте сбалансированную, питательную диету.
- Регулярно делайте физические упражнения.
- Избегайте или прекращайте курить.
- Поддерживайте здоровый вес тела .
- Потребляйте здоровое количество железа, через диету или добавки.
- Ежедневно витамин C приема 1000 мкг.
- Никогда не используйте средства личной гигиены, особенно те, которые способны разрушать поверхность кожи, например бритвы.
- Будьте осторожны, чтобы не срезать кожу.
- Отшелушивающая кожа, которая удалялась волосами каждые несколько дней.
Прогноз
Воспаления или фурункулы являются распространенным типом абсцесса кожи. Большинство разрывов в течение 10 дней после образования, а после кипения стекает, как правило, излечивается в течение 1-3 недель.
В некоторых случаях кипения могут приводить к осложнениям, включая рубцы и болезненную кластеризацию глубоко под поверхностью кожи. Эти кластеры кипения называются карбункулами.
Если их не лечить, тяжелые фурункулы или карбункулы могут привести к опасным для жизни условиям. Они могут включать системные инфекции, которые могут нарушить кровообращение или весь организм.
Поговорите с врачом о воспалениях, которые не излечиваются сами по себе, очень велики или осложнены дополнительными симптомами или условиями.
Здравствуйте, Уважаемы и Дорогие мои Читатели ставьте пальцы вверх(лайки), а также подписываться на канал:)
Источник
