Гнойное воспаление суставов у детей

Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
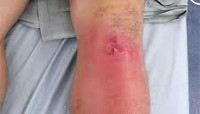
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Источник
Клиника артрита у детей после инфекций. Диагностика и лечениеАртрит и иногда энтезопатия могут развиться через несколько дней или недель после бактериального энтерита, вызываемого Shigella, Salmonella, Yersinia и Campylobacter, формируя синдром, напоминающий спондилоартропатию. СОЭ может быть повышена, но лихорадка и лейкоцитоз часто отсутствуют. В некоторых случаях наблюдаются уретрит и конъюнктивит. Артралгия и опухание суставов, развивающееся через 1-2 мес. после менее явных заболеваний (например, вирусных инфекций верхних дыхательных путей), сохраняются обычно менее 6 нед. Для некоторых вирусных инфекций, сопровождающихся артритом характерны пос ражения определенных суставов. Вирусы краснухи и гепатита В поражают, как правило, мелкие суставы, а вирусы эпидемического паротита и ветряной оспы – крупные, особенно коленные. Синдром арmpuma с дерматитом, обусловленный вирусом гепатита В, характеризуется сыпью, напоминающей сывороточную болезнь. Артропатия иногда развивается не только при заболевании краснухой, но и после соответствующей иммунизации. Обычно это наблюдается у молодых женщин и тем чаще, чем они старше. В препубертатном возрасте, осо: бенно у мальчиков, иммунизация вакциной против краснухи редко приводит к поражению сустаз вов. Боль в коленях и суставах кисти возникает обычно в 1-ю неделю после появления сыпи или через 10-28 дней после иммунизации. Парвовирус В19 вызывает у взрослых (особенно – у женщин) инфекционную эритему (пятую болезнь), артралгию, симметричное опухание суставов и утреннюю скованность; в детском возрасте это наблюдается гораздо реже. Артрит может развиться при ЦМВ-инфекции и ветряной оспе, а также в редких случаях заражения вирусом Эпштейна-Барр. Ветряная оспа иногда осложняется гнойным артритом, обычно вследствие инфицирования стрептококками группы А. Артрит наблюдался у детей с выраженной угревой сыпью на туловище, обычно у мальчиков-подростков. В этих случаях часто отмечались лихорадка и инфицирование сыпи. Рецидивы могли сопровождаться миопатией и продолжаться несколько месяцев. Артралгия, артрит или признаки васкулита (узелки Ослера, пятна Джейнуэя и Рота) развиваются при инфекционном эндокардите. Артрит встречается и у детей при инфекции Mycoplasma pneumoniae.
Заражение стрептококками группы А или G часто обусловливает постстрептококковый артрит. Поскольку в ряде таких случаев ЭхоКГ обнаруживала поражение сердечных клапанов, ряд авторов рассматривают эту патологию как неполную форму острого ревматизма. Риск постстрептококкового артрита, равно как и классического ревматизма, повышен у носителей определенных аллелей группы HLA-DRB1. В отличие от ревматического полиартрита с мигрирующим течением, для постстрептококкового артрита характерно поражение небольшого числа суставов (как мелких, так и крупных). Симптомы обычно выражены слабо, и через несколько месяцев артрит бесследно исчезает. После инфекций верхних дыхательных путей нередко развивается преходящий артрит (токсический синовит), в типичных случаях поражающий тазобедренный сустав. Чаще всего это наблюдается у мальчиков 3-10 лет. СОЭ и число лейкоцитов обычно остаются в норме. При рентгенологическом исследовании и УЗИ можно обнаружить расширение суставной щели. Для исключения гнойного артрита иногда приходится пунктировать сустав. Причина этого сравнительно частого синдрома неизвестна, но предположительно он имеет вирусную или постинфекционную природу. Диагноз реактивного постинфекционного артрита обычно устанавливается путем исключения других причин и только после стихания симптомов. Острый артрит, поражающий лишь один из суставов, позволяет предполагать гнойный процесс. Боль в суставе может быть связана и с остеомиелитом, но при этом она чаще возникает над очагом поражения кости. Причиной артрита, развивающегося на фоне желудочно-кишечных нарушений или повышения активности печеночных ферментов, может быть инфекция или аутоиммунный гепатит. Артрит или спондилоартрит встречается у детей с болезнью Крона или неспецифическим язвенным колитом. Если у ребенка с артритом прогрессивно снижается число двух типов клеток крови или более, следует подумать о парвовирусной инфекции, гемофагоцитарном синдроме или лейкозе. Хронический артрит может указывать на ревматические заболевания, включая ювенильный ревматоидный артрит, спондилоартропатию и СКВ. При реактивном артрите требуется лишь снять боль и устранить ограничение подвижности, для чего используются НПВС. В случае рецидива необходимы дальнейшие исследования, чтобы своевременно выявить острую инфекцию или ревматические заболевания (ювенильный ревматоидный артрит, спондилоартропатию и СКВ). Постинфекционный вирусный артрит обычно проходит бесследно, если только не связан с тяжелым вирусным поражением других органов, например с энцефаломиелитом. Реактивный артрит, особенно после бактериальных инфекций ЖКТ или мочеполовых путей С. trachomatis, может приобретать хроническое течение и переходить в спондилоартропатию. У детей с реактивным артритом после желудочно-кишечных инфекций иногда через месяцы или годы развивается язвенный колит. У детей с диагнозом реактивного артрита описаны случаи увеита и кардита. – Также рекомендуем “Системная красная волчанка (СКВ) у детей. Причины” Оглавление темы “Ревматоидные болезни детей”:
|
Источник
Мы привыкли считать артрит болезнью пожилых людей, но на самом деле артрит может возникнуть даже у младенцев. Согласно статистическим данным, артритом заболевает 1 ребенок из 1 000, чаще до четырехлетнего возраста.
Диагноз «детский артрит» ставится до достижения возраста 16 лет. Замечено, что девочки болеют детским артритом в 2-3 раза чаще мальчиков.
Артрит у детей способен поражать различные суставы: локтевой, плечевой, коленный, а также голеностоп, ступни, поясницу.
Несмотря на разнообразие этиологий развития детского артрита, все его виды мучительны и крайне опасны, поскольку артрит у детей может вести к серьезным деформациям суставов, полной утрате двигательных функций, негативному воздействию на жизненно важные внутренние органы и даже к инвалидизации. Особенно если корректное лечение отсутствует, и имеет место недостаток физической активности, обусловленный болью и уменьшением подвижности.
Все сказанное объясняет высокую актуальность и социальную значимость эффективной борьбы с артритом у детей и подростков.
Причины артрита у детей
Зачастую однозначную причину артрита у детей установить не представляется возможным, так как играет роль совокупность сразу нескольких вредоносных факторов, а также генетическая предрасположенность к недугу.
Патология может быть аутоиммунной, то есть возникать вследствие разлада иммунной системы, при котором организм производит антитела, нацеленные на уничтожение собственных здоровых клеток и тканей, в том числе хрящевой ткани и сустава в целом.
Зачастую толчком к запуску патологического процесса становится инфекция. Тогда артрит у детей выступает, по сути, как осложнение после гриппа, гепатита, краснухи, дизентерии, паротита (свинки), сальмонеллеза, дерматитов и даже хронического тонзиллита и гайморита со стрептококковым возбудителем.
Итак, наиболее распространёнными причинами артрита у детей могут выступать:
- нарушения иммунитета;
- сбои обмена веществ;
- авитаминоз (в частности нехватка витамина D);
- инфекции – вирусные, бактериальные, грибковые; причём как непосредственно суставные, так и системные;
- аллергия, диатез;
- несоблюдение графика и правил вакцинирования;
- травмы.
Слабый иммунитет, неудовлетворительная санитарно-гигиеническая обстановка, переохлаждения, неправильное питание, чрезмерные физические нагрузки способствуют развитию артрита у детей.
Симптомы артрита у детей
При любых признаках артрита у ребёнка требуется незамедлительная постановка верного диагноза: очень важно вовремя заметить неполадки в опорно-двигательной системе малыша или подростка, чтобы принятые терапевтические меры стали наиболее эффективными.
Разновидности артритов у детей, вне зависимости от этиологии и формы протекания, характеризуются рядом общих процессов и симптомов. Так, отмечается воспаление оболочки сустава и прочих суставных структур, ухудшение качества суставной жидкости, высыхание и постепенная дегенерация (разрушение) гиалинового хряща, уменьшение суставного просвета, воспаление и отёчность мягких тканей, краснота кожи, боль и ограниченность движений.
Следует быть особенно наблюдательными в отношении грудных детей, не умеющими разговаривать: при болевых или дискомфортных ощущениях они становятся капризными, раздражительными, плаксивыми, теряют аппетит, быстро утомляются. Отмечается дефицит массы тела из-за недостаточного потребления пищи.
Заподозрить, что у ребенка проблемы именно с суставами можно, если его состояние и настроение меняются в худшую сторону именно при совершении активных движений. Кроме того, может меняться походка малыша, он начинает прихрамывать, например, если у него развивается хроническая форма артрита, которой свойственны боли в ногах.
В целом у маленьких детей диагностика артритов затруднена, так как не всегда отчетливо ясно, что именно беспокоит ребёнка.
Помимо общих признаков для разных видов артрита характерны специфические отличительные признаки. Рассмотрим подробнее, какие существуют виды детского артрита, и их особенности.
Классификация артритов у детей
Понятие «артрит у детей» достаточно широкое и объединяет несколько разновидностей заболевания. Артриты дифференцируются по этиологии, патогенезу, клинической картине.
Наиболее часто используется следующая классификация артритов у детей – с учётом причины появления:
- ювенильный ревматоидный артрит,
- ювенильный анкилозирующий спондилоартрит,
- ревматический артрит,
- реактивный артрит.
Ювенильный ревматоидный артрит потенциально опасное системное заболевание аутоиммунного характера, активно прогрессирующее. Статистика весьма тревожна: 25-30 % из заболевших детей и подростков утрачивают двигательные умения и становятся инвалидами.
Ревматоидный артрит у детей имеет две формы протекания – суставную и суставно-висцеральную (системную), когда поражается сердце или лёгкие, присоединяются васкулиты, полисерозиты, миокардиты иридоциклиты, увеиты (воспаления глаз), анемия, может увеличиться печень или селезёнка и др.
Точная причина ревматоидного артрита у детей не установлена, но распространенный фактор запуска заболевания – острая респираторная вирусная инфекция (ОРВИ) тяжелого течения или бактериально-вирусная инфекция.
Выявлено, что чаще ревматоидный артрит поражает детей младшего возраста: 1-4 лет, но в подростковом периоде начало заболевания тоже возможно.
Помимо общих для всех артритов признаков, ревматоидный артрит у детей можно заподозрить, если присутствуют нижеперечисленные симптомы:
- обычно воспалению подвержены крупные суставы (колени, голеностоп тазобедренный, лучезапястный суставы), реже – мелкие (фаланги пальцев);
- имеет место симметричное патологическое увеличение и нарушение формы (необратимое), наличие ревматоидных узелков;
- часто увеличены лимфоузлы;
- утренняя скованность и боли при попытке движения (не всегда), вынужденная поза для облегчения самочувствия;
- сильнейшие артралгии (боли) в активной фазе, при которых даже касание простыни мучительно, хруст в суставах;
- хромота, если болезнь затронула нижние конечности;
- воспаление длится примерно 1,5 месяца;
- у ребенка может сильно и упорно повышаться температура тела (иногда до 39-40°С).
Происходит поражение синовиальной оболочки сустава, насыщенной иммунными клетками с развертыванием масштабной воспалительной реакции и запусканием механизма патогенеза ювенального ревматоидного артрита у детей. Ответом организма является продуцирование измененных иммуноглобулинов. Их иммунная система принимает за чужеродные и производит антитела – так называемые ревматоидные факторы.
Диагностика должна быть незамедлительной, поскольку ревматоидный артрит у детей чреват инвалидностью! Врач-ревматолог производит для начала внешний осмотр, а затем назначает дополнительные исследования, чтобы подтвердить предположение о развитии ревматоидного артрита у ребенка, при этом исключить такие диагнозы, как красная волчанка, болезнь Лайма, онкология.
- Анализы крови (исследуется уровень антинуклеарных антител, ревматоидный фактор, С-реактивный белок). Увеличение СОЭ (скорости оседания эритроцитов) и лейкоцитов в клиническом анализе свидетельствуют о воспалении.
- Рентген позволяет увидеть уменьшение минеральной плотности кости (остеопения, остеопороз), мельчайшие костные повреждения (эрозии), сужение суставного просвета.
- Ядерно-магнитный резонанс, компьютерная томография (КТ) – современные, достаточно точные методы исследования, открывающие перед врачом картину патологических изменений, в том числе масштаб и величину повреждений.
Болезнь Бехтерева (ювенильный анкилозирующий спондилоартрит) – аутоиммунная наследственная патология костной ткани, стремительно ведущая к окостенению суставов и утрате нормальной подвижности. Носит хронический характер.
Специфические и типичные симптомы:
- внезапное и резкое возникновение болей не только в суставах ног, но и спине; может распространяться на ягодицы и поясничную зону;
- лихорадочные состояния, на пике могут появиться высыпания;
- несимметричное поражение (в отличие от ревматоидного артрита);
- существенное увеличение отёкшего сустава;
- утренняя скованность (типичный признак разных видов артрита у детей);
Специалисты отмечают, что болезнь Бехтерева нередко ходит рука об руку с болезнью Крона, увеитом, язвенным колитом.
Для диагностики применяются лабораторные и технические методы:
- анализы крови (причём при повышенном СОЭ и количестве лейкоцитов ревматоидный фактор будет отрицательным!);
- рентгенография, обнаруживающая не только разрушение костных и суставных структур, но и отложения кальциевых солей в больных суставах и межпозвоночных дисках;
- иммуногенетическое исследование выявляет особенный комплекс генов (HLA-B27).
Ревматический артрит у детей – воспалительное заболевание соединительной ткани, появляющееся на фоне ревматизма. Развивается после заражения организма стрептококком группы. А во время ангины, скарлатины, фарингита, ОРВИ. Особенно подвержены дети и подростки 5-15 лет, взрослые страдают значительно реже, причем у них обычно происходят именно рецидивы, а не первичные случаи.
Ревматический артрит является системным заболеванием, от которого может страдать весь организм ребёнка, а главное – сердце. Заболевание очень опасно: среди его осложнений – сердечная недостаточность, ревматическая хорея, поражение сердечных клапанов с развитием приобретённого порока сердца.
Характерные признаки ревматического артрита у детей:
- боли обычно сильные, подвижность ухудшена;
- существенно повышается температура;
- ревматоидное воспаление, как правило, наблюдается на больших суставах;
- суставы воспаляются на обеих сторонах тела, симметрично;
- область суставов распухает, краснеет, становится горячей;
- воспалительный процесс может длиться до 7 дней;
- по окончании острого периода боль уходит, подвижность возвращается.
Ревматический артрит у ребенка может перейти в хроническую форму, поэтому с лечением тянуть ни в коем случае нельзя. Для начала необходимо пройти диагностику на предмет ревматоидного артрита у ребенка.
Доктор может предположить наличие диагноза на основании визуального осмотра, а затем назначит обследования в целях его уточнения.
Обязательно назначаются анализы крови:
- общий, который показывает повышение числа лейкоцитов и СОЭ,
- на наличие антител к стрептококку (АСЛО – антистрептолизен О);
Практикуется назначение ЭКГ и УЗИ сердца, поскольку при ревматизме существует вероятность воспаления сердца – ревмокардита.
Рентген, как правило, не проводится, так как отклонений не демонстрирует.
Реактивный артрит у детей (артропатия, инфекционно-аллергический артрит) – негнойная воспалительная реакция в суставах, возникающая на фоне перенесенных инфекций: желудочно-кишечной, урогенитальной, респираторной (например, воспаления горла), обычно спустя 2-5 недель. Заболевание, в сущности, представляет собой ответную реакцию иммунитета на инфекционный возбудитель (уреаплазму, сальмонеллы, хламидии, стрептококки).
Чаще реактивный артрит диагностируется у взрослых, но случается даже у младенцев.
При реактивном артрите у детей наблюдаются многие внесуставные признаки болезни: узловатая эритема, баланит, баланопостит, конъюнктивит, поражение ротовых слизистых (глоссит, эрозии) и даже сердечные воспаления (перикардит, миокардит).
У третьей части пациентов отмечается триада симптомов: артрит, уретрит, конъюнктивит. Реактивному артриту свойственен острый старт, со слабостью, сонливостью и лихорадкой. Как, правило, 2-3 сустава в коленях, стопах или лодыжках поражаются несимметрично, они опухают, краснеют, болят, также может болеть поясница, область пятки. Мышечные боли иногда становятся первыми признаками надвигающегося реактивного артрита у ребенка.
Данный вид артрита нечасто ведет к сильному ухудшению подвижности и активности, но опасен тем, что может вызвать осложнения мочевого тракта и глаз и перейти в хроническую форму в случае отсутствия должного лечения патологии.
Диагностика осуществляется посредством изучения истории болезни и комплексного осмотра. Специальных лабораторных методов не существует, так как нет специфических маркеров. Но при этом разработана система подсчета количества очков для подтверждения диагноза «ревматоидный артрит у детей».
Среди неспецифических анализов назначается клинический анализ крови, показывающий наличие или отсутствие воспалительного процесса в организме (СОЭ). Посев кала и анализ мочи помогают обнаружить инфекции в кишечнике и мочевом тракте. Часто рекомендуется консультация офтальмолога. Прочие анализы могут назначаться с целью исключить другие виды артрита.
Инфекционный (септический) артрит у детей связан с проникновением инфекции (это могут быть вирусы или бактерии, а также грибки, микоплазма) в сустав вместе с кровью, обычно после травматических повреждений или врачебных вмешательств. Чаще всего у детей встречаются артриты, спровоцированные золотистым стафилококком и стрептококком В.
Инфекционный артрит у детей, имеющий бактериальную природу, как правило, развивается остро и проявляется ухудшением самочувствия и аппетита, перепадами температуры, сопровождается головными болями. Все это свидетельствует об интоксикации организма. Сустав при этом опухший, покрасневший, болезненный, причем болевые ощущения усиливаются во время движений, а краснота перемещается в разные места (подмышки, пах). Инфекционный вирусный артрит у детей длится не более двух недель и излечивается полностью. Инфекционный артрит туберкулезной этиологии отличается бледностью кожи на поверхности больного сустава, образованием свищей и творожистыми выделениями. При туберкулезном артрите у детей происходит утолщение кожи над суставом и мышечная атрофия. Если запустить болезнь, она способна перейти в хроническое течение и привести к полиартриту, то есть поражению многих суставов.
Родителей должны встревожить следующие признаки: утомляемость, повышение вечерней температуры, потливость по ночам, Значимым симптомом являются боли – при нагрузке, позднее и в покое. Все это – поводы для незамедлительного обращения к врачу.
Специалист проводит физикальное обследование, а также может назначить рентгенологическое исследование, КТ и МРТ.
Кроме того, проводится суставная пункция с последующими цитологическими, микробиологическими исследованиями взятых проб. Обязательно берется кровь – клинический анализ и биохимия.
Лечение артрита у детей
Лечить артриты у детей необходимо незамедлительно, чтобы не допустить перехода заболевания в хроническую форму и не запустить патологический процесс до появления серьёзных осложнений.
Если у ребенка имеются признаки заболевания суставов, следует показать его врачу-ревматологу. Может понадобиться консультация ортопеда, кардиолога, инфекциониста, офтальмолога.
В случае если малыш испытывает лихорадку или стойкий тяжелый болевой синдром, возможно, будет проведена госпитализация или назначен постельный режим. Когда обострение будет купировано, лечение продолжится в домашних условиях с периодическими посещениями врача.
Терапия базируется на комплексном подходе, который признан наиболее эффективным. Выбор конкретных средств лечения зависит от вида и частных особенностей протекания артрита у ребёнка.
Лечение всех видов артритов у детей опирается на общие и специфические методы и имеет аналогичные этапы:
- активизация иммунитета, нормализация обменных процессов и кровообращения;
- выведение из организма продуктов воспаления и распада; стимуляция снабжения суставов питательными веществами;
- снятие воспаления, боли, мышечного спазма;
- восстановление элементов сустава и возвращение двигательных функций.
Значимыми компонентами лечебного комплекса являются:
- медикаменты,
- физиотерапия,
- лечебная физкультура,
- массаж.
Препараты назначаются индивидуально, среди них: нестероидные противовоспалительные и глюкокортикоидные средства, иммуномодуляторы, анальгетики, витамины. При некоторых формах артрита у детей показаны антибиотики, антиревматические и противоопухолевые препараты.
Лечение фармпрепаратами должен назначать и строго контролировать доктор! Многие лекарства относятся к сильнодействующим и способны вызвать нежелательную реакцию организма на их приём. При любых сомнительных признаках необходимо показать ребенка врачу. Задача родителей – выполнять предписания, следить за дозой и регулярностью употребления лекарства.
В тяжелых случаях может быть назначена хирургическая операция (осуществляется под наркозом). Показаниями для вмешательства служат тяжелые деформации суставов, стремительное развитие артрита у ребенка с вовлечением в патологию других органов, гнойные процессы. Операция подразумевает промывание и обеззараживание суставной полости, удаление воспалительного экссудата, на крайних стадиях – удаление или замена части тканей.
Физиотерапия при артритах у детей очень полезна и безопасна. Часто используется несколько методов одновременно. Распространены следующие методы: электрофорез, ультразвук, лечебные грязи, парафинотерапия, индуктотермия, воздействие импульсными токами. Эффективна магнитотерапия, к тому же магнитное импульсное поле прекрасно сочетается со всеми иными лекарственными и физиотерапевтическими средствами, усиливает общий эффект, обладает мягким и бережным действием и может применяться даже при обострении (в современных аппаратах).
Положительным действием на мышцы и суставы обладает профессиональный массаж.
Значительно улучшить состояние суставов и общее самочувствие могут специальные упражнения лечебной гимнастики. В неострую фазу и при отсутствии сильного болевого синдрома полезными будут плавание, катание на велосипеде, пешие прогулки. Важна регулярность. При этом чрезмерная двигательная активность (футбол, прыжки, бег) противопоказана.
В ряде случаев рекомендуется ношение ортопедических приспособлений: ортезов, лонгет, стелек, но с перерывами, иначе может произойти атрофия мышечной ткани.
Кроме того, рекомендуется особая низкокалорийная диета с ограничением жидкости и углеводов, исключением аллергенных, жареных, соленых, копченых продуктов. Пища должна быть богата кальцием и витамином D.
В помощь основному лечебному комплексу могут применяться (по согласованию с врачом) народные рецепты: настойки хвоща полевого, хмеля, пижмы, отвар чертополоха, глиняные компрессы, хвойные ванны.
Источник