Гнойное воспаление в груди
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
Общие сведения
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.

Абсцесс молочной железы
Причины абсцесса молочной железы
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6-11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Патогенез
Входными воротами для инфекции чаще служит сосок или его поврежденная ареола. В некоторых случаях инфекционные агенты попадают в молочную железу с током крови из других гнойных образований. Бактерии по молочным протокам распространяются в тканях железы, начинают активно размножаться, выделяя токсины и продукты распада, что приводит к развитию интоксикационного синдрома.
Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
Классификация
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Симптомы абсцесса молочной железы
Заболевание начинается остро, с подъема температуры до 38-39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3-5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках.
При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Осложнения
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностика
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
- Клинические анализы. В периферической крови выявляется лейкоцитоз со сдвигом влево, ускорение СОЭ (признаки воспаления), в моче возможны протеинурия и лейкоцитурия.
- Бактериологический посев секрета груди. Исследуется отделяемое из соска или содержимое абсцесса, полученное с помощью пункции, определяется возбудитель и его чувствительность к антибиотикам.
- УЗИ молочной железы. Уточняется локализация, размеры, глубина нахождения и количества гнойников, их сообщение с молочными протоками и друг с другом.
- Маммография. Помогает определить форму и размеры гнойного образования, его примерную локализацию и провести дифференциальную диагностику с невоспалительными болезнями груди.
- КТ молочной железы. Незаменима при неудовлетворительных результатах маммографии и УЗИ, при наличии ретромаммарного абсцесса и при проведении дифференциальной диагностики гнойного образования с другими патологиями молочной железы.
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
Лечение абсцесса молочной железы
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают.
Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
Прогноз и профилактика
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
Источник
Абсцесс груди – это локализованное скопление гноя в тканях груди. Обычно это состояние вызвано бактериальной инфекцией. Инфекции груди, включая мастит и абсцессы груди, чаще всего встречаются у женщин в возрасте от 15 до 45 лет.
Что такое абсцесс груди и у кого он развивается
Абсцесс груди – это болезненный, заполненный гноем очаг под кожей груди, вызванный инфекцией.
Инфекции молочной железы делятся на:
- лактационные и нелактационные;
- послеродовые и не связанные с деторождением.
Они могут быть связаны с поверхностной кожей или основным поражением.
Абсцессы молочной железы, как осложнение, развиваются у 3-11% женщин с маститом, причем у кормящих женщин регистрируется частота 0,1-3%. Также абсцессы диагностируются и у женщин, не кормящих грудью. Согласно доказанным данным от 2018 г., абсцессы, не связанные с лактацией, обычно образуются у людей с ожирением и курящих.
![]() Абсцесс молочной железы
Абсцесс молочной железы
Примерно у 50% новорожденных с неонатальным маститом развивается абсцесс молочной железы.
Абсцессы молочной железы у кормящих и некормящих женщин представляют собой два различных клинических образования, каждое из которых имеет отдельный патогенез. Лактационные абсцессы молочной железы остаются более распространенными, хотя в последние годы их частота снижается.
Около 90% нелактационных абсцессов молочной железы являются субареолярными. Остальные нелактационные абсцессы молочной железы обусловлены редкой гранулематозной, бактериальной или грибковой этиологией. Нелактационные, субареолярные абсцессы, как правило, возникают у женщин ближе к концу их репродуктивного периода. При диагностике абсцесса важно исключить более серьезную патологию – рак груди.
Подавляющее большинство этих инфекций возникает у женщин, но они могут возникать и у мужчин. Диагностика и лечение абсцессов груди несложны, но частота рецидивов высока.
Причины абсцесса груди
Абсцессы груди обычно вызваны бактериальной инфекцией. Наиболее распространенным возбудителем является метициллинорезистентный S. aureus, за которым следуют коагулазонегативные стафилококки.
![]() Метициллинорезистентный S. aureus
Метициллинорезистентный S. aureus
До 40% абсцессов молочной железы имеют полимикробную этиологию, с изоляцией аэробов (стафилококков, стрептококков, энтеробактерий, коринебактерий, кишечной палочки, синегнойной палочки), а также анаэробов (пептострептококки, бактерии Propionibacterium, бактероиды, лактобактерии, бактерии Clostridium, Fusobacterium, и Veillonella).
Анаэробы иногда выделяют при абсцессах и в хронических рецидивирующих случаях. Исследование первичных и рецидивирующих абсцессов молочной железы показало, что у курильщиков анаэробы выявлялись чаще.
Более необычными патогенами могут быть Bartonella henselae (возбудитель болезни кошачьих царапин), микобактерии (туберкулез и атипичные микобактерии), актиномицеты, бруцеллы, грибы (кандиды и криптококки), паразиты и личинки.
К образованию ограниченного очага (абсцесса) приводят:
- Мастит. Абсцессы груди чаще встречаются у кормящих женщин. Согласно обзору научной литературы за 2020 год, лактационный мастит встречается у 2-3 % кормящих женщин, у 5-11% из которых может развиться один или несколько абсцессов. Бактерии могут попасть в грудь через сосок во время кормления грудью или через трещины на соске или ареоле (затемненная область вокруг соска). Заблокированные молочные протоки также могут привести к маститу и при отсутствии лечения – к абсцессу;
- Кисты, опухоли. Эти образования вызывают сдавление, закупорку молочных протоков, последующее присоединение вторичной инфекции вызывает абсцесс;
- Травмы. Гематома воспаляется и образуется гнойный очаг;
- Гормональные нарушения. Эндокринные заболевания, мастопатии, период новорожденности сопровождаются нарушением гормонального фона, когда образуется застой лимфы, крови. Если происходит размножение патогенных бактерий, особенно при ослабленном иммунитете, формируется абсцесс;
- Воспалительные заболевания, такие как пиодермии, лимфадениты, фурункулез, при которых возбудители попадают в молочную железу гематогенным путем;
- Некоторые инфекционные заболевания. Необычные инфекции молочной железы могут быть начальным проявлением ВИЧ-инфекции. Брюшной тиф является общепризнанной причиной абсцессов молочной железы в странах, где это заболевание широко распространено.
Кисты молочных желез
Опухоль молочной железы
Факторы риска абсцессов следующие:
- трещины на сосках;
- диабет или проблемы с иммунной системой;
- пирсинг сосков;
- хирургия грудного имплантата.
![]() Хирургия грудного имплантата
Хирургия грудного имплантата
Рак груди редко вызывает боль и воспаление. Однако воспалительный рак груди – это редкий тип раковой опухоли, который может вызывать симптомы, похожие на симптомы абсцесса груди.
Как развивается абсцесс груди
Чтобы понять патофизиологию абсцессов груди, нужно понимать ее анатомию. Грудь содержит молочные дольки, каждая из которых стекает в молочный проток, который, в свою очередь, выходит на поверхность соска. Есть молочные пазухи – резервуары молока во время лактации. Молочные протоки подвергаются эпидермализации, при которой производство кератина может вызвать закупорку протока и, в свою очередь, привести к образованию абсцесса.
Абсцессы, связанные с лактацией, обычно начинаются со ссадины или повреждения ткани на соске, которые являются местом проникновения бактерий. Инфекция часто проявляется на второй неделе послеродового периода и часто ускоряется при наличии молочного застоя.
У новорожденных преходящее увеличение груди, вторичное по отношению к материнским гормонам, может сделать их уязвимыми сначала к маститу, затем абсцессу.
При эктазии протоков последовательность воспалительных заболеваний, связанных с молочными протоками, включает плоскоклеточную метаплазию молочных протоков, вызывающую закупорку (обструктивную мастопатию) с перипротезным воспалением и возможным разрывом протоков. Воспаленные протоки подвержены бактериальной инфекции.
Симптомы абсцесса молочной железы
Признаки и симптомы абсцессов груди:
- припухлость или шишка в области груди;
- боль в пораженной груди;
- покраснение, тепло, опухоль и чувствительность в области груди;
- высокая температура;
- боли в мышцах;
- общее плохое самочувствие (тошнота, рвота, усталость);
- выделения из соска.
Выделения из соска
Выделения из соска
Диагностика абсцесса молочных желез
- Осмотр у маммолога. В первую очередь маммолог проводит сбор анамнеза и осмотр груди. При осмотре выявляется эритема, уплотнение, тепло и болезненность участка при пальпации. Может казаться, что есть ощутимая масса или область колебаний. На соске или в месте флюктуации могут быть гнойные выделения. У пациента также может быть реактивная подмышечная аденопатия. Жар и тахикардия встречаются реже.
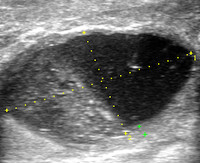
- УЗИ. УЗИ молочных желез – полезный и необходимый диагностический инструмент в первоначальном исследовании. Абсцесс будет рассматриваться как гипоэхогенное поражение, оно может быть хорошо очерчено, макроглобулировано, нерегулярно или плохо определено с возможными септами. Гипоэхогенный ободок может указывать на толстую стенку хронического абсцесса. Ультразвук – предпочтительный метод визуализации для всех возрастных групп с подозрением на инфекцию молочной железы (включая новорожденных).
- Анализ крови. При клиническом анализе крови выявляется лейкоцитоз и повышение СОЭ.
- Маммография. Некоторые врачи назначают маммографию для диагностики инфекционных процессов и абсцессов. На самом деле она имеет ограниченное значение при острой оценке абсцессов молочной железы. Эту процедуру может быть слишком болезненно выполнять на груди с абсцессом, кроме того, маммографические данные об инфекции молочной железы и абсцессе неспецифичны.
Осмотр у маммолога
Маммография
К таким данным относятся:
- отсутствие отклонений;
- архитектурное искажение;
- масса;
- утолщение или втягивание кожи;
- микрокальцификация;
- фокальная или диффузно увеличенная плотность.
Маммографические данные часто имитируют рак. Поэтому обследование наиболее полезно после того, как острая фаза разрешилась и можно определить основные поражения молочной железы.
Все женщины старше 40 лет, а также те, у кого имеются осложненные или атипичные проявления, или где подозревается злокачественное новообразование, должны пройти маммографию по разрешению острой фазы.
Биопсия, последующие микробиологические и гистопатологические исследования
В обычных случаях, например, при мастите биопсия обычно не показана. Во всех других случаях, таких как подозрение на абсцесс, атипичное представление, неопределенный диагноз или потенциальное осложнение (например, рецидивирующая инфекция или неудача лечения), биопсия оправдана.
Биопсия включает в себя:
- Тонкоигольную аспирационную биопсию, которая может быть выполнена с ультразвуковым контролем или без него;
- Биопсию тканей, которая может быть эксцизионной, инцизионной, вакуумной биопсией.
![]() Тонкоигольная аспирационная биопсия
Тонкоигольная аспирационная биопсия
Биопсия ткани позволяет исследовать вовлеченную ткань на наличие инфекции, гранулематозного воспаления и злокачественности. Иссеченная ткань должна быть направлена на гистопатологическое исследование (цитологическое) на предмет возможной злокачественности и инфекции (например, грибковые пятна и кислотоустойчивые бациллы при туберкулезе), особенно в рефрактерных и рецидивирующих случаях.
Биопсия кожи может назначаться для диагностики воспалительной карциномы молочной железы.
Молоко, выделения из сосков, аспирированный материал или иссеченная ткань должны быть отправлены на окрашивание по грамму, культивирование (аэробное и анаэробное) с чувствительностью, а также грибковые и микобактериальные исследования. Положительная культура указывает на инфекцию, чувствительность используется для выбора антибактериальных препаратов.
Лечение абсцессов груди
Абсцессы груди редко разрешаются с помощью одних только антибиотиков. Абсцессы обычно требуют дренирования в сочетании с антибиотиками.
Абсцессы груди, вызванные не метициллинрезистентными (MRSA) бактериями
У взрослых, если MRSA не был выявлен или инфекция возникла в зоне, где MRSA не распространен, назначаются внутривенные или пероральные антибиотики с активностью против метициллин-чувствительного S. aureus (MSSA).
Например: флуклоксациллин: 250-500 мг перорально четыре раза в день или флуклоксациллин от 0,5 до 2 г внутривенно каждые 6 часов следует начинать одновременно с симптоматической терапией.
Продолжительность приема антибиотиков должна составлять 7-10 дней. При выборе внутривенного или перорального приема антибиотиков следует руководствоваться тяжестью состояния и клиническим заключением лечащего маммолога.
Кроме того, назначаются обезболивающие, жаропонижающие средства (НПВС).
Абсцессы груди MSRA (вызванные метициллин-резистентным стафилококком)
Если MRSA изолирован или подозревается, в дополнение к поддерживающей терапии следует выбрать не бета-лактамный антибиотик. При подозрении или подтверждении внебольничного MRSA (CA-MRSA) или у пациента с аллергией на пенициллин назначают:
- триметоприм/сульфаметоксазол (160/800 мг перорально два раза в день);
- доксициклин (100 мг перорально два раза в день);
- клиндамицин (150-300 мг перорально четыре раза в день).
Кормление грудью прекращают (разрешено при лечении триметопримом/сульфаметоксазолом, если младенец старше 2 месяцев).
Ванкомицин (15 мг/кг внутривенно каждые 12 часов) используют в более тяжелых случаях.
Альтернативы, особенно для женщин с признаками системного заболевания, включают: линезолид, тигециклин и даптомицин.
Продолжительность приема антибиотиков должна составлять 7-10 дней.
![]() Прием антибиотиков
Прием антибиотиков
Если в течение 48 часов не будет ответа на антибиотики, необходимо пересмотреть диагноз и лечение. Антибактериальную терапию следует корректировать в зависимости от конкретного изолированного патогена. При выделении грамотрицательных бацилл можно использовать хинолон (например, левофлоксацин), если пациентка не кормит грудью. В качестве альтернативы назначают цефалоспорин III поколения (например, цефтриаксон или цефотаксим).
Хирургическое вмешательство
При зрелых флуктуационных абсцессах требуется хирургическое вмешательство. Очаг воспаления вскрывают, удаляют гной и обрабатывают рану антисептиком, ставят дренаж. Обязательно назначают антибиотики, желательно в соответствии с чувствительностью возбудителя по результатам культурального исследования гноя.
В качестве современного метода лечения абсцесса груди, в том числе лактационного, для дренирования абсцесса может использоваться пункционная аспирация (игла от 18 до 21 размера) с использованием местной анестезии с ультразвуковым контролем (преимущественно) или без него. После аспирации гноя полость абсцесса промывают примерно 50 мл 1% лидокаина и адреналина.
Процедура назначается в течение 5-7 дней или продолжается до тех пор, пока в полости абсцесса не перестанет отображаться жидкость по данным УЗИ или пока аспирируемая жидкость не перестанет содержать гной.
Аспирация дает прекрасное облегчение и косметический эффект (рубцов не остается).
Если абсцесс менее 5 см в диаметре при успешном дренировании антибиотики могут не потребоваться. Если разрез не мешает кормлению грудью, его можно продолжать, если мешает – молоко можно регулярно удалять с помощью молокоотсоса.
Осложнения абсцессов груди
Осложнения абсцессов груди делятся на острые и хронические.
Такая инфекция, как абсцесс может привести к бактериемии и в дальнейшем к сепсису. Это самые серьезные острые осложнения абсцессов молочных желез, к которым особенно уязвимы женщины с ослабленным иммунитетом. Сепсис при отсутствии лечения приводит к летальному исходу.
Хронические осложнения включают рубцевание. Рубец остается после классического хирургического вмешательства. Трудноподдающиеся терапии рецидивирующие инфекции, туберкулез и гранулематозный мастит как причина абсцесса, могут вызвать значительную деформацию груди.
У младенцев повреждение зачатка груди в результате рубцевания и/или хирургического вмешательства может вызвать асимметрию и/или гипоплазию груди.
Женщины с абсцессом, вызванным S. aureus, подвержены риску последующих кожных инфекций на участках вне молочной железы.
Если женщина не обращается к маммологу и не получает лечения, происходит разрыв абсцесса. Это может привести к дренированию пазухи с последующим образованием хронического свища молочной железы. Лечение в основном хирургическое.
Профилактика абсцессов молочной железы
Профилактические мероприятия воспалительных процессов и абсцессов груди включают:
- регулярное посещение маммолога и профилактический скрининг на заболевания молочных желез;
- регулярное самообследование груди;
- соблюдение правил личной гигиены и ношение удобного поддерживающего дышащего белья;
- отказ от вмешательств на груди (пирсинга, татуировок, операций по увеличению груди);
- укрепление иммунитета и своевременное лечение любых инфекционных заболеваний.
![]() Регулярное самообследование груди
Регулярное самообследование груди
Рекомендации по грудному вскармливанию при лактационном абсцессе груди
У кормящих матерей часто является фактором риска развития мастита и последующих абсцессов груди застой молока. Важно, чтобы молоко обязательно и часто удалялось из пораженной груди. Скорость образования абсцесса у кормящих женщин с маститом увеличивается при внезапном прекращении грудного вскармливания, так что, если не назначаются антибиотики, кормление можно не прекращать.
Многочисленные исследования показали, что младенец может продолжать кормиться из пораженной груди, даже если возбудителем болезни является S. aureus.
Профилактика абсцессов груди при кормлении грудью
Чтобы предупредить абсцессы груди, необходимо:
- правильно прикладывать младенца к груди;
- чередовать грудь, которая предлагается ребенку первой при каждом кормлении, причем продолжать кормление, пока первая грудь не опустошается, если во второй остается молоко – обязательно сцеживать вручную или молокоотсосом;
- следить за чистотой груди, ежедневно мыть водой с мягким мылом и вытирать насухо индивидуальным полотенцем только для груди;
- после кормления грудью протирать соски и ареолы стерильной ватой, смоченной кипяченой охлажденной водой или небольшим количеством грудного молока;
- в конце кормления дать груди высохнуть естественным путем на воздухе;
- ежедневно наносить крем с ланолином на соски и ареолы, чтобы они не растрескивались;
- носить специальный бюстгальтер для кормящих;
- при появлении любых тревожных симптомов (покраснение, боль, уплотнение в молочной железе) своевременно обращаться к маммологу.
Источник
