Гнойное воспаление за ушными раковинами
Дата публикации: 2015-04-02
Дата обновления: 2021-04-20
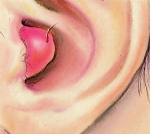
Перихондрит ушной раковины – это разлитое воспаление надхрящницы и ушного хряща, в которое также вовлекается и кожа наружного уха.
Причины возникновения и течение болезни
Причинами возникновения воспаления ушной раковины являются различные инфекции, среди которых наиболее часто встречается синегнойная палочка, проникающие в надхрящницу в следующих случаях:
- При получении механической травмы, а также в результате операционной травмы, которая может возникнуть при пластике наружного слухового прохода и после выполнения радикальной операции на ухе;
- При ожогах и отморожениях;
- При фурункуле уха;
- При гриппе или туберкулезе.
Гнойный перихондрит наружного уха диагностируется чаще, чем серозный, который возникает как следствие укусов насекомых.
Сначала появляется боль в слуховом проходе или области ушной раковины. Потом появляется припухлость, которая постепенно распространяется практически по всей области раковины, за исключением мочки. В начале заболевания изменения на коже практически незаметны, но потом появляется бугристая припухлость. В таких местах наблюдается флюктуация (волнообразные колебания при дотрагивании), которая возникает из-за образования между хрящом и надхрящницей гнойного экссудата. Если не начать лечение вовремя, наступит расплавление хряща, после которого последует сморщивание и рубцовая деформация ушной раковины. Клиника серозного перихондрита протекает намного спокойнее, чем гнойного.
Клиническая картина
Основной симптом этого заболевания – боль, которая довольно часто предшествует реактивной инфильтрации кожи наружного уха. Припухлость достаточно быстро распространяется на всю поверхность ушной раковины. Исключением является мочка, потому что в ней хрящ отсутствует. Вначале припухлость имеет неравномерную, даже скорее бугристую поверхность. Затем между хрящом и надхрящницей образуется экссудат. Если пациент не получит ургентную (неотложную) помощь, и гной не будет эвакуирован (удален), то хрящ расплавится и превратится в мешок с гноем, а процесс перейдет в хондрит (воспаление).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Диагностика
Не вызывает каких-либо затруднений. В начальном периоде развития заболевания следует отличать перихондрит от рожистого воспаления и отгематомы (скопление крови).
Лечение
При данном заболевании назначается антибактериальная терапия. Поврежденные области смазывают 5% настойкой йода или 10% нитратом серебра (ляписом). Обязательно назначают следующие физиотерапевтические процедуры: УФО, УВЧ, СВЧ, сеансы лазеротерапии, сеансы магнитотерапии, сеансы ультразвукового воздействия. Если наблюдается флюктуация, то проводят дренирование, при котором применяется широкий разрез и выскабливание абсцесса, которое необходимо для удаления некротических тканей. В полость закладывают тампоны с растворами антибиотиков. Перевязки делаются ежедневно, а в тяжелых случаях – дважды в сутки.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Прогноз
В случае оказания своевременной и полноценной помощи, прогноз на выздоровление и отсутствие косметических дефектов вполне благоприятный.
Источник
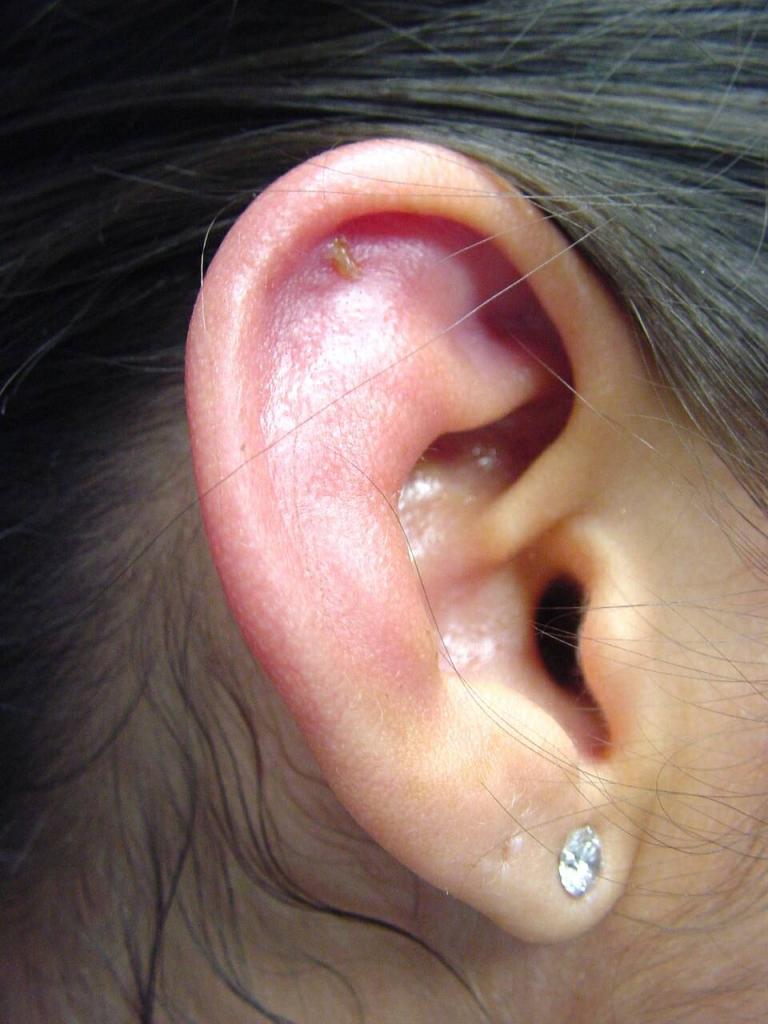
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
Общие сведения
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.
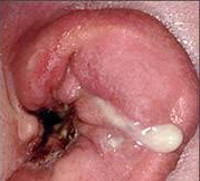
Абсцесс наружного уха
Причины
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ-инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно-хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат. Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание. После заживления небольшого фурункула следов не остаётся.
Симптомы
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера. Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации – повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху. У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Осложнения
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач-оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ-инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
Лечение абсцесса наружного уха
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Консервативная терапия
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения – фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Хирургическое лечение
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Прогноз и профилактика
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
Источник
Фурункул уха – это воспаление сальной железы либо волосяного фолликула кожи перепончато-хрящевой части наружного уха или ушной раковины. Характерные симптомы: зуд, резкая боль, отечность и покраснение кожи, увеличение регионарных лимфатических узлов, ухудшение слуха на стороне поражения, общий интоксикационный синдром. Диагностика основывается на жалобах и анамнезе больного, результатах общего осмотра, отоскопии, лабораторных и инструментальных исследований. Лечение может включать медикаментозную терапию, хирургическое дренирование гнойной полости и физиотерапевтические процедуры.
Общие сведения
Фурункул уха, или ограниченный наружный отит – относительно распространенная патология. Она составляет 15-18% от общего количества отоларингологических заболеваний. Согласно статистическим данным, наружный ограниченный отит встречается с частотой 3-6 случаев на 1000 населения. В этиологии наиболее значимыми факторами являются повреждения кожи и иммунодефицит, которые становятся причиной 50-60% всех случаев развития болезни. Патология одинаково распространена по всему земному шару. У представителей мужского пола она наблюдается несколько чаще, чем у женщин. Болеют преимущественно лица молодого и среднего возраста – от 18 до 45 лет. Осложнения наблюдаются у 2-5% пациентов.
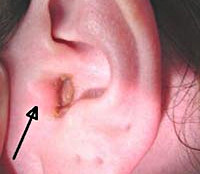
Фурункул уха
Причины фурункула уха
Воспаление волосяного фолликула либо сальной железы ушной раковины или наружного уха развивается при инфицировании патогенной микрофлорой, которая в большинстве случаев представлена стафилококками и стрептококками. Формированию гнойно-некротических изменений способствует:
- Механическое воздействие. Включает травматические повреждения структур наружного уха, постоянный контакт с водой или предметами (посещение бассейна, длительное использование строительных и вакуумных наушников, внешних слуховых аппаратов), расчесывание на фоне зудящих дерматологических поражений или вследствие вредных привычек.
- Сопутствующие заболевания уха. Заболевание может провоцироваться раздражением и инфицированием кожных покровов гнойными выделениями, наблюдающимися при гнойном среднем отите, лабиринтите, мирингите и других патологиях.
- Снижение защитных сил организма. Включает эндокринные нарушения (сахарный диабет), иммунодефицитные состояния (ВИЧ-инфекция, некоторые врожденные болезни), онкогематологические заболевания (лейкозы), авитаминозы, хроническую усталость, постоянные стрессы.
- Несоблюдение правил личной гигиены. Засаленность, повышенная потливость, редкое проведение гигиенических процедур или их полное отсутствие и связанная с этим загрязненность кожи способствуют контаминации кожных покровов патогенной микрофлорой.
Патогенез
Начальная, инфильтративная стадия развития фурункула сопровождается проникновением в устье сальной железы/волосяного фолликула болезнетворной микрофлоры, что приводит к образованию пустулы. В состав последней входит большое количество нейтрофильных лейцитов, бактерий-возбудителей и фибринозных нитей. Далее инфекционные агенты распространяются вглубь фолликула, провоцируя воспалительные изменения с дальнейшим образованием инфильтративных масс и зон некроза – так осуществляется переход в стадию абсцедирования. Прилегающие к пораженному участку ткани подвергаются гнойному расплавлению и формируют гнойный экссудат, который накапливается под эпидермисом, окружая фолликулярное устье. Через некоторое время скопление большого объема гноя приводит к разрыву эпидермиса и выделению содержимого, включая гнойный стержень и отмерший волос. Образовавшийся дефект заполняет грануляционная ткань, со временем на месте поражения формируется келоидный рубец.
Симптомы фурункула уха
Первыми признаками становятся зуд и дискомфорт в области пораженного уха, которые относительно быстро сменяются выраженным чувством распирания и тяжести, а затем – сильным болевым синдромом. Боль имеет постоянный, пульсирующий характер, иррадиирует в височную и затылочную область, реже – в нижнюю челюсть, шею или диффузно распространяется по всей голове. Любое касание уха и акт жевания сопровождаются усилением болевых ощущений. В устье слухового канала и в зоне ушной раковины отмечается гиперемия и умеренная отечность кожи. В редких случаях возможно смещение хряща наружного уха вследствие сильного отека заушных тканей, что встречается при задневерхней локализации фурункула в просвете слухового прохода и требует дифференциации с мастоидитом.
В стадии абсцедирования температура тела повышается до субфебрильных, редко – фебрильных цифр. Возникают другие слабовыраженные проявления интоксикационного синдрома – повышенная утомляемость, недомогание, слабость. Характерна региональная лимфаденопатия. Один из специфических признаков – увеличение интенсивности болевого синдрома в ночное время, влекущее за собой нарушения сна. Сужение просвета слухового канала фурункулом становится причиной одностороннего снижения слуха по типу кондуктивной тугоухости. Усиление симптоматики наблюдается до момента прорыва гнойника, что в среднем наступает на 5-7 день от возникновения первых проявлений. После этого появляется умеренное гноетечение из уха, сопровождающееся внезапным улучшением общего состояния больного: уменьшением болевых ощущений или их полным исчезновением, относительным улучшением слуха, нормализацией температуры тела.
Осложнения
Осложнения фурункула уха обусловлены распространением патогенной микрофлоры или гнойных масс в регионарные анатомические структуры. Чаще всего возникает мастоидит, диффузный наружный отит, хондрит ушной раковины и артрит височно-нижнечелюстного сустава. В некоторых случаях формируется стеноз слухового прохода, приводящий к стойкой кондуктивной тугоухости. Значительно реже наблюдается мирингит, средний отит. При выраженном иммунодефиците существует риск быстрого распространения инфекции в полость головного мозга с дальнейшим развитием менингитов, энцефалитов, тромбоза венозного синуса. В подобных случаях также возможна системная генерализация инфекционного процесса – сепсис.
Диагностика
Постановка диагноза проводится на основе физикального осмотра и анамнестических сведений. При опросе пациента отоларинголог уточняет имеющиеся клинические симптомы, динамику их развития. Также специалист акцентирует внимание на потенциальных причинах и факторах, способствующих развитию патологии. Дальнейшая диагностическая программа включает:
- Общий осмотр. Визуально определяется отек и покраснение кожных покровов наружного уха. При нажатии на козелок наблюдается резкое усиление болевых ощущений – позитивный «козелковый симптом». При пальпации околоушной области определяются умеренно увеличенные, болезненные заушные и приушные лимфатические узлы. При локализации фурункула непосредственно на раковине наружного уха визуализируется небольшое круглое образование ярко-розового или красного цвета с беловатой точкой на верхушке.
- Отоскопию. При осмотре слухового канала с расположенным в нем фурункулом выявляется образование круглой или овальной формы, частично или полностью закрывающее просвет, окруженное гиперемированной и отечной кожей. После вскрытия определяется небольшой объем гнойного экссудата и кратерообразная рана.
- Общий анализ крови. В ОАК наблюдается умеренный (редко – высокий) нейтрофильный лейкоцитоз со смещением лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ.
- Бактериальный посев. Используется при наличии гнойных выделений из уха. Этот тест позволяет установить характер гноеродной микрофлоры и ее чувствительность к различным группам антибактериальных препаратов.
- Рентгенография височных костей. Назначается относительно редко, зачастую – при низкой информативности физикальных методов исследования и невозможности провести полноценную дифференциацию с другими патологиями. При подозрении на опухолевые образования также может использоваться КТ височных костей.
Лечение фурункула уха
В стадии инфильтрации проводится консервативное лечение, целью которого является купирование воспалительного процесса и предотвращение накопления гнойных масс. На этапе абсцедирования или при наличии признаков развития осложнений показано хирургическое вмешательство. В целом лечение наружного ограниченного отита включает следующие терапевтические мероприятия:
- Фармакотерапия. Состоит из антибиотиков широкого спектра действия или средств, подобранных по результатам теста на антибиотикочувствительность; противовоспалительных, антигистаминных и обезболивающих препаратов, антипиретиков, витаминных комплексов. В качестве местного лечения осуществляется промывание наружного уха антисептиками или гипертоническим раствором, в слуховой проход устанавливается турунда, пропитанная этими же средствами.
- Хирургическое лечение. Его суть заключается во вскрытии фурункула под местной анестезией, эвакуации гнойного содержимого, промывании сформировавшейся полости растворами антисептиков и антибиотиков, постановке дренажной системы.
- Физиотерапия. Широко применяются УВЧ, УФО, соллюкс, ЛУЧ-2, лазерная, ультразвуковая и магнитотерапия, селективная хромотерапия, сухие согревающие компрессы. Выбор конкретной методики зависит от терапевтической цели – купирования воспалительного синдрома, подготовки к оперативному вмешательству, ускорения процессов регенерации.
Прогноз и профилактика
Прогноз для жизни и здоровья благоприятный. Современно поставленный диагноз и рано начатое лечение обеспечивают относительно быстрое выздоровление. Осложнения и рецидивы возникают редко, исключение – иммунодефицитные состояния, не поддающиеся коррекции. Неспецифическая профилактика заключается в предотвращении травм области уха, коррекции нарушений иммунитета, регулярном проведении гигиенических процедур, соблюдении техники безопасности в условиях производства, своевременном лечении заболеваний уха. Специфических превентивных мер в отношении фурункула уха не разработано.
Источник
