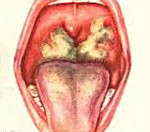
Характер воспаления во входных воротах при дифтерии
1. Образное название печени при хроническом венозном полнокровии:
- 1. сальная;
- 2. саговая;
- 3. бурая;
- 4. мускатная;
- 5. глазурная.
2. При «мускатной» гиперемии в печени развиваются все нижеперечисленные изменения, кроме:
- 1. гиперемии центральных вен;
- 2. гиперемии ветвей портальной вены;
- 3. атрофии гепатоцитов;
- 4. жировой дистрофии гепатоцитов;
- 5. кровоизлияний в центре долек.
3. При наличии у умершего гноящейся раны бедра и регионарного тромбофлебита обнаружены множественные гнойники в органах. Такое осложнение называется:
- 1. абсцесс;
- 2. флегмона;
- 3. затеки;
- 4. септицемия;
- 5. септикопиемия.
4. Амилоидозом может осложниться:
- 1. гипертоническая болезнь;
- 2. атеросклероз;
- 3. цирроз печени;
- 4. хронический абсцесс легких;
- 5. ишемическая болезнь сердца.
5. Казеозный некроз встречается:
- 1. при ревматизме;
- 2. при газовой гангрене;
- 3. при инфарктах головного мозга;
- 4. при инфарктах миокарда;
- 5. при туберкулезе.
6. На слизистой оболочке полости рта развивается следующий вид фибринозного воспаления:
- 1. флегмонозное;
- 2. интерстициальное;
- 3. геморрагическое;
- 4. гнилостное;
- 5. дифтеритическое.
7. Гипертрофией называется:
- 1. восстановление ткани взамен утраченной;
- 2. увеличение объема клеток, ткани, органа;
- 3. уменьшение объема клеток, ткани, органа;
- 4. переход одного вида ткани в другой;
- 5. замещение соединительной тканью.
8. К проявлениям декомпенсации гипертрофированного сердца относится:
- 1. миогенная дилатация полостей;
- 2. тоногенная дилатация полостей;
- 3. ревматический миокардит;
- 4. фибринозный перикардит;
- 5. острый бородавчатый эндокардит.
9. Лейкемическим инфильтратом называется:
- 1. очаг экстрамедуллярного кроветворения;
- 2. метастатический очаг разрастания лейкозных клеток;
- 3. очаг гнойного воспаления;
- 4. гранулема;
- 5. очаг казеозного некроза.
10. На вскрытии обнаружена картина остеопороза с очагами деструкции костной ткани. В костном мозге имеется пролиферация атипических плазматических клеток. В почках – скопления амилоидных масс в строме пирамид, в клубочках, сосудах, в просвете канальцев – белковые цилиндры. Речь идет:
- 1. о миелолейкозе;
- 2. о миеломной болезни;
- 3. о макроглобулинемии;
- 4. о эритремии;
- 5. о лимфолейкозе.
11. У больного с клинической картиной лейкоза в пунктате грудины обнаружено, наряду с наличием миелоцитов, промегакариоцитов и мегакариоцитов, преобладание клеток эритробластического ряда: пронормоцитов и нормоцитов. Наиболее вероятный диагноз:
- 1. лимфолейкоз;
- 2. миелолейкоз;
- 3. эритремия;
- 4. миеломная болезнь;
- 5. болезнь Ходжкина;
12. Образное название селезенки при лимфогранулематозе:
- 1. порфировая;
- 2. сальная;
- 3. саговая;
- 4. глазурная;
- 5. септическая.
13. Гистологическим признаком рака на месте (carcinoma in situ) является:
- 1. инвазивный рост;
- 2. метастазы;
- 3. внутриэпителиальный злокачественный рост;
- 4. кровоизлияния в ткань опухоли;
- 5. некроз опухоли.
14. Первичная злокачественная опухоль пищевода чаще всего является:
- 1. аденокарциномой;
- 2. плоскоклеточным раком;
- 3. недифференцированным раком;
- 4. злокачественной меланомой;
- 5. лейомиосаркомой.
15. Опухоль Крукенберга представляет собой:
- 1. тератобластому яичников;
- 2. двусторонний рак яичников солидного строения;
- 3. метастаз рака желудка в яичник;
- 4. метастаз рака желудка в надключичный лимфатический узел;
- 5. опухоль почки.
16. Для брюшного тифа наиболее характерно:
- 1. фибринозный колит;
- 2. фолликулярный колит;
- 3. мозговидное набухание групповых лимфоидных фолликулов подвздошной кишки с образованием язв;
- 4. катаральный энтероколит;
- 5. гнойный колит.
17. При дизентерии (шигеллезе) в начальной стадии в толстой кишке имеет место:
- 1. фибринозное воспаление;
- 2. катаральное воспаление;
- 3. геморрагическое воспаление;
- 4. гнойное воспаление;
- 5. образование язв.
18. Характерным морфологическим признаком холеры является:
- 1. фолликулярный колит;
- 2. мозговидное набухание групповых лимфоидных фолликулов подвздошной кишки;
- 3. серозно-геморрагический энтерит, гастрит;
- 4. фибринозный колит;
- 5. некротически-язвенный колит.
19. На вскрытии обнаружена флегмона слепой кишки при неизмененном червеообразном отростке. В слизистой оболочке кишки крупная язва с грязным зеленовато-желтым дном и подрытыми краями. Указанная картина характерна для:
- 1. рака слепой кишки;
- 2. амебиаза;
- 3. холеры;
- 4. иерсиниоза;
- 5. сальмонеллеза.
20. Для туберкулезной гранулемы характерны:
- 1. клетки Ашоффа;
- 2. клетки Ходжкина;
- 3. клетки Рид-Штернберга;
- 4. клетки Вирхова;
- 5. клетки Пирогова-Лангханса.
21. Благоприятный исход туберкулезной гранулемы:
- 1. нагноение;
- 2. геморрагическая инфильтрация;
- 3. гнилостное разложение;
- 4. рубцевание;
- 5. некроз.
22. При дифтерии во входных воротах воспаление имеет характер:
- 1. продуктивного;
- 2. фибринозного;
- 3. гнойного;
- 4. геморрагического;
- 5. гнилостного.
23. При токсической дифтерии в сердце развивается:
- 1. фибринозный перикардит;
- 2. гнойный миокардит;
- 3. токсический миокардит;
- 4. порок сердца;
- 5. возвратно-бородавчатый эндокардит.
24. При менингококковом менингите типичным воспалением является:
- 1. геморрагическое;
- 2. катаральное;
- 3. продуктивное;
- 4. гнойное;
- 5. фибринозное.
25. Осложнением менингококкового менингита является:
- 1. киста головного мозга;
- 2. опухоль головного мозга;
- 3. инфаркт головного мозга;
- 4. гидроцефалия;
- 5. глиальный рубец.
26. Проявлением бактериального шока при молниеносной менин-гококцемии является:
- 1. гнойный лептоменингит;
- 2. гнойные артриты;
- 3. синдром Уотерхауса-Фридериксена;
- 4. назофарингит;
- 5. гидроцефалия.
27. Составными элементами сифилитической гуммы являются все нижеперечисленные, кроме:
- 1. некротического детрита;
- 2. клеток Рид-Штернберга;
- 3. лимфоидных клеток;
- 4. плазматических клеток;
- 5. эпителиоидных клеток.
28. Гипертонический криз характеризуется всеми перечисленными признаками, кроме:
- 1. плазматического пропитывания;
- 2. фибриноидного некроза;
- 3. диапедезных кровоизлияний;
- 4. гиалиноза стенок сосудов;
- 5. тромбоза.
29. Изменения почек при гипертонической болезни называются:
- 1. вторично-сморщенные почки;
- 2. первично-сморщенные почки;
- 3. синдром Киммельстила-Уилсона;
- 4. пиелонефритические сморщенные почки;
- 5. поликистоз взрослого типа.
30. Для первично-сморщенных почек при гипертонической болезни характерны все нижеперечисленные признаки, кроме:
- 1. двустороннего поражения;
- 2. гломерулонефрита;
- 3. гломерулогиалиноза;
- 4. артериолосклероза;
- 5. атрофии нефронов.
31. Сроком полной организации инфаркта миокарда, положенным экспертами ВОЗ в основу классификации ишемической болезни сердца, является:
- 1. 2 недели;
- 2. 1 месяц;
- 3. 1,5 месяца;
- 4. 2 месяца;
- 5. 3 месяца.
32. К морфологическим изменениям кардиомиоцитов при деком-пенсированном пороке сердца относятся:
- 1. атрофия;
- 2. жировая дистрофия;
- 3. обызвествление;
- 4. гемосидероз;
- 5. казеозный некроз.
33. При атеросклерозе в брюшном отделе аорты выявляются все нижеперечисленные изменения, кроме:
- 1. жировых пятен и полосок;
- 2. фиброзных бляшек;
- 3. осложненных поражений (изъязвлений, тромбоза);
- 4. кальциноза;
- 5. амилоидоза.
34. Исходом ишемического инфаркта головного мозга может быть:
- 1. полная регенерация;
- 2. рубцевание;
- 3. киста;
- 4. гидроцефалия;
- 5. гнойный лептоменингит.
35. Карнификация легкого при крупозной пневмонии является:
- 1. исходом;
- 2. осложнением;
- 3. проявлением;
- 4. причиной;
- 5. фоном.
36. При пневмофиброзе и эмфиземе легких в сердце развивается:
- 1. атрофия миокарда;
- 2. ожирение;
- 3. гипертрофия левого желудочка;
- 4. гипертрофия правого желудочка;
- 5. инфаркт миокарда.
37. При бронхоэктатической болезни в стенке бронхоэктаза обнаруживают все нижеперечисленные изменения, кроме:
- 1. метаплазии эпителия
- 2. деструкции стенки
- 3. атрофии
- 4. гипертрофии
- 5. склероза
38. Наиболее часто к силикозу присоединяется:
- 1. брюшной тиф;
- 2. грипп;
- 3. туберкулез;
- 4. склерома;
- 5. актиномикоз.
39. Наиболее характерными изменениями сосудов в дне хронической язвы желудка являются:
- 1. склероз стенки;
- 2. полнокровие;
- 3. малокровие;
- 4. крупные тонкостенные синусоидальные сосуды;
- 5. липоидоз.
40. Одним из основных гистологических признаков вирусного гепатита является:
- 1. тельца Каунсильмена;
- 2. гигантские митохондрии;
- 3. гематоксилиновые тельца;
- 4. перицеллюлярный фиброз;
- 5. жировая дистрофия.
41. К признакам первой стадии токсической дистрофии печени относится:
- 1. печень ярко-желтого цвета;
- 2. печень уменьшена в размерах;
- 3. печень плотная, склерозированная;
- 4. диффузные кровоизлияния в ткани печени;
- 5. все перечисленное.
42. Цирроз печени характеризуется всеми перечисленными признаками, кроме:
- 1. формирования соединительнотканных септ;
- 2. некроза гепатоцитов;
- 3. появления регенератов;
- 4. нарушения гистоархитектоники печени;
- 5. клеточной атипии.
43. Гиалиноз гломерулярного аппарата почек обычно не выявляется:
- 1. при остром гломерулонефрите;
- 2. при хроническом гломерулонефрите;
- 3. при хроническом пиелонефрите;
- 4. при гипертонической болезни;
- 5. при всех вышеперечисленных заболеваниях.
44. К наиболее частым изменениям поджелудочной железы при сахарном диабете относятся:
- 1. атрофия и склероз;
- 2. гипертрофия и гиперплазия;
- 3. гнойное воспаление;
- 4. некроз;
- 5. микрокистоз.
45. Морфологическим проявлением диабетической макроангиопатии является:
- 1. плазморрагия;
- 2. атеросклероз;
- 3. васкулит;
- 4. калыдиноз;
- 5. некроз.
46. Морфологическими проявлениями диабетической нефропатии являются:
- 1. «фибриновые шапочки»;
- 2. гематоксилиновые тельца;
- 3. тельца Каунсильмена;
- 4. белковые цилиндры;
- 5. некротический нефроз.
47. Обратимой стадией дезорганизации при ревматизме является:
- 1. склероз;
- 2. фибриноидное набухание;
- 3. мукоидное набухание;
- 4. гранулематоз;
- 5. гиалиноз.
48. Эндокардит при ревматизме встречается в форме:
- 1. полипозно-язвенного;
- 2. диффузного вальвулита;
- 3. острого язвенного;
- 4. кальцифицирующего;
- 5. дистрофического.
49. Осложнением острого бородавчатого эндокардита митрального клапана может быть:
- 1. инфаркт легкого;
- 2. тромбоэмболия легочной артерии;
- 3. абсцесс головного мозга;
- 4. инфаркт почки;
- 5. бронхопневмония.
50. Возможным исходом ревматического миокардита является:
- 1. порок сердца;
- 2. кардиосклероз;
- 3. бурая атрофия сердца;
- 4. облитерация полости перикарда;
- 5. ожирение сердца.
51. Образным названием сердца при ревматическом перикардите является:
- 1. легочное сердце;
- 2. «бычье» сердце;
- 3. «тигровое» сердце;
- 4. «волосатое» сердце;
- 5. «панцирное» сердце.
52. Ревматический перикардит может быть:
- 1. гнойным;
- 2. геморрагическим;
- 3. фибринозным;
- 4. гнилостным;
- 5. катаральным.
53. К характерным морфологическим изменениям при узелковом периартериите относится:
- 1. артериолосклероз;
- 2. атеросклероз;
- 3. фибриноидный некроз;
- 4. деструктивно-пролиферативный васкулит;
- 5. амилоидоз.
54. Феномен «проволочных петель» в почках развивается:
- 1. при ревматизме;
- 2. при системной красной волчанке;
- 3. при атеросклерозе;
- 4. при ревматоидном артрите;
- 5. при склеродермии.
55. Формами деструктивного аппендицита являются все нижеперечисленные, кроме:
- 1. флегмонозного;
- 2. флегмонозно-язвенного;
- 3. гангренозного;
- 4. хронического;
- 5. апостематозного.
56. Морфологическими признаками хронического аппендицита являются все нижеперечисленные, кроме:
- 1. облитерации просвета;
- 2. диффузной лейкоцитарной инфильтрации всех оболочек стенки;
- 3. склероза стенки отростка;
- 4. мукоцеле;
- 5. лимфогистиоцитарной инфильтрации стенки.
57. Клинико-морфологическими формами острого холецистита являются все нижеперечисленные, кроме:
- 1. продуктивного;
- 2. катарального;
- 3. гнойного;
- 4. дифтеритического;
- 5. гангренозного.
58. При гистологическом исследовании желчного пузыря обнаружен склероз стенки с лимфогистиоцитарной инфильтрацией и атрофия слизистой оболочки. Поставьте диагноз:
- 1. катаральный холецистит;
- 2. флегмонозный холецистит;
- 3. хронический холецистит;
- 4. эмпиема желчного пузыря;
- 5. дифтеритический холецистит.
Источник
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
Общие сведения
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae – грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей – распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
Дифтерийный круп
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Дисфоническая стадия характеризуется возникновением грубого «лающего» кашля и прогрессирующей осиплости голоса. Продолжительность этой стадии колеблется от 1-3 дней у детей до недели у взрослых. Затем возникает афония, кашель становится беззвучным – голосовые связки стенозируются. Это состояние может продлиться от нескольких часов и до трех дней. Больные обычно беспокойны, при осмотре отмечают бледность кожных покровов, шумное дыхание. Ввиду затруднения прохождения воздуха могут отмечаться втягивания межреберных пространств во время вдоха.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Дифтерия носа
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Дифтерия глаз
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Дифтерия уха, половых органов (анально-генитальная), кожи
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости – преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки – благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии – не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Источник
