Хрящ в ухе воспаление

Дата публикации: 2015-04-02
Дата обновления: 2021-04-20
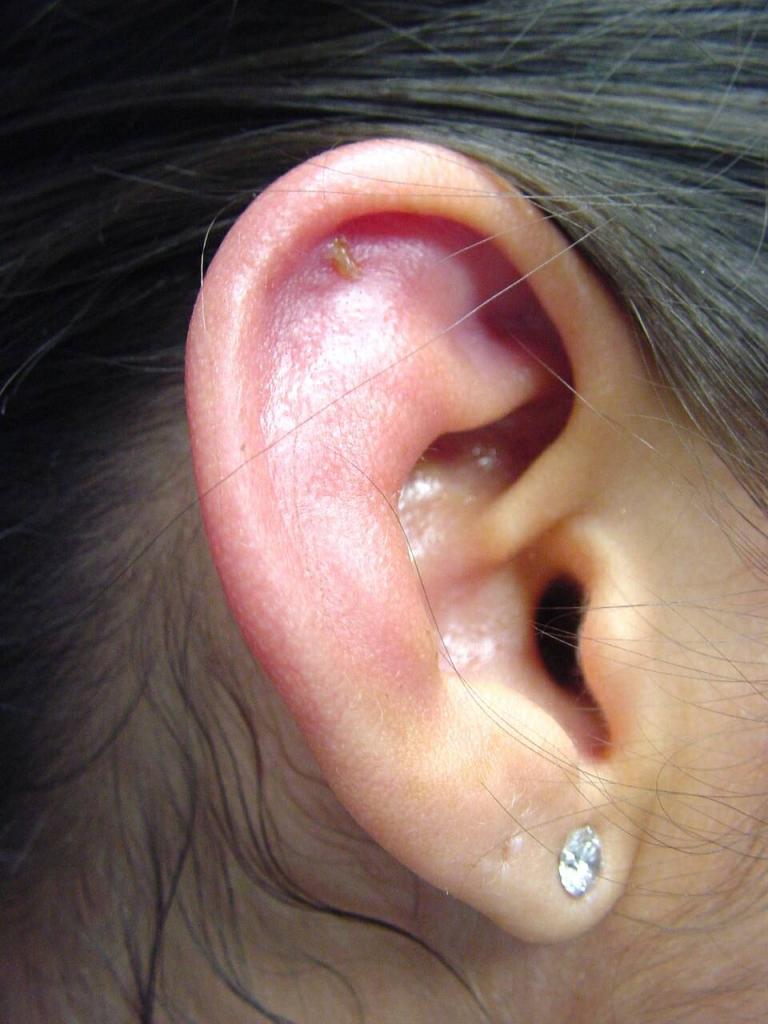
Перихондрит ушной раковины – это разлитое воспаление надхрящницы и ушного хряща, в которое также вовлекается и кожа наружного уха.
Причины возникновения и течение болезни
Причинами возникновения воспаления ушной раковины являются различные инфекции, среди которых наиболее часто встречается синегнойная палочка, проникающие в надхрящницу в следующих случаях:
- При получении механической травмы, а также в результате операционной травмы, которая может возникнуть при пластике наружного слухового прохода и после выполнения радикальной операции на ухе;
- При ожогах и отморожениях;
- При фурункуле уха;
- При гриппе или туберкулезе.
Гнойный перихондрит наружного уха диагностируется чаще, чем серозный, который возникает как следствие укусов насекомых.
Сначала появляется боль в слуховом проходе или области ушной раковины. Потом появляется припухлость, которая постепенно распространяется практически по всей области раковины, за исключением мочки. В начале заболевания изменения на коже практически незаметны, но потом появляется бугристая припухлость. В таких местах наблюдается флюктуация (волнообразные колебания при дотрагивании), которая возникает из-за образования между хрящом и надхрящницей гнойного экссудата. Если не начать лечение вовремя, наступит расплавление хряща, после которого последует сморщивание и рубцовая деформация ушной раковины. Клиника серозного перихондрита протекает намного спокойнее, чем гнойного.
Клиническая картина
Основной симптом этого заболевания – боль, которая довольно часто предшествует реактивной инфильтрации кожи наружного уха. Припухлость достаточно быстро распространяется на всю поверхность ушной раковины. Исключением является мочка, потому что в ней хрящ отсутствует. Вначале припухлость имеет неравномерную, даже скорее бугристую поверхность. Затем между хрящом и надхрящницей образуется экссудат. Если пациент не получит ургентную (неотложную) помощь, и гной не будет эвакуирован (удален), то хрящ расплавится и превратится в мешок с гноем, а процесс перейдет в хондрит (воспаление).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Диагностика
Не вызывает каких-либо затруднений. В начальном периоде развития заболевания следует отличать перихондрит от рожистого воспаления и отгематомы (скопление крови).
Лечение
При данном заболевании назначается антибактериальная терапия. Поврежденные области смазывают 5% настойкой йода или 10% нитратом серебра (ляписом). Обязательно назначают следующие физиотерапевтические процедуры: УФО, УВЧ, СВЧ, сеансы лазеротерапии, сеансы магнитотерапии, сеансы ультразвукового воздействия. Если наблюдается флюктуация, то проводят дренирование, при котором применяется широкий разрез и выскабливание абсцесса, которое необходимо для удаления некротических тканей. В полость закладывают тампоны с растворами антибиотиков. Перевязки делаются ежедневно, а в тяжелых случаях – дважды в сутки.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Прогноз
В случае оказания своевременной и полноценной помощи, прогноз на выздоровление и отсутствие косметических дефектов вполне благоприятный.
Источник
Мелкие травмы наружного уха – его внешней части – могут воспаляться. Царапины, укусы, расчесы, обморожение или ожог – любая травма становится входными вратами для бактерий так же, как и проколы для сережек и пирсинга. Кажется, что ничего страшного не произойдет, ну подумаешь, ссадина. Однако из-за особенностей внешнего уха такие незначительные инфекции могут привести к перихондриту, воспалению надхрящницы. Причиной могут также стать отит, фурункулы, острые респираторно-вирусные инфекции или неудачная операция. Рассказываем, чем опасен перихондрит наружного уха у ребенка и как его не пропустить.
Особенности строения внешнего уха: в чем проблема?
Уши у большинства людей не двигаются. Да и у тех, кто умеет «шевелить ушами», они тоже для этого не предназначены, такой атавизм – наследие древних времен.
Однако при этом вся ушная раковина активно и постоянно снабжается кровью. Зачем это нужно, ведь особенных энергетических затрат уши не требуют?
Обильное кровоснабжение необходимо, чтобы ушные раковины не замерзали: в них практически полностью отсутствует жировая ткань, прослойка между кожным слоем, мышцами и хрящами, что способствует большой теплопотере.
То есть чтобы уши не отмерзли, мы их постоянно «подогреваем» изнутри.
Вторая особенность – из-за того же отсутствия жировой ткани инфекции из кожного слоя могут крайне быстро проникать в соединительную оболочку над ушным хрящом – надхрящницу. Так развивается перихондрит.
В детском возрасте из-за тонкого кожного слоя, недостаточно сформированного иммунитета и повышенной активности ребенка перихондрит встречается чаще всего.
Причины и виды перихондрита
Выделяют первичные и вторичные перихондриты. Первичные развиваются вследствие травм, а вторичные – как результат заражения изнутри: кровоснабжение уха способствует также разнесению инфекции. Так, средний отит или евстахеит – нередкие последствия ОРВИ у детей.
Самый частый виновник первичного перихондрита наружного уха у детей – синегнойная палочка. В ранки она проникает даже самые незаметные, ей достаточно укуса насекомого или ссадины в наружном слуховом проходе, например, из-за неправильного использования ватной палочки.
Вторичный перихондрит чаще всего возникает из-за гриппа или ОРВИ, фурункулов на внешнем ухе или в слуховом проходе, туберкулеза.
Согласно исследованиям, количество инфекций наружного уха в России растет. И причина не только в моде на пирсинг: у детей чаще встречаются дополнительные провоцирующие факторы – эндокринные нарушения, бесконтрольный прием антибиотиков, различные гиповитаминозы, вторичный иммунодефицит и аллергопатии.
По форме разделяют серозный и гнойный перихондриты.
- Серозная форма протекает достаточно легко, без повреждения хрящевой ткани.
- Гнойное воспаление распространяется не только на соединительную оболочку над хрящом, но и на сам ушной хрящ. Это тяжелое заболевание, которое изменяет форму ушной раковины.
Серозные формы без лечения могут перерастать в гнойные.
Признаки перихондрита
При остром воспалительном процессе в ушной раковине:
- ребенок жалуется на боль в слуховом проходе или наружном ухе;
- само ухо отекает, на ощупь горячее, на вид красное, блестящее (из-за отека натягивается кожа). Воспаление распространяется на всю ушную раковину, за исключением мочки, в которой нет хрящевой ткани;
- в месте развития инфекции появляется опухлость, к которой больно прикасаться.
Если процесс протекает с гнойным воспалением, симптомы еще ярче:
- у ребенка резко повышается температура, нарастает общее недомогание, слабость, бессонница;
- в ухе появляется «дергающая» боль, она усиливается при касании и отдает в шею;
- кожа на ухе становится синюшного оттенка, появляются «бугорки» (очаги воспаления и скопления гноя);
- если болезнь не остановить, начинается гнойное размягчение тканей с отслаиванием надхрящницы и некротизацией хряща. Хрящевая ткань в итоге расплавляется и погибает, форма ушной раковины изменяется.
Инфекции наружного уха, вызванные синегнойной палочкой, могут также переходить в злокачественный псевдомонадный остеомиелит височной кости с поражением всей структуры уха, менингитом и отогенными абсцессами головного мозга.
Первые же признаки воспаления – повод срочно обратиться к врачу. Для правильного диагноза обычно хватает осмотра и опроса, однако необходимы еще общий анализ крови и бактериальный посев гнойного отделяемого.
При постановке диагноза перихондрит необходимо дифференцировать с отогематомой, частой у детей (без лечения она также может привести к перихондриту), а также флегмозным воспалением и рожей.
Как лечат воспаление надхрящницы?
Выбор терапии зависит от формы заболевания.
- Если достаточно консервативного лечения, то назначают противовоспалительные препараты и антибиотики. Оптимальный вариант – назначение тех антибиотиков, к которым чувствительна вызвавшая болезнь бактерия. Но так как результаты бактериального исследования могут появиться не быстро, то выбор обычно падает на препараты широкого спектра действия, активные против синегнойной палочки, стрептококков, стафилококков.
- Местно могут применяться примочки со спиртом 70%, борной кислотой, жидкостью Бурова. При необширном процессе достаточно (помимо системной антибактериальной терапии) смазывать ушную раковину спиртовым раствором йода или ляписа.
- Завершают консервативное лечение методами физиотерапии – УВЧ, УФО, СВЧ, рентгенотерапией (облучение ограниченного участка тела – ушной раковины – рентгеновскими лучами).
Если же воспалительный процесс протекает с нагноением, необходимы оперативные методы. Хирург делает широкий надрез по контурам хряща, удаляет некротизированные ткани, вычищает полость абсцесса и вкладывает тампон с антибактериальным препаратом. Полость необходимо 3-4 раза в сутки промывать антибиотиками в растворе и дренировать. Остальное лечение проводят так же, как и без нагноения.
Важно знать, что даже самое своевременное и правильное лечение перихондрита не всегда гарантирует, что ушная раковина в итоге не будет деформирована.
Как уберечь ушки от деформации?
- Чтобы не допустить воспаления, надо вовремя и правильно обрабатывать все травмы уха, какими бы мелкими они не были. Дезинфекцию ранок можно проводить любыми привычными препаратами, но не оставлять царапины и ушибы без внимания.
- При проколах ушей и пирсинге надо выбирать медицинские салоны и точно следовать всем рекомендациям по уходу за ранкой.
- Болезни ушей, а также сезонные и любые другие респираторные инфекции необходимо пролечивать полностью, наблюдая за ребенком еще в течение двух недель по окончании симптоматики. А при любых странных признаках быстро обращаться к профессионалам за медицинской помощью.
Использованы фотоматериалы Shutterstock
Источник
Под перихондритом понимают острое воспаление надхрящницы, которое распространяется на кожу ушной раковины и перепончатой части наружного слухового прохода. Заболевание начинается с серозного воспаления, которое при своевременном и адекватном лечении может быть быстро купировано. Дальнейшее развитие процесса приводит к гнойному воспалению. В далеко зашедших случаях при особо вирулентных возбудителях воспалительный процесс может распространяться на хрящ, при этом возникают его гнойное расплавление и секвестрация. Обычно эти явления наблюдаются при образовании эмпиемы и запоздалом ее вскрытии.
Причины перихондрита ушной раковины и наружного слухового прохода
В качестве этиологического фактора может выступать полимикробная ассоциация, однако чаще это синегнойная палочка. Способствующими факторами могут быть травма ушной раковины с образованием отгематомы, укус насекомого с внесением инфекции при расчесах места укуса, ожог или ссадина ушной раковины, осложнение какого-либо кожного заболевания, хирургические вмешательства на ушной раковине или в заушной области. Нередко причиной перихондрита ушной раковины могут явиться фурункул наружного слухового прохода, герпетические высыпания на ней, грипп, туберкулез.
Симптомы перихондрита ушной раковины и наружного слухового прохода
Заболевание начинаегся с появления жжения и быстро нарастающей боли в УР, достигающей значительной интенсивности. Дотрагивание до ушной раковины вызывает резкую боль. Боли сопровождаются сначала островковой, затем распространенной гиперемией кожи, отеком и инфильтрацией ушной раковины. При этом ушная раковина увеличивается, ее контуры и рельеф уграчивают естественные формы и сглаживаются. Воспалительный процесс распространяем на мочку уха.
В местах наиболее ярко выраженной гиперемии между надхрящницей и хрящом возникают гнойные очаги, придающие поверхности ушной раковины бугристый вид. Эти очаги сливаются в общую гнойную полость, при вскрытии которой под давлением выделяется гной зеленовато-голубого цвета (при синегнойной палочке), нередко с примесью крови, особенно при возникновении заболевания на фоне герпетического процесса.
Своевременное комплексное лечение приводит к быстрому выздоровлению, однако при образовании эмпиемы и гнойном расплавлении хряща возникают рубцовые деформации ушной раковины, приводящие к ее обезображиванию.
Общее состояние больного страдает значительно (повышение температуры тела до 38-39°С, слабость, разбитость, бессонница из-за сильных пульсирующих болей, потеря аппетита, иногда ознобы). Боли могут распространяться на ушно-височную, затылочную и шейную область, не стихают при назначении анальгетиков.
Диагностика в типичных случаях затруднений не вызывает и опирается на наличие привходящих факторов, болевого синдрома, островковой с размытыми краями гиперемии, приобретающей бугристый характер. Следует дифференцировать от рожистого воспаления и нагноившейся отгематомы.
Лечение начинают с назначения антибиотиков широкого спектра действия, в том числе и тех, к которым особенно чувствительна синегнойная палочка (эритромицин, тетрациклин, олететрин) в обычной дозировке. Вместе с антибиотиками назначают per os и сульфаниламиды, к которым, вследствие редкого их применения в последние годы, чувствительность микроорганизмов вновь возрастает. Местно – примочки из буровской жидкости или 70% этилового спирта. Некоторые авторы рекомендуют смазывать пораженную часть УР 5% спиртовым раствором йода или 10% раствором серебра нитрата. Одновременно назначают физиотерапевтические процедуры (УВЧ, УФО, СВЧ, лазеротерапию).
При образовании эмпиемы ее вскрывают, удаляют гной, промывают полость растворами антибиотиков, производят кюретаж поверхности хряща для удаления некротизированных тканей. Разрез производят параллельно контуру ушной раковины, либо применяют способ окончатого вскрытия по Ховарду, при котором выкраивают из кожи и надхрящницы мелкие квадратные пластинки с трех сторон и приподнимают их, отделяя от хряща. Применение этого способа препятствует образованию рубцовых деформаций ушной раковины. Полость абсцесса промывают 3-4 раза в день раствором соответствующего антибиотика и дренируют резиновыми полосками, свернутыми в трубочки.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
Перихондрит (от лат. peri- около, hondralis хрящевой) – воспаление надхрящницы. Наблюдается достаточно редко.
Поражение реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха. Перихондрит хрящей гортани обычно является осложнением интубации или лучевой терапии при раке гортани. Кроме того, поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа). Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном – деструкция хряща и образование свищей. При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции. Лечение перихондритов в зависимости от этиологии и локализации могут осуществлять травматологи-ортопеды, отоларингологи или онкологи.
Гнойный перихондрит ребер
Гнойный перихондрит ребер обычно возникает в результате открытой травмы с повреждением реберных хрящей и/или размозжением окружающих мягких тканей либо вследствие контактного распространения инфекции (при медиастините, эмпиеме плевры, остеомиелите грудины и ребер). Реже причиной перихондрита становятся осложнения после операций на грудной клетке. В качестве возбудителей, как правило, выступают стрептококки или стафилококки, реже – кишечная палочка, протей, синегнойная палочка и другие бактерии.
Реберный перихондрит проявляется болями по ходу ребер, усиливающимися при движениях и глубоком дыхании. Общее состояние при отсутствии других гнойных процессов обычно остается удовлетворительным. В области поражения образуется инфильтрат. Через некоторое время очаг уплотнения размягчается, появляется флюктуация. Если в процесс вовлекается реберная дуга, воспаление может распространяться на всю нижнюю часть грудной клетки и верхнюю часть передней брюшной стенки. Сформировавшийся гнойник прорывается через кожу либо через заднюю надхрящницу. В первом случае образуется свищ, во втором – затеки в мягких тканях.
Период острого воспаления при перихондрите ребер может длиться до 3 месяцев. В это время в области надхрящницы образуются очаги деструкции, из которых микробы проникают в центральную зону хряща. Развивается хондрит, распространяющийся за пределы первичного гнойного очага. Из центральных участков хряща инфекция попадает на неизмененную надхрящницу. Особенности распространения гнойного процесса обуславливают поражение хряща на значительном протяжении. По прошествии 3-х месяцев явления перихондрита стихают, при этом регенеративные процессы сочетаются с продолжающимся некрозом хрящевой ткани. Обычно разрушенный хрящ постепенно замещается рубцовой, реже – костной тканью. Восстановление хряща наблюдается очень редко.
Диагноз перихондрита выставляют на основании клинической картины, данных КТ и МРТ. При свищах выполняют фистулографию. Наиболее эффективным методом лечения является полное удаление пораженного хряща. При распространении процесса на кость (остеомиелите ребра) дополнительно удаляют 2-3 см костной ткани. В послеоперационном периоде назначают антибиотики и обезболивающие препараты. Исход перихондрита ребер, как правило, благоприятный.
Синдром Титце
Синдром Титце – асептический перихондрит в области прикрепления реберных хрящей к грудине. Этиология до конца не выяснена, существуют теории о связи заболевания с предшествующими травмами, обменными нарушениями и снижением иммунитета. Пациент предъявляет жалобы на боль сбоку от грудины (как правило, с одной стороны, чаще – слева). Боль усиливается при чихании, кашле, движениях и поворотах корпуса. При пальпации определяется опухолевидное образование размером 2-5 см. Кожа над ним обычно не изменена, у 10% пациентов наблюдается незначительный отек, местная гипертермия и гиперемия.
На ранних стадиях диагноз перихондрита уточняют при помощи КТ или биопсии хряща. Через 2-3 месяца на рентгенограммах ребер появляются соответствующие изменения: обызвествление хряща, сужение межреберного пространства и утолщение передней части костного ребра. Консервативная терапия включает в себя прием НПВС (ибупрофен, диклофенак, вольтарен) и мягкое мануальное воздействие. При выраженных болях выполняют блокады с гидрокортизоном. Хирургическое лечение заключается в резекции пораженного хряща.
Перихондрит гортани
Причиной развития перихондрита гортани чаще всего становятся коревые некрозы, лучевая терапия при раке гортани и пролежни, вызванные интубацией. Реже хрящи гортани поражаются при туберкулезе и сифилисе. Воспаление всегда носит гнойный характер вследствие обсеменения пораженного участка возбудителями, проникающими из верхних дыхательных путей. Как правило, перихондрит начинается в глубоких слоях надхрящницы. Гной отслаивает перихондр от хряща, соответствующий участок хрящевой ткани некротизируется и постепенно расплавляется. Через некоторое время гнойник вскрывается в гортань, пищевод или глотку, реже – наружу через кожу.
Диагноз перихондрита выставляется на основании клинических признаков и данных ларингоскопии. Течение заболевания длительное, прогноз неблагоприятный. Из-за слабой восстановительной способности хряща образовавшийся дефект заполняется плохо, грануляции образуются слабо и вяло. Многие пациенты с перихондритом гортани погибают от пневмонии или сепсиса. Даже при благоприятном исходе в области поражения формируется деформирующий рубец, который влияет на голос, затрудняет дыхание или (при образовании крупных рубцовых узур в области входа в гортань) становится причиной частого попадания пищи в дыхательные пути.
Перихондрит ушной раковины
Причиной развития перихондрита ушной раковины может стать любая, даже незначительная травма уха. Иногда инфекция проникает в надхрящницу через малозаметные ссадины уха либо наружного слухового прохода. Кроме того, перихондрит может возникать при отморожениях, ожогах, экземе, воспалении наружного (наружный отит) и среднего (средний отит) уха. В качестве возбудителя перихондрита ушной раковины чаще всего выступает синегнойная палочка.
Характерным признаком перихондрита является диффузное воспаление. Ушная раковина отечная, напряженная, синевато-красная. Ее поверхность неровная, бугристая. После образования гнойников в разных местах ушной раковины прощупываются участки флюктуации. Температура тела повышена. Как и другие формы воспаления надхрящницы, перихондрит ушной раковины имеет склонность к длительному, упорному течению. Длительность заболевания составляет от нескольких недель до нескольких месяцев. За это время лишенный надхрящницы хрящ постепенно расплавляется, ушная раковина сморщивается и деформируется, в тяжелых случаях превращаясь в мягкое бесформенное образование. Слуховой проход сужается.
Для уточнения диагноза перихондрита используют диафаноскопию. Лечение включает в себя компрессы с борной кислотой, анальгетики и антибиотики. При появлении очагов флюктуации показано хирургическое вмешательство. Гнойные полости широко вскрывают, секвестры удаляют, грануляции выскабливают, после чего выполняют тампонаду йодоформной марлей. Для предупреждения сужения слухового прохода используют тугие тампоны. Пациента с перихондритом направляют на УВЧ, УФ-облучение или СВЧ. Прогноз при перихондрите ушной раковины благоприятный для жизни, однако, исходом практически всегда становится более или менее выраженный косметический дефект.
Источник
