Хроническое воспаление слюнной железы у ребенка

Сиалоаденит – это воспаление слюнных желез. В полости рта расположены три пары больших слюнных желез: околоушные, подчелюстные и подъязычные. Они выделяют слюну и выводят ее через специальные протоки в полость рта, чтобы обеспечить нормальное пищеварение. Слюна смягчает пищу, а также помогает ее проглотить. Воспалительный процесс не только затрудняет выработку слюны и процесс питания, но и доставляет немало неудобств в силу появления болезненных симптомов. Лечением болезни занимается врач в отделении челюстно-лицевой хирургии, а в ряде случаев и инфекционист.
Причины силаденита
По характеру причин воспаления сиалоаденит бывает эпидемическим и неэпидемическим. В первом случае речь идет об инфекциях, и самой частой причиной поражения слюнных желез является паротит, или свинка. При этом вирус передается воздушно-капельным путем от зараженного к здоровому человеку.
Сиалоадениты неэпидемического характера чаще всего связаны с закупоркой протоков желез. Такое нарушение может быть спровоцировано травмой, попаданием инородного тела, образованием камней – сиалолитиазом.
Существуют факторы, увеличивающие вероятность развития сиалоаденита. Среди них:
- нерегулярная или неправильная гигиена полости рта;
- системные, соматические заболевания, приводящие к изменению состава и вязкости слюны;
- перенесенные инфекционные заболевания – вирусный энцефалит, грипп, ОРВИ и пр.;
- перенесенные оперативные вмешательства.
По локализации выделяют односторонний и двусторонний сиалоаденит, а по характеру воспаления патология может быть серозной, гнойной и гангренозной.
Симптомы заболевания
К основным симптомам сиалоаденита относят следующие:
- боль во время жевания;
- краснота, отек щеки, шеи;
- нарушение вкусового восприятия;
- неприятный привкус во рту;
- сухость слизистых оболочек;
- общее ухудшение самочувствия;
- затруднение при открывании рта.
При остром сиалоадените симптомы нарастают быстро и могут также быстро утихать. Однако при отсутствии должного лечения болезнь может приобрести хронический характер, поэтому даже при улучшении самочувствия важно обратиться к стоматологу.
Отсутствие терапии может стать причиной осложнений, к самым распространенным из которых относят образование гнойников (абсцессов), вторичное инфицирование – присоединение бактериальной инфекции к грибковой и др. Это потребует более серьезного вмешательства и длительного лечения, поэтому откладывать визит к врачу не стоит.
Особенности диагностики
Диагностика острого и хронического сиалоаденита начинается с осмотра полости рта. Врач отметит увеличение слюнных желез, определит характер выделений. При подозрении на абсцесс может потребоваться УЗИ. Лабораторные исследования помогут оценить общее состояние, тяжесть воспалительного процесса и верно подобрать лечение. При наличии гнойных выделений врач назначит бактериологический посев, чтобы определить флору и возбудитель заболевания и правильно подобрать антибактериальную терапию.
Иногда могут потребоваться такие методы диагностики, как:
- КТ черепной коробки;
- биопсия слизистой;
- ПЦР-исследования;
- Рентгенография, МРТ слюнных желез и пр.
Это позволит уточнить природу заболевания, исключить возможные тяжелые патологии и осложнения.
Методы лечения
Острые формы сиалоаденита необходимо лечить. Врач назначит лекарственные средства, усиливающие выделение слюны, а также антибактериальные препараты и антисептики для полоскания. Также дополнением может служить физиотерапия, например, УВЧ и лазерное воздействие. Облегчение при комплексном подходе может наступать уже на третьи сутки, а на 7−8-й день наступает полное выздоровление.
Лечение сиалоаденита предусматривает соблюдение гигиены полости рта. Важно чистить зубы не только дважды в день, но и после каждого приема пищи. Для облегчения жевания пищу лучше делить на небольшие кусочки. Не стоит употреблять горячую еду и напитки, пища должна быть комфортной температуры.
В качестве симптоматической терапии могут выступать жаропонижающие, обезболивающие средства. При их неэффективности и сильных болях могут проводят новокаиновые блокады.
Хронические формы болезни протекают упорнее, а потому и лечатся дольше. Оперативное лечение требуется при наличии таких показаний, как структурные изменения слюнных желез. Может быть использована гальванация – воздействие током, удаление камней, дренирование железы для удаления содержимого и очищения тканей. Удаление является крайней мерой, в большинстве случаев врачи стараются сохранить слюнные железы. Лечение проводится в условиях челюстно-лицевой хирургии.
При калькулезном силоадените возможно только хирургическое лечение: важно удалить камень, обработать слюнную железу с помощью антисептических средств.
Сиалоаденит у детей
Сиалоаденит нередко встречается у детей, при этом причиной болезни может быть не только паротит, но и цитомегаловирусная инфекция. В этом случае врач подберет специфическое лечение основного недуга.
При бактериальной природе заболевания показано лечение антибиотиками, активными в отношении грамположительных бактерий из рода стафилококков. Также врач подберет подходящие антисептики для полоскания рта. К общим рекомендациям относят коррекцию образа жизни, чтобы обеспечить увлажнение и стимуляцию повышенного слюноотделения. Помогут следующие меры:
- теплые компрессы;
- мягкий массаж воспаленной железы;
- тщательная гигиена полости рта;
- употребление лимонного сока, кислых жевательных конфет и других продуктов, стимулирующих выработку слюны.
При лечении сиалоаденита специалист может порекомендовать рассасывать кусочек лимона или другого кислого продукта.
При неэффективности мер и наличии показаний может быть выполнено хирургическое вмешательство. Иногда показана поверхностная паротидэктомия – иссечение подчелюстной железы. Однако это крайняя мера, врач постарается сохранить собственные ткани и справиться с воспалением без хирургического вмешательства.
Возможные осложнения
Заболевание не несет в себе серьезной опасности для здоровья и жизни, но существенно ухудшает общее состояние и может стать причиной осложнений при отсутствии своевременного подходящего лечения. К основным последствиям относят:
- распространение гнойного процесса и формирование воспалительных заболеваний полости рта;
- присоединение вторичной инфекции;
- паротит;
- тромбофлебит;
- медиастинит – воспаление средостения;
- склеивание стенок слюнной железы, что приводит к полной неработоспособности и необходимости удаления;
- сепсис с поражением слизистых оболочек жизненно важных органов и др.
Именно поэтому и взрослым, и детям важно своевременно обратиться к стоматологу и пройти курс лечения.
Особенности профилактики
Чтобы предупредить сиалоаденит, важно отказаться от курения, придерживаться здорового образа жизни, своевременно санировать полость рта. Лечением общих инфекций и воспалительных заболеваний полости рта должны заниматься только квалифицированные специалисты.
Источник
Хронический сиаладенит – это вялотекущее воспаление слюнной железы, для которого характерно чередование периодов обострений и ремиссий. Во время скрытой фазы хронического сиаладенита жалобы отсутствуют. В период манифестной стадии появляется безболезненная припухлость в проекции пораженной железы, снижается саливация, периодически возникает чувство тяжести и болезненности, присутствует неприятный привкус во рту. Диагностика хронического сиаладенита включает сбор жалоб, клинический осмотр, дополнительные методы исследования. Лечение хронического сиаладенита направлено на купирование воспаления, нормализацию саливации, предотвращение развития дегенеративных изменений.
Общие сведения
Хронический сиаладенит – воспалительное заболевание слюнной железы, которое протекает со стертой симптоматикой и приводит к необратимым деструктивным изменениям, сопровождается снижением секреторной активности. По локализации патологического очага чаще всего выявляют хронический паротит (у детей хронический сиаладенит приушной слюнной железы диагностируют в 90% случаев), субмаксиллит встречается у 3% пациентов. Паренхиматозной формой хронического сиаладенита болеют преимущественно женщины, тогда как интерстициальный сиаладенит чаще обнаруживают у мужчин.
Наиболее высокий процент больных сиалодохитом (протоковым сиаладенитом) выявляют среди людей пожилого возраста. В большинстве случаев причиной хронического сиаладенита является неспецифическая микрофлора полости рта. Туберкулезные и актиномикотические поражения встречаются крайне редко. В 44% случаев диагностируют односторонний хронический сиаладенит, у 56% пациентов обнаруживают признаки двустороннего воспалительного процесса.
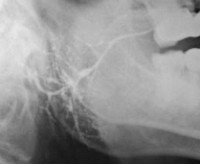
Хронический сиаладенит
Причины
Паренхиматозный хронический сиаладенит возникает на фоне врожденной патологии протоков слюнной железы. В результате этого развиваются застойные процессы, наблюдается ретенция продуцируемого железой секрета. Таким образом, создаются благоприятные условия для инфицирования клеток паренхимы неспецифической микрофлорой полости рта дуктогенным путем.
Этиология интерстициального хронического сиаладенита изучена не до конца. Ученые предполагают, что в основе заболевания лежат нарушения метаболизма. Сиалодохит возникает в результате травм, врожденной эктазии протоков, а также вследствие компрессии устья выводного протока опухолью, увеличенными лимфоузлами. Предрасполагающими факторами в развитии хронического сиаладенита являются общесоматические заболевания (болезни дыхательной системы, органов пищеварения, желез эндокринной секреции).
Патанатомия
Микроскопически при паренхиматозной форме хронического сиаладенита обнаруживают отечность и разрастание кровеносных сосудов различного калибра в междольковых зонах. Вокруг расширенных дистальных отделов выводных протоков сосредотачиваются клетки воспалительного инфильтрата. Местами отмечается развитие грубой соединительной ткани в виде узких тяжей. Ацинусы образованы цилиндрическими эпителиальными клетками, цитоплазма которых вакуолизирована, ядра гиперхромные.
При интерстициальном хроническом сиаладените выявляют отечную соединительную ткань. В междольковых участках наблюдается разрастание и дилатация кровеносных сосудов. В других отделах железы наряду с тяжами фиброзной ткани обнаруживают скопления лимфоцитов и гистиоцитов. Паренхима представлена лимфоидными клетками.
Классификация
В клинической стоматологии различают три формы хронического сиаладенита:
- Паренхиматозный хронический сиаладенит. Характеризуется вовлечением в патологический процесс клеток паренхимы. Наиболее часто диагностируют хроническое паренхиматозное воспаление приушной слюнной железы.
- Интерстициальный хронический сиаладенит. Протекает с поражением междолькового пространства. Чаще всего выявляют интерстициальный субмаксиллит (воспаление поднижнечелюстной железы). Болеют преимущественно мужчины.
- Протоковый хронический сиаладенит. Возникает в результате травм, врожденной патологии выводных протоков. Заболевание чаще встречается в пожилом возрасте.
Симптомы хронического сиаладенита
Паренхиматозная форма
При паренхиматозной форме хронического сиаладенита в первые дни развития заболевания пациенты не предъявляют жалоб. При внешнеротовом осмотре лицо у больного симметричное, кожные покровы в цвете не изменены. Открывание рта свободное. Пораженная слюнная железа в размерах не увеличена. Саливация в норме.
При прогрессировании патологии пациенты указывают на появление ощущения тяжести, припухание воспаленной железы, наличие неприятного привкуса во рту. При этом количество продуцируемого секрета снижается. При отсутствии должного лечения хронического сиаладенита пораженная железа увеличивается в размерах, поверхность ее становится неровной, бугристой. Основные жалобы сводятся к ощущению сухости во рту. Периодически возникает болезненность.
Интерстициальная форма
При интерстициальной форме хронического сиаладенита пациентов беспокоит незначительная болезненность в участке воспаленной железы. При этом в начальной фазе заболевания признаков секреторной недостаточности не наблюдается. При прогрессировании воспалительного процесса железа увеличивается в размерах, ощущение болезненности становится все более выраженным. Иногда при интерстициальном хроническом сиаладените пациенты указывают на снижение слуха. При пальпаторном исследовании обнаруживают увеличенную воспаленную железу тестоватой консистенции с гладкой или бугристой поверхностью. Секреторная функция нарушена.
Пртоковый сиаладенит
При протоковом хроническом сиаладените чувство распирания возникает после употребления острых, пряных продуктов. Через некоторое время болезненность проходит. Из протока выделяется застойная слюна, присутствует неприятный солоноватый привкус во рту. При обследовании выявляют валикообразное утолщение по ходу выводного протока воспаленной железы. При надавливании на припухлость из устья выделяется обильное количество мутной слюны с примесью фибринозных включений.
Диагностика
Диагностика хронического сиаладенита сводится к сбору жалоб, составлению анамнеза заболевания, клиническому осмотру и проведению дополнительных методов исследования, включающих сиалометрию, сиалографию, цитологический анализ продуцируемого секрета:
- Объективные данные. В начальной фазе развития внешнеротовые признаки заболевания отсутствуют: лицо у пациентов симметричное, кожные покровы в цвете не изменены, пораженная железа не увеличена в размерах. При внутриротовом обследовании устье выводного протока без признаков патологических изменений, слюна выделяется прозрачная. Секреторная функция не нарушена. При прогрессировании хронического сиаладенита отмечается появление безболезненной припухлости в участке воспаленной слюнной железы, поверхность которой становится бугристой. Наблюдается гипосаливация. При протоковом хроническом сиаладените врач-стоматолог обнаруживает утолщение по ходу выводного протока. После массирования уплотнения выделяется слюна застойного характера, припухлость исчезает. Для поздней фазы протокового хронического сиаладенита характерно неравномерное утолщение железы.
- Цитологический анализ. При цитологическом исследовании секрета в стадии начальных проявлений и в период ремиссии заболевания выявляют незначительное количество слизи, присутствуют скопления лимфоцитов, а также клетки плоского и цилиндрического эпителия. Во время обострения хронического сиаладенита в секрете повышается содержание слизи, увеличивается число нейтрофилов, бокаловидных клеток.
- Ренгенография слюнных желез. При проведении сиалометрического анализа снижение саливации наблюдается во время фазы выраженных проявлений. При паренхиматозной форме с помощью сиалографии выявляют небольшие полости, заполненные контрастным веществом, просвет протоков сужен, контуры прослеживаются хорошо, паренхима не определяется. В случае интерстициального сиаладенита обнаруживают суженные протоки с неровными контурами. Паренхима железы не прослеживается. При сиалодохите устанавливается значительное расширение основного протока. В поздней фазе заболевания выявляют увеличенные в диаметре мелкие протоки.
Хронический сиаладенит дифференцируют с острым сиаладенитом бактериальной и вирусной этиологии, доброкачественными и злокачественными новообразованиями железистой ткани, псевдопаротитом Герценберга, сиаладенозами. Пациента обследует стоматолог-хирург.
Лечение хронического сиаладенита
Консервативная терапия
Лечение хронического сиаладенита направлено на купирование воспалительного процесса, нормализацию саливации, предотвращение развития дегенеративных изменений в паренхиме и строме пораженной железы. В период манифестной фазы терапия хронического сиаладенита сводится к назначению антибактериальных и противовоспалительных лекарственных средств. Протеолитические ферменты вместе с антибиотиками вводят также местно дуктогенным путем (через выводной проток).
Для стимуляции саливации эффективны блокады звездчатого ганглия. С целью снижения сенсибилизации используют антигистаминные препараты. Для повышения защитных свойств организма показаны поливитаминные комплексы. Чтобы предотвратить развитие деструктивных изменений в период ремиссии хронического сиаладенита, применяют физиотерапевтические процедуры, а именно – электрофорез калий йодида.
Хирургическое лечение
В случае неэффективности консервативного лечения хронического сиаладенита показано оперативное вмешательство. При возникновении абсцессов осуществляют их вскрытие и дренирование. При обострении сиалодохита выполняют внутриротовой разрез протока, назначают полоскания растворами на основе лекарственных трав. В зависимости от площади поражения может производиться частичная или полная резекция железы.
Прогноз
При выявлении хронического сиаладенита прогноз в 50% случаев благоприятный. Своевременная диагностика и комплексное лечение заболевания приводят к выздоровлению. Если причиной воспалительного процесса является врожденная патология выводных протоков, даже при отсутствии жалоб пациент после клинического излечения находится на диспансерном учете.
Источник
По клиническому течению воспаление околоушной слюнной железы, или паротит, разделяют на острый, хронический и обострение хронической формы.
По этиологическому фактору:
- инфекционные
- нейроэндокринные
По характеру инфекции:
- банальные неспецифические
- специфические
Острый эпидемический паротит
Эпидемический паротит – инфекционное заболевание, возбудителем является фильтрующий вирус. Чаще всего возникает в детском возрасте.

Симптомы эпидемического паротита
Зачастую в продромальном периоде первым симптомом эпидемического паротита является стоматит. Затем появляется припухлость железы, болезненность, оттопыривание мочки уха, снижение саливации, температура до 39 С. Лихорадка длится 5-7 дней.

Пациент может жаловаться на усиление болезненности при жевании, открывании рта, на появление сухости полости рта. В полости рта можно увидеть отек и гиперемию слизистой оболочки зева и вокруг отверстия выводного протока. Припухлость железы удерживается в течение 2-4 недель.

Острый эпидемический паротит может сопровождаться поражением нервной системы (менингит, менингоэнцефалит, неврит), пищеварительной системы (диспепсия), сердечно-сосудистой (боль в области сердца, одышка), органов зрения, слуха.
Дифференциальная диагностика эпидемического паротита
Дифференциальную диагностику эпидемического паротита проводят с ложным паротитом, паренхиматозным паротитом, болезнью Микулича.
Ложный паротит представляет собой односторонний острый серозный лимфаденит внутрижелезистых лимфоузлов околоушной области. Развивается как осложнение затрудненного прорезывания третьих моляров. При этом заболевании слюноотделение остается в норме.

Паренхиматозный паротит характеризуется длительным хроническим течением с периодами обострения.
При болезни Микулича поражаются все слюнные и слезные железы.
Лечение эпидемического паротита
Лечение эпидемического паротита направлено на устранение симптомов и предупреждение осложнений, так как специфической терапии на данный момент нет. Больным назначается постельный режим на 7-15 дней, пюреобразное питание, согревающие компрессы, полоскания полости рта антисептиками. Назначают антибиотики в профилактических целях.
При нагноении проводят хирургическое лечение. Разрезы производят по направлению ветвей лицевого нерва, рассекают скальпелем кожу и подкожно жировую клетчатку, кровоостанавливающим зажимом расслаивают капсулу и железу. Рану и выводной проток промывают антибиотиками.

Профилактика эпидемического паротита
Профилактика эпидемического паротита заключается в изоляции пациента на время болезни и 14 дней после исчезновения всех симптомов.
Также проводится вакцинация паротитно-коревой и паротитной живой вакциной. Входит в обязательный календарь прививок. Вакцинацию проводят в 12 месяцев и ревакцинируют в 6 лет.
Острый неэпидемический паротит
Острый неэпидемический паротит- воспаление околоушной железы в результате нарушенного слюноотделения по причине общих и местных факторов.
Причины неэпидемического паротита
Причинами неэпидемического паротита, как уже говорилось ранее, являются общие и местные факторы.
К общим факторам относят инфекционные заболевания, истощение организма, хирургические вмешательства. Местные факторы: воспаление СОПР, инородное тело в выводном протоке железы, лимфаденит, отит, гайморит.
Клиника неэпидемического паротита
Клиника неэпидемического паротита довольно яркая. Пациент жалуется на наличие боли и припухлости чаще в области одной железы. Температура тела выше 39 С. Затем отекает вся околоушная область, оттопыривается мочка уха, появляется затруднение глотания и дыхания, а вслед за этим появляется ксеростомия. Из-за отека сглаживается кожа в области наружного уха, сдавливается слуховой проход, снижается слух. При массировании железы появляется мутный или гнойный экссудат. Воспаление нарастает 3-4дня, затем острые воспалительные реакции спадают, в области железы долгое время сохраняется уплотнение.

Различают 3 формы острых неэпидемических паротитов: катаральную, гнойную, гангренозную.
Гнойная форма характеризуется интенсивной рвущей болью. Это происходит по причине скопления гноя, образующегося из распада железистой ткани, под капсулой железы. Со временем может образоваться свищ в наружном слуховом проходе, далее распространяться в окологлоточное пространство с образованием окологлоточной флегмоны, вплоть до медиастинита.
Для гангренозной формы характерен обширный некроз такни и развитие медиастинита, тромбозов, флебитов, сепсиса.
Лечение неэпидемического паротита
Лечение неэпидемического паротита на начальной стадии консервативное. Назначают щадящую диету, УВЧ, сухое тепло и компрессы на основе димексида, противовоспалительных средств, антибиотиков. Показаны сульфаниламидные препараты внутримышечно и антибиотико-новокаиновые блокады подкожно и со стороны полости рта по ходу выводного протока.
При тяжелом состоянии назначают антибиотики каждые 3 часа. Также хороший эффект дают промывания выводных протоков химотрипсином. При гнойной форме лечение хирургическое. Делают один разрез по углу челюсти, расслаивают ПЖК, околоушно-жевательную фасцию, а второй разрез по краю скуловой дуги и ставят дренаж.
Профилактика неэпидемического паротита
Профилактика неэпидемического паротита включает в себя хорошую гигиену полости рта, назначение слюногонных средств в случае ксеростомии и дезинфицирующих средств, которые выделяются через слюнные железы (фенилсалицилат, гексаметилентетрамин).
Хронический паротит
Острый паротит редко хронизируется, поэтому хронический паротит чаще возникает как первичное заболевание.
Хронические паротиты классифицируются на 2 группы: паренхиматозные и интерстициальные.
Хронический паренхиматозный паротит
Хронический паренхиматозный паротит нередко протекает бессимптомно. Однако клиника бывает разнообразной. Пациенты могут жаловаться на припухлость, боль в области железы, вкус гноя во рту. Заболевание длится долго, периодически обостряясь. Чаще поражается одна железа.
Объективно можем увидеть припухлость железы с четкими контурами. Пальпация безболезненная, железа плотная, поверхность бугристая. При массаже железы – слюна с гноем.
Диагностика
Для диагностики проводят контрастную сиалограмму. На сиалограмме можно увидеть деформацию и/или некроз протоков 2-4 порядка и паренхимы железы – на снимке полости, заполненные контрастным веществом. При прогрессировании заболевания полости сливаются, увеличиваются участки некроза вплоть до замещения железистой ткани фиброзной.
Радиосиалографический метод позволяет выявить стадию заболевания. На начальной стадии наблюдается быстрое накопление радиоактивности. В стадии выраженных признаков – медленное накопление. В поздней стадии радиоактивность низкая.
Также применяют цитологический метод диагностики пунктата и секрета железы.
Лечение хронического паренхиматозного паротита
Лечение хронического паренхиматозного паротита представляет трудности из-за неспособности погибших тканей железы регенерировать. Поэтому задача стоматолога заключается в купировании заболевания.
Железу бужируют глазными зондами и каждый день промывают растворами антибиотиков и массируют, освобождая от раствора и гноя до появления чистой слюны. Также протоки можно промывать химотрипсином, раствором калия йодида. Показаны новокаиновые блокады, рентгенотерапия.
При частых рецидивах проводят погашение функции железы трехкратной инстилляцией этилового спирта с нарастающей концентрацией 60-80-96.
Хирургическое лечение: паротидэктомия, экстирпация околоушного протока+денервация ушно-височного нерва.
Хронический интерстициальный паротит
Хронический интерстициальный паротит составляет 10% хронических форм паротита. Заболевание характеризуется разрастанием междольковой соединительной ткани без некроза паренхимы.
Клиника
Пациенты жалуются на припухлость в области железы, периодическое покалывание и боль. Чаще поражаются 2 железы.
Объективно кожные покровы не изменены, пальпация безболезненная, железа мягкая. Слюна чистая, но наблюдается гипосаливация, функция железы снижена. При прогрессировании заболевания слюноотделение прекращается, происходит слущивание эпителия выводных протоков.

На сиалографии определяется сужение протоков, их контуры четкие.
Лечение проводят рентгенотерапией – 0,6-0,9 Гр каждые 2-3 дня. Также назначают пирогенал (противосклеротическое действие) и галантамин (улучшение функции железы).
Источник
