Ингаляции при воспалении пазух

Ингаляции – один из эффективных методов физиотерапии, который применяется для лечения заболевания ЛОР-органов, в том числе и гайморита. Такой способ лечения поможет избавиться от заболевания быстрее, чем при использовании различных лекарственных средств. Для достижение положительного эффекта лечение должно проводиться в комплексе.
Причины и признаки недуга

Как правило, причиной гайморита является бактериальная инфекция
Под гайморитом принято понимать воспаление гайморовой пазухи. В воспалительный процесс втягивается одна или две верхнечелюстные пазухи. Развитие гайморита обусловлено закупоркой выходного отверстия пазухи, в результате чего наблюдается воспаление и скопление гнойного содержимого.
Чаще всего гайморит развивается на фоне инфекционных заболеваний: ОРЗ, ОРВИ, грипп. Инфекция может распространяться из пораженных зубов. Нередко гайморит имеет аллергическую природу. Заболевание может перейти в хроническую форму, если вовремя не начать лечение. Хроническая форма характеризуется длительным гнойным воспалением верхнечелюстных пазух.
Симптомы острого гайморита имеют сходство с признаками ОРВИ и ОРЗ. Вначале возникает озноб, повышается температура тела, наблюдается заложенность носа, насморк, чихание. Далее к этим симптомам добавляются другие:
- Боль в лице с правой и левой стороны под глазами.
- Покраснение век.
- Гнойные выделения.
- Нарушение обоняния.
Боль при гайморите носит ноющий характер и обычно усиливается к вечеру. Возникновение данного симптома обусловлено скоплением в пазухах большого количество гноя, который давит на стенки. Нередко боль может отдавать в виски и в голову, а при наклоне головы вниз болевой синдром усиливается.
Действие ингаляций на гайморовые пазухи

При ингаляциях лекарственные средства проникают в сами гайморовые пазухи
Ингаляции очень эффективны при гайморите. Проведение данной терапии помогает добиться следующих положительных результатов:
- Разжижение слизи и выведение гнойного содержимого из пазух.
- Облегчение дыхания.
- Иммуномодулирующее действие.
- Препятствует развитию осложнений.
- Достигается выраженное противовоспалительное действие.
- Ускоряет регенерацию эпителия.
- Купирует выраженную заложенность носа.
Действующее вещество попадает непосредственно на слизистую оболочку и в пазухи носа. Это достигается благодаря капельному микроорошению гайморовых пазух.
Небулайзеры для проведения ингаляции просты в использовании и проводить процедуры можно как взрослым, так и детям.
Наиболее эффективны ингаляции при поражении верхнечелюстных пазух носа на начальной стадии при совмещении с другими процедурами: промывание и др.
Лучшие лекарства для ингаляций
Лечение гайморита ингаляциями предполагает использование иммуностимуляторов, сосудосуживающих средств, антибиотиков противовоспалительных и гормональных препаратов. Также возможно использование десенсибилизирующих средств, которые помогают уменьшить отек и вывести патологический секрет.
Подробнее о том, как правильно делать ингаляции можно узнать из видео:
Какие препараты лучше использовать:
- Противовоспалительное действие оказывают лекарства растительного происхождения: Ротокан, Прополис, Малавит, Эвкалипт.
- Лучшим выбором антисептических препаратов для лечения гайморита станут такие средства, как Мирамистин, Фурацилин.
- Из антибиотиков местного действия при гайморите используют: Гентамицин, Тобрамицин, Биопарокс, Изофра. Повысить защитные силы организма можно с помощью Интерферона и Дерината.
- Эффективны при гайморите комбинированные препараты, оказывающие комплексное воздействие на слизистую носа: Ринофлуимуцил, Полидекса и др.
- Гайморит аллергической природы устраняется с помощью гормональных и антигистаминных препаратов. Рекомендовано применение таких средств при сильной отечности. Врач может назначить для проведения ингаляций Дексаметазон, Кромогексал.
Все лекарственные препараты разводятся с физраствором. Дозировку лекарственного средства обычно назначает врач, а также количество процедур. Некоторые препараты имеют противопоказания и могут негативно отразиться на состоянии больного.
Какие средства нельзя использовать для ингаляции?
Разводить лекарства дистиллированной водой запрещено!
Категорически запрещено применять для проведения ингаляции муколитические средства. Данная группа препаратов способствует усиленному отделению слизи, которая может попасть в бронхи и привести к развитию бронхита.
При назначении антибиотика для ингаляционной терапии нельзя их заменять на другие. Это должен назначать только врач.
Если кроме ингаляции врач назначил прием антибиотика внутрь, то нельзя заменять его ингаляцией. Внутривенное введение антибиотика позволяет уничтожить патогенного возбудителя в системном кровотоке.
Нежелательно проведение ингаляции с использованием отваров трав. Гайморит может осложниться аллергическом процессом, а следовательно развитие аллергической реакции в виде отека, удушья, крапивницы.
При использовании небулайзера для лечения гайморита нельзя использовать соки лекарственных трав, масляные растворы.
Гормональные препараты, оказывающие системное воздействие на организм, а также Папаверин и Эуфиллин применять запрещается.
Правила проведения ингаляции небулайзером

При гайморите рекомендуется проводить назальную ингаляцию
Для проведения ингаляции необходимо приобрести лекарственное средство, которое предназначено специально для ингаляционной терапии. Средство разводят с физраствором в пропорции 1:2.
Чтобы процедура была эффективной рекомендуется придерживаться определенных правил, а именно:
- Процедура не проводится при высокой температуре тела.
- Нельзя проводить ингаляции сразу после прием пищи и принимать пищу сразу после нее.
- Желательно отказаться от курения или сделать паузу на час.
- После ингаляции нельзя выходить на улицу в холодную погоду.
Это основные рекомендации, которые необходимо придерживаться для получения эффективного результата. Перед процедурой нужно тщательно высморкаться и закапать сосудосуживающие капли, чтобы нос дышал и лекарственное средство равномерно распределилось по дыхательным путям.
Можно в прибор влить 5 капель сосудосуживающего средства и 3 мл физраствора. Делают ингаляцию с использованием сосудосуживающего препарата, а затем можно переходить к ингалированию антибиотиком или другим средством.
Процедура выполняется в положении сидя.
Следует наложить маску на лицо и вдыхать пар носом. Если появился кашель, то следует остановить процедуру и только после его прекращения вновь приниматься за процедуру.
Ингаляция должна проводиться не менее 15 минут, пока раствор полностью не распылится. Для детей дозировка подбирается исходя из возраста ребенка. Длительность процедуры не должна превышать 7-10 минут. Оптимальное количество проведение процедур в сутки не более 5 раз. При правильном проведении процедуры в течение недели можно избавиться от симптомов гайморита и избежать серьезных осложнений.
Противопоказания к проведению процедуры

Нельзя делать ингаляции при частых носовых кровотечениях!
Ингаляции имеют противопоказания и в некоторых случаях нельзя проводить процедуру. Ингаляционная терапия запрещена в следующих случаях:
- Повышение температуры тела.
- Гнойное воспаление в пазухе.
- Наличие кисты или абсцесса в пазухе.
- Патологии сердца и сосудов (сердечная недостаточность, нарушение ритма, перенесенный инсульт и инфаркт миокарда).
- Пневмоторакс.
- Буллезная эмфизема.
Не рекомендуется проводить процедуру при обострении аллергического заболевания. Это может усугубить течение заболевания и спровоцировать появления носового кровотечения. Если у человека наблюдаются подобные патологии, то проведение ингаляций запрещено.
Источник
Гайморит – воспаление слизистой оболочки верхнечелюстных (гайморовых) пазух. Заболевание сопровождается неприятными симптомами и опасно тяжелыми осложнениями. В большинстве случаев лечение гайморита осуществляется в домашних условиях, однако, чтобы избавиться от него быстро и навсегда, схему лечения должен подобрать врач с учетом вида возбудителя и состояния пациента.
Основные формы и симптомы
Напомним, что полость носа сообщается с другими полостями (синусами), расположенными в костях лицевого черепа. Это пазухи верхней челюсти, лобной и клиновидной костей, ячейки решетчатого лабиринта. Гайморит – самая распространенная разновидность синуситов. В основе патологии – воспаление слизистой оболочки пазух, которые проецируются по обеим сторонам от наружного носа.
Что вызывает заболевание и каковы его симптомы?
- Вирусная форма считается наиболее легкой. Бытует мнение, что гайморит – это осложнение насморка. На самом деле болезнь начинается, как правило, уже тогда, когда вирус поражает слизистую оболочку полости носа, практически сразу попадая в гайморовы пазухи. При хорошем иммунитете и использовании простейших средств терапии вирусный гайморит, как симптом простуды, купируется за 3-5 дней. Для данной формы заболевания характерны: прозрачные жидкие выделения из носа, заложенность носа, возможно повышение температуры.
- При бактериальном гайморите назальные выделения густые, желто-зеленого оттенка, могут возникать распирающие боли в области носа, возможен отек нижнего века на стороне пораженной пазухи. Головная боль усиливается при опускании головы или резких движениях. Температура не ниже 38 ⁰С, выражены симптомы интоксикации организма: общее недомогание, слабость, боли в суставах и мышцах.
- Аллергический гайморит обусловлен отеком слизистой оболочки, выстилающей гайморовы пазухи, в результате воздействия аллергена. Как правило, поражены обе пазухи, выделения прозрачные, жидкие, характерны частое чихание и отсутствие признаков интоксикации. Иногда отмечается сезонный характер заболевания.
Лечение
В большинстве случаев лечение гайморита осуществляется в домашних условиях, однако визит к доктору обязателен. Сбор анамнеза, осмотр, лабораторные и инструментальные исследования позволят врачу установить причину болезни и определить оптимальный комплекс лечебных мероприятий.
Медикаментозная терапия
Если установлена бактериальная природа заболевания, без антибиотиков не обойтись. Применяются препараты пенициллинового ряда, макролиды, цефалоспорины, фторхинолоны. Лечение гайморита дома предусматривает четкое соблюдение предписанной врачом схемы приема препарата. Это обеспечит полное уничтожение возбудителя и предотвратит хроническую форму болезни. При аллергическом гайморите применяют антигистаминные препараты системного действия (Кларитин, Зиртек, Тавегил). Кроме того, применяют следующие препараты:
- Местные сосудосуживающие средства временно снимают отек и обеспечивают адекватный отток из околоносовых пазух. Срок их использования без вреда для слизистой оболочки – не более недели.
- Болевой синдром купируют такие средства, как Парацетамол, Ибупрофен, которые к тому же обладают противовоспалительным эффектом.
Если консервативное лечение не помогает, встает вопрос о проколе (пункции). Процедура производится в условиях клиники, необходима для уточнения вида возбудителя и эвакуации содержимого из верхнечелюстной пазухи с проведением лечебных манипуляций.
Домашние и народные средства
Говоря о том, как лечить гайморит в домашних условиях, стоит упомянуть о возможностях нетрадиционной медицины (ингаляции, промывание носа, мази, аппликации). Вкупе с медикаментами они помогут в более сжатые сроки избавиться от симптомов инфекционного гайморита.
Паровые ингаляции улучшают кровообращение в очаге воспаления, разжижают скопления слизи, способствуют притоку лекарств из крови. Однако при остром гайморите и особенно его гнойной форме прогревание опасно, поскольку может спровоцировать генерализацию инфекционного процесса. Перед процедурой необходимо проконсультироваться с лечащим врачом.
Дышать следует носом над емкостью с отваром лекарственных трав (лавровый лист, шалфей, ромашка, череда, чистотел, календула). Во вскипевшую воду можно добавить спиртовую настойку прополиса из расчета 1 чайная ложка на 0,5 литра жидкости, а также несколько капель йода. Еще один вариант – носовое дыхание над свежесваренным картофелем. Ингаляционные процедуры проводятся в течение 10-15 минут, ежедневно, на протяжении недели.
Сухое тепло на область проекции гайморовых пазух также требует согласования со специалистом. В качестве источника тепла используют:
- крупную поваренную соль, разогретую на сковородке и помещенную в хлопчатобумажный мешочек;
- сваренное вкрутую куриное яйцо, завернутое в плотную салфетку;
- синюю лампу.
Промывание носа – базовая процедура при лечении гайморита в домашних условиях, она облегчает симптомы болезни и подготавливает слизистую к воздействию лекарственных препаратов. Для приготовления растворов используется морская соль (0,5-1 чайная ложка на стакан теплой воды), фурацилин (2 таблетки), отвары лекарственных трав (ромашка, чистотел, шалфей). Процедуру можно проводить до 10 раз в сутки.
Растворы Аквалор для промывания носа
Продукты данного бренда – это готовые к применению растворы, полученные путем переработки натуральной морской воды. Они помещены в герметичные баллоны с удобными насадками, не содержат искусственных добавок, подходят для лечения гайморита при беременности , аллергической патологии и в раннем детском возрасте.
Гипертонический раствор Аквалор Форте вытягивает излишки жидкости из межклеточного пространства слизистой оболочки, что помогает снизить отек мягких тканей. Аналогичным эффектом обладает Аквалор Экстра Форте, который, помимо морской воды, содержит экстракты природных антисептиков – ромашки и алоэ. Все растворы способствуют размягчению корочек и растворению гнойно-слизистых пробок в околоносовых пазухах, а также обеспечивают восстановление слизистой оболочки.
При лечении аллергического гайморита рекомендуется использовать Аквалор Форте для снятия отека и изотонический Аквалор Софт для регулярного очищения слизистых от аллергенов.
Для лечения гайморита у детей , после согласования с педиатром, можно использовать все продукты Аквалор, разрешенные в данном конкретном возрасте пациентов.
Источник
Статьи
Опубликовано в журнале:
«МЕДИЦИНСКИЙ СОВЕТ»; № 3; 2014; стр. 30-33.
Н.Л. Кунельская, д.м.н., профессор, А.Б. Туровский, д.м.н., Г.Н. Изотова, к.б.н., Ю.В. Талалайко, км.н., О.А. Киселева,
ГБУЗ «Московский научно-практический Центр оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения г. Москвы
В статье приведены результаты изучения эффективности и безопасности ингаляционного применения препарата Флуимуцил-антибиотик ИТ при лечении острого катарального синусита в сочетании с сопутствующими катаральными явлениями со стороны других отделов верхних дыхательных путей.
Ключевые слова: острый синусит, мукоактивные средства, выраженность клинических симптомов, ингаляционный комбинированный препарат, Флуимуцил-антибиотик ИТ
Воспалительные заболевания околоносовых пазух (ОНП) являются одной из самых актуальных проблем современной оториноларингологии [2]. Среди больных, находящихся на лечении в оториноларингологических стационарах, от 15 до 36% составляют пациенты, страдающие заболеваниями ОНП [5, 6]. В амбулаторной практике доля пациентов с синуситами приблизительно такая же. Следует отметить, что среди амбулаторных пациентов с острыми воспалительными заболеваниями ОНП больные с синуситами легкого и среднетяжелого течения составляют подавляющее большинство [4]. Основным этиологическим фактором у данной группы больных являются вирусы, поражающие верхние дыхательные пути (ВДП), что объясняет частое сочетание поражения слизистой оболочки носа и ОНП с воспалением других отделов ВДП. Пациенты с острым синуситом (ОС) тяжелого течения и его осложнениями проходят лечение преимущественно в условиях стационара. Этиологическим фактором ОС тяжелой степени в подавляющем большинстве случаев являются бактерии [5, 6].
Диагностика ОС достаточно проста. Больные предъявляют жалобы на субфебрилитет, заложенность носа, выделения из носа слизистого или слизисто-гнойного характера, снижение обоняния, которые указывают на поражение носа и ОНП. Жалобы на неприятные ощущения, першение, дискомфорт или боли в носоглотке и горле, кашель и охриплость характерны для одновременного поражения и других отделов ВДП.
При сборе анамнеза необходимо уточнить длительность наличия указанных жалоб, т. к. по классификации Европейского общества ринологов к ОС необходимо относить синусит продолжительностью до 4 нед. [3]. По отечественным стандартам диагностики диагноз ОС должен быть подтвержден рентгенологически, хотя европейские и американские руководства по диагностике и лечению ОС не требуют этого в легких и среднетяжелых случаях.
Основной задачей врача, особенно врача общей практики или участкового терапевта, при обследовании пациента с ОС является определение тяжести заболевания. Это обусловлено необходимостью лечения тяжелого ОС под контролем оториноларинголога или даже в условиях специализированного ЛОР-стационара [4]. Тревожными жалобами, возможно указывающими на развитие тяжелого ОС или его осложнений, являются выраженная головная или локальная лицевая боль, обильные гнойные выделения из носа, фебрильная лихорадка, отеки мягких тканей лица, нарушения зрения. При выявлении хотя бы одного из указанных симптомов больной должен быть направлен на консультацию оториноларинголога.
Тактика консервативного лечения ОС легкого и среднетяжелого течения существенно отличается. При синусите легкой степени тяжести, а также при его сочетании с катаральным воспалением других отделов ВДП назначение системных антибактериальных препаратов не требуется. Для лечения используются препараты различных групп (деконгестанты, топические глюкокортикостероиды, антисептики, нестероидные противовоспалительные средства (НПВС), топические антибиотики, фитопрепараты, муколитики, мукорегуляторы, а также препараты комбинированного действия), применение которых позволяет достичь положительного результата. В то же время неназначение антибиотиков пациенту с тяжелым острым бактериальным синуситом является ошибкой [3, 5, 6].
Значительное место в лечении ОС легкого и среднетяжелого течения занимает ингаляционная терапия. Учитывая бесконтрольный прием пациентами системных антибиотиков и растущую резистентность, ингаляционная терапия имеет широкие перспективы в комплексной терапии синуситов. При использовании небулайзеров (как наиболее современный класс ингаляторов) исключается возможность системных негативных реакций препаратов, при этом быстро достигаются их максимальные концентрации в очаге инфекции. Спектр ингалируемых препаратов довольно широк, кроме того, возможны комбинации лекарственных препаратов в одной ингаляции. Существуют также уже готовые комбинированные препараты для небулайзерной терапии (к примеру, антибиотик + муколитик).?
Установлено, что лекарственные вещества, находящиеся в дисперсном состоянии, отличаются выраженной химической активностью. Ингаляционное применение препаратов способствует быстрому регрессу симптомов острой воспалительной патологии верхних дыхательных путей.
Среди топических препаратов, применяемых в лечении ОС, выделяют следующие основные группы.
Топические деконгестанты: группа препаратов, преимущественно включающая адреномиметики. Их использование позволяет достичь моментального устранения отека слизистой носа, что, в свою очередь, благотворно влияет на очищение ОНП. Самым существенным недостатком деконгестантов является возможность развития при их длительном применении медикаментозного ринита, который нередко приводит пациента к ринохирургу [4].
Топические глюкокортикостероиды: все современные руководства по диагностике и лечению синусита в качестве дополнительных лекарственных средств рекомендуют применять кортикостероиды для интраназального введения. Целью лечения в этом случае является уменьшение отека слизистой оболочки, т. е. обеспечение эффективного дренирования ОНП. Рациональность их применения при ОС считается доказанной [3, 5].
Мукоактивные средства традиционно делят на три основные группы: муколитики – препараты, влияющие на реологические свойства слизи, в частности протеолитические ферменты (N-ацетилцистеин, трипсин и др.); мукокинетики – средства, ускоряющие мукоцилиарный транспорт; мукорегуляторы – препараты, уменьшающие образование слизи (карбоцистеин, глюкокортикостероиды, ипратропия бромид и др.). Наиболее широко используемым в оториноларингологии является N-ацетилцистеин. Он обладает прямым муколитическим действием – разрывает дисульфидные связи в структуре слизи и таким образом уменьшает ее вязкость. Это оказывает выраженное положительное влияние на очищение пазух и естественное восстановление мукоцилиарного транспорта слизистой оболочки ОНП [2]. Клинически действие препарата выражается в появлении в полости носа у пациента более жидкого, легко удаляющегося отделяемого. Большинство пациентов отмечают уменьшение дискомфорта и тяжести в проекции ОНП уже в первые дни после начала применения N-ацетилцистеина. N-ацетилцистеин обладает выраженной антиоксидантной активностью за счет наличия SH-группы, способной вступать во взаимодействие с окислительными токсинами, а также за счет активации выработки глутатиона – внутриклеточного антиоксиданта. Антиоксидантное действие препарата способствует защите слизистой оболочки от перекисного окисления липидов, уровень которого значительно повышается в очаге гнойного воспаления. Слизистая оболочка, защищенная от перекисного окисления в момент наиболее выраженного воспаления, быстрее восстанавливает свои свойства, что ускоряет процесс выздоровления [2].
В настоящее время исследуется еще одно положительное свойство N-ацетилцистеина – способность разрушать биопленки. Это свойство является чрезвычайно важным в клинической практике. Бактерии, заключенные в биопленку, обретают новые свойства, не характерные для т. н. планктонных культур. В первую очередь это проявляется в повышении антибиотикорезистентности и переходе заболевания в хроническую форму. За счет создания плотного матрикса на поверхности биопленки антибактериальные средства не могут воздействовать внутри биопленки и уничтожить инфекцию (рис. 1).
Рисунок 1. Механизм развития антибиотикорезистентности при образовании биопленок
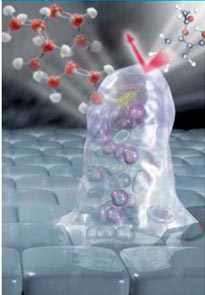
Поэтому прямые муколитики имеют важное значение в терапии хронических ЛОР-болезней. При этом наиболее выраженный эффект достигается именно при местном использовании препарата (пункции или ингаляции). При совместном применении N-ацетилцистеина и антибиотиков эффективность последних значительно возрастает, поскольку в этом случае N-ацетилцистеин является проводником для антибактериального средства к очагу биопленки (рис. 2).
Рисунок 2. Разрушение биопленок при комплексном применении муколитика и антибиотика
Максимальная эффективность в разрушении биопленок достигается при комплексном использовании муколитика и антибиотика
Существует комбинированный препарат муколитика и антибиотика Флуимуцил-антибиотик ИТ, который входит в российские стандарты и рекомендации терапии синуситов и официально резрешен для введения в пазухи [1].
Вышеприведенные данные, а также изучение преимуществ клинического применения ингаляционного применения комбинированного препарата Флуимуцил-антибиотик ИТ стали предпосылкой для проведения нашего исследования.
Целями исследования явились:
- изучение эффективности и безопасности ингаляционного применения препарата Флуимуцил-антибиотик ИТ при лечении острого катарального синусита в сочетании с сопутствующими катаральными явлениями со стороны других отделов ВДП;
- проведение сравнительного анализа эффективности препарата Флуимуцил-антибиотик ИТ и препарата фузафунгин при лечении острого катарального и гнойного синусита с сопутствующими катаральными явлениями со стороны других отделов ВДП.
В исследование были включены 60 пациентов (32 женщины и 28 мужчин) с острым катаральным синуситом легкой или среднетяжелой степени выраженности, подтвержденный результатами рентгенографии или компьютерной томографии ОНП, возникшим на фоне ОРВИ с явлениями катарального воспаления ВДП. Минимальный возраст участников исследования составил 18 лет, максимальный – 58 лет. Средний возраст пациентов, включенных в исследование, составил 39,4 года.
Пациенты были рандомизированы на две группы, сходные по возрастному и половому составу. Средний возраст пациентов в первой (основной) группе составил 41,5, а в контрольной группе – 37,3 года. При проверке по возрастному составу достоверных различий не выявлено.
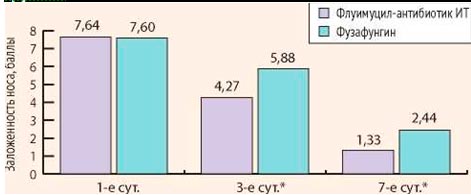
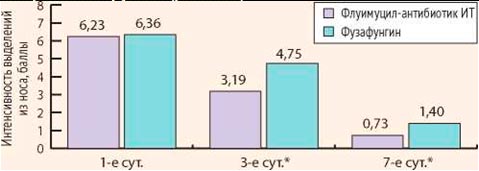
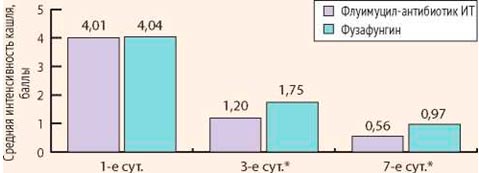
Все больные предъявляли жалобы на заложенность носа, выделения из носа, кашель. Среднее значение выраженности заложенности носа при оценке по визуально-аналоговой шкале в основной группе составило 7,64, в контрольной группе – 7,60. Средний показатель выраженности выделений из носа в основной группе составил 6,23, в контрольной – 6,36. Средняя интенсивность кашля составила 4,01 в основной группе и 4,04 в контрольной группе. Таким образом, достоверных различий по клинической картине заболевания между больными основной и контрольной групп выявлено не было.
Пациенты основной группы (30 человек) получали лечение по следующей схеме: Флуимуцил-антибиотик – ингаляционно 250 мг 2 раза в сутки в течение 5-7 минут (7 дней), Ринонорм – 2 вдоха 2 раза в сутки (5 дней). Для выполнения ингаляции содержимое 1 флакона Флуимуцил-антибиотика ИТ (500 мг) растворяли в 8 мл физиологического раствора, для ингаляции использовали 4 мл полученного раствора. Ингаляции производили с помощью компрессорного ингалятора.
Лечение пациентов контрольной группы (30 человек) проводили по схеме: фузафунгин – 4 дозы (по 2 дозы в каждую половину носа и 2 – в виде ингаляции через рот) 4 раза в сутки в течение 7 дней, Ринонорм – 2 вдоха 2 раза в сутки в течение 5 дней.
Через 3 дня лечения у больных основной группы осложнений и нежелательных эффектов зарегистрировано не было. У больных контрольной группы осложнений не было, однако у 6 пациентов отмечалась умеренная сухость в полости носа и горле. Данные явления носили временный характер сразу после применения препарата и не требовали его отмены или назначения дополнительных лекарственных средств. На 3-й день лечения у всех пациентов обеих групп была отмечена положительная динамика. Выраженность клинических симптомов (заложенность носа, интенсивность выделений из носа и кашля) уменьшились. Среднее значение заложенности носа у пациентов основной группы составила 4,27, а контрольной – 5,88. Интенсивность выделений из носа у больных основной группы составила 3,19, контрольной – 4,75. Средняя интенсивность кашля у пациентов основной группы составила 1,20, контрольной – 1,75. Различия между группами статистически достоверны (р После проведения полного курса лечения (7 дней) у больных основной группы осложнений и нежелательных явлений выявлено не было. В контрольной группе осложнений не выявлено, однако у 9 пациентов отмечался дискомфорт и сухость после применения фузафунгина. У всех больных обеих групп выраженность клинических симптомов (заложенность носа, интенсивность выделений из носа и кашля) уменьшилась. Среднее значение заложенности носа у пациентов основной группы составила 1,33, а контрольной – 2,44. Интенсивность выделений из носа у больных основной группы составила 0,73, контрольной – 1,40. Средняя интенсивность кашля у пациентов основной группы составила 0,56, а контрольной – 0,97. Различия между группами статистически достоверны (р Таким образом, у пациентов обеих групп клинически наступило выздоровление к 7-м суткам исследования. Однако, учитывая достоверные различия выраженности исследуемых симптомов на 3-и и 7-е сутки исследования, положительная динамика клинических симптомов была более выражена у больных основной группы (Флуимуцил-антибиотик ИТ) (рис. 3-5).
Рисунок 3. Динамика заложенности носа при оценке по визуально-аналоговой шкале в основной и контрольной группах
* Различия статистически достоверны (р
Рисунок 4. Динамика интенсивности выделений из носа при оценке по визуально-аналоговой шкале в основной и контрольной группах (p
* Различия статистически достоверны (p
Рисунок 5. Динамика интенсивности кашля при оценке по визуально-аналоговой шкале в основной и контрольной группах (p
* Различия статистически достоверны (p
Статистическую обработку полученных данных проводили с использованием программного обеспечения SPSS 18.0. Аналитическая статистика для количественных переменных выполнялась с помощью критерия Манна – Уитни для определения достоверных различий.
Все пациенты основной группы отметили хорошую переносимость препарата Флуимуцил-антибиотик ИТ. Осложнений и побочных эффектов зарегистрировано не было. В контрольной группе 21 пациент отметил хорошую переносимость фузафунгина (70%), а у 9 пациентов (30%) возникло побочное действие препарата в виде сухости слизистой оболочки полости носа. Указанные побочные явления не требовали отмены препарата или назначения других лекарственных средств для их коррекции. Осложнений зарегистрировано не было.
Полученные результаты позволили нам сделать вывод, что ингаляционное применение препарата Флуимуцил-антибиотик ИТ при остром синусите является эффективной терапией и способствует более быстрому регрессу имптомов сопутствующей острой воспалительной патологии ВДП (острый фарингит, ларингит), заключающемуся в уменьшении гиперемии слизистой оболочки глотки и гортани, а также в снижении интенсивности и продолжительности кашля. Также необходимо отметить высокий уровень безопасности исследуемого препарата, что подтверждается отсутствием нежелательных симптомов при его применении в нашем исследовании.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
