История лечения воспаления легких
Как лечили и как лечат пневмонию сегодня?
Менее двух столетий назад воспаление легких считали очень опасным заболеванием, от которого многие пациенты, несмотря на старания медиков, погибали. Казалось бы, с открытием антибиотиков все должно было измениться к лучшему, но через некоторое время возникло новое препятствие — резистентность… Возбудители пневмонии с каждым десятилетием становятся все более устойчивыми к антибактериальным препаратам.
Первое упоминание о воспалении легких встречается в работах древнего врачевателя Цельса. В 1684г. английский врач и анатом Томас Виллис впервые дал подробное описание основных симптомов этого заболевания: острая лихорадка, кашель и затрудненное дыхание (одышка). Он же предложил рассматривать болезнь как острое заболевание органов дыхания.
В XIX веке клиницисты всего мира приступили к углубленному и научно обоснованному штурму высоты под названием «пневмония». В 1830г. известный английский врач Лаэнком описал аускультативную картину заболевания, что позволило через некоторое время выделить основные формы пневмонии: крупозную, долевую и бронхопневмонию. После открытия рентгеновских лучей стало возможным более точно диагностировать болезнь, врач без труда мог установить локализацию, характер и распространенность воспалительного процесса. Эти открытия легли в основу классификации и диагностики пневмонии, которыми пользуются современные врачи.
В свое время С. Боткин указывал на инфекционную природу пневмонии. Высказывалось предположение об аэрогенном пути передачи инфекции, которое подтвердилось после того, как в конце XIX века были открыты пневмококк, клебсиелла, гемофильная палочка и другие микроорганизмы, вызывающие воспаление легких. Благодаря этим исследованиям, была разработана этиологическая классификация болезни, выделена группа атипичных пневмоний и определена новая стратегия лечения.
Согласно современным представлениям, пневмония — это острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся очаговым поражением легких с внутриальвеолярной экссудацией, сопровождающееся лихорадкой и различной степени интоксикацией.
В настоящее время клиницисты выделяют внебольничную (когда пациент заболевает вне лечебного учреждения), нозокоминальную, или госпитальную (внутригоспитальную), аспирационную пневмонию и пневмонию, диагностируемую у лиц с иммунодефицитными состояниями. Такая классификация не учитывает тяжести заболевания.В зависимости от окружения, в которомразвилась болезнь, выделяют ту илииную пневмонию. Внегоспитальную пневмонию по степени тяжести подразделяютна тяжелую (лечат в условиях стационара) и нетяжелую (лечат амбулаторно). Диагноз подтверждают приаускультативном и рентгенологическом обследовании. В случае необходимости проводят бактериологическое исследование мокроты.
Пульмонологи считают, что при ослабленном иммунитете, чаще после перенесенной вирусной инфекции, бактериальная микрофлора верхних дыхательных путей становится реактивной. Во время аспирации слизью возбудители из носоглотки попадают в легкие и вызывают воспаление. Другие пути внедрения бактерий — гематогенный, аэрозольный — менее актуальны. Из множества микроорганизмов, заселяющих верхние дыхательные пути, только некоторые обладают повышенной вирулентностью и способны вызывать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. К таковым относятся:
- пневмококки/стрептококки (чаще всего являются возбудителями пневмонии, их обнаруживают в 30% случаев заболевания);
- микоплазмы (чаще вызывают заболевание у лиц в возрасте до 35 лет, высеваются у 20–30% лиц с пневмонией);
- хламидии (как и микоплазмы, вызывают заболевание у лиц молодого возраста, в старших возрастных группах данный возбудитель встречается лишь в 1–3% случаев);
- гемофильная палочка (чаще вызывает развитие заболевания у курильщиков и пациентов с хроническим бронхитом, выделяют у 5–18% больных с воспалением легких);
- стафилококки (чаще вызывают развитие пневмонии у лиц пожилого возраста и пациентов с хроническими заболеваниями, встречается в 5% случаев).
Перечисленные возбудители, за исключением стафилококка, как правило, приводят к развитию нетяжелой внебольничной пневмонии, тогда как легионеллы, энтеробактерии, а также стафилококк — к тяжелой форме заболевания, которое проявляется усугублением выраженности симптомов: слабости, лихорадки, кашля, одышки и боли в грудной клетке. При пневмонии, вызванной стрептококком, в разгар болезни может наблюдаться желтушность кожи и склер (гемолиз эритроцитов). Стафилококковая инфекция порой сопровождается развитием энцефалита и миокардита. Воспаление, вызванное гемофильной палочкой, может приобретать затяжное течение и часто приводит к развитию хронических процессов в легких. Однако следует помнить, что почти в 50% случаев установить этиологию заболевания не удается.
Стратегия лечения
С открытием пенициллина началась новая эра в лечении пневмонии. Благодаря антибактериальным препаратам, пневмония крайне редко трансформируется в крупозную форму, при которой воспаление не носит локальный, ограниченный характер. Реже возникают осложнения: плеврит, абсцесс, гангрена легких, а также инфекционно- токсический шок, острая дыхательная и сердечная недостаточность. Смертность вследствие пневмонии значительно снизилась. Но со временем многие антибиотики утратили былую эффективность: возбудители оказались коварнее, чем предполагали врачи, они научились мутировать и приспосабливаться к действию антибактериальных препаратов. Так началась новая страница в истории пневмонии — борьба с резистентностью…
Сегодня при лечении пневмонии к выбору антибиотика подходят дифференцированно — учитывают возраст пациента, тяжесть состояния, наличие сопутствующих заболеваний, условия, в которых проводится лечение (в домашних условиях, в стационаре, в отделении реанимации), предшествующую терапию и т.д. Для лечения внебольничной пневмонии с нетяжелым течением без сопутствующей патологии и других «модифицирующих» факторов препаратами выбора являются аминопенициллины (амоксициллин) и макролиды нового поколения (азитромицин и кларитромицин). Как альтернативный препарат рекомендуют назначать тетрациклин (доксициклин). Для лечения внебольничной пневмонии с нетяжелым течением, сопутствующей патологией и/или другими «модифицирующими» факторами назначают защишенный аминопенициллин (амоксициллин/клавулановая кислота) или цефалоспорины II поколения (цефуроксима аксетил). В качестве альтернативы рекомендуют макролиды (азитромицин и кларитромицин) или фторхинолоны III–IV поколения. При лечении в амбулаторных условиях предпочтение отдают пероральным формам препаратов. Антибактериальную терапию назначает только врач!
На фоне противомикробной терапии показаны муколитические и отхаркивающие средства. После нормализации температуры тела можно проводить физиотерапевтические процедуры (ингаляции, прогревания), массаж и лечебную гимнастику.
Профилактика пневмонии начинается с профилактики гриппа, так как воспаление легких чаще всего является осложнением именно этого заболевания.
Прививки противогриппозной вакциной показаны лицам старше 65 лет, пациентам с сердечно-сосудистой патологией, бронхолегочными заболеваниями и сахарным диабетом, почечной недостаточностью и т.д. Прививки пневмококковой вакциной 1 раз в 5 лет рекомендованы лицам старше 65 лет, более молодым пациентам с застойной сердечной недостаточностью, сахарным диабетом, циррозом печени и больным с иммунологическими нарушениями. Вакцинация пациентов с факторами риска позволит избежать таких серьезных осложнений пневмонии, как менингит, бактериемия и септический шок.
По статистическим данным, около 75% всех назначений антибиотиков приходится на лечение инфекций верхних (отит, синусит, фарингит) и нижних (обострение хронического бронхита, пневмония) дыхательных путей. Среди противомикробных препаратов одними из наиболее эффективных и перспективных являются макролиды. Правда, некоторые из них уже устарели, другие могут вызывать побочные эффекты. Как сориентироваться в этом многообразии препаратов и сделать правильный выбор?
Первые препараты этой группы — эритромицин, а чуть позже спирамицин, олеандомицин, джозамицин — появились в 50–70-е годы ХХ века. Сначала эти антибактериальные средства не пользовались успехом. В то время практически ничего не было известно о внутриклеточных возбудителях (хламидиях, микоплазме и легионелле) и спектр применения макролидов был достаточно узок. Например, эритромицин отличался нестабильностью всасывания в пищеварительном тракте, что не позволяло четко определить режим дозирования препарата. К тому же на фоне применения эритромицина часто развивались побочные эффекты: тошнота, рвота, диарея. Олеандомицин, как выяснилось, не проявлял активности в отношении внутриклеточных возбудителей. Что же касается двух других представителей «ранних» макролидов, то в связи с узким позиционированием они были практически неизвестны большинству врачей.
80–90-е годы XX века ознаменовались расцветом макролидов. После того как была доказана внутриклеточная активность макролидных антибиотиков, стало возможным создание новых средств — более безопасных по сравнению с «ранними». В эти годы родилось целое созвездие новых макролидов: азитромицин, рокситромицин, кларитромицин, диритромицин и др.
Одним из представителей новой группы макролидных препаратов является азитромицин, получивший торговое название Сумамед («Плива», Хорватия). Хорватские ученые Габриэла Кобрехел и Слободан Докич за создание этого препарата были удостоены премии Американской химической ассоциации «Герои химии-2000» — одной из самых престижных. Благодаря ряду уникальных свойств, Сумамед в течение 15 лет применения завоевал поистине всемирное признание.
Источник
Последнее изменение: 2020-12-9
Дата написания: 2015-06-1
Пневмония – это преимущественно инфекционное заболевание легочной ткани. Когда у человека возникает это заболевание, его альвеолы в легких наполняются микроорганизмами, жидкостью, из-за чего нарушается нормальная дыхательная функция.
Диагноз основывается на симптомах острой инфекции дыхательных путей и наличии затемнения при рентгенологическом исследовании органов грудной полости, которое не связанное с какой-либо другой причиной (например, кардиогенный отек легких).

История изучения
Это заболевание было описано еще Гиппократом в IV веке до н. э. Также он описал проведение хирургического дренирования при эмпиеме плевры.
Маймониди (1138-1204 гг.) описал симптомы пневмонии. Это описание было очень похоже на те, которые сейчас дают в современных учебниках.
В 1761 году Ауэнбруггер обосновал методику аускультации легких.
В 1875 году Эдвин Клебс впервые выявил бактерии в дыхательных путях пациента, умершего от пневмонии.
В работах Карла Фриндлендера (1882 г.) и Альберта Френкеля (1884 г.) было идентифицировано две основных бактериальных причины пневмонии – Streptococcus pneumoniae и Klebsiella pneumoniae.
В 1884 году Кристиан Грамм разработал и опубликовал свой метод окраски бактерий, используя который, удалось показать, что причиной заболевания может быть более чем один микроорганизм.
Статистика показывает, что между 1900 и 1937 годами пневмония была одной из основных причин смертности, конкурирую только с туберкулезом. До 1900 года точных данных нет, однако можно предположить, что это заболевание всегда было одной из ведущих причин смерти от начала существования человечества.
Революцию в лечении воспалении легких сделал пенициллин, который в 1928 году из плесени выделил А. Флеминг. Правда, использовать этот антибиотик начали только в 1943 году.
Благодаря развитию медицины, использованию кислородной терапии и пенициллина, с этого времени началось постепенное снижение смертности от болезни.

Причинами развития
- бактерии (Streptococcus pneumoniae,Haemophilus influenza и Mycoplasma pneumonia);
- вирусы (риновирусы, коронавирусы, грипп);
- грибки (чаще у больных с ослабленным иммунитетом);
Симптомы
Больного при наличии воспаления легких могут беспокоить повышение температуры тела, озноб, потливость, боль в грудной клетке, кашель, откашливание мокроты, одышка. У пациентов преклонного возраста все симптомы пневмонии чаще всего не столь выражены, реже наблюдается лихорадка.
При осмотре, врач может обнаружить тахипноэ (частое дыхание), тахикардия (частое сердцебиение), влажные хрипы при аускультации легких, ослабление дыхательных шумов, притупление перкуторного звука.
Диагностические критерии, которые указывают на наличие пневмонии у пациента:
- симптомы острого инфицирования нижних дыхательных путей – кашель в комбинации с одним из следующих признаков: одышка, плевральная боль, мокрота ржавого цвета;
- локальные симптомы при объективном обследовании грудной клетки (влажные хрипы, притупление перкуторного звука, ослабление дыхательных шумов), которых раньше не было;
- один из общих симптомов интоксикации – потливость, озноб, быль в мышцах, температура тела ≥38°С;
- нет другого объяснения выявленной симптоматики.
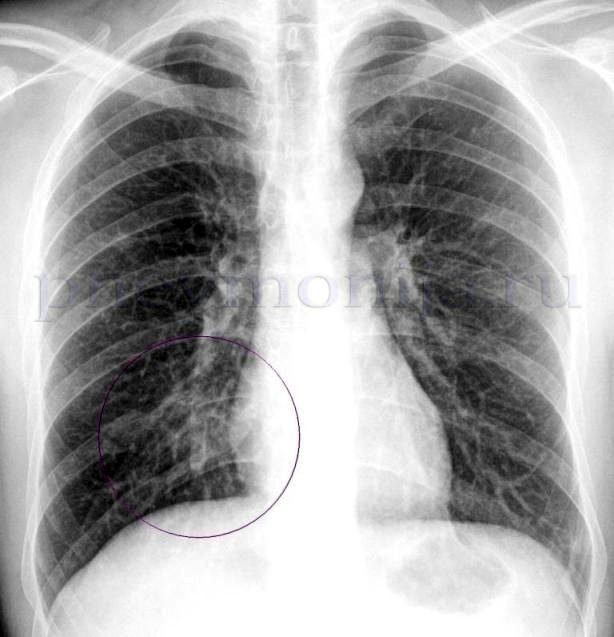 Диагностика
Диагностика
Пациенту с подозрением на пневмонию проводят:
- рентгенографию органов грудной клетки – выявляет затемнение ткани легкого;
- общий анализ крови – выявляют повышенную концентрацию лейкоцитов, ускоренную СОЭ, при сопутствующей выраженной интоксикации — анемию;
- биохимический анализ крови (креатинин, мочевина, электролиты, билирубин, АСТ, АЛТ) – для оценки тяжести заболевания;
- С-реактивный белок и прокальцитонин;
- оценка содержания кислорода в крови (пульсоксиметрия и анализ газов крови)
- посев мокроты для определения возбудителя и его чувствительности к антибиотикам; в тяжелых случаях болезни проводят также посев крови;
В зависимости от ситуации, могут также понадобиться:
- серологические исследования крови при подозрении на вирусную пневмонию;
- бронхоскопия;
- спирография;
- торакоцентез и анализ плевральной жидкости.
Классификация
В современной медицине к классификации заболеваний стараются подходить, обосновываясь на проведении лечения больному. Так же и в случае пневмонии – для ее лечения имеет значение этиологический фактор (какая именно бактерия или вирус вызвал заболевание) и тяжесть заболевания. Поэтому, выделяют следующие:
- Внегоспитальная – возникает в домашних условиях или в первые 48 часов пребывания в стационаре. В этом случае чаще всего возбудителями заболевания являются Streptococcuspneumoniae,Haemophilusinfluenzaи Mycoplasmapneumonia.
- Госпитальная – это воспаление легких, что появилось через 48 часов после госпитализации пациента. Этиологическим фактором в случае возникновения заболевания чаще всего стают микроорганизмы, стойкие к различным антибактериальным средствам. Поэтому лечение таких больных требует назначения более агрессивных препаратов.
- Аспирационная – возникает вследствие попадания в легкие сторонних предметов или веществ. Чаще всего это рвотные массы.
- Пневмония у людей с иммунодефицитом (ВИЧ, онкогематологические заболевания). В этом случае причиной воспаления легких могут быть бактерии, грибки (Pneumocystis jirovecii, Aspergillus fumigatu), вирусы (цитомегаловирус, вирус герпеса) или паразиты (стронгилоидоз), которые у пациентов с нормальным иммунитетом очень редко могут вызывать воспаление легких.
Важное значение для лечения имеет разделение пневмонии за ее тяжестью. Это делают с учетом наличия следующих прогностических критериев:
- спутанность сознания;
- частота дыхания больше 30/мин;
- систолическое АД <90 мм рт.ст., диастолическое <60мм рт.ст.;
- возраст старше 65 лет.
Если у пациента нет ни одного этого фактора – это легкая пневмония и лечение можно проводить в амбулаторных условиях. Если у пациента в наличии 1 или 2 этих фактора – это средней тяжести, и уже нужно рассмотреть необходимость стационарного лечения. При наличии 3 или 4 факторов – воспаление легких считается тяжелым и необходима срочная госпитализация.
Есть и другие, более сложные шкалы для оценки тяжести заболевания. Примером такой является шкала SMART-COP, с помощью которой определяют тяжесть пневмонии у госпитализированных больных:
| Критерий | Оценка в баллах | |
| S (systolic blood pressure) | Систолическое АД < 90 мм рт. ст. | 2 |
| M (multilobar infiltration) | Мультилобарная инфильтрация на рентгенограмме легких | 1 |
| A (albumin) | Уровень альбумина в плазме крови <35 г/л | 1 |
| R (respiratory rate) | Частота дыхания:≤50 лет — ≥ 25/мин>50 лет — ≥ 30/мин | 1 |
| T (tachycardia) | ЧСС ≥ 125 уд/мин | 1 |
| C (confusion) | Нарушения сознания | 1 |
| O (oxygenation) | Оксигенация:PaO2 < 70 мм рт. ст. при возрасте ≤50 лет;< 70 мм рт. ст. при возрасте >50 летили SpO2 < 94% при возрасте ≤50 лет;< 90% при возрасте >50 лет | 2 |
| pH | pH артериальной крови < 7,35 | 2 |
При оценке за этой шкалой в 1-2 балла – лечение проводят в терапевтическом стационаре, в ≥ 3 баллов – в отделении интенсивной терапии.
По этиологическому фактору различают:
- бактериальные;
- вирусные;
- грибковые;
- пневмонии, вызванные простейшими;
- пневмонии, вызванные гельминтами;
- смешанные (бактериально-вирусные).
Осложнения
Легочные:
- плевральный выпот;
- эмпиема плевры;
- абсцесс легких;
- острая дыхательная недостаточность;
- острый респираторный дистресс-синдром.
Внелегочные:
- острое легочное сердце;
- сепсис и септический шок;
- синдром диссеминированного внутрисосудистого свертывания крови.

Лечение пневмонии
Больным советуют отказаться от курения, больше отдыхать и пить много жидкости.
Антибактериальная терапия
Антибактериальные средства – это основа лечения воспаления легких. Назначение антибиотиков основывается на виде пневмонии (внегоспитальная, госпитальная) и ее тяжести.
При легкой внегоспитальной пневмонии лечение проводят амбулаторно, назначают перорально амоксициллин или антибиотик группы макролидов (азитромицин).
При пневмонии средней тяжести лечение проводят в условиях стационара, назначают:
- перорально комбинацию амоксициллина и макролида (азитромицин) или фторхинолон (моксифлоксацин);
- внутривенно ампициллин и макролид (азитромицин) или цефалоспорин (цефуроксим, цефтриаксон) и макролид.
При тяжелой пневмонии назначают:
- в/в амоксициллин с клавулановой кислотой и макролид;
- в/в цефалоспорин (цефуроксим, цефотаксим, цефтриаксон) и макролид.
- в/в фторхинолон (гатифлоксацин, моксифлоксацин)
Эти схемы лечения назначают до результатов посева мокроты с определением возбудителя пневмонии и его чувствительности к антибиотикам – так называемая эмпирическая антибактериальная терапия. После получения этих результатов переходят на проведение антибиотикотерапии в зависимости от этиологического фактора.
Патогенетическое и симптоматическое лечение
Больным с признаками интоксикации организма проводят инфузионную терапию.
Для снижения температуры тела используют нестероидные противовоспалительные средства.
Традиционно пациентам с пневмонией назначают отхаркивающие и муколитические препараты (мукалтин, лазолван, ацетилцистеин), бронхолитики (с помощью небулайзеров — вентолин, сальбутамол), иммуностимуляторы, витамины, антигистаминные средства.
Источник
