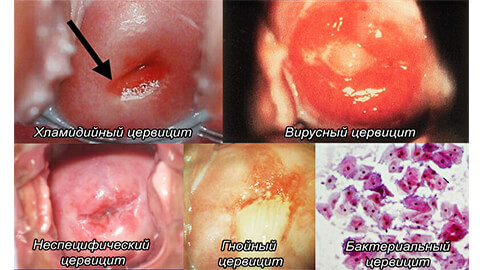
Эндоцервицит воспаление канала шейки матки
Энциклопедия / Заболевания / Женские заболевания / Эндоцервицит
Эндоцервицит – это воспалительный процесс, который развивается в слизистой оболочке канала шейки матки. Эндоцервицит диагностируется примерно у 70% женщин, как правило, детородного возраста (20-40 лет).
По характеру течения выделяют
- острый и хронический эндоцервицит,
а по распространенности процесса
- очаговый и диффузный.
Кроме того, в зависимости от вида возбудителя эндоцервициты могут быть специфическими и неспецифическими.
Причиной развития неспецифических эндоцервицитов является условно-патогенная флора, то есть, которая у здоровой женщины никак себя не проявляет:
- кишечная палочка;
- стрептококки;
- стафилококки;
- бактероиды;
- коринобактерии и прочие.
Специфические эндоцервициты вызывают инфекции, передающиеся половым путем:
Предрасполагающими факторами возникновения эндоцервицита являются:
- сопутствующие воспалительные заболевания органов малого таза (эрозия шейки матки, эктропион, эндометрит, вагинит, сальпингоофорит, цистит);
- травмы шейки матки во время абортов, диагностических выскабливаний, родов;
- опущение шейки матки и влагалища;
- ослабленный иммунитет;
- введение внутриматочной спирали;
- беспорядочная половая жизнь;
- климакс и менопауза (снижение содержания эстрогенов);
- нерациональное использование химических спермицидов, спринцевание кислотами;
- менструация и половые акты в этот период.
При остром эндоцервиците больных беспокоит:
- слизистые или гнойные выделения из влагалища,
- дискомфорт, зуд и жжение во влагалище.
Редко беспокоят тупые или тянущие боли внизу живота. Наличие других жалоб связано с сопутствующей патологией (уретрит, эндометрит, воспаление придатков матки).
При хронической форме эндоцервицита отсутствуют признаки воспаления и жалобы, что связано с регенерацией (заживлением) участков воспаления слизистой оболочки.
Клинические симптомы эндоцервицитов проявляются неодинаково – в зависимости от характера возбудителя и реактивности организма женщины.
Нередко эндоцервицит протекает стерто с самого начала. Выраженные клинические признаки присущи эндоцервициту гонорейной этиологии, а при хламидийной инфекции они менее заметны.
Эндоцервицит, не выявленный или неизлеченный в острой стадии, переходит в длительный хронический процесс. Длительность течения заболевания связана с реинфекцией (повторным заражением) и с одновременным существованием заболеваний мочеполовых органов, которые ослабляют защитные силы организма.
При осмотре шейки матки в зеркалах и с помощью кольпоскопии выявляется гиперемия (покраснение) вокруг наружного отверстия канала шейки матки, обильные слизисто-гнойные или гнойные выделения, нередко эрозированная поверхность.
Хронический эндоцервицит характеризуется мутно-слизистыми или слизисто-гноевидными выделениями, часто наблюдается псевдоэрозия.
Распознавание эндоцервицита не представляет затруднений. Используют следующие лабораторные и инструментальные методы:
- мазок на флору выделений из шеечного канала, влагалища и мочеиспускательного канала;
- бактериологический посев выделений для определения возбудителя и его чувствительности к антибиотикам;
- цитологическое исследование мазка с шейки матки и цервикального канала;
- исследование на инфекции, передающиеся половым путем;
- кольпоскопия – позволяет определить участки воспаления;
- УЗИ органов малого таза с целью выявления сопутствующей патологии;
- кровь на сифилис, ВИЧ-инфекцию и гепатиты;
- общий анализ мочи при наличии жалоб на расстройства мочеиспускания;
- биопсия при хроническом эндоцервиците.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением эндоцервицита занимается врач-гинеколог.
В острую стадию заболевания проводится этиотропная терапия, которая направлена на устранение возбудителя инфекционного процесса. В зависимости от вида выделенной патогенной флоры назначаются антибиотики, противовирусные или противогрибковые средства. В среднем продолжительность этиотропной терапии составляет 7 дней.
Антибактериальное лечение подбирается только после посева возбудителя на чувствительность к антибиотикам. Местное лечение проводят после стихания признаков острого процесса (продолжительность местной терапии занимает 7 – 10 дней).
- При выявлении грибов назначаются противогрибковые препараты (Флюконазол, Дифлюкан, Низорал и прочие)
- В случае хламидийной инфекции используют антибиотики тетрациклинового ряда (Доксициклин) и макролиды (Сумамед).
- Трихомонадный эндоцервицит лечат антипротозойными средствами (Трихопол, Метронидазол).
Одновременно проводится терапия сопутствующих заболеваний и коррекция иммунитета (витамины и иммунномодуляторы).
Местное лечение осуществляется назначением лактобактерий (Ацидофилин, Бифидобактерин) с целью восстановления нормальной микрофлоры влагалища.
Хирургическое лечение применяют при затянувшемся процессе и безуспешности консервативной терапии (диатермокоагуляция, криотерапия, лазеротерапия). После отторжения некротизированных участков слизистой оболочки происходит ее восстановление за счет неповрежденных клеток.
Чем опасен эндоцервицит:
- хронизация процесса;
- эрозия шейки матки;
- развитие восходящей инфекции (распространение воспаления на матку и придатки);
- спаечный процесс в малом тазу;
- рак шейки матки.
Прогноз при заболевании благоприятный.
- регулярные (2 раза в год медицинские осмотры);
- ушивание разрывов шейки матки после родов, абортов;
- ограничение подъема тяжестей с целью профилактики опущения и выпадения матки и влагалища;
- использование презервативов со случайными половыми партнерами;
- лечение воспалительных заболеваний органов малого таза;
- укрепление защитных сил организма (здоровый образ жизни, прием витаминов, гимнастика, закаливание).
Источник: diagnos.ru
Источник

По статистике среди всех гинекологических заболеваний воспаления органов малого таза занимают лидирующие позиции. Почти у 70% женщин детородного возраста выявляется цервицит. Широкая распространенность такого диагноза связана с особенностями строения половых органов женщины. Риск распространения патогенных микроорганизмов от ануса к влагалищу, а впоследствии в матку чрезвычайно высок.
Опасность патологии заключается в том, что зачастую она протекает без каких-либо симптомов. Но в большинстве случаев она сочетается с другими инфекционными болезнями, которые наносят непоправимый вред репродуктивной женской системе.
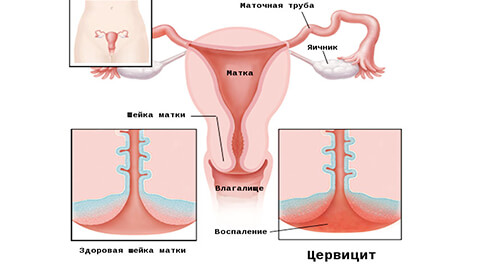
Что такое цервицит и его формы
При этом диагнозе воспалительный процесс затрагивает саму матку, ее слизистую оболочку, а также распространяется на яичники и эндометрий.
В зависимости от места локализации выделяют 2 основные формы:
- Эндоцервицит — воспаление поражает цервикальный канал.
- Экзоцервицит — патологический процесс охватывает только влагалищную часть матки.

По характеру протекания воспаления выделяют следующие виды цервицита:
- Гнойный
Инфекционное заражение происходит преимущественно через половой контакт. Становится причиной воспалительных процессов в других близлежащих органах. Выделения содержать гной и слизь.
- Вирусный
Возбудителем является ВПЧ или вирус генитального герпеса. Характеризуется появлением внутри шейки матки небольших доброкачественных полипов. Нередко возникает зуд.
- Бактериальный
Причиной является изменение микрофлоры влагалища, а именно вагиноз. Патогенные микроорганизмы поражают как внутренние участки шейки матки, так и влагалище. Высокий риск заражения полового партнера. При присоединении половой инфекции воспаление приобретает гнойную форму.
- Атрофический
Заболевание вызывает атрофию (уменьшение толщины) слизистых оболочек матки. Часто возникает из-за возрастных изменений гормонального фона, в период климакса.
Все эти виды могут долгое время не беспокоить женщин. Но при этом патологический процесс будет распространяться на все отделы шейки матки и соседние органы. Важно не пропускать ежегодные профилактические осмотры у гинеколога.
Основные причины цервицита
Воспалительный процесс всегда запускается патогенным возбудителем. Это вирусы, бактерии и грибки, которые попадают во влагалище половым путем. Все основные причины условно можно разделить на несколько групп:
- ИППП. Это гонококки, трихомонады, хламидии.
- Инфицирование ВПЧ.
- Дисбактериоз, вагиноз. При этих состояниях происходит размножение собственных патогенных бактерий, которые находятся в кишечнике или мочеполовой системе. Это грибковые инфекции, стафилококки, кишечная палочка. Они могут спровоцировать воспалительный процесс вульвы и влагалища, который впоследствии распространиться на шейку матки.
Нередко патогенный возбудитель не удается определить. Тогда причинами цервицита могут выступать следующие факторы:
- травмирование шейки матки при врачебных манипуляциях (аборт, установка спирали, вагинальные исследования) или во время секса;
- снижение иммунитета;
- опущение матки;
- неправильная или чрезмерная интимная гигиена, которая приводит к нарушению вагинальной флоры;
- частое спринцевание;
- плохо обработанные разрывы шейки во время родов;
- период климакса;
- прием гормональных препаратов без консультации врача.
Также распространенной причиной является появление аллергической реакции на плохого качества лубриканты или латекс.
Симптомы цервицита: как вовремя заметить болезнь
Заболевание на начальном этапе никак не беспокоит женщину. Иногда возможен небольшой дискомфорт внизу живота, но этому симптому мало кто придает значение. В 70% случаев воспаление диагностируется врачом только во время гинекологического осмотра.
При усилении воспаления возможные следующие проявления:
- зуд и чувство жжение в интимной области;
- увеличение объема выделений и изменение их цвета;
- появление неприятного запаха;
- дискомфорт во время полового акта, иногда возможны незначительные кровотечения;
- частые позывы в туалет;
- боль в животе, по интенсивности примерно как при ПМС.
Отличительной особенностью является то, что эти проявления усиливаются после менструации. Симптоматика часто слабая, даже в остром периоде.
Внешне цервицит сопровождается отеком и покраснением влагалищной части шейки матки. Если процесс распространился на другие органы, то возможна субфебрильная температура.
Какие возможны осложнения
Болезнь обязательно необходимо лечить, так как из-за длительного воспаления стенки матки утолщаются. Это приводит к сужению канала шейки, что способно привести к бесплодию.
Особенно опасно заболевание в период вынашивания ребенка. Патологический процесс увеличивается риск преждевременных родов, выкидыша. Если патология имеет вирусную природу, то это может привести к инфицированию плода.
Другие возможные негативные последствия заболевания:
- Бартолинит (воспаление в бартолиновой железе).
- Непроходимость маточных труб.
- Аднексит (воспаление придатков)
- Образование спаек.
- Онкология, при инфицировании онкогенным штаммом вируса папилломы человека.
Воспаление имеет тенденцию к распространению вверх, что может приводит к заболеваниям мочеполовой системы и даже брюшной полости. Переход острой фазы в хроническую, а также появление осложнений, усложняет процесс лечения.
Диагностика цервицита

При обнаружении неприятных симптомов нужно записаться на консультацию к гинекологу. Для оценки состояния и постановки диагноза применяется:
- Осмотр в гинекологическом кресле. Первичный и обязательный метод, который позволяет увидеть отек, воспаление и гиперемию шейки матки.
- Бакпосев.
- Цитологический мазок.
- ПЦР.
- Внутривагинальное УЗИ.
Для получения детальной информации женщине назначается кольпоскопия. Это стандартная диагностическая процедура, в ходе которой шейка матки осматривается с помощью лупы. Это позволяет определить границы воспаления. При сомнениях проводятся тестовые пробы — с уксусной кислотой и раствором Люголя. Здоровые клетки не дают реакцию на эти препараты.
Лечение патологии
При определении схемы лечения обязательно необходимо выявить точный возбудитель. В соответствии с этим врач подбирает необходимые группы препаратов. Цель — остановить распространение воспаления, купировать его полностью, а также восстановить микрофлору влагалища. Если нет осложнений, то хороший результат дает фармакотерапия.
Консервативная терапия
Основу составляют противовоспалительные оральные и местные средства. Это вагинальные свечи, таблетки, мази. При выявлении бактерий обязательны антибиотики. Если анализы обнаружили ВПЧ или вирус герпеса, то терапия включает противовирусные средства.
Также могут назначаться:
- Антисептические средства.
- Иммуномодуляторы.
- Витаминно-минеральные комплексы.
- Физиотерапия.
- Гормональные средства при атрофической форме заболевания.
При выявлении ИППП целесообразно обратиться к врачу не только женщине, но и половому партнеру. Во время лечения рекомендуется половой покой.
Первый этап всегда направлен на борьбу с основной причиной цервицита. Только потом проводится устранение последствий. Хроническая форма требует длительного приема лекарств и комплексного подхода. Обязательно последующая сдача анализов для оценки эффективности терапии и проведение повторной кольпоскопии.
Курс медикаментозной терапии способен справиться только с начальной формой заболевания. Когда отсутствует положительная динамика, врач рекомендует оперативные методы.
Хирургическое лечение
Современная медицина предлагает щадящие и малотравматичные способы избавления от последствий цервицита — эктопии, кондилом, спаек. Эти методы не требуют длительного восстановления и предварительной подготовки.
- Криодеструкция
Предполагает воздействие низкими температурами (жидким азотом) на патологический очаг.
- Диатермокоагуляция.
Назначается только рожавшим женщинам. Прижигание происходит при помощи электрического тока необходимой силы. На данный момент метод считается устаревшим.
- Использование лазера или радиоволн
Передовые безболезненные методы. Можно применять молодым девушкам, планирующим беременность.
Иногда для молодых девушек назначается химическое прижигание с помощью специальных растворов.
В период реабилитации рекомендуется воздержаться от сексуальных контактов, и соблюдать тщательную интимную гигиену. Безопаснее принимать душ, а не ванну. Не рекомендуется поднимать тяжести, выполнять активные физические упражнения. При наличии выделений использовать прокладки без ароматизаторов и отдушек.
Оптимальный результат при использовании хирургических методов лечения можно получить, если предварительно было проведена противовирусная и антибактериальная терапия. Если в организме сохраняется патогенный возбудитель, то рецидив не заставит себя ждать.
Профилактические меры
Многие гинекологические заболевания протекают в скрытой форме, поэтому единственной эффективной профилактикой является ежегодный поход к гинекологу. Не следует игнорировать даже малейший дискомфорт в области живота, поясницы.
Избегайте случайных половых связей. По статистике вероятность заражения ВПЧ выше при частой смене сексуальных партнеров. Стремитесь к постоянным моногамным отношениям. Если беременность не стоит в ближайших планах, то обязательно подберите совместно с врачом оптимальный метод контрацепции.
Своевременно и до конца пролечивайте заболевания мочеполовой системы. При выявлении опущения матки выполняйте комплекс упражнений для укрепления мышц малого таза.
При наступлении климакса обратитесь к гинекологу за подбором заместительной гормональной терапии.
После родов не игнорируйте рекомендуемые посещения врача, особенно если были травмы и разрывы. Старайтесь поддерживать высокий уровень сопротивляемости иммунной системы.
Источник
При эндоцервиците поражается слизистая оболочка эндоцервикса – цервикального канала, проходящего внутри шейки матки. Заболевание достаточно распространено – в течение жизни оно регистрируется примерно у 40% женщин.
Согласно международной классификации болезней МКБ-10, эндоцервицит имеет код N72.
Что такое цервикальный канал (эндоцервикс) и чем опасно его воспаление
Эндоцервикс представляет собой веретенообразный проход, который соединяет полость матки и наружные половые пути. Эндоцервикс имеет множество складочек и углублений – крипт, размером от 1 до 12 мм. В толще шейки они создают ветвящуюся структуру, называемую «древом жизни».
Через канал вытекают различные выделения и менструальная кровь. Во время родов через эндоцервикс выходит рождающийся плод. Железы, находящиеся в слизистой, вырабатывают слизь, защищающую матку от проникновения инфекции. Особенность слизистого секрета – наличие защитных белков – иммуноглобулинов. Слизь пропускает сперматозоиды, но не дает проникнуть микробам внутрь половой системы.
Поэтому эндоцервицит чреват бесплодием, распространением инфекций и нарушением менструальной функции.
Причины эндоцервицита
- Поражение ЗППП. Очень часто болезнь вызывают хламидии, трихомонады и гонококки. Но самый распространенный возбудитель – вирус папилломы (ВПЧ), на «совести» которого 80% случаев болезни. Заболевание также может вызываться вирусом герпеса. Разновидность патологии, вызванную ЗППП, называют специфической. Половые бактериальные, вирусные и другие инфекции могут передаваться партнеру, поэтому заболевшая женщина заразна для мужчин.
- Размножение условно-патогенных микроорганизмов, которые в нормальных условиях не причиняют вреда. Однако при снижении иммунитета из-за стресса, переутомления, различных сопутствующих заболеваний патогенные микроорганизмы начинают бурно размножаться, вызывая воспалительный процесс. Такая ситуация может произойти при приеме антибиотиков, губящих здоровую микрофлору. Этот тип болезни называется неспецифическим.
- Травматические повреждения слизистой. Эндоцервицит может развиться после установки спирали, прерываний беременности, различных диагностических процедур, а также после родов.
- Атрофические процессы, возникающие в слизистой во время климактерического периода, вызванные возрастным снижением выработки гормонов эстрогенов.
- Опущение матки, увеличение (гипертрофия) и удлинение (элонгация) шейки матки. При этих заболеваниях шейка доходит до уровня наружных половых органов или даже выходит за их пределы. Возникает воспаление тканей, затрагивающее в том числе эндоцервикс.
- Эндометриоз шейки матки – заболевание, при котором внутри цервикальной слизистой закрепляются клетки внутреннего слоя матки – эндометрия. Перед месячными они разбухают, увеличиваются в размерах и начинают кровоточить. Очаги эндометриоза провоцируют воспалительные процессы, в том числе эндоцервицит.
Опущение матки
Эндометриоз
Как возникает эндоцервицит и чем он опасен
При инфекциях и механических повреждениях болезнетворные микроорганизмы попадают внутрь эпителия – ткани, которой покрыт цервикальный канал. В ответ на это иммунная система запускает защитные реакции, задача которых устранить опасных «гостей». Это приводит к воспалению тканей.
Классификация эндоцервицита
- Очаговый, при котором воспалительный процесс затрагивает ограниченные участки цервикального канала.
- Диффузный – более тяжёлая форма болезни, затрагивающая всю слизистую эндоцервикса.
- Кистозный, при которой внутри канала образуются кисты, вызванные закупоркой шеечных желез.
- Острый (активный) – имеющий острые проявления.
- Подострый – имеющий нечеткие «смазанные» симптомы.
- Хронический, обладающий рецидивирующим течением и часто не имеющий выраженных признаков.
Воспалительный процесс изменяет состав слизи, находящейся во внутриканальном пространстве. Она становится проницаемой для микроорганизмов, и патогенные микробы спокойно проникают в матку, что приводит к развитию эндометрита.
Сильное воспаление при эндоцервиците вызывает сужение цервикального канала – стеноз. При рецидивирующем заболевании образуются спайки, приводящие к его непроходимости – атрезии.
Из-за сужения или нарушения проходимости цервикального канала нарушается отток менструальной крови, которая начинает во время критических дней собираться внутри матки. Возникает гематометра – скопление крови в маточной полости. Присоединение инфекции ведет к пиометре – нагноению маточного содержимого. Эта патология опасна для жизни, поскольку может вызывать воспаление брюшины – перитонит – и заражение крови – сепсис.
Постоянное воспаление и изменение свойств цервикальной слизи мешают зачатию, поэтому у женщины может возникнуть бесплодие.
Распространение микробов по структурам внутри шейки матки вызывает воспаление тканей шейки – цервицит, а вытекающие выделения провоцируют появление эрозий.
Особенно опасна ситуация, при которой внутрь слизистой попадают папилломавирусы (ВПЧ) и возникает предраковая патология – дисплазия. Вовлечение в процесс крипт – канальных углублений – способствует распространению инфекции вглубь шейки. Патология требует срочного лечения, поскольку у женщины может возникнуть рак шейки матки.
Симптомы эндоцервицита
Болезнь при умеренном воспалении часто протекает бессимптомно. При усилении воспалительного процесса у женщины появляются обильные мутные бели с желтоватым оттенком, которые могут иметь неприятный запах. Гнойные выделения характерны для гонорейного поражения, а пенистые – для трихомонадного. Бели с запахом рыбы возникают при размножении гарднерелл, а при молочнице выделения пахнут кислым молоком.
При нарушении проходимости эндоцервикса во время критических дней могут возникать боли внизу живота, отдающие в поясницу и крестец. Болезненность усиливается во время интимной близости и при физической нагрузке.
Диагностика эндоцервицита
При гинекологическом осмотре врач видит покраснение и небольшие кровоизлияния в месте выхода цервикального канала. В некоторых случаях обнаруживаются сопутствующие эндоцервициту патологии – эрозии и дисплазии шейки матки, проявляющиеся светлыми или красными воспаленными пятнами на поверхности слизистой.
Для уточнения состояния шейки проводится кольпоскопия – осмотр поверхности шейки с помощью прибора кольпоскопа. Более эффективен расширенный вариант такого исследования, при котором шейку смазывают уксусом и йодсодержащими растворами. В этом случае патологические очаги заметны гораздо лучше.
Для исключения раковых и предраковых патологий берутся мазки с поверхности внутриканальной слизистой на патологические клетки. При необходимости проводится выскабливание цервикальной слизистой со взятием образцов на анализ.
Поскольку заболевание очень часто вызывается различными инфекциями, у женщины берется мазок из половых путей на флору. Отличным вариантом будет сдача анализа «Фемофлор», выявляющего все болезнетворные микроорганизмы.
УЗИ малого таза при эндоцервиците обнаруживает признаки болезни – воспаление слизистой, сужение и непроходимость эндоцервикса. Диагностика выявляет скопление внутри матки крови и гнойного содержимого, а также позволяет исключить начавшийся рак.
Кольпоскопия
Мазок на флору
УЗИ органов малого таза
Изменение в цитограмме при эндоцервиците
При этом заболевании берётся мазок на цитограмму – клеточный анализ, выявляющий инфекции, воспаление и начавшееся злокачественное перерождение.
| Результат | Что означает | Расшифровка |
| Цитограмма в пределах нормы (без особенностей) | Норма | Женщина здорова |
| Имеются возрастные изменения | Изменения в эндоцервиксе вызваны возрастным недостатком гормонов | Такой результат у немолодой женщины является нормой |
| Атрофический тип мазка, лейкоцитарная реакция | Изменения в эндоцервиксе вызваны недостатком гормонов | В климактерическом периоде не требует лечения, а более молодым пациенткам понадобится помощь гинеколога-эндокринолога |
| NILM в анализе на эндоцервицит | Отсутствуют раковые и предраковые (диспластические) процессы | Это не значит, что женщина здорова. У нее могут быть обнаружены инфекции и воспалительные процессы |
| Инфекции | ||
| Обнаружены Trichomonas vaginalis, Neisseria gonorrhoeae,Chlamydia | У женщины имеются трихомониаз, гонорея или хламидиоз, вызвавшие воспаление | Специфический эндоцервицит |
| Обнаружены Candida | Кандидоз | Молочница |
| Обнаружены кокки, коккобациллярная и смешанная флора | Инфекционный процесс с преобладанием условно-патогенных микроорганизмов | Неспецифический бактериальный эндоцервицит |
| Воспалительные реакции | ||
| Воспаление с реактивными изменениями эпителия | Цитограмма воспаления, указывающая на изменения клеток, характерные для воспалительного процесса | Воспаление |
| Дегенеративные изменения | В мазках обнаруживаются клетки с поврежденной мембраной и внутренними структурами | |
| Репаративные изменения | Клетки увеличены в размерах, вытянуты, имеют крупные ядра, могут быть разных размеров и формы | Из-за воспаления нарушен процесс восстановления клеток |
| Гиперкератоз, паракератоз, дискератоз и т.д. | Из-за воспаления слизистая цервикального уплотнена | Патология опасна развитием предраковых поражений и рака шейки матки |
| LSIL, CIN I | Начавшееся предраковое перерождение – слабая дисплазия и поражение эпителия | Состояние такой женщины требует контроля и лечения |
| HSIL, CIN II- III | Тяжёлая дисплазия и, возможно, начавшийся рак шейки – карцинома in situ | Женщине нужно дополнительное обследование |
Различные дегенеративные, репаративные и другие изменения эпителия, а также разрастание (гиперплазия) клеток цилиндрического эпителия приводят к воспалительной атипии – нарушению клеточного строения слизистой. Клетки могут быть недоразвиты, иметь слишком крупные или мелкие ядра, изменённую окраску.
Такие состояния не являются злокачественными, но, если воспалительный процесс не лечить, на его фоне может развиться раковая опухоль.
Лечение эндоцервицита
Заболевание лечится в зависимости от вызвавшей его причины:
- При инфекционных эндоцервицитах назначаются антибиотики и антигрибковые препараты в таблетках, уколах или свечах. После окончания лечения проводится восстановление вагинальной флоры с использованием пробиотиков и пребиотиков.
- При сочетании эндоцервицита с дисплазией, эрозией и другими патологиями осуществляется конизация шейки матки. Во время процедуры удаляется конусообразный участок шеечной ткани вместе с фрагментом цервикальной слизистой. В настоящее время процедура проводится с помощью лазера или радиоволнового метода, поэтому не оставляет рубцов, не вызывает сужения канала, а ткани после нее быстро восстанавливаются.
- При эндоцервиците, вызванном опущением матки, удлинением и увеличением её шейки, проводится пластическая операция, которая не только избавляет от воспаления, но и убирает симптомы, вызванные неправильным положением и формой органов.
Врач назначает антибиотики
Конизация
Пластическая операция при эндоцервиците
Некоторое время после завершения лечения женщине потребуется врачебный контроль. Эндоцервицит может рецидивировать (возвращаться), поэтому после болезни пациентке необходимо следить за состоянием шейки матки.
При подозрении на развитие эндоцервицита нужно обратиться в кабинет патологий шейки матки в «Университетскую клинику». Здесь можно пройти все необходимые диагностические процедуры и сдать анализы. Врачи проведут лечение выявленной патологии согласно последним клиническим рекомендациям и новым методикам, а также проконтролируют процесс восстановления.
Поделиться ссылкой:
Источник
