Этапы воспаления и их характеристика
Различаются 4 стадии:
1. альтерация (alteratio),
2. экссудация (exsudatio),
3. эмиграция (emigratio),
4. пролиферация (proliferatio).
Альтерация (дистрофия, некроз) – первая фаза тканевых изменений в зоне воспаления характеризуется избыточным освобождением биологически активных веществ, лизосомальных ферментов, а, соответственно, стойким нарушением структуры и функции ткани. Общие закономерности альтерации независимы от специфики функции клеток: повышается проницаемость, нарушается структура и функция биологических мембран клеток, подавляется активность Na+-K+-АТФз. В зоне любой альтерации происходит движение в клетку, калий из клетки, что приводит к деполяризации в центре некроза, реполяризация невозможна из-за резкого повышения проницаемости клеточных мембран. Клетки перестают функционировать, выпадает болевая (термическая) чувствительность.
По периферии альтерации возникает частичная деполяризация. Клетки становятся возбудимыми, возрастает их функция, усиливается и болевая чувствительность, которая приводит к появлению боли (dolor).
В зоне альтерации отмечаются набухания митохондрий, просветление их матрикса, дезорганизация юрист, дефицит АТФ и угнетение всех энергозависимых процессов в клетке. Всегда повышается проницаемость мембран лизосом, активируются их форматы, которые выходят в цитоплазму. Начинается аутолиз клеток, распад их соединительной ткани под действием коллагеназы, элластазы, разрушающих белковый остов соединительной ткани. Фосфолипаза А2 лизосом индуцирует образование эйкозалоидов: простагландинов, тромбоксана, лейкотриенов. Идет распад лецитина, который становится источником образования полиненасыщенных жирных кислот.
Активируется фермент липоксигеназа, который приводит к трансформации незаменимых кислот в лейкотриены А, В, С, Д, Е. Эти липопептиды, обладающие выраженным вазоактивным действием, которое вызывает расширение сосудов, повышает их проницаемость, стимулирует процессы эмиграции лейкоцитов и экссудации. Активация аракидановой кислоты провидит к активации простагландинсинтетазы. Архидоновая и ланолиновая кислота трансформируются в простагландин G2. В процессе метаболизма простагландинов образуется большое количество свободных радикалов, повреждающих мембраны клеток.
Простагландин G2 метаболизируется при участии фермента простациклинсинтетазы в простациклин Y2. Этого фермента много в эндотелии сосудов. В норме простаципия препятствует спазму сосудов, вызывает умеренную дилятацию микроциркуляторного русла, препятствует агрегации и адгезии тромбоцитов, препятствует развитию тромбоза. Простагландины G2 при участии тромбоксансинтетазы тромбоцитов метаболизируются в тромбоксан.
В зоне альтерации наступает набухание эндотелия сосудов, его десквамация, обнажение, что вызывает активацию фактора Хагемана, приводящего к активации прокоагулянтной системы и возникновению тромбоза, активации калликреиновой системы. Эти ферменты действуют на белок плазмы крови – гликоген, отщепляющий от него активные пептиды – брадикинин, каллидин, вызывающие вазодилатацию сосудов. Кинины образуются и в тканях. Активация их возникает при сдвиге рН в кислую сторону. Возникает адгезия и агрегация тромбоцитов и тромбообразование. Тромбоциты дегранулируют, вызывая выброс серотонина, АТФ в зону альтерации.
В цитоплазме тучных клеток находятся гранулы с биологически активными веществами. На действие любого повреждающего фактора возникает неспецифическая реакция дегрануляции и освобождение в окружающую среду биологически активных веществ: гистамина, гепарина, фактора агрегации и активации тромбоцитов, фактора хемотаксиса эозинофилов, которые стимулируют эмиграцию лейкоцитов.
Большая роль в развитии выполняется принадлежность фибробластам. Они обладают способностью размножаться в зоне альтерация и усиленно продуцируют основные компоненты соединительной ткани: проколлагены, эластин, ретикулин, хондроитинсульфаты, гиалуроновую кислоту. Начинается образование фибробластического барьера, который инкапсулирует зону альтерация. В зону альтерации проникают лимфоциты, эмигрируют монокины.
Все медиаторы зоны воспаления делят на:
- медиаторы гуморального происхождения (кинины, медиаторы свертывания крови, система комплемента. С3а, С5а);
- медиаторы клеточного происхождения, готовые или предсуществующие (медиаторы тучных клеток, серотонин, гепарин, лизосомальные ферменты);
- медиаторы клеточного происхождения, вновь образующиеся (эйкозаноиды, лимфокины, монокины, свободные радикалы). Различают первичную альтерацию – повреждение в момент действия альтерирующего фактора ее границы соответствуют границам повреждающего фактора и вторичную альтерацию, обусловленную действием диффундирующих из зоны первичной альтерации в окружающие неповрежденные ткани биологически активных веществ, медиторов воспаления.
Вторичная альтерация отсрочена во времени. Параллельно с альтерацией возникают сосудистые изменения:
- спазм сосудов (артериол), который носит рефлекторный характер и скоро проходит;
- артериальная гиперемия – возникает вслед за спазмом артериол. Она является результатом образования в воспаленном очаге большого количеств вазоактивных веществ – медиаторов воспаления, которые расслабляют мышечные элементы стенки артериол и прекапилляров. Это вызывает увеличение притока артериальной крови, ускоряет ее движение, открывает капилляры, повышает давление в них. Кроме того, расширение приводящих сосудов возникает в результате паралича вазоконстрикторов, сдвига рН среды в сторону ацидоза, накопления ионов калия, понижения эластичности окружающей сосуды соединительной ткани. Через 30-60 минут артериальная гиперемия сменяется венозной.
Экссудация – выход жидкой части крови, электролитов, белков и клеток из сосудов в ткани.
Механизмы экссудации:
· повышение проницаемости сосудистой стенки под влиянием медиаторов воспаления;
· повышение внутрисосудистого гидростатического давления в связи с изменениями кровообращения в очаге воспаления;
· повышение онкотического давления из-за увеличения содержания белка вне сосудистой стенки;
· уменьшение внутрисосудистого онкотического давления в связи с потерей белка вместе с экссудатом;
· повышение коллоидно-осмотического давления ткани в зоне альтерации;
· активация цитокемсиса, когда эндотелиальные клетки начинают пропускать через себя плазму клетки и растворимые в ней соединения.
Фазы экссудации:
- ранняя фаза экссудации возникает через 10-15 минут с момента действия альтернирующего фактора и достигает максимума через 30 минут. Обусловлена выбросом гистамина, серотонина, активаций калликреин-кининовой системы, системы комплимента;
- поздняя фаза экссудации начинается чуть позже, достигает максимума через 4-7 часов. Может быстро свернуться, а может длиться до 3-4 суток. Обусловлены образованием эйкозаноидов, выбросом монолимфокинов, свободных радикалов, биологически активных веществ нейтрофилов.
Эмиграция– выход лейкоцитов за пределы сосудистого русла в зону альтерации.
Осуществляется путем проникновения через сосудистую стенку. В эмиграции лейкоцитов в очаг воспаления наблюдается определенная очередность: сначала эмигрируют нейтрофильные гранулоциты, затем моноциты, позже лимфоциты. Эту последовательность впервые описал И. И. Мечников. Более позднее проникновение моноцитов объясняется их меньшей хемотоксической чувствительностью.
Эмиграция нейтрофилов начинается через 10-12 минут, достигает максимума через 3-4 часа. При острых воспалительных процессах в зоне воспаления преобладают нейтрофилы (до 95 %). Миграция моноцитов начинается через 16-18 часов, массовая – в течение 3-4 суток.
Лимфоциты эмигрируют спустя сутки и преобладают в зоне хронического воспалительного процесса.
Механизмы эмиграции:
- действие хемотропных веществ. В очаге воспаления осуществляется активное движение лейкоцитов и к химическим раздражителям. Это явление описал И.И. Мечников и назвал его хемотаксис.
Хемотропные вещества: продукты жизнедеятелности микроорганизмов, продукты протеолиза тканей, продукты нибринолиза.
Компоненты комплемента С3 и С5, компоненты калликреин-кининовой системы, лимфокины, лейкотриены.
Хемоатрактанты взаимодействуют со специфическими рецепторами на мембране лейкоцитов. Возникает метаболический взрыв, образуются свободные радикалы. Мембрана начинает синтезировать адгезивные гликопротеины, понижается поверхностное натяжение мембраны и создаются условия для формирования псевдоподий. Одновременно возникает активация актино-миозиновых комплексов, что ведет к сократительному акту, и клетка передвигается в зону образования псевдоподий.
Поглощение объекта лейкоцитами может происходить двумя способами: контактирующий с объектом участок цитоплазмы втягивается внутрь клетки, а вместе с ним втягивается и объект. Второй способ заключается в том, что фагоцит прилагается к объекту своими псевдоподиями, а потом всем телом подтягивает в сторону объекта и обволакивает его. В итоге образуется фагосома, к которой приближается лизосома и начинается переваривание под действием лизосомальных ферментов;
- развитие тромбоза, эмболии, изменение реологических свойств крови: повышение вязкости и снижение скорости кровотока;
- повышение адгезивности эндотелиальных клеток;
- повышение проницаемости сосудистой стенки под влиянием биологически активных веществ, медиаторов воспаления, лизосомальных ферментов;
- действие электроэнергетических сил.
В зоне альтерации нормируется положительный потенциал за счет избыточного накопления Н+, а лейкоциты на своей поверхности несут суммарный отрицательный Z-потенциал.
Пролиферация — компонент воспалительного процесса и завершающая его стадия — характеризуется увеличением числа стромальных и, как правило, паренхиматозных клеток, а также образованием межклеточного вещества в очаге воспаления. Эти процессы направлены на регенерацию альтерированных и/или замещение разрушенных тканевых элементов. Существенное значение на этой стадии воспаления имеют различные БАВ, в особенности стимулирующие пролиферацию клеток (митогены).
Пролиферативные процессы при остром воспалении начинаются вскоре после воздействия флогогенного фактора на ткань и более выражены по периферии зоны воспаления. Одним из условий оптимального течения пролиферации является затухание процессов альтерации и экссудации.
Формы и степень пролиферации органоспецифических клеток различны и определяются характером клеточных популяций.
• У части органов и тканей (например, печени, кожи, ЖКТ, дыхательных путей) клетки обладают высокой пролиферативной способностью, достаточной для ликвидации дефекта структур в очаге воспаления.
• У других органов и тканей эта способность весьма ограничена (например, у тканей сухожилий, хрящей, связок, почек и др.).
• У ряда органов и тканей паренхиматозные клетки практически не обладают пролиферативной активностью (например, миоциты сердечной мышцы, нейроны). В связи с этим при завершении воспалительного процесса в тканях миокарда и нервной системы на месте очага воспаления пролифе-рируют клетки стромы, в основном фибробласты, которые образуют и неклеточные структуры. В результате этого формируется соединительнотканный рубец. Вместе с тем известно, что паренхиматозные клетки указанных тканей обладают высокой способностью к гипертрофии и гиперплазии субклеточных структур.
Активация пролиферативных процессов коррелирует с образованием БАВ, обладающих антивоспалительным эффектом (своеобразных противовоспалительных медиаторов). К числу наиболее действенных среди них относятся:
• ингибиторы гидролаз, в частности протеаз (например, антитрипсина), р-микроглобулина, плазмина или факторов комплемента;
• антиоксиданты (например, церулоплазмин, гаптоглобин, пероксидазы, СОД);
• полиамины (например, путресцин, спермин, кадаверин);
• глюкокортикоиды;
• гепарин (подавляющий адгезию и агрегацию лейкоцитов, активность кининов, биогенных аминов, факторов комплемента).
Замещение погибших и повреждённых при воспалении тканевых элементов отмечается после деструкции и элиминации их (этот процесс получил название раневого очищения).
Источник
Воспаление. Характеристики этапов воспаления
Воспаление есть местная реакция организма рефлекторного характера, связанная с местным раздражением или повреждением ткани, эта реакция по существу является приспособительной, а следовательно, и биологически целесообразной. В ее основе лежат сосудисто-тканевые изменения. Микроскопически воспаление выражается альтерацией, экссудацией и пролиферацией.
Под альтерацией понимают поврежденные ткани, то в более легких степенях воспаления морфологически проявляется различными дистрофиями, а в более тяжелых — некробиозом и некрозом, может произойти также десквамацня клеток. Эти изменения часто связаны с прямым воздействием повреждающего фактора (механическая травма, химический или термический ожог и т. д.), но они могут быть и следствием воспалительных изменений, нарушения кровообращения и тканевого обмена. В зависимости от условий (сила и характер воздействия, состояние организма) альтеративные явления бывают или ограниченными, или значительно распространенными.
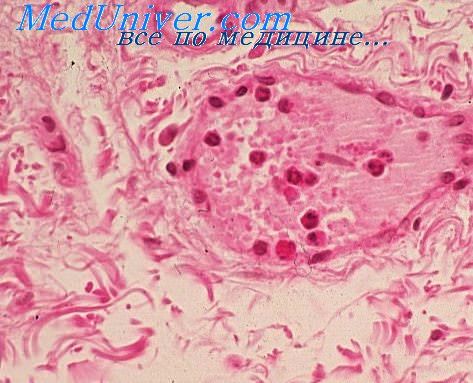
Экссудацией называют изменения со стороны сосудистой сети в зоне воспаления, выражающиеся в ее расширении, нарушении тока крови (вплоть до стазов) и выхождении из сосудистого русла жидкой ее части, содержащей белок и лейкоциты. Жидкую часть крови и клеточные элементы, вышедшие из сосудов, называют экссудатом.
Расширению сосудов предшествует короткий период спазма, а выходу лейкоцитов — их краевое расположение в сосудах; выход жидкой части и клеток крови происходит в капиллярах и венах. Эмигрируют преимущественно непрофильные гранулоциты, реже встречаются ацидофильные и базофильные гранулоциты. Поскольку продолжительность жизни гранулоцнтов в тканях исчисляется 7 днями, то обнаруживаемые по истечении этого срока неизмененные клетки следует считать вышедшими позднее. В ранние сроки из кровяного русла выходят в основном гранулоциты, а в более поздние — лимфоциты и моноциты. По виду они мало отличаются от гистиоцитов, число которых увеличивается в стадии пролиферации. Лимфоциты и моноциты располагаются преимущественно в краевой зоне, нередко образуя скопление по ходу сосудов.

Продолжительность жизни лимфоцитов намного больше, чем гранулоцитов. Выход эритроцитов наблюдается в случаях геморрагической формы воспаления, при этом они быстро разрушаются.
Серозное воспаление может развиваться в коже; оно сопровождается образованием пузырей в результате отслаивания (расслаивания) эпидермиса и скопления под ним (в его толще) мутноватой желтоватой жидкости. Из паренхиматозных органов серозное воспаление бывает в сердце, печени и почках, где серозная жидкость скапливается по ходу стромы, перисинусоидных пространств и в капсуле клубочков.
Серозное воспаление постоянно приходится констатировать при исследовании таких судебно-медицинских объектов, как кожа при ожогах и отморожениях II степени (пузыри). Нередко обнаруживают его в сердце при скоропостижной смерти (миокардит), а также в мягких мозговых оболочках при черепно-мозговой травме (лептоменингит). Такое воспаление может развиваться в плевре, брюшине, перикарде при тупой травме груди и живота.
Серозное воспаление обычно сохраняет свой характер до окончания процесса или переходит в серозно-геморрагическое, серозно-гнойное, серозно-фибринозное; оно может развиваться как коллатеральное вокруг гнойного геморрагического очага.
Иногда серозное воспаление несет в себе элементы аллергической реакции. Это проявляется резким набуханием коллагеновых структур и некоторым изменением их тинкториальных свойств, а также появлением среди клеток инфильтрата ацидофильных гранулоцитов.
При серозно-геморрагическом воспалении имеется примесь к экссудату большего или меньшего количества эритроцитов как следствие повышенной проницаемости стенок сосудов. Это воспаление, как сказано выше, может развиваться на фоне серозного, но может возникать первично как геморрагическое. В судебно-медицинской практике его нередко наблюдают при скоропостижной смерти от респираторных вирусных заболеваний.
– Также рекомендуем “Серозно-гнойное воспаление. Продуктивное воспаление”
Оглавление темы “Изменения тканей организма в патологии”:
1. Воспаление. Характеристики этапов воспаления
2. Серозно-гнойное воспаление. Продуктивное воспаление
3. Стресс-реакция. Морфология стресса
4. Изменения гипоталамуса при стрессе. Гипофиз при стрессе
5. Аденогипофиз при стрессе. Морфология надпочечников при стрессе
6. Трупные пятна. Гистология трупных пятен
7. Стадия гипостаза. Стадии стаза и имбибиции
8. Характеристика стадии имбибиции. Изменения кожи в области трупных пятен
9. Трупные гипостазы. Микроскопия трупных гипостазов
10. Трупное окоченение. Степень трупного окоченения
Источник
ВОСПАЛЕНИЕ.
1. Понятие воспаления, его причины.
2. Стадии и механизмы воспаления.
3. Местные и общие проявления воспаления.
4. Формы воспаления.
ЦЕЛЬ: Представлять морфологическую сущность воспаления, его причины, стадии, местные и общие проявления, формы воспаления.
Знать закономерности развития воспаления, его положительные (защитно-приспособительная реакция) и негативные (основа многих болезней) стороны, что позволяет активно вмешиваться в его течение и устранять угрозу смерти.
ОБЩАЯ ХАРАКТЕРИСТИКА ВОСПАЛЕНИЯ
Воспаление— защитно-приспособительная реакция целостного организма на действие патогенного раздражителя. Воспаление проявляется:
– развитием в поврежденной ткани дистрофических процессов;
– изменением кровообращения и повышением сосудистой проницаемости;
– пролиферацией клеток.
Воспаление является типовым патологическим процессом, направленным на устранение патогенного раздражителя и восстановление поврежденных тканей.
Причинами воспаления могут быть следующие факторы:
– физические(травма, отморожение, ожог, ионизирующее излучение и др.);
– химические(кислоты, щелочи, скипидар, горчичные масла и др.);
– биологические(животные паразиты, микробы, риккетсии, вирусы и др.).
Возникновение, течение и исход воспаления во многом зависят:
– от реактивности организма, которая определяется возрастом, полом, конституциональными особенностями, состоянием физиологических систем;
– от наличия сопутствующих заболеваний;
– от локализации воспалительного процесса.
Воспаление может иметь очаговый или диффузный характер.
Для воспаления характерно наличие трех последовательных стадий развития: 1) альтерации.
2) экссудации.
3) пролиферации клеток.
Альтерация— повреждение ткани — является пусковым механизмом развития воспалительного процесса. Проявляется различного вида дистрофиями клеток паренхимы и стромы органа. Приводит к высвобождению особого класса биологически активных веществ, называемых медиаторами воспаления (гистамин, серотонин).
Экссудацияхарактеризует основные клинико – морфологические проявления воспаления.
Фазы экссудации:
а) реакция микроциркуляторного русла с нарушением реологических свойств крови (рефлекторный спазм сменяется расширением сосудистой сети зоны воспаления, ток крови замедляется. Лимфатические сосуды переполняются лимфой и лейкоцитами. В воспаленном участке отмечается повышение температуры и покраснение;
б) повышение сосудистой проницаемости на уровне микроциркуляторного русла;
в) экссудация жидких частей крови (выражается в нарушении тока крови и лимфы, выхождение за пределы сосуда жидких составных частей крови – воды белков солей);
г) эмиграция клеток крови ( преимущественно лейкоцитов);
д) фагоцитоз (захват и поглощение клетками различных тел, продуктов распада клеток и тканей) ;
е) пиноцитоз (захват и поглощение тканевой жидкости);
ж) образование экссудата и инфильтрата (экссудат – это продукт воспаления, состоит из жидкой и клеточной массы и продуктов тканевого распада, возникающих в процессе повреждения. Скопление клеток экссудата ведет к развитию воспалительного клеточного инфильтрата, богатого клетками и бедного частями крови).
Накопление экссудата в тканях ведет к увеличению юбъема воспаленной ткани.
Пролиферация— процесс размножения клеток, является завершающей стадией воспаления. В результате клеточной пролиферации на месте очага воспаления либо восстанавливается ткань, аналогичная разрушенной, либо вначале образуется молодая грануляционная ткань, которая, созревая, превращается в волокнистую зрелую соединительную ткань, формируя рубец. Таким образом, исходом воспаления является либо полное восстановление поврежденной ткани, либо образование на ее месте рубца.
Местные проявления воспаления:
–покраснение связано с развитием артериальной гиперемии. Увеличение притока артериальной крови, содержащей оксигемоглобин ярко-красного цвета, вызывает покраснение кожи.
– жар (местное повышение температуры) связано с развитием артериальной гиперемии;
– припухлость (отек) возникает вследствие скопления в воспалительных тканях экссудата и образованием инфильтрата;
– боль возникает в результате раздражения экссудатом чувствительных нервных волокон и окончаний;
– нарушение функции.
Общие проявления воспаления:
– лейкоцитоз и изменение лейкоцитарной формулы (увеличение числа лейкоцитов в единице объема периферической крови);
– лихорадка;
– изменение белкового состава крови;
– увеличение скорости оседания эритроцитов (СОЭ).
Общие изменения в организме могут проявляться также головной болью, слабостью, недомоганием и другими симптомами.
Классификация воспаления:
1. В зависимости от причин, вызывающих воспалительный процесс, выделяют банальное и специфическое воспаление. Банальное воспаление могут вызывать различные микроорганизмы, физические и химические факторы. Специфическое воспаление вызывают определенные возбудители инфекций туберкулеза, сифилиса, проказы, сапа и склеромы. Это воспаление отличается от банального по характеру клинических и морфологических изменений.
2. По течению воспаление может быть острым, подострым и хроническим. 3. 3. По преобладанию стадии воспаления выделяют альтеративное (преобладают дистрофия и некроз), экссудативное (преобладает реакция микроциркуляторного русла и экссудация) и пролиферативное (продуктивное, преобладает разрастание тканевых элементов) воспаление.
Банальное воспаление, морфологические формы.
Date: 2015-07-22; view: 2678; Нарушение авторских прав
Источник
