Как лечить воспаление грушевидной


Воспаление грушевидной мышцы – это серьезная неврологическая патология, которая может привести к частичной или полной атрофии седалищного нерва. Грушевидная мышца относится к группе внутренней мускулатуры таза. Она отвечает за наружную ротацию бедра и нижней конечности в целом.
Анатомически она выглядит как треугольник, напоминающий по внешнему виду грушу. Именно поэтому ей присвоено такое название. Внутри мышца имеет щелевидное пространство в виде туннеля. Через него проходит седалищный нерв. Синдром воспаления грушевидной мышцы – это патология, при которой происходит отек мягких тканей внутри данного щелевидного отверстия. В результате этого нарушается проходимость, воспаленные и отечные фасциальные оболочки начинают оказывать компрессионное давление на структуры седалищного нерва.
Основанием грушевидная мышца крепится к боковой поверхности крестцового отдела позвоночника. Вершина мышцы прикрепляется к вертелу бедренной кости в области тазобедренного сустава.
В этой статье расскажем про симптомы и лечение воспаления грушевидной мышцы – в материале приведены основные причины развития данной патологии и возможности оказания помощи пациенту без применения хирургического вмешательства. Хотя в большинстве случаев больные обращаются за медицинской помощью уже на такой стадии, когда весть туннельный канал внутри мышцы деформирован рубцовой тканью. В такой ситуации быстрее всего положительный результат можно получить в ходе проведения хирургической операции по восстановлению проходимости.
Чтобы иметь возможность начать лечение на ранней стадии, внимательно изучите первые признаки и клинические симптомы данного заболевания. Если они только начали проявляться у вас или ваших близких, то не медлите, обратитесь за медицинской помощью к неврологу. Самостоятельно следует предпринять меры для того, чтобы исключить в своей повседневной жизни все вероятные причины развития патологических нарушений.
Начнем поэтому рассказ с потенциальных причин и факторов риска – именно они чаще всего провоцируют воспалительный процесс в грушевидной мышце.
Причины воспаления грушевидной мышцы
Все причины воспаления грушевидной мышцы условно подразделяются на первичные и вторичные. Воспалительный процесс может быть спровоцирован действием следующих факторов:
- воздействие холодного воздуха или плаванье в холодной воде без предварительной подготовки;
- неправильная организация сидячего рабочего места, в результате чего нарушается алгоритм распределения нагрузки от веса тела на седалищные кости;
- воспаление и инфекции в окружающих тканях;
- нарушение правил и техники постановки внутримышечной инъекции в ягодичной области (асептика, антисептика, выбор квадранта и глубины введения иглы);
- травматическое воздействие (ушиб, растяжение сухожилий, связок и фасциальных оболочек, образование гематомы внутри мышцы);
- чрезмерная силовая нагрузка при проведении тренировки, во время бега, прыжков и т.д.;
- ассиметричная нагрузка на другие мышцы тазовой группы, в результате чего происходит техническое перенапряжение и спазм системы капиллярного кровоснабжения;
- компрессионное давление со стороны неправильно подобранной одежды.
Также существуют вторичные факторы риска, при которых высока вероятность развития воспаления грушевидной мышцы с компрессией седалищного нерва и развитием острого болевого синдрома. К ним можно отнести следующие патологии:
- травмы костных и мягких тканей в области крестца и подвздошных костей, на фоне которых может образоваться гематома или рубцовая деформация, смещающая грушевидную мышцу;
- дегенеративные дистрофические изменения в межпозвоночных дисках, приводящие к развитию остеохондроза пояснично-крестцового отдела позвоночника и его осложнений (межпозвоночная протрузия, экструзия, грыжа и т.д.);
- опухоли позвоночника и окружающих его тканей, тазобедренного сустава, миомы и т.д.;
- перекос костей таза, их скручивание относительно центральной оси;
- синдром короткой нижней конечности;
- дисплазия хрящевой ткани тазобедренного сустава и развитие деформирующего остеоартроза (коксартроза);
- оссифицирующий миозит (отличается образованием отложения солей кальция в толще мышечной ткани, что провоцирует постоянное воспаление);
- инфекции и хронические заболевания органов малого таза (аднексит, эндометриоз, миома матки, воспаление фаллопиевых труб у женщин, простатит, аденома предстательной железы у мужчин, острый и хронический цистит и т.д.);
- поражение корешковых нервов и пояснично-крестцового нервного сплетения на фоне дегенеративных заболеваний позвоночного столба;
- деформирующий остеоартроз межпозвоночных фасеточных и унковертебральных суставов;
- искривление позвоночного столба и нарушение осанки;
- разрушение других крупных суставов нижних конечностей;
- туберкулез спинного мозга;
- сужение спинномозгового канала.
Часто потенциальную причину развития воспаления обнаружить не удается. В этом случае необходимо исключать системные патологии хрящевой и соединительной ткани. Клинически замечено, что подобное заболевание часто диагностируется у людей с системной красной волчанкой, склеродермией, ревматизмом, подагрой, болезнью Бехтерева и т.д.
Признаки и симптомы воспаления грушевидной мышцы
Первые признаки воспаления грушевидной мышцы проявляются в виде небольшой скованности движений ногой в отношении её наружной ротации. Стоит попытаться повернуть бедро кнаружи, сразу же ощутите, что что-то препятствует этому. Следующий клинический симптом воспаления грушевидной мышцы тазобедренного сустава – боль. Она возникает при ходьбе. Пока нога ставится прямо на всю ступню, никаких неприятных ощущений не возникает. Ка только нога ставится таким образом, что максимальный вес распределяется на её наружный край, сразу же возникает прострел в области ягодицы от крестца до тазобедренного сустава.
При длительном течении патологии развиваются неврологические симптомы воспаления грушевидной мышцы. Они связаны с тем, что внутри туннеля в толще мышцы проходит седалищный нерв. Он отвечает за иннервацию нижней конечности. Поэтому при воспалении, когда на него начинает оказываться серьезное компрессионное воздействие, то появляются следующие клинические признаки:
- ощущение ползающих мурашек по задней и боковой поверхности бедра;
- распространение острой боли в виде прострелов от крестца до пятки;
- снижение мышечной силы, ощущение, что мышцы ноги не слушаются;
- снижение кожной болевой чувствительности;
- угасание сухожильных рефлексов;
- постоянное ощущение онемения и парестезии.
Если своевременно не предпринять меры для проведения эффективного и адекватного лечения, то может начаться атрофия мышечного волокна нижних конечностей. Это связано с тем, что нарушается иннервация, седалищный нерв не может в полной мере обеспечивать работоспособность кровеносного русла.
Проблемы с кровоснабжением могут проявляться в виде бледности и холода кожных покровов. Снижена пульсация в определённых точках. Наблюдается снижение мышечной массы нижней конечности. При ходьбе возникает синдром перемежающей хромоты. При длительном течении воспаления грушевидной мышцы у пациентов развивается тромбофлебит, варикозное расширение вен нижних конечностей, появляются трофические язвы голени.
При появлении подобных клинических признаков следует как можно быстрее обратиться на прием к неврологу. Это специалист проведет полноценную дифференциальную диагностику и назначит эффективное лечение. Самостоятельно можно оказать себе только первую помощью. Для постановки диагноза потребуется провести целый ряд дополнительных обследований: рентгенографические снимки пояснично-крестцового отдела позвоночника и тазобедренного сустава, МРТ, УЗИ и т.д.
Как лечить и чем снять воспаление?
Прежде чем лечить воспаление грушевидной мышцы, необходимо установить потенциальную причину развития данного заболевания. Если оно связано с первичными факторами, такими как переохлаждение, травматическое воздействие, компрессия, ношение тесной одежды и т.д., и их воздействие же прекращено, то можно сразу же приступать к лечению. Если же негативное воздействие продолжает оказываться, например, при разрушении и деформации тазобедренного сустава, то важно предпринять меры для стабилизации данной патологии и только после этого приступать к лечению воспаления грушевидной мышцы.
Как снять воспаление грушевидной мышцы в домашних условиях:
- прекратить оказывать негативное воздействие (если проводится тяжелая физическая работа, то нужно остановиться, если одежда давит, то её нужно снять);
- обеспечить полный физический покой мышце и нижней конечности на 5 – 7 дней;
- в этом время показано использование нестероидных противовоспалительных мазей, которые проникают внутрь структур мышечного волокна и купируют там процессы воспаления;
- можно применять согревающие компрессы (но только в том случае, если уверены в полной стерильности воспалительного процесса);
- хорошо помогает массаж и остеопатия.
После того как острый период пройдет, нужно обратиться к мануальному терапевту для проведения полноценного курса реабилитации. Дело в том, что во время воспаления в толще мышцы происходят рубцовые изменения тканей. Просвет туннеля может существенно сужаться. В результате этого на седалищный нерв в будущем будет оказываться постоянная компрессионная нагрузка. В результате этого начнется его атрофия и нарушение функции по обеспечению иннервации тканей нижней конечности. Чтобы этого не допустить, после воспаления необходимо проводить полноценный реабилитационный курс под контролем ос стороны мануального терапевта.
Лечение воспаления грушевидной мышцы тазобедренного сустава
Как уже говорилось выше, перед тем, как начинать лечение воспаления грушевидной мышцы, необходимо обнаружить потенциальную причину данного заболевания и устранить её. Если патология связана с дегенерацией межпозвоночных дисков, то сначала следует лечить остеохондроз. Если воспаление – это результат неправильно поставленной внутримышечной инъекции, то следует сначала устранить образовавшийся инфильтрат или абсцесс.
Воспаление грушевидной мышцы тазобедренного сустава может быть связано с асептическим некрозом головки бедренной кости. Это серьезная патология, она требует помощи квалифицированного ортопеда. Для диагностики требуется сделать ряд рентгенографических снимков. Затем проводится лечение выявленного невроза, восстановление тканей головки бедренной кости.
Реабилитационное лечение воспаления грушевидной мышцы тазобедренного сустава включает в себя целый комплекс мероприятий:
- физиопроцедуры – направлены на устранение процессов разрастания соединительной и рубцовой ткани в толще мышцы;
- остеопатия обеспечивает нормализацию процессов микроциркуляции крови и лимфатической жидкости в очаге поражения тканей;
- массаж – улучшает эластичность мышцы и её способность к абсорбции питательных веществ и кислорода из капиллярного кровотока;
- лечебная гимнастика – активирует восстановительные процессы, повышает тонус мышцы;
- кинезиотерапия снимает избыточный спазм, улучшает кровообращение;
- лазерное воздействие необходимо для купирования очагов разрастания рубцовой ткани;
- иглоукалывание (рефлексотерапия) запускает процесс регенерации всех поврежденных тканей в организме человека за счет использования скрытых резервов.
Курс лечения разрабатывается индивидуально. Поэтому рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда для прохождения полноценной реабилитации. Это позволит вам избежать многочисленных проблем со здоровьем в будущем.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(20) чел. ответили полезен
Источник
Синдром грушевидной мышцы, симптомы которого описаны в этой статье, является тяжелой патологией, провоцирующей непрекращающийся болевой синдром. Заболевание относят неврологическим патологиям.
Признаки отмечаются у 80% пациентов, страдающих от дороспатий пояснично-крестцового отдела. Очень часто патология вовремя не диагностируется и лечение в этом случае проводится долго. Оно требует применения большого количества лекарственных средств.
В чем суть синдрома грушевидной мышцы
Синдром грушевидной мышцы – патологическое состояние, которое специалисты относят к группе компрессионно-ишемических невропатий. Заболевание вызывается ущемлением ствола седалищного нерва и близлежащей сосудистой системы. В качестве ведущего маркера заболевания выступает спазмирование и видоизмененная морфология мышечных волокон.
Мышца с парным строением находится в ягодичной области и представляет нижнюю часть седалищного отверстия в тазу. Обладает формой щели и очерчена крестцово-бугристой связкой. Через отверстие подгрушевидной мышцы проходит седалищный нерв, нерв бедренной части, ягодичный и половой пучок нервов. Они обладают фасциальными капсулами, но подвержены воздействию давления извне.

Болезненное сокращение мышцы вызывает ее утолщение, которое способствует сокращению диаметра отверстия. Проходящие в мышечных волокнах сосуды и нервы оказываются прижатыми к костной системе, что вызывает неприятную ноющую боль.
Причины развития
Синдром грушевидной мышцы, симптомы которого приносят дискомфорт, требует обращения за консультацией к невропатологу. Он проводит надлежащий осмотр и лечение. По механизму развития патология может носить как первичный, так и вторичный характер.
| Первичный | Вторичный |
|
|
Симптоматика синдрома
Ведущим маркером патологии является постоянная боль, которая не купируется даже при терапии. Болевые ощущения обладают несколькими патогенетическими механизмами, и проявляется параллельно с иными признаками. Болезнь начинается с болевых ощущений поясничного отдела (люмбалгии) и болей в области седалищного нерва (ишиалгии).
Патология заключается в нескольких признаках:
- Локальных. Они выражены в возникновении спазмов в мышцах.
- Нейропатических. Они спровоцированы компрессионным воздействием на область седалищного нерва. Включается нарушения движения вегетативной природы.
- Сосудистых. Они спровоцированы ущемлением сосудов в области ягодиц.
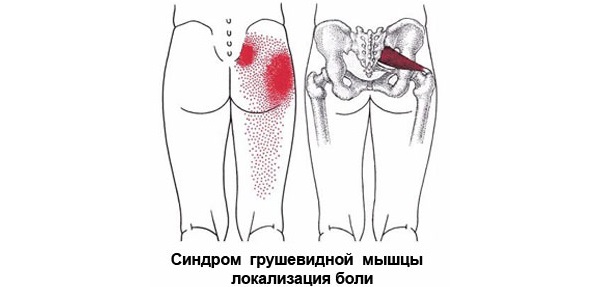
Боль носит тянущий и ноющий характер. При ходьбе, приседаниях провоцируется обострение боли. Сокращению неприятных ощущений способствует незначительное разведение ног в лежачем или сидячем положении. Устранить дискомфорт окончательно невозможно.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, осложняется ишиалгией.
Страдающие от недуга люди предъявляют жалобы на прострелы в бедре, которые сопровождаются:
- чувством озноба;
- жжением;
- онемением;
- чувством ползания мурашек.
Также предъявляются жалобы на болевые ощущения в голени и стопе, которые становятся более интенсивными при смене погодных условий, ходьбе и стрессе. К двигательной симптоматике следует отнести парезы голеностопных мышц.
Сосудистые нарушения заключаются в перемежающейся хромоте. При этом она провоцируется не только компрессией артерий, но и спазмом мелких артерий. Помимо перемежающейся хромоты пациента может беспокоить чувство холода в пальцах стопы, побледнение кожного покрова ноги.
Возможно развитие таких дополнительных проявлений, как нарушение функции сфинктера уретры и прямой кишки. При этом мочеиспускание сопровождается паузами, а дефекация — неприятными ощущениями.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение описаны в этой статье, требует проведения диагностики. Она должна осуществляться профессиональным специалистом, так как признаки патологии маскируются под другие заболевания. Для подтверждения применяется пальпация болезненных участков и близлежащих областей.
 В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
Обычно исследуют:
- внутреннюю область вертела бедра;
- сочленение крестца;
- связочный аппарат крестцово-остистой области;
- область таза;
- грушевидную мышцу.
Одним из самых точных методов диагностики выступает пальпация трансректальной области. При напряженности функционально нарушенная мышца приобретает упругость. Также в качестве диагностики применяется новокаиновая инъекция, которая вводится в толщу мышцы. Если пациент чувствует облегчение, то имеется клинический спазм.
Дополнительные методы обследования предполагают проведение:
- ЭМГ;
- КТ;
- МРТ;
- рентгенографии.
Но основную роль в современной диагностике специалисты отводят клиническому тестированию.
Терапевтические рекомендации
При диагностированной патологии назначается медикаментозная терапия, которая зависит от первопричины заболевания. Они способствуют устранению спазмов и помогают вернуть привычный образ жизни. Также специалистом может быть назначена лечебная физкультура.
Обязательным компонентом лечения выступает:
- массаж,
- компрессы.
- физиотерапевтические процедуры.
Параллельно с медикаментами используются и рецепты народной медицины.
Лечебная физкультура
Лечебная физкультура должна проводиться на регулярной основе. Гимнастические упражнения способствуют расслаблению грушевидной мышцы и активации близлежащих мышц. Они подбираются в индивидуальном порядке. Лучше, если они будут выполняться в домашних условиях под руководством специалиста.

Он всегда сможет помочь и подсказать. С тренером эффект от упражнений будет выше. Возможно, что первый курс не принесет ощутимых результатов. Человек может жаловаться на чувство жжения, дискомфорт, а также боль, но через некоторое время наступает положительный эффект.
Обязательным условием является строгая последовательность упражнений:
- Лечь на спину с согнутыми ногами в области коленей и развести их. Одно колено резким движением оттолкнуть другим. Длительность давления составляет 2 секунд.
- Лечь навзничь с прижатыми к полу плечами. Ногу зафиксировать в выпрямленном состоянии, другую согнуть в колене. Противоположной к согнутой ноге ладонью прижать колено к полу через вторую конечность. Удерживать тело в этой позиции советуется примерно 30 секунд. Аналогичные движения осуществить со второй ногой.
- Лечь на спину с согнутыми в коленях ногами и удерживать их на весу. Такое упражнение способствует растяжению грушевидной мышцы. Пострадавшую конечность следует закинуть на здоровую, обхватить руками бедренную часть опорной ноги и подтянуть е себе.
- Сесть, расставив широко ступни, ноги согнутые в коленях соединить. Опереться рукой на кушетку, вторую потянуть вперед и начать подъем. При выпрямленном локте пациент сможет выпрямить тело. На этой фазе упражнения колени становятся разомкнутыми.
- Взять эспандер или эластичную ленту. Один конец ленты следует закрепить к жесткой опоре, второй конец накинуть на стопу с поврежденной стороны. Пациент должен встать к опоре боком и преодолевая сопротивление ленты, отводить ногу вбок на максимальное расстояние, при этом, не сгибая колено. В исходное положение ногу следует возвращать не спеша, сдерживая давление эспандера и перекладывая нагрузку на другую на ногу.
Специалисты рекомендуют выполнять упражнения 3 раза в день. Для получения максимального эффекта советуется отказаться от тренировок иного характера или понизить их интенсивность.
Самомассаж
Он способствует устранению спазмов, нормализации кровообращения, восстановлению функциональности мышц. Массаж вполне можно выполнять самостоятельно. Курс включает 12 процедур. Повторить его рекомендуется через месяц. Массаж не предполагает использование специальных приспособлений. Потребуется коврик, который постилается на жесткую поверхность.
Пациент ложиться поврежденной ягодицей вверх, расслабляет мышцу и массирует ее большим пальцем руки. Особое внимание советуется уделить существующим уплотнениям и областям, в которых ощущается боль.

Следует придерживаться следующих рекомендаций:
- Для обеспечения доступа к большей части мышцы нога при массаже должна находиться в слегка подогнутом состоянии.
- Для массажа можно применять теннисный мяч.
- Массаж направляется сверху вниз вдоль мускульных волокон.
- Движения отличаются плавностью и осуществляются без надавливаний.
Если при диагностированном воспалении массаж вызывает боль, то следует ограничиться разминаниями по кругу в области поражения. Массаж проводится каждые 4 часа.
Народная медицина
Средства, предлагаемые народной медициной, направлены на купирование болевых ощущений и воспалительного процесса. На них требуется достаточное количество времени. Параллельное применение с основной медикаментозной терапией усиливает эффект последней.
Предлагаются следующие рецепты:
- Берется 200 мл одеколона. Он смешивается с 1/2 частью настойки боярышника, таким же количеством валерьяны, двойной дозой настойки красного перца. Смесь настаивается сутки. Ее следует втирать в мышцу 3 раза в день. Средство способствует устранению болевых ощущений, воспалительного процесса и спазмов.
- Цветки калины, чабреца и календулы берутся в одинаковых пропорциях. Две ложки травяного сбора заливается кипятком и настаивается в течение 1 часа. Пьется по 13 стакана смеси перед сном.
- Смешивается лавровый лист с хвоей можжевельника в пропорции 6:1 и тщательно растереть до состояния порошка. Добавляется 12 частей растопленного сливочного масла. Полученное средство следует втирать в болезненный участок. При ущемлении нерва это средство способствует купированию болевых ощущений и снятию напряженности в мышечной системе.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, не должен устраняться только народными средствами лечения. Требуется консультация специалиста. Один и тот же метод не должен использоваться больше месяца.
Компрессы
В медицине применяются компрессы с димексидом, кортикостероидами и анестетиками. Они накладываются на полчаса крестец и ягодичную область.

Применение компрессов предлагает и народная медицина:
- Берется по 200 г корней хрена и редьки черной. Сырье измельчается до порошка и смешивается. К порошку добавляется 1 ст. л. соли, уксуса и очищенного керосина. Смесь настаивается неделю в темном прохладном месте. В дальнейшем ее хранят в холодильнике. Средство наносится на марлю и прикладывается к пораженной области, сверху накрывается бумагой или пищевой пленкой. Держится до ощущения легкого жжения. Долго держать компресс не рекомендуется во избежание ожога. Процедура проводится по утрам и вечерам до полного выздоровления.
- Берется 50 г цветков конского каштана, которые заливаются 500 мл винного уксуса. Марля пропитывается настоем и прикладывается к пораженному участку на ночь. Такой компресс способен устранить боль и спазмы.
Лекарственные средства
Для купирования синдрома применяются медикаменты следующих групп:
- Спазмолитики. Они снимают спазм и не допускают появление повторных приступов. Самым распространенными препаратами являются те, в состав которых включено вещество дротаверин.
- Миорелаксанты. Они применяются при малом эффекте спазмолитиков. Эффективными средствами являются Мидокалм, Сирдалуд, Баклофен.
- Противовоспалительные средства нестероидной группы. Они способствуют блокировке воспалительного процесса, препятствуют распространению патологии на близлежащие области, купируют болевые ощущения. Нередко лекарственные средства вводятся внутримышечно, что обеспечивает более быстрое действие на волокна. Популярны такие средства, как Диклофенак, Кетанол, Мелоксикам, Вольтарен. Если боли носят слишком интенсивный характер, то инъекции дополняются анальгизирующими препаратами.
- При интенсивных болях показана новокаиновая или лидокаиновая блокада. Вовлеченные в патологический процесс мышцы инфильтруются анестетиками. Зачастую для блокад используются глюкокортикостероидные средства двухфазного действия. Их применение способствует сокращению отечности и устраняет воспалительный процесс в мышечной системе и седалищном нерве. Прекрасным анальгезирующим и противовоспалительным эффектом обладает применение таких лекарств, как Новокаин, Лидокаин, Эуфиллин, Лидаза в совокупности с Дексаметазоном, Гидрокортизоном, Дексазоном, Дипроспаном.
- Витамины группы В. Показано применение препарата Мильгамма, а также препаратов Нейрорубин, Неуробекс, Нейромультивит.
Кинезотерапия для лечения мышечно-тонического спазма
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, устраняется посредством кинезотерапии. Метод является разновидностью лечебных упражнений. Упражнения способствуют восстановлению функциональности опорно-двигательного аппарата.
Положительным воздействием обладает:
- растяжение мышц бедра и ягодиц;
- упражнения с эластичным бинтом;
- выпады;
- приседания;
- разведение бедер;
- подъем с сидячей позиции на одной ноге;
- мостик;
- подъем тазовой области вверх с лежачего положения.

Для предупреждения нагрузки на грушевидную мышцу пациентами должны быть исключены спуски и подъемы, резкое изменение скорости, крутые повороты. Основополагающий момент — отказ от долгого пребывания в сидячем положении или ассиметричной позе при производственном процессе.
Физиотерапевтические процедуры
Физиотерапевтические процедуры способствуют устранению мышечного спазма и болевого синдрома.
Применяются следующие виды:
- прогревание посредством УВЧ;
- ультразвуковое воздействие;
- электрофорез с гидрокартизоном;
- наложение аппликаций с парафином;
- массаж посредством вакуума;
- динамические токи;
- фонофорез;
- амплипульс.
Сочетание физиотерапевтических процедур с миорелаксантами, глубоким массажем пораженной области, комплексом лечебной гимнастики, как правило, приносит результаты.
Рефлексотерапия
Рефлексотерапия предполагает использование различных методов.
Среди них следует выделить:
- массирование активных точек организма;
- блокаду;
- воздействие на точки лазером;
- прогревание точек;
- точено-линейный массаж;
- массирование точек на ушной раковине.

Рефлексотерапия способна:
- уменьшить клинические проявления патологии;
- увеличить продолжительность ремиссии;
- усилить функциональность клеток;
- улучшить проводимость нейронов и мышц;
- оптимизировать кровообращение.
Эффективность того или иного метода оценивается специалистом. Методика выбирается при учете стадии заболевания, общего состояния здоровья пациента, наличия сопутствующих заболеваний.
Хирургическое лечение
При хирургическом вмешательстве осуществляется разрез на 5 см. книзу и снаружи от верхней наружной части большого бедренного вертела. Их этой точки разрез продолжается в дистальном направлении на 2 см. Волокна ягодиц тупо отсепаровываются параллельно линии разреза на коже.
Грушевидная мышца располагается под нижним краем средней мышцы ягодиц.
Седалищный нерв выделяется от жировой ткани. Грушевидная мышца перерезается на месте крепления к большому вертелу и освобождается от спаек до седалищного отверстия. Седалищный нерв не должен быть поврежден. Рана зашивается слоями. Оперативное вмешательство проводится под общей, спинальной или местной анестезией. Пациент выписывается из стационара в первый день после операции.
Возможные осложнения
В запущенной форме синдром представляет опасность для жизни, не говоря о болевых ощущениях, которые приносят пациенту страдания. Заболевание носит затяжной характер, способствует ослаблению иммунной системы. Боли могут распространяться по всей конечности, провоцируя мышечные парезы.
Длительное защемление нерва провоцирует его ишемию, что ведет к утрате чувствительности, жжению и ухудшению рефлексов. Синдром грушевидной мышцы может спровоцировать воспалительный процесс органов в малом тазу, вызвать нарушение функциональности прямой кишки, а также нарушить работу системы мочевыделения.

Самолечение при данной патологии противопоказано. Терапию нервных патологий может проводить только врач. Следуя рекомендациям специалиста можно быстро поправить свое здоровье и продолжить нормальную жизнь.
Синдром грушевидной мышцы, симптомы которого устраняются в течение 2 недель или месяца, устраняется и занятиями спортом. Кроме специальных упражнений и медикаментозного лечения рекомендовано посещение плавательного бассейна, походы на тренажеры и велосипедная езда. Перед тем, как приступить к какой-то деятельности, необходимо проконсультироваться с невропатологом.
Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
Устранение боли при синдроме грушевидной мышцы:
Фрагмент передачи «Жить здорово» о синдроме грушевидной мышцы:
Источник
