Как обнаружить воспаление щитовидной железы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Щитовидная железа – это эндокринный орган в форме бабочки, расположенный ниже гортани: между кадыком и грудной клеткой.
Выход ее из строя чреват серьезнейшими последствиями со стороны работы всех систем и органов.
О том, как самостоятельно протестировать функциональность щитовидной железы в домашних условиях, и поговорим далее.
Но сначала несколько слов скажем об основных функциях этого органа.
Функции щитовидной железы

Несмотря на свои небольшие размеры, щитовидная железа выполняет важнейшие функции:
- Обеспечивает правильное протекание обменных процессов за счет выработки гормонов трийодтиронина (Т3) и тироксина (Т4) .
- Поддерживает нормальную температуру тела.
- Контролирует воспроизводство энергии.
- Регулирует пропорциональный физический рост.
- Отвечает за работу нервной системы.
- Стимулирует мозговую деятельность и умственное развитие.
- Активизирует иммунитет.
- Контролирует вес.
Поэтому крайне важно своевременно выявлять и устранять сбои в нарушении этой железы.
Как проверить щитовидную железу с помощью термометра?
В ходе проводимых исследований в области эндокринологии американским ученым и врачом Брода Отто Барнсом была установлена связь между состоянием щитовидной железы и показателями температуры тела пациента.
Дело в том, что гормоны, вырабатываемые щитовидной железой, влияют на метаболизм и регулируют выработку энергии. При пониженной функции щитовидной железы температура тела будет понижаться, а при повышенной – увеличиваться.
Для проведения теста по Барнсу Вам понадобится лишь термометр и 10 минут свободного времени с утра. Для проведения теста лучше использовать обычный ртутный термометр для измерения базальной температуры, так как он более чувствительный, а, следовательно, более точный.

Техника проведения теста:
- Подготовьте термометр накануне вечером: отметка на приборе перед измерением не должна превышать 35 °С. Важно, чтобы термометр находился на таком расстоянии, чтобы Вы могли дотянуться до него, не вставая с кровати.
- Сразу после пробуждения измерьте температуру в подмышечной впадине: рекомендуемое время измерения – 10 минут.
- Запишите полученный результат.
Для получения максимально достоверных результатов процедуру измерения температуры необходимо проводить ежедневно в течение 7 – 10 дней. Если отклонения от нормы будут наблюдаться на протяжении всего указанного временного промежутка, в обязательном порядке запишитесь на консультацию к терапевту либо эндокринологу!
Результаты теста:
- Если температура находится в пределах 36,5 – 36,8 °С, беспокоиться не стоит, так как такие показатели вписываются в вариант нормы.
- Если температура ниже отметки 36,5 °С, это может указывать на гипотиреоз – патологическое состояние, при котором выработка гормонов щитовидной железы снижена.
- Если утренняя температура превышает показатель в 36,8 °С, это может свидетельствовать об избыточной выработке гормонов щитовидной железы, что также является патологией.
При проведении данного теста необходимо учитывать следующие факторы:
- У женщин репродуктивного возраста незначительное повышение температуры может наблюдаться во время овуляции, менструации и при беременности.
- Температура повышается также при инфекционных заболеваниях.
Помимо теста с термометром, для проверки функций щитовидной железы применяют и народные методики, о которых и пойдет речь далее.
Как проверить щитовидную железу с помощью йода?

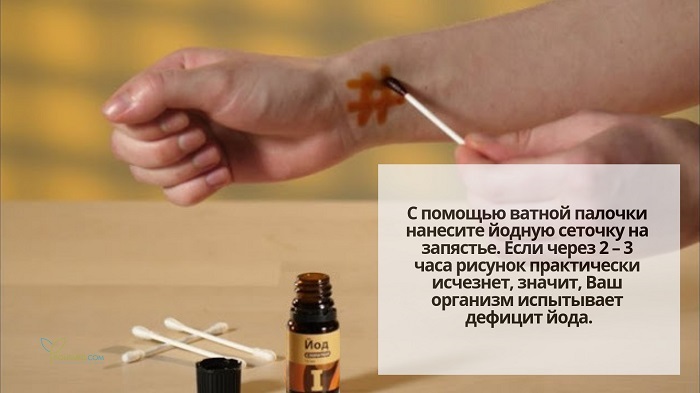
Для проведения этого теста Вам понадобятся йод и ватная палочка.
С помощью ватной палочки нанесите йодную сеточку на запястье. Если через 2 – 3 часа рисунок практически исчезнет, значит, Ваш организм испытывает дефицит йода. А ведь нехваткой именно этого элемента зачастую обусловлены сбои в работе щитовидной железы.
Существует еще один вариант теста с применением йода. Он предполагает нанесение перед сном трех йодных линий шириной в 1, 2 и 4 мм на внутреннюю часть предплечья.
Если утром останутся лишь две более широкие линии, при этом самая тонкая полностью исчезнет либо будет почти незаметной, уровень йода в организме в норме.
Если останется одна самая широкая линия, это может указывать на проблемы с щитовидной железой.
Если все три линии впитаются кожей – не откладывайте визит к врачу!
Как проверить щитовидную железу с помощью воды и зеркала?
Тест с применением воды и зеркала помогает выявить несоответствие норме размера щитовидной железы:
- Встаньте перед зеркалом так, чтобы в отражении Вы отчетливо видели шею.
- Расположите пальцы на нижней части горла.
- Начинайте пить воду, наблюдая за кадыком и областью шеи.

Если при глотании воды кадык движется плавно, это вариант нормы.
Если движения кадыка резкие, если между яремной впадиной и горлом в процессе глотания пальцами прощупываются уплотнения или шишки, это свидетельствует об увеличении щитовидной железы.
У мужчин в ходе этого теста не просматривается кадык в двух случаях: при увеличенной щитовидной железе и ожирении. Оба варианта не сулят ничего хорошего и требуют безотлагательного лечения.
Если во время глотания или пальпации щитовидной железы Вы испытываете болезненные ощущения, незамедлительно обратитесь к врачу-эндокринологу!
Способ проверки щитовидной железы с помощью пальпации может показаться неинформативным и даже странным, однако врачи-эндокринологи, прощупывая орган, могут безошибочно определить, соответствует ли норме его размер или нет.
Как проверить щитовидную железу с помощью галстука?

Этот простой метод диагностики подойдет для мужчин, которые отдают предпочтение деловому стилю в одежде, а именно носят рубашку и галстук.
Если Ваш любимый галстук начал сдавливать Вам шею, а стандартный размер ворота рубашки стал мал, Вы либо набрали лишний вес, либо щитовидная железа подает Вам сигнал о том, что она увеличена.
Верить либо не верить этому тесту, проверить его на себе или нет – решать исключительно Вам, но помните о том, что любые дискомфортные ощущения в области щитовидной железы, как минимум, должны насторожить и стать поводом обращения к врачу, особенно при наличии других признаков, указывающих на проблемы с щитовидной железой.
Признаки заболеваний щитовидной железы

На патологию щитовидной железы указывают следующие специфические признаки:
- Несимметричное утолщение нижней части шеи за счет увеличения размеров органа.
- Появление контуров щитовидной железы при глотании (в норме щитовидная железа не должна просматриваться).
- Болезненность при пальпации железы.
- Осиплость голоса и хрипота.
- Наличие уплотнений в виде узлов в щитовидной железе.
- Образование поперечных кожных складок на шее.
- Отсутствие видимого движения кадыка при глотании (при условии отсутствия ожирения).
- Покраснение кожного покрова над щитовидной железой.
- Поредение бровей.
- Неутолимое чувство голода на фоне снижения веса.
- Увеличение массы тела при привычном рационе питания.
Выделяют и неспецифические симптомы, которые в совокупности со специфическими дают основания подозревать сбои в работе щитовидной железы. К таким симптомам относят:
- Бледность и сухость кожи.
- Нарушение стула: запоры или поносы.
- Учащение сердцебиения.
- Низкое артериальное давление.
- Повышенная потливость.
- Одышка.
- Повышенная температура тела на фоне полного здоровья.
- Выпадение волос.
- Хрупкость и ломкость ногтей.
- Повышенная чувствительность к холоду.
Кроме того, изменения в работе щитовидной железы сказываются и на поведении человека.
При гиперфункции наблюдаются:
- Раздражительность.
- Агрессивность.
- Чрезмерная эмоциональность.
- Резкие перепады настроения.
- Депрессия.
При снижении функциональности щитовидной железы пациент вял, апатичен, быстро устает, испытывает проблемы со сном.
На основании сбора анамнеза, клинической картины и анализов на гормоны врач-эндокринолог поставит диагноз и назначит адекватное лечение.
Но и Вы можете помочь своей щитовидной железе восстановить функциональность, соблюдая несколько простых правил:
- Высыпайтесь: полноценный сон минимум 8 часов в сутки благоприятно сказывается на работе всех систем и органов, включая щитовидную железу.
- Занимайтесь физическими упражнениями не менее 4-х раз в неделю по 30 минут, что поможет восстановить гормональный баланс.
- Минимизируйте стресс, который негативно сказывается на работе надпочечников, чью функцию пытается компенсировать щитовидная железа, что в итоге приводит к сбоям в ее функционировании.
- Питайтесь правильно: включайте в рацион продукты, содержащие витамин D (цельные злаки, орехи, корнеплоды, свежие фрукты и овощи), а также йод.
- Откажитесь от алкоголя и курения.
- Периодически посещайте эндокринолога в целях профилактики.
Будьте здоровы и помните о том, что Ваше здоровье – в Ваших руках!
4 простых способа проверки щитовидной железы
Источник
Щитовидная железа, находящаяся на шее и имеющая форму бабочки, вырабатывает гормоны, воздействующие на весь организм. Именно поэтому ее воспаление – тиреоидит – превращается в гормональную катастрофу.
Тиреоидит
Чем опасен тиреоидит
Заболевание воздействует на фолликулы щитовидной железы, в которых происходит выработка гормонов. Воспалительный процесс вначале вызывает увеличение гормональной функции, а потом происходит резкое истощение органа. При некоторых формах болезни разрастается уродливый зоб, достигающий больших размеров.
Поэтому после перенесенных простуд, воспалительных процессов, инфекций, родов, абортов и стрессов, провоцирующих тиреоидиты, нужно показаться эндокринологу и сдать анализы на гормоны щитовидки. Это позволит вовремя выявить болезнь, не допустив ее развития.
Существует несколько видов тиреоидитов, отличающихся проявлениями, но при этом одинаково опасных.
Острый и подострый тиреоидит
Острое воспаление возникает после перенесенных заболеваний ЛОР-органов, особенно тяжелых гнойных ангин. Микробы проникают из горла в ткани железы, где может сформироваться гнойник, который придется вскрывать.
Подострая форма болезни вызывается вирусами, попадающими в железу во время простуд. Обычно болезнь возникает не сразу, а примерно через две-три недели после ОРВИ или гриппа.
Вирусы и бактерии активируют иммунную систему, которая начинает с ними бороться с помощью специальных белков. В результате развивается воспаление тканей органа с появлением мелких уплотнений – гранулем. Железа увеличивается в размере, и находящиеся внутри неё фолликулы, продуцирующие гормоны, лопаются.
В кровь попадает огромное количество гормональных веществ, что приводит к их избытку – гипертиреозу, сопровождающемуся выпячиванием глазных яблок, нервной возбудимостью, перебоями в работе сердца, скачками артериального давления. У больных наблюдаются бессонница, дрожь, потливость, приливы жара.
Поднимается температура до 38–39 градусов, появляются боли при глотании, повороте головы, пережевывании пищи. Иногда до воспаленного органа больно дотронуться. Боль отдает в ухо, шею, затылок, нижнюю челюсть.
Через некоторое время симптомы гипертиреоза сменяются признаками истощения органа. Замедляются все функции – сердцебиение, движение крови, обмен веществ, вывод слизи и воды. Больные отекают, в их организме скапливаются шлаки и токсины, что приводит к плохому самочувствию, утомлению, разбитости. У женщин часто наблюдается нарушение менструальной функции.
Без врачебной помощи и назначения корректирующей гормональной терапии могут возникнуть тяжелейшие осложнения со стороны сердца, почек, печени, других органов.
Поэтому, если после гриппа и ангины появилось уплотнение на шее, возникли резкие подъемы давления, поднялась температура, появилось ощущение жара, тревожность, дрожание рук, потливость, нужно срочно обратиться к эндокринологу.
Аутоиммунный тиреоидит
Это воспаление железы, вызванное нарушением работы иммунной системы, провоцируется вирусными и микробными инфекциями. По неизвестным причинам иммунитет перестает дифференцировать «свои» и «чужие» белки, атакуя щитовидные ткани.
Аутоиммунное нарушение возникает также после родов и поздних прерываний беременности. Толчком служит гормональная перестройка, возникающая в эти периоды в организме женщины.
Болезнь достаточно распространена – на нее приходится 20-30% случаев патологий щитовидной железы. Недуг чаще поражает женщин, чем мужчин. Раньше аутоиммунный тиреоидит встречался в основном после 30 лет, но в последние годы он возникает даже у подростков и детей.
Стадии заболевания:
- Эутиреоидная – начальная, на которой проявления болезни еще не выражены. Имеется небольшое увеличение или снижение количества гормонов, которое компенсируется организмом. Больной, пока не сдаст анализы, не узнает, что у него развилось эндокринное заболевание.
- Субклиническая – на этой стадии за счет включения компенсаторных механизмов организма серьезных клинических проявлений тоже не наблюдается. Возможны незначительные признаки уменьшения или увеличения функции железы, на которые, как правило, никто не обращает внимания.
- Тиреотоксическая – сопровождается разрушением щитовидных структур – фолликулов, содержащих большое количество гормональных веществ. Возникает гиперфункция (тиреотоксикоз). В кровь попадают белки, оставшиеся от разрушенных щитовидных элементов, которые усиливают атаки иммунной системы. Заболевание быстро начинает прогрессировать.
- Гипотиреоидная – заключительная стадия болезни, при которой из-за массовой гибели структур, вырабатывающих гормоны, возникает ярко выраженный гормональный дефицит. У пациентов наблюдаются отечность, замедление обменных процессов, слабость, разбитость, снижение работоспособности, выпадение волос, зябкость. Развиваются отечность тканей вокруг глаз, увеличение массы, угнетение работы сердца, застойные явления в легких.
Виды аутоиммунных тиреоидитов:
- Зоб Хашимото – заболевание, при котором постепенно происходит снижение функции органа, сопровождающееся значительным падением уровня гормонов.
- Безболевой тиреоидит, отличающийся слабовыраженным безболезненным воспалением щитовидных тканей. Однако это не значит, что в организме пациента всё хорошо. При этой болезни происходит гибель клеточных структур, вызывающая вначале всплеск количества гормонов, а потом их дефицит.
- Послеродовый тиреоидит возникает на 8-10 неделе после рождения ребёнка. Заболевание может развиваться после поздних абортов и выкидышей.
Причина патологии – гормональная перестройка, которая не всегда происходит гладко. У женщины возникают нервозность, потеря веса, учащенное сердцебиение. Однако большинство списывает такие симптомы на послеродовую депрессию, утомление, связанное с уходом за ребенком, и другие причины. Тем более, что примерно через месяц симптомы болезни начинают стихать.
Однако через некоторое время женщина замечает слабость, понижение температуры, головные и мышечные боли, сухость кожи и выпадение волос, вызванные снижением выработки щитовидных гормонов.
Болезнь может протекать в атипичных формах, когда возникает выраженный тиреотоксикоз – Базедова болезнь, сопровождающаяся резким похудением, экзофтальмом – выпучиванием глазных яблок, а затем уровень гормонов не снижается.
В некоторых случаях происходит быстрая гибель фолликулов щитовидки, приводящая к выраженной гормональной недостаточности.
Тиреоидит Риделя
При этой болезни ткань железы замещается соединительной, не способной выделять гормоны. Причина заболевания – нарушение работы иммунной системы, по неясным причинам атакующей и уничтожающей щитовидные структуры.
Заболевание часто возникает после вирусных, бактериальных инфекций и сильного стресса. Увеличение щитовидки может происходить очень быстро.
Гипертрофированный орган сдавливает пищевод, трахею, нервные пучки и сосуды. Появляется ощущение «комка в горле», нехватки воздуха. Сдавливание нервов и сосудов приводит к стойким головным болям, скачкам АД, головокружению, плохому самочувствию, вызванным нарушением кровоснабжения головного мозга.
Большой зоб уродует шею, ухудшая внешний вид пациентов и добавляя психологические проблемы к физиологическим. При этом заболевании часто наблюдается злокачественное перерождение железы.
Осложнения тиреоидитов
Заболевание опасно осложнениями, самое тяжёлое из которых – тиреотоксический криз, при котором из-за гибели щитовидных структур резко увеличивается концентрация гормонов.
У больного повышается температура до 38-69 град, пульс увеличивается до 200 уд/мин, появляется проливной пот, приводящий к обезвоживанию.
Возникают нарушения работы центральной нервной системы, сердца, легких, появляются судороги. Больной жалуется на тошноту, рвоту, плохое самочувствие. Появляются проблемы с почками, сопровождающиеся прекращением выделения мочи. Все эти нарушения могут привести к гибели.
Тиреоидиты вызывают и другие серьезные осложнения:
- Бесплодие, спровоцированное нарушением работы яичников, связанных с функцией щитовидки. Иногда нарушается выработка гормонов, и у женщины появляются мужские признаки – оволосение (гирсутизм), отложение жира на животе и бедрах, огрубение голоса.
- Менструальная дисфункция, вплоть до полной аменореи – отсутствия месячных.
- Нарушения психики.
- Сердечные аритмии, выражающиеся трепетанием и замиранием сердца.
- Упорный кашель, вызванный вдавливанием щитовидкой дыхательных органов.
Диагностика тиреоидита
При постановке диагноза врач осматривает пациента, оценивая состояние железы. Орган может быть уменьшен, увеличен, иметь плотные включения, узлы, неровную форму. Обращается внимание на отечность, дрожание рук, потливость, эмоциональную нестабильность пациента. При повышенной концентрации гормонов щитовидки заметно выпячивание глазных яблок.
Для постановки диагноза и определения типа тиреоидита назначают:
- Анализы на гормоны щитовидной железы Т3, Т4, а также на тиреотропный гормон ТТГ, вырабатываемый гипофизом. Это позволяет обнаружить заболевание, выявить его стадию и назначить правильную гормональную корректировку.
- Анализ на антитела к клеткам железы и ферменту тиреопероксидазе, необходимому для синтеза гормонов.
- УЗИ щитовидной железы, на котором видны её размеры, включения, патологические очаги.
- УЗИ надпочечников и поджелудочной железы. Показаны КТ или рентген гипофиза и гипоталамуса, расположенного в головном мозге. Эти обследования необходимы, поскольку вся эндокринная система взаимосвязана и неполадки в одном органе влияют на другие.
Для исключения начавшегося злокачественного перерождения железы берется биопсия – образец ткани, который затем направляется на клеточный анализ.
Лечение тиреоидитов
Назначаются гормоны, нормализующие функцию щитовидной железы, и препараты, гасящие избыточную функцию органа. Дозировки подбираются индивидуально согласно данным анализов и диагностик.
При аутоиммунных поражениях показаны лекарственные препараты, снижающие избыточную активность иммунной системы.
Применяются успокаивающие, сердечно-сосудистые, противокашлевые препараты, лекарства, нормализующие артериальное давление, улучшающие сон. При отеках назначаются мочегонные, улучшающие вывод жидкости из организма. При значительном увеличении размеров железы показано хирургическое лечение.
Пациентам, перенесшим тиреоидит или страдающим острой формой болезни, рекомендуется регулярно посещать эндокринолога. Врач проконтролирует состояние гормональной функции, вовремя назначит необходимые препараты.
Остальным нужно записаться к этому врачу после тяжёлых ЛОР-болезней, инфекций, стрессов, родов и абортов, которые могут вызвать тиреоидит.
Источник
