Как понять что у тебя воспаление мозга
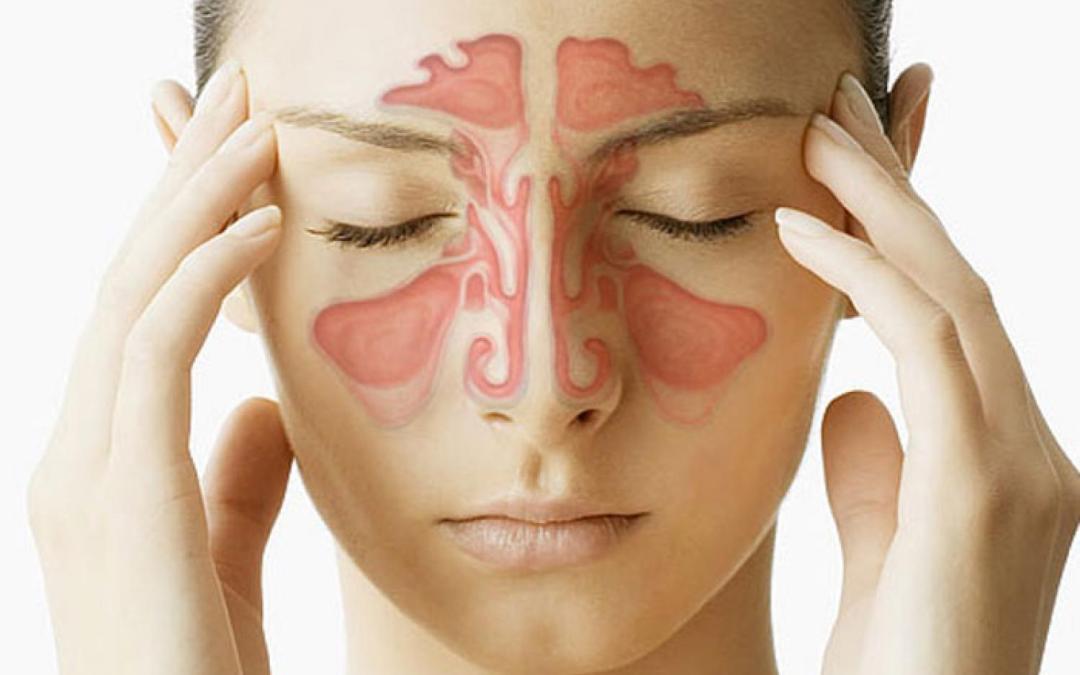
Заболевание, с одной стороны, не массовое. Но всё же случается, особенно, в определённых регионах. А, как известно, вооружён тот, кто предупреждён.
На вопросы об энцефалите отвечает врач-невролог «Клиника Эксперт» Смоленск Ирина Сергеевна Игнатьева.
– Ирина Сергеевна, давайте начнём с определения: что такое энцефалит?
– Если коротко, энцефалит – это воспаление вещества головного мозга. Когда, к примеру, мы говорим о менингите, то имеется в виду воспаление оболочек мозга. А при энцефалите воспаляется именно его вещество. В Международной квалификации болезней (МКБ-10) энцефалит, как основное заболевание, значится под кодом G04. Его подвиды имеют другие обозначения.
– Каковы причины развития энцефалита?
– Первичные энцефалиты возникают в результате проникновения вируса через гематоэнцефалический барьер. Они могут быть вызваны, например, вирусом герпеса или арбовирусом, переносчиками которого являются иксодовые клещи. В отдельных случаях болезнь развивается в результате осложнения после вакцинации. Вторичные энцефалиты возникают после перенесённого гриппа, кори, ветряной оспы.
Подробнее о ветряной оспе у детей читайте в нашей статье
– Энцефалит – это сезонное или региональное заболевание?
– Энцефалит может быть и сезонным, и региональным заболеванием одновременно. К примеру, клещевой энцефалит. Пик заболеваемости приходится на весенне-летний период – клещи в это время наиболее активны. Теперь о региональности. В основном иксодовые клещи (клещи-переносчики вируса клещевого энцефалита) встречаются в Сибири, на Дальнем Востоке, на Урале, но, случается, и в Центральном федеральном округе. А, скажем, для герпетического энцефалита не важны ни сезонность, ни региональность – это заболевание может развиться у человека в любом районе и в любое время.
Ещё отметим такой факт: клещевым энцефалитом можно заболеть и в результате употребления в пищу сырого, содержащего вирус, коровьего или козьего молока.
– Каковы симптомы энцефалита?
– Это головная боль, тошнота, рвота, лихорадка (повышение температуры тела более 37 градусов Цельсия), могут присутствовать спутанность сознания и дезориентация в пространстве, судороги, двигательные и чувствительные нарушения. В отдельных случаях наблюдаются психические расстройства.
– Ирина Сергеевна, доводилось встречать такую формулировку: для выявления вирусного энцефалита исследуется ликвор. О чем идёт речь?
– Речь идёт о диагностике заболевания. При подозрении на энцефалит проводится люмбальная пункция для исследования спинномозговой жидкости, которая и называется ликвором.
Необходимо сдать общий анализ крови, провести ЭЭГ, МРТ и КТ головного мозга – для исключения других болезней (опухоль, абсцесс головного мозга).
Если МРТ головного мозга показало… На некоторые наиболее часто задаваемые вопросы об МРТ головного мозга и его сосудов отвечают врачи ГК Эксперт
– Если энцефалит может вызываться вирусами, то, наверное, существуют и соответствующие прививки?
– Прививка разработана только против клещевого вирусного энцефалита. Вакцинация против него включена в специальный календарь профилактических прививок по эпидемическим показаниям. То есть в национальный календарь такая прививка не входит, она актуальна только для определённых, эндемичных регионов – выше мы говорили о них. В общей сложности, делается три прививки: вторая – через две недели после первой, и третья – через год после второй. Причём планировать вакцинацию нужно таким образом, чтобы с момента второй прививки до возможной встречи с клещом прошло не менее двух недель.
– Насколько эффективна прививка против энцефалита?
– Повторю: если речь идёт именно о клещевом энцефалите – практически на сто процентов.
– Как проводится лечение энцефалита?
– В каждом лечебном учреждении – особенно в эндемичных районах – должен быть в наличии определённый запас так называемого противоэнцефалитного иммуноглобулина. Это иммунологически активная фракция белка, которую выделяют из донорской сыворотки или плазмы вакцинированного человека. Заболевшему её вводят внутримышечно, и антитела начинают бороться с вирусом. Подчеркну: здесь вновь идёт речь именно о клещевом энцефалите.
Кроме того, применяется симптоматическая терапия: жаропонижающие, обезболивающие препараты, при необходимости лекарства, восполняющие объём жидкости в организме.
– Передаётся ли вирус энцефалита от человека человеку?
– Нет.
– Что поможет избежать заболевания?
– Против клещевого энцефалита – прививки. Кроме того, в эндемичных районах проводится обработка местности специальными противоклещевыми препаратами. После того, как вы побывали на природе, следует внимательно осмотреть себя и тех, с кем выезжали, чтобы своевременно обнаружить и снять с тела клеща. Если он всё-таки успел присосаться, не стоит пытаться избавиться от него самостоятельно, лучше добраться до ближайшего травмпункта или любого медучреждения, где этим займутся специалисты – чтобы в теле не осталось никаких фрагментов членистоногого.
Чтобы максимально снизить риск заболевания вторичным энцефалитом, необходимо проходить вакцинацию от кори, паротита, гриппа, ветряной оспы, герпеса. Избегать мест большого скопления людей во время эпидемий ОРВИ. Не помешает в такое время ношение ватно-марлевых повязок. При наличии герпеса или какого-то иного недомогания инфекционной природы необходимо своевременно обращаться за медицинской помощью.
Также желательно исключать факторы, приводящие к ослаблению защитных сил организма: это недосыпание, стрессы, переохлаждение, чрезмерные физические нагрузки.
Беседовал Игорь Чичинов
Редакция рекомендует:
Атака по голове. Как уберечься от летнего менингита?
Покажет ли МРТ менингит?
Что такое ОРВИ?
Как подготовиться к сезону гриппа?
Прививки: где правда, а где ложь?
Для справки:
Игнатьева Ирина Сергеевна
Выпускница лечебного факультета Смоленской государственной медицинской академии 2004 года.
В 2005 году окончила интернатуру, а в 2007 – клиническую ординатуру по неврологии.
В настоящее время – врач-невролог первой категории. Ведёт приём в «Клиника Эксперт» Смоленск по адресу: ул. 8 Марта, д. 20.
Источник
Беспечное отношение к обычному насморку или простуде может спровоцировать развитие гайморита. Гайморитом называется воспалительный процесс в верхнечелюстных околоносовых пазухах. Другое их название – гайморовы, отсюда и пошло название заболевания – «гайморит».
Гайморовы пазухи расположены справа и слева от носа, в области щёк под глазами. Здоровые невоспалённые пазухи – это полости, наполненные исключительно воздухом. Слизистая оболочка пазух выделяет необходимое количество слизи, которая выходит в носовую полость через небольшие отверстия – соустья. Но если в пазухах активизируются бактерии, в ответ на действия патогенной микрофлоры слизистая оболочка пазух отекает, соустья перекрываются, и выход слизистых масс становится невозможным. В пазухе скапливается гной, и запускается сильнейшее воспаление.
На какие симптомы при гайморите жалуется больной? Почему возникает болезнь, и на какие признаки гайморита нужно обращать внимание? «Гайморит: симптомы у взрослых» – тема сегодняшней статьи.
Причины развития гайморита
Гайморит вызывает инфекция, которая попадает в гайморовы пазухи. Бывают случаи, когда бактерии уже населяют слизистую носоглотки человека, но их концентрации недостаточно, чтобы негативно влиять на организм. Но стоит проявиться определённым факторам, болезнетворные микроорганизмы из безобидного «соседа» превращаются во врага: они начинают усиленно размножаться и вести свою жизнедеятельность. Так запускается воспалительный процесс, развивается гайморит, и симптомы болезни дают о себе знать.
Какие факторы являются причиной воспаления гайморовых пазух?
- инфекционные заболевания носоглотки;
- недолеченный насморк;
- плохая гигиена полости рта и стоматологические заболевания (например, кариес);
- переохлаждение;
- аллергический ринит;
- искривлённая носовая перегородка;
- образования в носоглотке (например, полипы);
- аденоиды;
- травмы носа;
- вдыхание вредных веществ (чаще на производствах);
- ослабленный иммунитет;
- опухоли полости носа;
- туберкулёз;
- частое использование сосудосуживающих капель для носа.
Научно доказано, чем больше размер пазухи, тем проще патогенной микрофлоре туда попасть. Гайморовы пазухи – самые большие, поэтому они подвержены воспалению гораздо чаще, чем другие околоносовые пазухи.
Гайморит: симптомы
Чтобы вовремя распознать проблему и обратиться к лор-врачу, важно уметь распознать признаки гайморита.
Отличительным признаком гайморита являются головные боли и боль в области гайморовых пазух. Пациент испытывает болевые ощущения в области щёк под глазами. Он чувствует неприятное давление в переносице. К вечеру боли становятся гораздо сильнее. Дискомфорт в области пазух также усиливается при повороте или наклоне головы. Болевые ощущения объясняются наличием в пазухах гноя. Гнойным массам становится тесно, и они сильно давят на стенки пазух. При выраженном воспалении боль может отдавать в челюсть, виски и других частях лица.
Часто болезнь сопровождают выделения из носа. На начальной стадии они прозрачные, но быстро приобретают зеленоватый оттенок и становятся вязкими. Зелёный цвет соплей говорит о бактериальной инфекции в полости носа. Выделений может не быть вовсе, если соустья пазух полностью заблокированы, и слизь вместе с гноем не могут выйти наружу.
У многих пациентов наблюдается повышение температуры тела до высоких отметок (38,5°).
Также у больного отмечаются:
- потеря или ухудшение обоняния;
- отёчность в области век, глаз, носа;
- гнусавость в голосе;
- заложенность носа;
- слабость, быстрая утомляемость, отсутствие работоспособности.
Это были общие признаки. Если у вас гайморит, симптомы будут зависеть от разновидности заболевания.
Гайморит бывает:
- По месту локализации воспаления:
- односторонним (правосторонним или левосторонним);
- двусторонним.
- острым;
- хроническим.
- травматическим;
- аллергическим;
- одонтогенным;
- риногенным;
- гематогенным;
- вирусным;
- бактериальным;
- грибковым.
- катаральным;
- экссудативным;
- гнойным;
- полипозным.
Классификаций заболевания достаточно много. Разберём наиболее распространённые виды гайморита и симптомы этих форм.
Острый гайморит.

Острая форма развивается очень стремительно. Они очень интенсивные и выбивают больного из привычной жизни. Повышается температура тела. Бывает, что она доходит до отметок 38-39°С. Это объясняется тем, что болезнетворные организмы в пазухе начинают активно размножаться, и организм человека пытается справиться с ними самостоятельно.
Второй характерный признак заболевания – боль. Болят щёки в области пазух, болит переносица, могут появляться болевые ощущения в челюсти. Если больной наклоняет или поворачивает голову, чихает или кашляет, боль усиливается. К вечеру это состояние усугубляется.
В некоторых случаях возникает светобоязнь. Из носа выделяется слизь. Если в пазухе бушует бактериальная флора, выделения зелёного цвета, что говорит о гнойном процессе.
Дышать носом становится очень сложно, возникает сильная заложенность. Веки больного отекают. Пациент чувствует себя разбитым, вялым, и вести привычную жизнедеятельность он не может.
Хронический гайморит
Хроническая форма болезни возникает, если острую форму не долечили до конца. Хроническое воспаление – это вяло развивающийся процесс, который длится больше месяца. Симптоматика смазана и ярко проявляет себя только в период обострения.
В период обострения больной жалуется на следующие симптомы:
- субфебрильная температура тела (до 37,5°С);
- заложенность носа, которая в течение дня может пройти;
- гнойные выделения из носовой полости;
- болевые ощущения не только в области переносицы, но и в области челюсти;
- гнусавость в голосе;
- слабость, быстрая утомляемость.
В период ремиссии болезнь распознать тяжелее. Симптомы не так интенсивны:
- заложенность носа;
- скопление слизи в горле, которая стекает из носоглотки;
- головные боли;
- отёчность век по утрам после сна;
- нарушение обоняния.
Травматический гайморит
Причиной развития этой формы заболевания является сильная травма черепа, которая часто сопровождается повреждением носовой перегородки. Из-за сильного кровотечения кровяные сгустки могут попасть в гайморовы пазухи. Если своевременно проблему не установить, может присоединиться инфекция и развиться нагноение. В воспалённой после травмы пазухе могут образоваться полипы и наросты.
У пациента повышается температура тела, появляются головные боли. Воспалительный процесс может перекинуться на соседние ткани, вызвав образование флегмоны или абсцесса (нагноения). Лечение этой формы проводится стационарно.
При хроническом воспалении человек жалуется на боли в области пазух, заложенность, выделения из носа. Может наблюдаться отёчность век и припухлость щеки со стороны поражённой пазухи. В подглазничной области может образоваться фистула (свищ) с выделяемым оттуда гноем. Пациентам с таким диагнозом проводят операцию на пазухе с удалением фистул и полипов.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Аллергический гайморит
Причиной аллергической формы заболевания является контакт слизистой оболочки пазухи с аллергеном (раздражающим веществом).
Болезнь напоминает проявление классической аллергии. Основными признаками этой формы являются:
- постоянный кашель, который не проходит даже после приёма противокашлевых препаратов;
- нарушенное носовое дыхание;
- заложенность носа;
- слизетечение из носа;
- приступы чихания;
- отёчность;
- зуд в глазах.
Раздражающими веществами могут быть пыль, шерсть животных, пыльца, косметика и т.п. Нужно как можно быстрее выявить аллерген и устранить его влияние на организм.
Одонтогенный гайморит
Инфекция в пазуху может попасть не только из носоглотки. При одонтогенной форме патогенная микрофлора проникает в пазуху из корней зубов верхней челюсти. Заболевание может протекать в острой и хронической формах с симптомами, характерными для этих типов воспаления. В случае с одонтогенным гайморитом одной только терапии у лор-врача недостаточно. Необходимо обратиться к стоматологу и разобраться с «проблемными» зубами – пролечить или удалить.
Катаральный гайморит
Катаральная форма характеризуется воспалением и отёчностью слизистой оболочки пазухи. У пациента отмечаются:
- слабость, ухудшение самочувствия;
- насморк;
- заложенность носа;
- незначительное увеличение температуры тела (бывает, что температуры нет).
Это начальная стадия воспаления. Если в этот период диагностировать болезнь не удалось, катаральная форма легко переходит в гнойную. На этой стадии мало кто из пациентов обращается к оториноларингологу, поскольку болезнь напоминает простуду, и многие начинают лечиться самостоятельно, теряя время.
Экссудативный гайморит
При такой форме в пазухах образуется и скапливается экссудат (воспалительная жидкость). Основными симптомами болезни являются:
- боли в области пазух, головные боли, усиливающиеся при движении головы;
- густые выделения из носа;
- заложенность носа;
- повышение температуры;
- проблемы с обонянием;
- ухудшение самочувствия.
Чтобы болезнь не перешла в гнойную стадию, и не появились осложнения, обращаться к лор – специалисту нужно сразу же при появлении первых признаков воспаления.
Гнойный гайморит
Гнойная форма заболевания развивается при присоединении к воспалению бактериальной инфекции. В пазухах скапливается гной, и он не может выйти наружу.
Пациента беспокоят следующие симптомы:
- высокая температура тела;
- боли в области пазух и головные боли становятся очень интенсивными;
- потеря обоняния;
- выделения из носа с неприятным запахом.
Это опасная форма заболевания. Ведь любое сосредоточение гноя вблизи головного мозга может привести к серьёзным последствиям, вплоть до летального исхода.
Полипозный гайморит
При полипозной форме заболевания происходят изменения слизистой оболочки пазух. Она разрастается, и образуются полипы, которые увеличиваются в размерах и «спускаются» в носовые ходы. Из-за этого у больного начинаются проблемы с носовым дыханием, и он начинает дышать преимущественно ртом. Положительный результат в этом случае приносит хирургическое удаление полипов.
Осложнения при гайморите
Воспаление гайморовых пазух – это не банальная простуда. Отсутствие грамотной терапии может спровоцировать серьёзные осложнения. В особо тяжёлых случаях заболевание может закончиться смертельным исходом.
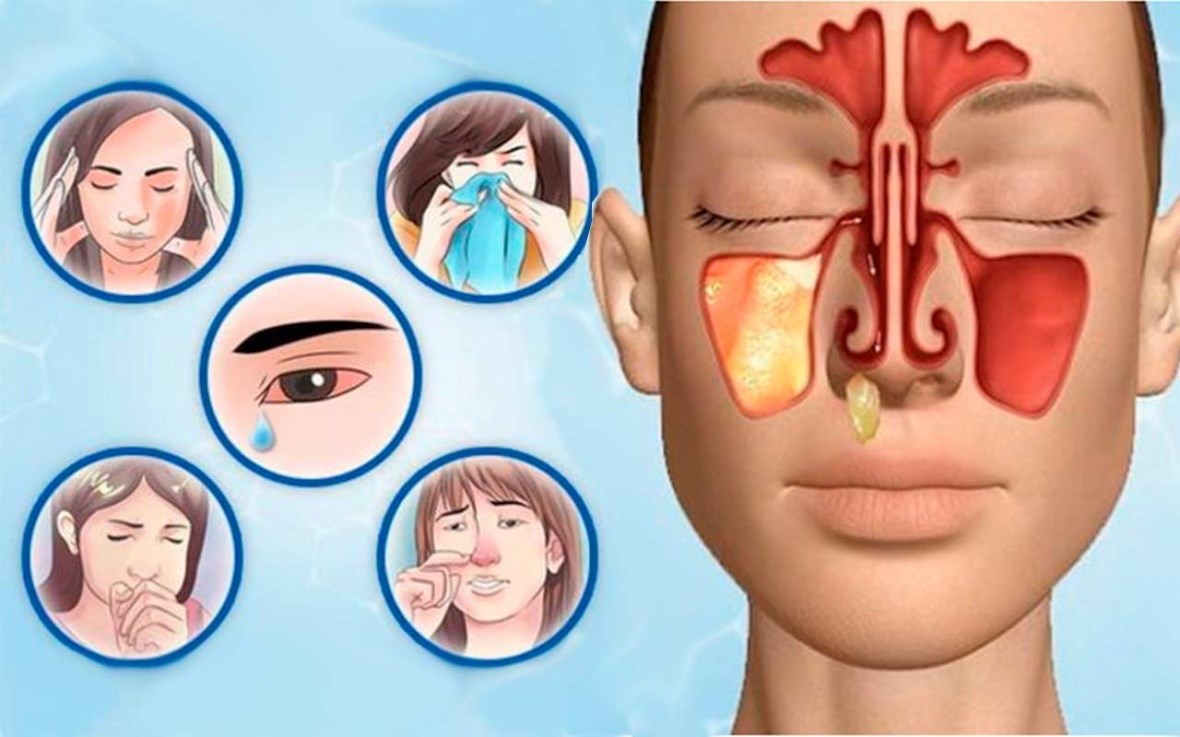
К каким осложнениям может привести неправильное лечение?
- Переход острой формы воспаления в хроническую.
- Воспаление дыхательных путей (тонзиллиты, бронхиты, пневмонии и т.п.)
- Остеомиелит, когда инфекция из пазух поражает костные ткани.
- Менингит – воспаление оболочки головного мозга.
- Сепсис.
Два последних состояния могут привести к летальному исходу. Поэтому лечиться нужно сразу и только под контролем лор-врача.
Гайморит: лечение
Тактика лечения подбирается индивидуально, исходя из формы заболевания и состояния больного. На первичном приёме оториноларинголог проводит диагностические мероприятия, чтобы подтвердить наличие воспаления. Для этого проводится риноскопия, эндоскопия носовой полости, синуссканирование. При необходимости пациент направляется на рентген. Рентгеновский снимок позволяет лор-врачу сделать нужные выводы о состоянии пазух.
Общая схема лечения включает:
- антибактериальные препараты (препарат и дозировку назначает исключительно оториноларинголог. Важно пропить лекарство полный курс, даже если вы чувствуете облегчение. Недолеченная болезнь легко хронизуется либо провоцирует тяжёлые осложнения);
- антигистаминные средства, чтобы снять отёчность слизистой оболочки пазух и полости носа;
- промывания носа солевыми растворами;
- сосудосуживающие капли;
- антисептические средства;
- жаропонижающие препараты.
Важным этапом лечения является промывание гайморовых пазух у лор-врача, которые позволяют очистить пазухи от патогенного содержимого. Методов промывания два: вакуумное методом перемещения жидкости (пациентам больше знакомо бытовое название процедуры – «кукушка») и промывание ЯМИК-катетером.
Важно не только качественно промыть пазухи, но и купировать воспаление. С этой задачей отлично справляются физиотерапевтические процедуры, которые также улучшают трофику тканей и усиливают эффект от лекарств:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
Если состояние больного тяжёлое, и никакие способы не помогают очистить пазухи от гноя, лор-врач проводит пункцию пазухи (прокол), сочетая его с медикаментозной и физиотерапией.
Лечение гайморита в «Лор клинике доктора Зайцева».
Лечение гайморита – профильное направление нашей лор-клиники. Современное оборудование, высококлассные лор-врачи с большим опытом и демократичные цены – всё это делает лечение в нашей клинике эффективным и доступным, в чём уже убедились больше 10000 вылечившихся пациентов.
Если у вас или ваших близких признаки гайморита – сразу же записывайтесь к лор-врачу. Болезнь на ранней стадии лечится намного легче. Своевременное лечение позволит быстро справиться с воспалением и избежать опасных для жизни осложнений.
Пожалуйста, записывайтесь и приходите на приём. Телефон для записи +7(495) 642-45-25.
Мы вам обязательно поможем!
Источник
