Как происходит смерть от воспаления легких

Какой процент смертности от пневмонии? Обычно он достигает уровня 8-9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
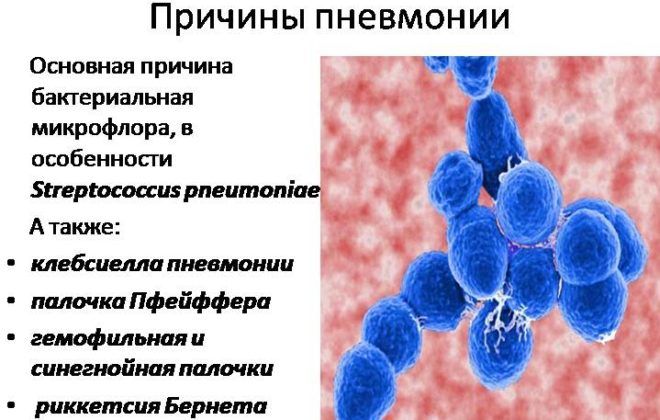
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

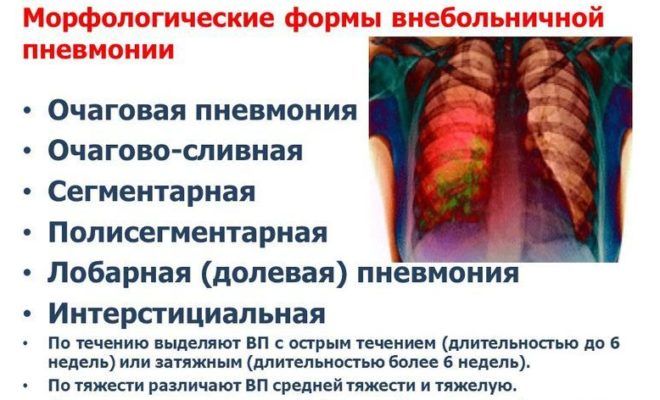
Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
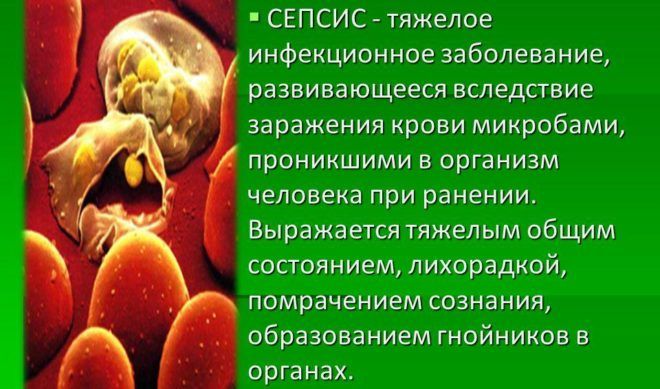
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
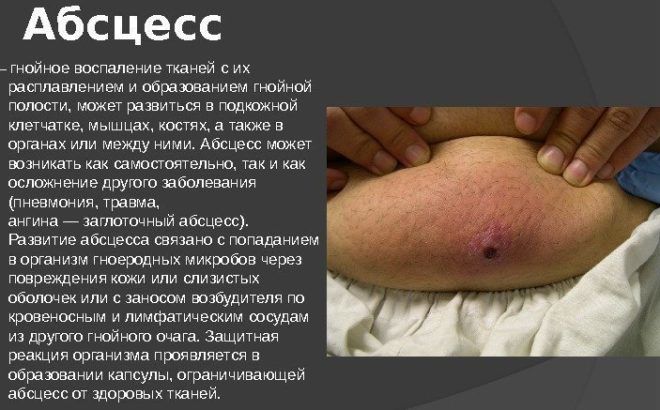
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16-50 лет встречаются с пневмонией не так часто (5-10%). При этом риск летального исхода при таком заболевании не превышает 1-3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник

Пневмония представляет серьёзную угрозу для всего человечества. Можно ли умереть от пневмонии? Существуют ли меры, предприняв которые, удастся свести к нулю риск летального исхода?
Ситуация в мире и в России
Пневмония является болезнью, по которой ведется чёткая медицинская статистика. В мире на 10 000 заболевших человек приходится 1,2% смертей. Заболевание занимает четвёртое место среди наиболее распространённых причин кончины.
Умирают больные разных возрастов. На долю детей и молодых людей приходится 1-3% эпизодов. В случае с пациентами преклонного возраста показатель существенно выше – 40-50% эпизодов.
В России также ведётся статистика по смертности от воспаления лёгких. Каждый год патологию диагностируют у 4-5 миллионов человек. Процент заболеваемости в разных возрастных группах неодинаков: 15-45 лет -1-5 эпизодов на 1000 лиц, после 60 лет – 10-20 эпизодов на 1000 лиц, после 70 лет – 50 эпизодов на 1000 лиц. За 2016 год в стране от данного недуга скончалось 31 002 граждан, в 2017 году – 26 083, в 2018 – 25 642, в 2019 году – 28 004. В 2020 году только за два первых месяца умерло 4 125 человек – на 15% больше, чем за аналогичный период 2019 года.
Особенности развития патологии
Пневмония – опасное для здоровья и жизни заболевание, поэтому всё больше людей желает знать, можно ли умереть от такой патологии. Болезнь может вызвать серьёзные осложнения, которые ведут к ухудшению состояния здоровья и к смерти. В большинстве случаев летальный исход наступает при несвоевременной и неграмотной терапии. Иногда смерть наступала спустя 2-3 дня после начала болезни. Что происходит в организме до того, как наступает кончина?
Внимание! У некоторых пациентов диагностируются такие осложнения, как миокардит, респираторный дистресс-синдром, эмфизема плевры, плеврит.
При попадании в лёгкие бактерия начинает размножаться. Опасный микроорганизм оставляет в организме много продуктов жизнедеятельности. Иммунная система реагирует на инородные клетки – выделяет жидкость, которая обязательно должна удаляться из органа воздушного дыхания посредством кашля. Однако когда больной не принимает определённые препараты, продукты жизнедеятельности не выводятся из организма. В итоге формируется оптимальная среда для увеличения количества опасных микроорганизмов.
Из-за размножения бактерий происходит нарушение вентиляции лёгких, а также ухудшается газообмен. Это приводит к ухудшению газового состава крови – продукты жизнедеятельности опасных микроорганизмов проникают в кровяное русло. В организме запускаются разрушающие процессы. Возникают проблемы с почками, сердцем, сосудами. Как только иммунная система даёт сбой, наступает смерть.
Внимание! Не занимайте самолечением. В этом случае риск наступления летального исхода возрастает многократно.
Почему может возрасти риск наступления смерти?
Пневмония – заболевание, при котором летальные исходы случаются всё чаще. Вероятность наступления смерти значительно возрастает, если человек входит в группу риска – имеет сопутствующее заболевание:
- туберкулёз или эмфизема;
- травма грудной клетки;
- проблемы с сердцем;
- атеросклероз сосудов;
- иммунодефицит любой этиологии;
- сахарный диабет;
- осложнения, возникшие после сахарного диабета;
- гломерулонефрит в хронической форме;
- почечная недостаточность.
Часто пневмония заканчивается смертью у больных, которые злоупотребляют спиртными напитками, имеют зависимость от наркотиков или курят на протяжении многих лет. На течении болезни негативно сказывается неблагоприятная экологическая обстановка в регионе проживания. Также большое значение имеют условия быта.
К сожалению, смерть от пневмонии не является редкостью в период младенчества. Повышенную опасность заболевание представляет для детей, которые были недоношены или родились ослабленными. Также особое внимание следует уделять малышам, которые имеют проблемы в физическом развитии (недостаточные для определённого возраста вес и рост).
Когда продукты жизнедеятельности опасных микроорганизмов проникают в кровяное русло, происходит токсический шок. Человек может столкнуться с острой сердечной недостаточностью. Нередки ситуации, когда перестаёт происходить почечная фильтрация. В результате может развиться острая почечная недостаточность и иные серьёзные патологические процессы.
У маленького пациента смертельный исход может наступить в результате возникновения синдрома Уотерхауза-Фридериксена. При таком отклонении у ребёнка обнаруживается недостаточность коры надпочечников, что приводит к прекращению выделения глюкокортикоидов и адреналина. Иногда АД падает до нуля. В итоге дыхание останавливается, происходит клиническая смерть.
Летальный исход при любой пневмонии может наступить из-за образования абсцесса и булла. Больному резко становится плохо. АД сильно падает, при кашле отделяется мокрота с неприятным запахом, может произойти лихорадка. В такой ситуации врач рекомендует хирургическое вмешательство.
Какие меры следует предпринять?
Важно знать не только, почему умирают от пневмонии, но и как не допустить кончины. Здесь крайне важно не игнорировать первые симптомы заболевания. Если появился кашель и поднялась температура, следует обратиться к врачу. Специалист назначит анализы, иные исследования, установит причину возникновения патологии, назначит подходящее лечение.
Если действовать самостоятельно, то это ничем хорошим не закончится. Выбранные случайным образом в аптеке лекарства от кашля и температуры не помогут. Ситуация начнёт только ухудшаться – симптоматика усилится, появится сильная боль за грудиной.
При атипичной форме, которая протекает без чётких симптомов, люди не торопятся к доктору. В итоге состояние здоровья только ухудшается. Также опасна смертельная коронавирусная пневмония, от которой не существует лекарств. Но если вовремя обратиться к врачу и проводить правильное симптоматическое лечение, то выздороветь удастся сравнительно быстро.
Опасность для больных младшего возраста
Детская смертность от пневмонии напрямую зависит от того, насколько сформирован организм ребёнка. Больше летальных случаев отмечается в возрастной группе до 1 года. Это связано с тем, что у новорождённых некоторые органы и системы организма только завершают развитие.
Этот момент актуален и в отношении иммунитета и системы дыхания. Дыхательные пути ещё не настолько широкие, насколько это нужно. Бактерии, грибки и вирусы крайне негативно влияют на их работу. Даже самая обычная инфекция может спровоцировать значительное воспаление и привести к кончине.
Среди маленьких пациентов в группу риска входят:
- недоношенные дети;
- малыши с врождёнными и приобретёнными болезнями сердечно-сосудистой системы, почек, системы дыхания;
- дети, которые находятся на искусственном вскармливании;
- дети, чьи родители курят;
- малыши, которые плохо питаются или/и проживают в антисанитарных условиях.
Чтобы ребёнок не умер от пневмонии, нужно как можно быстрее показать его врачу. Терапию следует проходить в условиях больницы. Малыш должен постоянно находиться под контролем.
Профилактические меры
Важно знать не только, можно ли умереть от лёгкой, средней и тяжёлой пневмонии, но и как не допустить возникновения заболевания. Здесь важно прибегать к эффективным профилактическим мерам.
Ребёнка труднее защитить от болезни. Это связано с тем, что малышу сложнее понять, что с организмом что-то не так и требуется принять соответствующие меры. Поэтому профилактика должна сводиться к укреплению иммунитета:
- своевременно делать прививку;
- употреблять в пищу достаточно свежих овощей и фруктов;
- периодически принимать витамины;
- заниматься спортом;
- играть в активные игры;
- кататься на велосипеде;
- регулярно гулять на свежем воздухе;
- делать ингаляции с применением натуральных средств.
Взрослым также нужна вакцинация и витамины. Ещё рекомендуется посещать санатории. Полезны закаливание и массаж. Важно отказаться от вредных привычек, спать 7-8 часов в сутки, качественно питаться.
Особого подхода требуют пожилые люди. После 50-60 лет витамины усваиваются плохо, поэтому рекомендуется разработать диету с учётом особенностей организма человека и наличия сопутствующих хронических заболеваний.
Пожилые люди комфортнее чувствуют себя дома. Здесь, чтобы минимизировать летальный исход, необходимо:
- много двигаться;
- по возможности отказаться от медикаментов;
- соблюдать личную гигиену;
- как можно чаще проветривать дом.
Наиболее сложной является профилактика у лежачих людей. Обычно проблемы с лёгкими возникают у таких пациентов вследствие заражения бактериальной либо вирусной инфекцией, а также после хирургического вмешательства. Не рекомендуется давать таким людям антибиотики, так как ослабленный организм станет ещё слабее. Другие медикаменты также негативно скажутся на здоровье. Чтобы не допустить развития недуга у лежачего, следует предпринимать такие меры:
- контролировать состояние кожи (не допускать образования пролежней, язв);
- делать ингаляции с использованием натуральных средств;
- выполнять массаж грудной клетки и всего тела;
- тщательно соблюдать правила личной гигиены;
- хорошо питаться;
- полностью исключить негативные эмоции.
Пожалуйста, непременно поделитесь этим материалом в социальных сетях. Так много людей узнает о том, можно ли умереть от воспаления лёгких.
Источник
Вирус постоянно заражает новые клетки, и они сами становятся источником нового вируса. Поэтому здесь работают несколько другие механизмы иммунитета – как раз Т-клетки, макрофаги, антитела.
Верно ли, что при тяжелой пневмонии легкие перестают насыщать кровь кислородом и человек умирает от удушья?
В случае с бактериальной пневмонией разрушаются структуры, альвеолы заполняются инфильтратом, содержащим остатки клеток, бактерии, клетки иммунной системы. По сути, легкое превращается в заполненную жидкостью губку. Чем большую часть легкого занимает инфильтрат, тем хуже человек дышит. В какой-то момент у него просто формируется критическая дыхательная недостаточность.
Этому может сопутствовать нарушение сердечной деятельности, может сформироваться отек мозга. Но неизбежно и снижение концентрации кислорода в крови, и она может упасть до уровня, не совместимого с жизнью.
Схема, демонстрирующая проникновение инфильтрата в альвеолу при пневмонии
И этот процесс можно остановить антибиотиками?
Да, препаратами, уничтожающими все бактерии. Иммунной системе останется просто макрофагами вычищать эти мертвые поля, а пациенту – ждать, пока легкие очистятся.
Но и антибиотики не дают стопроцентной гарантии от ОРДС. Я сам много раз видел подобные ситуации: при интенсивном лечении антибиотиками может разрушиться большое количество бактерий, что приводит к выбросу в кровь большого количества токсинов.
А как это работает в случае с вирусами, когда нет чужеродных клеток?
Есть клетки, зараженные вирусом. Каждый вирус выставляет свои антигены на поверхность клетки, и она становится мишенью для нашей иммунной системы. Иммунная система начинает с этой клеткой бороться, уничтожать ее.
Бывает так, что вирус в легких заразил много клеток, но иммунитет сначала сработал слабо. Тогда в ответ на массивное заражение организм может отреагировать чрезмерно и уничтожить слишком много клеток. От такой «атомной войны» на уровне иммунной системы тоже может развиться ОРДС.
Не совсем понятно, почему при одних вирусах ОРДС возникает чаще, чем при других, но «старые» вирус SARS и вирус птичьего гриппа, и даже в большей степени новый коронавирус способны вызывать такую реакцию.
Вы упоминали, что у вирусной пневмонии другая картина, что это интерстициальная пневмония. А в чем разница?
Легкие состоят из воздушных «мешочков» – альвеол, а между группами этих мешочков находится интерстиций. Это можно сравнить с гроздьями винограда, которые упакованы каждая в отдельном пакете. Если разрезать мандарин, то между дольками мы найдем крупные перегородки, – вот так же и между альвеолами есть это промежуточное интерстициальное пространство.
При бактериальной пневмонии инфильтрат может заполнять альвеолы, а при вирусной он попадает в интерстициальное пространство, и это способно вызвать серьезную дыхательную недостаточность. При этом на рентгене может быть ничего не видно, а на КТ будут какие-то легкие изменения. При коронавирусной пневмонии так и происходит: тяжелая одышка, признаки дыхательной недостаточности – и легкие изменения на компьютерной томографии.
Есть ли какой-то способ остановить сползание в пневмонию на ранних стадиях? В случае с бактериальной инфекцией можно пить антибиотики, а в случае с вирусом?
Это другой случай. Доказанных способов профилактики пневмонии, препаратов для специфической антивирусной терапии в России нет, и ничего порекомендовать мы пока не можем.
Китайцы описали использование хлорохина, антималярийного препарата, который, по их заявлениям, обладает противовирусным эффектом. Но эти данные надо исследовать. Антибиотики профилактически, я думаю, стоит назначать, потому что вторичную бактериальную инфекцию никто не отменял. Но, судя по всему, она не играет большой роли.
Гормоны, похоже, не работают. Противовирусные препараты, скорее всего, тоже не работают, хотя были испробованы разные варианты – и противогриппозные препараты, и препараты от ВИЧ-инфекции. (Подробнее о попытках китайских врачей применять эти и другие препараты читайте в нашем материале «На дне аптечки». – Примечание N + 1.)
Что происходит в крайней ситуации, когда легкие перестают работать? Можно включить аппарат ИВЛ, но при этом необходимо, чтобы сами легкие поглощали кислород. А если они заполнены жидкостью?
Для борьбы с гипоксемией у пациентов есть много разных методов: можно вручную раздуть легкие, можно расправить даже слипшиеся альвеолы. Все это до поры до времени работает. Но, наверное, один из самых лучших на сегодня – ЭКМО, экстракорпоральная мембранная оксигенация.
Мы создаем специальную мембрану, через которую проходит кровь. Мембрана позволяет насыщать кровь кислородом подобно тому, как она насыщается, когда проходит через легкие. То есть мы как бы создаем искусственные легкие, такие жабры.
Это может спасти человека, хотя и не всегда. Буквально в прошлом году закончилось одно из рандомизированных исследований по ЭКМО, и оно не показало снижения риска смерти у пациентов с ОРДС, хотя прежние исследования его показывали. И все же часть пациентов очень быстро выздоравливают после ОРДС, оно не дает стопроцентной летальности.
Вообще надо понимать: когда у пациента настолько критическое состояние, что требуется ЭКМО, то, как правило, ситуация не ограничивается одними легкими. У него развивается полиорганная недостаточность. Мы спасаем легкие, а у него почки отказывают. Спасаем почки – начинается потеря мозга.
А могут ли легкие восстановится, может ли человек вернуться после ЭКМО?
У нас есть стволовые клетки, способные в той или иной степени восстановить легкие. Есть, конечно, определенные «но». Новые легкие вырасти не могут, но эпителий поменяться может, мембрана восстановиться может.
Есть несколько сценариев ОРДС. При благоприятном клетки начинают регенерироваться. Но при неблагоприятном сценарии погибает базальная мембрана и вместо регенерации начинается фиброз, когда вместо клеток начинает расти соединительная ткань. Это не смертельно, но при фиброзе нарушается функция легких за счет того, что теряется архитектура альвеолы, легочной доли.
Но на стадии, когда приходится применять ИВЛ, восстановление здоровья еще возможно?
Возможно, конечно. Согласно статистике, минимум 50 процентов пациентов выживают. В некоторых центрах, я думаю, при суперэкспертизе, суперпроработаных протоколах, смертность составляет не более 20-25 процентов случаев.
Сколько времени человек может прожить на искусственной вентиляции легких?
Этот срок не ограничен – если нет повреждения легких, человек может всю жизнь прожить на аппарате ИВЛ. Но обычно где-то за месяц происходит регенерация.
То есть в отсутствие противовирусных средств в борьбе с вирусной пневмонией мы можем рассчитывать только на собственную иммунную систему? Надеяться, что она вовремя задавит инфекцию и в процессе не убьет своего хозяина?
Да. Но сценарий большинства случаев новой коронавирусной инфекции таков: 80 процентов заболевших переносит ее в легкой форме, 15 процентов – в средне-тяжелой. И в той, и в другой ситуации, как правило, ИВЛ не требуется. И только за счет самых тяжелых случаев – это 5 процентов заболевших – в основном и растет летальность.
Это люди, у которых неправильно – не вовремя или слишком сильно – работает иммунная система?
Судя по всему, дело в возрасте. Дискутируется роль рецепторов к ангиотензину, потому что у гипертоников плотность этих рецепторов в легких больше, а они являются мишенью для вируса – при большом количестве этих рецепторов влияние вируса усиливается. Но это лишь теория, и дискуссия о том, почему гипертоники находятся в группе риска, продолжается. Может быть, это из-за коморбидности, сопутствующих заболеваний, а может быть, действительно, из-за этих рецепторов.
С точки зрения врача, насколько важно знать, инфицирован пациент коронавирусом или нет? Это что-то меняет в практике лечения?
Думаю, что в целом нет. Понятно, что придется принимать всякие эпидемиологические меры. Правильная сортировка и изоляция пациентов очень важны. Но тактику лечения это меняет незначительно.
Получив отрицательный тест на бактериальную инфекцию, мы можем не назначать антибиотики, чтобы снизить нагрузку на организм. Мы можем готовить для пациента аппарат ИВЛ. Ранняя интубация, подключение к аппарату ИВЛ – это один из методов профилактики тяжелого течения ОРДС. Считается, что в этом случае ОРДС течет легче, чем если дать ему несколько дней самостоятельного дыхания.
Что бы вы посоветовали людям, начинающим чувствовать, что у них что-то не то? Когда у них нет высокой температуры, но они покашливают. То ли им сидеть дома, то ли бежать на флюорографию, то ли что-то еще. Как правильно себя вести в этой ситуации?
Если у человека нет факторов риска, связанных с коронавирусной инфекцией, – это возраст 60-65 лет и старше, гипертония, сердечно-сосудистые заболевания, сахарный диабет, ряд других сопутствующих заболеваний, – если это, в общем, здоровый молодой человек и он чувствует себя относительно хорошо, то у него, скорее всего, симпотмы будут как при обыкновенной простуде.
Можно поставить в известность поликлинику. Позвонить, сказать: у меня простуда, посоветоваться. Если они скажут приходить – прийти. Но я бы не стал.
Потому что сейчас сидеть дома – это дополнительная мера профилактики распространения инфекции. То есть если человек чувствует себя больным, он должен максимально самоизолироваться. Это самое главное. Я не могу настаивать на том, чтобы все звонили в поликлинику и требовали прихода врача. Потому что ресурсы врачей очень ограниченны, особенно в период эпидемии.
Но правильно будет поставить в известность поликлинику и узнать про красные флаги. Это нарастающая одышка, постоянно высокая температура, слабость, которая не дает передвигаться, мокрота с кровью. Вот эти нехорошие симптомы – повод вызвать «скорую помощь», чтобы ехать в больницу.
Но у 8 из 10, даже у 9 из 10 человек болезнь будет протекать в легкой форме. И надо просто самоизолироваться, стараться никого не заразить, помнить, что большинство заболевших – по китайским данным – это кластеры в семье. Когда в семье заболевает один человек, заболевает вся семья. Изолировать семью сложно, потому что человек заразен еще до появления симптомов. Но, например, если планируются гости, свадьбы, другие семейные мероприятия, лучше отложить их на послеэпидемический порог.
Мыть руки, умывать лицо, минимизировать встречи с людьми, по возможности работать удаленно, не ездить в общественном транспорте, ходить пешком, либо сейчас на велосипеде можно, либо на машине или такси. Не пожимать руки. Просто все рукопожатия вообще прекратить. Ну, и стараться не пользоваться общими вещами, типа общей кружки где-нибудь в офисе. Все должно быть индивидуальное.
Ну и при первых признаках ОРВИ остаться дома и не ходить никуда ни в коем случае, пока не будет получен отрицательный результат на коронавирусную инфекцию.
Текст подготовил Андрей Украинский
Оригинал
Читайте также:
Антитело к старому коронавирусу нейтрализовало новый коронавирус
У клеток человека нашли вторую «дверь» для коронавируса
Гидрогель помог очистить картины Джексона Поллока
Источник
