Как снять воспаление глаз покраснение

Покраснение глаз или конъюнктивы – это самый распространенный симптом конъюнктивита. Универсального лекарства от этой болезни нет. Она принимает различные формы, и для лечения каждой подбирается соответствующее лекарство. Узнаем, как можно снять красноту с глаз при разных видах конъюнктивита.
Часто конъюнктива краснеет после работы, связанной со зрительным перенапряжением, например, у офисных работников. Иными словами, одного этого симптома не достаточно для постановки диагноза. Снять покраснение можно практически любым раствором, оказывающим увлажняющее или успокаивающее действие. Однако делать это без назначения врача не рекомендуется. Необходимо установить точную причину возникновения симптома. После этого можно будет назначить полноценный курс терапии заболевания. Узнаем, как снять красноту с глаз при конъюнктивите. Для этого рассмотрим основные его разновидности и специфические признаки.
Краснота глаз и конъюнктивит
Уменьшить красноту и дискомфорт можно каплями на основе натуральной слезы. Они так и называются – «Искусственная слеза». Помимо гиперемии, этот препарат позволят устранить жжение, зуд и другие симптомы. Однако покраснение вновь возникнет, если болезнь не лечится противомикробными, противовирусными, антигистаминными и другими лекарствами. Какой именно подобрать препарат для лечения? Это зависит от причины и формы протекания патологии.
По типу воспаления, причинам, которые его вызвали, конъюнктивит разделяется на следующие основные типы:
- бактериальный;
- вирусный;
- хламидийный;
- аллергический.
Подробнее охарактеризуем все эти болезни.
Как снять красноту с глаз при конъюнктивите бактериального типа?
Причиной развития заболевания становится попадание в организм стафилококков, гонококков, стрептококков и других бактерий. Воспаление охватывает, как правило, только один глаз, но при отсутствии лечения оно переходит и на второй. Стафилококковая инфекция моментально вызывает покраснение конъюнктивы, веки при этом отекают, из слизистой в больших количествах выделяется гной. При пневмококковой инфекции помимо покраснения, наблюдаются кровоизлияния. На конъюнктиве появляются многочисленные красные точки. Больной жалуется на боль в глазах при ярком свете. На соединительной оболочке образуется тонкая полупрозрачная пленка. При синегнойном воспалении очень сильно краснеет слизистая, беспокоят рези, жжение, развивается слезотечение. Дифтеритическая форма конъюнктивита сопровождается не только гиперемией слизистой, но также покраснением и уплотнением век. На конъюнктиве появляется налет, при удалении которого возникают кровотечения.
Как лечится бактериальный конъюнктивит и как снять покраснение глаз? После постановки диагноза, определения типа воспалительного процесса врач назначит «Диклофенак», который уменьшает выраженность воспаления, мази и капли с антибиотиками для уничтожения бактерий, а также раствор борной кислоты для удаления слизи и гноя. Антибиотики применяются до полного исчезновения всех симптомов.
Как снять красноту с глаз при конъюнктивите вирусного типа?
Спровоцировать конъюнктивит могут аденовирусы, герпес и другие вирусы. Самые распространенные заболевания этой группы – аденовирусные и герпетические конъюнктивиты. Для воспаления, вызванного аденовирусами, характерны не только офтальмологические симптомы, но и признаки, которые беспокоят больных при ОРВИ: кашель, насморк, головная и горловая боль, повышенная температура тела, увеличение лимфатических узлов. Они особенно выражены в начале болезни. Через несколько дней к этим симптомам присоединяются гиперемия глаз, жжение, слезотечение, светобоязнь, слизистые и гнойные выделения. Аденовирусный конъюнктивит бывает катаральным, фолликулярным, пленочным. Каждый из них лечится с помощью противовирусных препаратов. Также назначаются средства, укрепляющие иммунную систему. Убрать красноту глаз можно с помощью капель типа «Систейн». Они имитируют слезную жидкость, увлажняют поверхность глазного яблока, снимают воспаление и сопровождающие его симптомы.
Герпетический конъюнктивит возникает вследствие попадания в организм вируса герпеса. Заражена им большая часть людей. Вывести его не представляется возможным. Вирус может долгое время не проявляться. Он активизируется и начинает размножаться при ослабленном иммунитете. Конъюнктивит, вызванный герпесом, характеризуется фотофобией, слезотечением, блефароспазмом. На коже век, вокруг глаз и на крыльях носа появляются пузырьки. Покраснение конъюнктивы может быть умеренным.
Лечение направлено, главным образом, на укрепление иммунной системы и блокировку вируса противовирусными средствами. Высыпания на коже обрабатывается мазями. Может использоваться и «зеленка». Для промывания век и глаз назначается «Фурацилин». Гигиенические процедуры являются одними из самых важных. Они помогают предотвратить размножение вирусов и бактерий, снять красноту с глаз и устранить другие признаки патологии.
Как убрать покраснение глаз при аллергическом конъюнктивите?
Обильное слезотечение, жжение, зуд, покраснение глаз при конъюнктивите – это самые явные признаки аллергической формы данного заболевания. Они доставляют пациенту сильный дискомфорт, устранить который максимально быстро можно с помощью увлажняющих и успокаивающих капель.
При аллергическом воспалении растворы на основе искусственной слезы являются наиболее предпочтительными. Такие препараты не имеют противопоказаний и побочных эффектов. После инстилляции больной сразу же чувствует облегчение. Аллергический конъюнктивит возникает обычно весной и летом в период цветения растений. Как правило, аллергики готовы к этому и держат при себе соответствующие препараты.
Как снять покраснение глаз при хламидийном конъюнктивите?
Систейн» и прочие увлажняющие растворы назначаются для предотвращения развития синдрома «сухого глаза».
Общие принципы лечения конъюнктивита
При любой форме воспаления слизистой следует соблюдать правила гигиены. Нельзя пользоваться вещами больного. Нужно как можно чаще проветривать помещение. Конъюнктивит передается воздушно-капельным и контактно-бытовым путем. Исключение могут составлять аллергические формы заболевания. Изоляция больного и соблюдение гигиены позволит предотвратить размножение микробов и присоединение к воспалению другой офтальмологической болезни инфекционной этиологии.
Как снять покраснение глаз при конъюнктивите народными средствами?
Домашнее лечение не должно стать альтернативой медикаментозной терапии. Народные средства могут выступать в качестве одного из методов борьбы с недугом при комплексном подходе. Собственно, любой рецепт, который Вы планируете применить, должен быть одобрен врачом.
Антибактериальным эффектом обладает ромашка. Она продается в сушеном виде в аптеках. Необходимо развести ложку травы в стакане кипятка, остудить отвар и сделать из него примочки. Эффективность в устранении сухости глаз, покраснения, зуда и жжения показывают свойства календулы. Следует развести ее в горячей воде и отфильтровать. Полученным раствором можно промывать веки. Еще одно популярное средство при конъюнктивите – черничный чай. Считается, что он укрепляет иммунитет, в том числе местный, ускоряя этим процесс выздоровления. Необходимо добавить сушеные ягоды в кастрюлю с кипящей водой и варить их в течение 5 минут. Пить чай можно с медом, но только если нет жара.
Для создания компрессов используется лист алоэ. Нужно разрезать растение или натереть его на терке, завернуть в марлю и приложить к векам на 15-20 минут. В некоторых рецептах советуют закапывать сок алоэ в глаза. Однако от таких методов лучше отказаться. В интернете можно найти и другие советы по самостоятельному устранению симптомов конъюнктивита. Не прибегайте к ним без предварительной консультации со специалистом. Тем более ни в коем случае нельзя применять все эти средства для лечения детей. Это может привести к осложнениям.
Чем опасен конъюнктивит?
Сама по себе болезнь не является очень опасной. При адекватном лечении полное выздоровление наступает через несколько недель. Но если оно не назначено вовремя, возрастает риск развития осложнений. Воспаление с конъюнктивы может перейти на другие структуры глаза, в том числе на роговицу. Почти любые заболевания, поражающие эту часть глазного яблока, сопровождаются ухудшением зрения вплоть до полной его потери. Такое бывает редко, но при возникновении первых симптомов болезни посетите врача. Конъюнктивит в зависимости от его формы может лечиться педиатром и терапевтом, аллергологом или офтальмологом. Лучше сначала обратиться к врачу общей практики, который направит к соответствующим специалистам.
Источник
Беспокоит покраснение глаз? Эксперты сети оптик «Счастливый взгляд» подготовили материал о том, как убрать красноту глаз в домашних условиях и в каких случаях нужно срочно обращаться к офтальмологу.
Содержание
- Почему глаза краснеют
- Причины покраснения
- Когда нужно обращаться к врачу
- Как убрать покраснение в домашних условиях
- Народные средства
- Лекарства
- Покраснение глаз и контактные линзы
- Выводы
Почему глаза краснеют
Покраснение может указывать на воспалительный процесс как непосредственно в глазу, так и в организме. Краснота появляется из-за расширения мелких кровеносных сосудов, расположенных на поверхности глазного яблока. Сосуды становятся заметнее, белок глаз (склера) покрывается сосудистой сеточкой, из-за чего со стороны глаза кажутся красными.
Покраснение может сопровождаться сопутствующими симптомами – зудом, отеком, болевыми ощущениями, – а может и не ощущаться вовсе.
Причины покраснения глаз
- Аллергическая реакция;
- Длительная работа за компьютером без перерывов;
- Неправильный уход за контактными линзами или нарушение режима ношения;
- Хроническое недосыпание;
- Повреждение век или глазного яблока;
- Реакция глаз на табачный дым, пыль или ветер;
- Инородное тело в глазу;
- Использование некачественной косметики;
- Реакция на косметические процедуры, например, наращивание ресниц;
- Посещение бани, сауны и других мест с резким перепадом температур;
- Отсутствие коррекции зрения или неправильная коррекция.
Покраснение глаз на фоне болезни
Увеличение кровеносных сосудов в глазах может указывать на ряд офтальмологических заболеваний, в числе которых конъюнктивит и блефарит. В этом случае могут появиться и сопутствующие симптомы, например, гнойные выделения, выпадение ресниц, отек.
Синдром сухого глаза также часто сопровождается покраснением. Помимо этого больной испытывает ощутимый дискомфорт – глаза пересыхают, болят, появляется чувство жжения и ощущение песка. Синдромом сухого глаза обычно страдают офисные сотрудники, школьники и люди, чья работа требует высокой концентрации внимания. Продолжительная работа за компьютером и долгое нахождение в помещении с кондиционерами увеличивают риск развития нарушения.
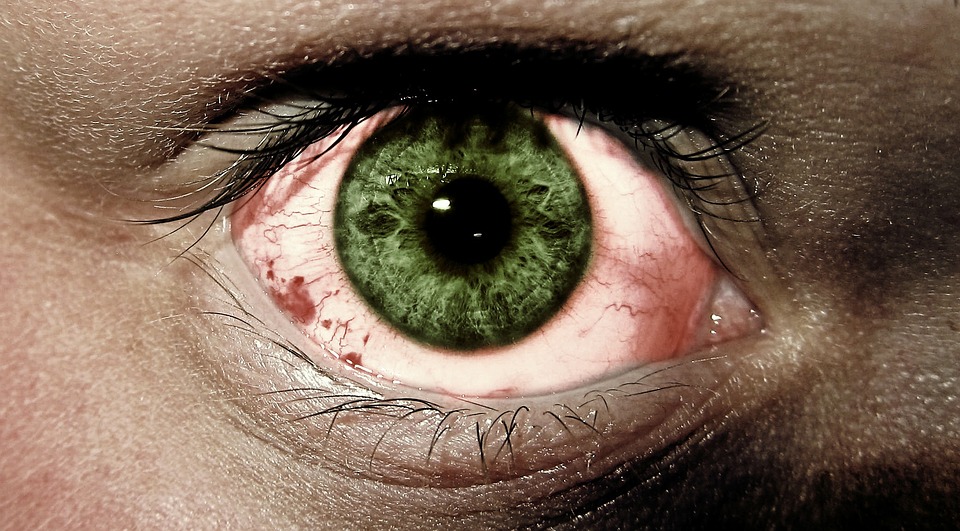
Покраснение глаз может свидетельствовать о наличии заболеваний
Еще одна серьезная причина покраснения – гипоксия роговицы. Хроническая нехватка кислорода приводит к разрастанию мелких кровеносных сосудов. Данное нарушение требует контроля со стороны офтальмолога! Чаще всего гипоксия роговицы возникает на фоне постоянного перенашивания контактных линз.
Покраснением глаз организм может реагировать на инфекционные и вирусные заболевания неофтальмологического характера.
Нужна ли помощь врача
Если покраснение глаз не сопровождается сопутствующими симптомами, вы можете наблюдать динамику своего состояния без врачебной помощи. Возможно, это была разовая реакция организма на плохой сон, сильный ветер или аллерген. В этом случае покраснение пройдет самостоятельно всего за пару дней.
Если же вы отмечаете, что покраснение не проходит или усиливается, а тем более если к нему добавляются зуд, отечность, выделения из глаз, боль, жжение, ощущение инородного тела или ухудшение зрения, необходимо как можно быстрее обратиться к врачу для исключения заболеваний и получения адекватного лечения!
Как убрать красноту глаз в домашних условиях
Если вы уверены, что за покраснением не стоит ничего серьезного, можно попробовать обойтись без помощи врача и убрать красноту глаз в домашних условиях. Быстрый эффект возможен только в том случае, если покраснение стало реакцией организма на внешний раздражитель – имейте это в виду.
Народные средства
Для начала можно попробовать народные методы. Например, чайный компресс на глаза эффективно помогает снять красноту, возникшую из-за недосыпа, табачного дыма или ветра.
Заварите обычный черный чай, без добавок и ароматизаторов, остудите, окуните в заварку ватные диски, слегка отожмите (но так, чтобы диск оставался хорошо увлажненным) и положите на закрытые веки. Оставьте примочки на 5-10 минут. Через время процедуру можно повторить, но при повторе обязательно пользуйтесь новыми дисками.
Еще одно популярное народное средство, которое поможет избавиться от покраснения глаз, – примочки из свежего огурца. Тщательно промойте огурец, натрите его на мелкой терке, полученную массу заверните в чистую марлю и приложите к глазам на несколько минут.
Лекарственные препараты
Мы уже делали подробный обзор на капли, с помощью которых можно убрать красноту с глаз, поэтому вдаваться в детали не будем. Желательно перед использованием капель проконсультироваться с врачом, поскольку многие из них имеют противопоказания.
- «Окуметил» и Innoxa – сосудосуживающие капли помогают быстро вернуть склере белый цвет. Помимо покраснения капли эффективно борются с отечностью глаз. Рекомендованы людям, чьи проблемы связаны с повышенной зрительной нагрузкой;
- «Систейн Ультра», «Гилан» и «Артелак Всплеск» подойдут в тех случаях, когда покраснение вызвано сухостью глаз. Эти увлажняющие капли имитируют естественную слезную жидкость, поэтому их часто рекомендуют людям, использующим контактные линзы. Капли отлично подходят для профилактики синдрома сухого глаза.
Советы для тех, кто использует контактные линзы
Если вы носите линзы, откажитесь от них на какое-то время в пользу очков. В период вынужденного перерыва глаза восстановятся. Микроповреждения, которые могли появиться из-за нарушения целостности линзы или неправильной техники надевания, заживут.
Пока покраснение не прошло, смените линзы на очки
В это же время улучшится состояние слезной пленки, восстановится кислородный баланс, но только при условии, что состояние ваших глаз не запущено. В противном случае одного отказа от контактных линз будет недостаточно.
Если по каким-либо причинам вы не можете перейти на очки даже временно, откажитесь от линз длительного ношения в пользу однодневных изделий. Также по возможности постарайтесь сократить ношение линз в течение дня, например, если вы носите линзы 8 часов и более, постарайтесь перейти на 6-часовое использование контактной оптики.
Выводы
Самостоятельное лечение покраснения глаз допустимо только в том случае, если сопутствующие симптомы отсутствуют. Покраснение может появиться на фоне резкого перепада температуры (например, при посещении бани), под воздействием табачного дыма или ветра, при попадании в глаза пыли. Глаза краснеют из-за повышенной температуры тела и при аллергических реакциях организма, от недосыпа.
Во всех этих случаях специальное лечение не требуется, можно попробовать убрать красноту с помощью щадящих народных методов, перечисленных выше, и специальных глазных капель. Однако важно следить за динамикой покраснения и обратиться к врачу, если краснота долго не проходит или становится более интенсивной.
Если же покраснение сопровождается зудом, отечностью, чувством боли и жжения, выделениями, слезоточивостью и другими сопутствующими симптомами, необходимо посетить офтальмолога как можно быстрее!
В целях профилактики покраснения зрения необходимо тщательно следить за гигиеной глаз, пользоваться только качественной косметикой, обеспечить полноценный и длительный сон, а также соблюдать все правила использования контактных линз.
Источник
Одним из наиболее часто встречающихся заболеваний в офтальмологии считается блефарит – воспаление век глаза, характеризующееся преимущественно хроническим или длительным течением и трудно поддающееся лечению. Как лечить глазной блефарит, какими способами можно избежать осложнений? Это зависит от причин и возбудителей болезни.
Влияет или не влияет блефарит на зрение человека?
В большинстве случаев болезнь выявляется у взрослых людей, поражает веки и, несомненно, мешает четкости зрения. Вопрос о необходимости универсального и эффективного метода лечения встает уже в первые дни появления ярких клинических признаков, поскольку
заметно ухудшает качество жизни больного. Симптомы болезни отличаются в зависимости от причин, но чаще всего это воспаление краев век различной степени тяжести, которое сопровождается зудом, отделением пенистой слизи, появлением сальных чешуек или язвочек.
Причины появления блефарита
Впервые столкнувшись с данной патологией, необходимо четко осознавать: в устранении нуждаются не столько сами симптомы заболевания, сколько его первопричина. Именно поэтому лечение данной болезни нужно одновременно начинать как с борьбы с ее внешними проявлениями, так и с выявления причин возникновения.
На сегодняшний день происхождение болезни может крыться в инфекционных и неинфекционных возбудителях.
Причины блефарита:
- Заражение стафилококком;
- Вирус герпеса, опоясывающего лишая или контагиозного моллюска;
- Попадание в организм патогенных грибов или членистоногих, среди которых могут быть клещи или вши;
- Различные воспалительные процессы на поверхности кожи (экзема, себорея);
- Иммунодефицит.
По статистике, основная масса пациентов – это женщины в промежутке от 30 до 50 лет, имеющие блефарит, возникающий при такой болезни, как розацеа (розовые угри). Считается, что частота патологии увеличивается в зависимости от возраста, хотя нет гарантий, что молодая девушка или мужчина не подвержены данному заболеванию. Также никто не может гарантировать, что болезнь будет протекать без осложнений или рецидивов.
Классификация
Разновидности воспаления век принято классифицировать на группы, все зависит от локализации патологического процесса и клинических форм заболевания.
Так, по локализации процесса блефарит может быть передним краевым (в таком случае патология затрагивает передний край века), задним краевым (когда воспаление распространяется на его задней стороне) или угловым (он же ангулярный – поражению подвергаются уголки глаз). Передний краевой блефарит является следствием инфекции и отличается местным проявлением патологии кожи, в то время как задний краевой вид диагностируется при дисфункции мейбомиевых желез, сопровождаясь сильным ощущением сухости глаза.
По клиническим формам выделяют следующие виды: чешуйчатый (себорейный), язвенный (он же стафилококковый), задний (краевой), а также демодекозный.
Все эти типы болезни носят исключительный характер, а потому нуждаются в строго индивидуальном подходе к медикаментозной или хирургической коррекции. Успешность их лечения напрямую зависит от опытности практикующего врача-офтальмолога и его способности безошибочно диагностировать разновидность патологии.
Передний блефарит
Этот вид патологии обычно вызывается бактериями, а конкретно – стафилококками, усугубляясь при наличии перхоти.
Развитие переднего воспаления век имеет четкую стадийность. Начальный этап болезни характеризуется появлением легкого зуда, периодическими покраснениями краев век, скоплением в углах глаз пенистого отделяемого. Эта стадия блефарита легко поддается лечению и в случае своевременного проведения грамотно составленной терапии не переходит на следующий уровень – чешуйчатый.
Чешуйчатый (или себорейный) блефарит
Под себореей понимают патологию кожи, возникающую вслед за нарушением регуляции функций сальных желез. Она может быть жирной, сухой или смешанной. Обычно такая форма заболевания протекает с себорейными дерматитами (воспалениями кожи головы, заушных и носогубных областей, а также грудины).
При себорейном типе болезни ощущение зуда в глазах заметно усиливается, они становятся излишне чувствительными к световому излучению, пыли, дыму, резким порывам ветра. Быстрое утомление глаз наступает уже в середине дня, к вечеру продолжение напряженной работы зрения становится невозможным. Постепенно края век утолщаются, а на ресницах образуются мелкие серые сальные чешуйки – это клетки отшелушивающегося эпидермиса. Часто данная разновидность заболевания встречается в сочетании с хроническим конъюнктивитом, иногда – с краевым кератитом.
Стафилококковый (язвенный) блефарит
При отсутствии должной фармакологической коррекции чешуйчатая стадия переходит в язвенную. При ней наблюдается резкое покраснение век, их утолщение, наличие плотных корок и, как следствие, склеивания ресниц крупными пучками. После снятия коркового налета обнаруживаются маленькие язвы, которые в особенно запущенных случаях могут покрывать всю поверхность края. Зачастую язвы покрыты гнойным отделяемым, обильно кровоточат. Помимо этого, при этом типе болезни отмечается формирование трихиаза – неправильного роста ресниц вследствие натирания, травмирующего глазное яблоко.
Позднее, если пациенту не была оказана качественная медицинская помощь, возможно неконтролируемое слезотечение, возникающее из-за выворота век или их неправильного прилегания к глазному яблоку. Это чревато рубцеванием и появлением вторичной инфекции.
Ангулярный (угловой) блефарит
Угловой вид патологии может сочетать в себе все признаки стафилококковой и чешуйчатой форм. Его отличие заключается лишь в локализации патологических изменений – им подвергаются внешний, а также внутренний углы глаза.
Дисфункция мейбомиевых желез (ДМЖ) на фоне заднего блефарита (мейбомита)
ДМЖ – это функциональное изменение сальных желез в области век, при котором снижается выработка жира вследствие закупорки их протоков. Располагают к возникновению мейбомиита многие внутренние и внешние факторы. К ним относят:
- Возраст и пол (большинство пациентов с ДМЖ -женщины);
- Гормональные нарушения;
- Применение препаратов местного действия, которые способствуют снижению уровня выделения секрета мейбомиевыми железами (капли, мази).
Из-за недостатка жира на поверхности век происходит ускоренное испарение слезной пленки, что способствует увеличению численности бактерий на границе века, осложнению мейбомита синдромом «сухого глаза», а также воспалению и повреждению поверхностных тканей глазного аппарата.
Симптомы дисфункции мейбомиевых желез:
- Покраснение и утолщение краев век;
- Скопление желтовато-серого пенистого секрета в наружных углах глазной щели;
- Ощущение сухости глаза.
В отдельных тяжелых случаях заболевание может сопровождаться рядом других патологий, например, конъюнктивитом, синдромом «сухого глаза», трихиазом, кератитом и др.
Аллергический блефарит
Этот тип болезни – единственный, который обладает острым течением среди всех перечисленных вариантов. Он возникает как внезапная аллергическая реакция в ответ на местное применение каких-либо медикаментов или косметических средств у людей с повышенной чувствительностью к их составляющим. Однако в этой группе патологий есть исключения: следует помнить, что аллергия может быть вызвана не только химическими веществами, но также микробами, паразитами, вирусами, некоторыми общими болезнями (розацеа).
Их воздействие не является острым, оно образуется вследствие хронических токсико-аллергических процессов внутри организма. Симптомами аллергического заболевания служат: отек конъюнктивы, активный зуд, отсутствие слизисто-гнойного или гнойного отделяемого.
Демодекозный блефарит
Демодекоз – заболевание, вызываемое патогенными микроорганизмами – клещами рода Демодекс. Как показывает статистика, носителями этих паразитов являются около 90% всех взрослых людей, и все же само заболевание проявляется далеко не у всех.
Микроскопический клещ обитает на поверхности кожи (в сальных протоках и мейбомиевых железах, волосяных фолликулах человека и животных). У большинства людей-носителей обнаруживается бессимптомное носительство демодекоза, но при благоприятных для последнего условиях (снижении иммунитета человека, плохих бытовых и трудовых условиях, перенесенных операциях на глазах и наличии системных патологий) он начинает свое патогенное воздействие.
Нередко данное заболевание сочетается с общим поражением глаз, еще чаще – с демодекозом кожи (его отличительные черты – эритема, папулы, пустулы, шелушение с образованием крупных чешуйчатых хлопьев). Основными жалобами при подозрении на демодекозное воспаление век считаются жжение и зуд, усиливающиеся при местном действии тепла, а вместе с тем и ряд симптомов, присущих любым другим формам патологии.
Диагностика
Ввиду значительного сходства симптоматики всех существующих разновидностей блефарита их диагностике офтальмологи уделяют особое внимание. Для этого применяются:
- Сбор анамнеза – этот метод представляет собой выяснение обстоятельств, при которых возникла болезнь;
- Физикальное обследование – при помощи этой методики проводят наружный осмотр, биомикроскопию (оценку слезной жидкости и отделяемого), биомикроскопию роговицы и конъюнктивы с применением красящих веществ, определение остроты зрения;
- Лабораторные исследования – при подозрении на паразитарный блефарит рекомендуется культуральный анализ, при обнаружении асимметрии века и подозрении на карциному – биопсия, а при возможном носительстве демодекоза – микроскопия удаленных ресниц на наличие личинок клещей.
Помимо этого, при необходимости назначают консультации у специалистов иных направлений:
- У дерматолога или аллерголога – при наличии себорейного или демодекозного дерматита, экземы, розацеа;
- У гастроэнтеролога – в условиях сопутствующих патологий желудочно-кишечного тракта (гастрита, энтероколита);
- У эндокринолога – при некомпенсированном сахарном диабете.
Только комплексный подход может гарантировать постановку точного диагноза с назначением соответствующего лечения.
Как лечить такую болезнь глаз, как блефарит?
Несмотря на похожие симптомы, способы лечения при каждом конкретном виде блефарита сильно разнятся. Именно поэтому, задаваясь вопросом, как лечить блефарит, стоит всячески избегать самостоятельного домашнего лечения.
Уже при появлении первых признаков болезни необходимо незамедлительно обращаться к специалисту.
В лечении данной болезни принято выделять два подхода: медикаментозный (включая хирургическое вмешательство) и немедикаментозный. Важно понимать, что при таком серьезном заболевании назначить те или иные препараты может только врач, самолечение в данном случае очень опасно.
Медикаментозное лечение
Общие принципы лечения в данном случае сводятся к следующим действиям:
- Обработка свода век щелочными растворами и антисептиками – с целью предотвращения развития вторичной микрофлоры на воспаленных участках глаз;
- Закапывание и закладывание (в форме капель и мазей) в конъюнктивальную полость антибиотических средств и кортикостероидов – для устранения патогенной микрофлоры и снятия воспалительного процесса;
- Применение слезозаменителей (при синдроме «сухого глаза»);
- При демодекозе – применение местных лекарственных средств, содержащих противопротозойные вещества.
Хирургическое лечение рекомендуется при наличии необратимых осложнений: при завороте или вывороте век, трихиазе (применяют пластику века), халязионе (при хроническом воспалении очаг удаляют).
Чтобы избежать нежелательных осложнений и последующего за ними оперативного вмешательства, необходимо строго соблюдать составленную врачом схему лечения и неукоснительно следовать обозначенному курсу – это исключит образование рецидивов и предотвратит распространение патологического процесса на другие составляющие глаза.
Немедикаментозная терапия
В последние годы все большее внимание в лечении блефарита уделяют гигиене век. Это обеспечивает нормальное функционирование желез, способствует восстановлению обменных процессов внутри кожи, обеспечивает формирование слезной пленки. Тщательный подход к терапевтической гигиене век дает возможность защитить воспаленные участки глаз от вредного воздействия внешней среды, а также от инфицирования различными паразитами и микроорганизмами.
Это комплекс немедикаментозных методик, которые в совокупности с медикаментозным лечением дают стопроцентный результат в борьбе с рецидивирующей патологией:
- Теплые влажные компрессы улучшают обменные процессы в тканях глаз и предупреждают дисфункцию мейбомиевых желез. Накладываются при помощи ватных дисков, смоченных горячей водой и предварительно отжатых, которые помещают на закрытые веки на 1-2 минуты.
- Самомассаж века при дисфункции мейбомиевых желез проводится с гелем, очищающим поверхность век от воспалительных агентов, мягкими круговыми движениями на протяжении 1-2 минут.
- Физиотерапия – ультравысокочастотная терапия, магнитотерапия, электрофорез на основе антибиотических и витаминных растворов, дарсонвализация и облучение ультрафиолетовыми лучами.
Вышеперечисленные комплексные способы лечения блефарита глаз являются наиболее применяемыми и эффективными, в совокупности дающими исключительно положительный результат, формируя устойчивость к повторному возникновению заболевания. Стоит помнить, что, как и при большинстве хронических заболеваний, продолжительность курса лечения определяет врач в зависимости от текущего состояния пациента. Поэтому, нарушая рекомендации, можно серьезно навредить собственному здоровью.
Источник
