Какая температура при воспалении раны
Последнее обновление: 18.03.2020
Каждый человек, получивший то или иное повреждение кожных покровов, подкожной жировой клетчатки, сухожилий и мышц, должен помнить о возможности воспаления раны. Болезнетворные микроорганизмы могут проникать в полость раны на всех этапах заживления, но наибольшая опасность инфицирования отмечается в сам момент ранения, а также вплоть до начала фазы грануляции и рубцевания.

Фазы раневого процесса
Чтобы выяснить, чем снять воспаление с раны на ноге, руке, пальце или другом участке тела, предлагаем вам ознакомиться с основными этапами заживления раны. Именно эти фазы следует в первую очередь принимать во внимание, подбирая подходящее лечение воспаления ран.
Процесс регенерации ткани в месте раны включает несколько стадий:
- Стадия экссудации (воспаления). Первая фаза раневого процесса характеризуется высоким уровнем загрязнения, так как в полости раны могут находиться инородные предметы, частички земли и так далее – именно они вызывают воспаление.
- Стадия образования грануляций. Грануляционная ткань представляет собой влажную ярко-розовую поверхность, которая легко начинает кровоточить при малейшем повреждении. Тем короче, чем меньше были травмированы ткани при ранении.
- Стадия образования рубца. Эта фаза продолжается чуть больше полугода. На данном этапе воспаление раны может произойти только в том случае, если рубец будет поврежден и повторно инфицирован.
Признаки воспаления ран
Нужно учитывать, что регенерация поврежденных тканей практически всегда сопровождается воспалительных процессом. По мере заживления признаки воспаления раны постепенно уменьшаются. Но в некоторых случаях в полость раны может попасть инфекция – первичная или вторичная. В таком случае процесс заживления может затягиваться, причиняя пострадавшему много неприятностей. Причиной начала воспаления раны может стать попадание в ее полость грамположительных или грамотрицательных микроорганизмов, анаэробных бактерий, грибков.
К числу признаков воспаления открытой раны и области вокруг нее относится следующее:
- местное повышение температуры;
- возможно общее повышение температуры тела;
- гиперемия участков кожи вокруг раны;
- отечность;
- болевые ощущения пульсирующего характера;
- появление гнойных и кровянистых выделений;
- если глубина и размеры раны обширные или если имеет место серьезный воспалительный процесс, возможно появление общей слабости, сопровождающейся головными болями, головокружением, тошнотой.
Существует ряд факторов, способных замедлять процесс восстановления поврежденных тканей после воспаления раны. К ним относится следующее:
- сбои в функционировании иммунной системы, общая истощенность организма, нарушение режима питания и отдыха;
- наличие некоторых заболеваний: сахарного диабета, варикозного расширения вен, отклонений функционирования почек, печени и сердечно-сосудистой системы.
В некоторых случаях воспаление в ране не проходит из-за того, что пациент занимается самолечением. Регенерация поврежденных тканей представляет собой сложный процесс, и от того, насколько правильно подобраны мази, чтобы снять воспаление раны, зависит скорость выздоровления.
Воспаление раны: лечение
На первом этапе восстановления раны обладают осмотическими способностями: их поверхность способна всасывать продукты распада собственных отмерших тканей, а также болезнетворные инфекции. Поэтому лечение раны на стадии воспаления должно включать использование препаратов с высокими осмотическими и антибактериальными характеристиками – например, мази от воспаления ран на полиэтиленоксидной основе. В гнойной ране мази на полиэтиленоксидной основе активно связывает воспалительный экссудат, отдавая его в повязку, с которой испаряется жидкость, а освободившиеся активные молекулы мази вновь присоединяют к себе экссудат, накапливающийся на дне раны. Также в это время врач может проводить дренирование раны для удаления из нее экссудата. Смена повязок должна происходить своевременно, в противном случае может потребоваться больше времени, чтобы снять воспаление вокруг раны и внутри нее.
Во второй период важно подобрать такие местные препараты, которые не будут препятствовать росту грануляций, их высыханию, а также обеспечат достаточную защиту полости раны от вторичной инфекции. Для этих целей подходят гели на гидрофильной основе.
Как снять воспаление с раны при помощи народной медицины?
Народные средства не обладают таким ярко выраженным действием, как препараты традиционной медицины. Однако они могут выступать в качестве вспомогательных методов лечения воспаления раны. При этом не забывайте, что вопрос применения рецептов народной медицины должен быть решен во время консультации с врачом – самостоятельно принимать такое решение нельзя!
Нетрадиционная медицина рекомендует следующие средства для лечения воспаления раны:
- Листья подорожника. Свежие листья необходимо промыть и измельчить, после чего завернуть в чистый бинт или марлю и прикладывать к месту раны. Перемена повязки должна производиться не реже, чем раз в два часа.
- Листья земляники. При нагноении раны рекомендуется использовать листья земляники, предварительно распарив их и завернув в марлю. Повязку менять не реже одного раза в три часа.
- Листья лопуха с молоком. Снять воспаление раны помогают листья лопуха, отваренные в молоке. Листья прикладывать к месту раны на два часа.
- Листья алоэ. Срезать лист алоэ, промыть его, разрезать вдоль и приложить местом среза к ране.
- Крапива. Чтобы приготовить крапивную настойку, нужно почти полностью наполнить емкость чистыми крапивными листьями, залить спиртом и настаивать на солнце в течение двух недель. Когда настойка будет готова, делать с ней компрессы, предварительно очистив рану от гноя.
- Листья эвкалипта. Воспаление раны хорошо снимает эвкалиптовый отвар. Для его приготовления нужно измельчить подготовленные листья (60 г), залить двумя стаканами кипятка и варить около получаса. После остывания процедить и делать примочки дважды в день.
Крем «Ла-Кри» в лечении воспаления ран
Продукция «Ла-Кри» не может заменить полноценного лечения раны, однако она способна помочь на стадии формирования рубца. Обычно рубцевание сопровождается сильным зудом, снять который можно при помощи восстановительного крема «Ла-Кри». Он обеспечивает необходимое питание и увлажнение поврежденной кожи.
Клинические исследования
Проведенные клинические исследования доказывает высокую эффективность, безопасность и переносимость продукции ТМ ««Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Косметика «Ла-Кри» рекомендована Санкт-Петербургским отделением союза педиатров России.
Отзывы потребителей
Ulya15 о креме «Ла-Кри» для сухой кожи (irecommend.ru)
Крем-находка для обезвоженной и сухой кожи!
У меня капризная кожа с высыпаниями на лбу. А в осенне-зимний период, когда холодно, ветрено и включают отопление похожа на сморщенное яблоко. И этот крем для просто находка!
Вот преимущества, которые я выделила для себя:
- Красивый дизайн и удобная туба, на горлышке была защитная фольга
- Текстура крема плотная, воздушная, хорошо распределяется по коже
- Нежный травяной запах, у меня сразу ассоциируется с летом
- Большой объем тубы, крема хватит надолго, ведь для того, чтобы нанести крем на тело нужна всего капля
- Снимает аллергический зуд и зуд от укусов насекомых
- Отлично справляется с шелушениями, кожа становится мягкой и увлажненной
- Выравнивает цвет лица, кожа становится матовой и не жирнится
- Быстро впитывается
- Можно использовать с первых дней жизни
Рекомендую!
Настена о креме «Ла-Кри» для сухой кожи (vseotzyvy.ru)
Моему сыну сейчас год и семь месяцев. До этого времени не было никаких проблем со здоровьем, так мелочи. А вот как начал кушать все подряд, так у него началось то сыпь на щеках, то кожа ужасно шершавая, то еще что. Недавно мы поменяли памперс-трусики, и у него резко складки паха стали покрываться ужасной краснотой. Бедняга чешет и чешет. Присыпка, крахмал, крема ничего не помогали. Отвела к врачу, та прописала купить крем под подгузник от «Ла-Кри» и мазать им после каждого пописа или подгуза. Я так и начала его лечить. Судя по упаковке достоинства у него следующие: негормональный состав, в состав входит оксид цинка и пантенол, а также за счет масел он смягчает и питает кожу, разрешен с первых дней жизни. Как я поняла позже оно действует так: после нанесения небольшого кол-ва средства на коже создается как-бы защитная пленка, которая оберегает кожу от мокнутия, сырости. И ттт, заживление идет намного быстрее, чем я ожидала. Осталось еще немного, и все окончательно пройдет. Советую всем родителям не экспериментировать на средствах гигиены, и брать только проверенные и безопасные средства.
Канопус об эмульсии «Ла-Кри» (irecommend.ru)
«Чудо средство, а как справляется с атопическим дерматитом…
Дочурка с рождения страдала от атопического дерматита. Было очень её жаль, обошли множество врачей,не могли выявить на что аллергия…Sad
Методов и средств борьбы с дерматитом было множество. Препараты были как гармональные, так и обычные травянные ванночки. Кожа ( особенно на лице и руках) сохла очень сильно, шелушилась, краснела. Один дерматолог из мед.центра посоветовала нам по мимо разных мазей, кремов и таблеток смазывать кожу в течении дня – Эмульсией «Ла-Кри». Она нам , как ни странно, очень даже подошла. Многие пишут/говорят, что у них она вызывает жжение, раздражение, покраснение кожи, но у нас ни чего подобного она не вызвала. Smile
Эмульсия белого цвета, лёгкая, не жирная. Наносится легко, впитывается быстро. Чаще всего использовали после купания, но ночь. А также после нахождения на солнце, кусания комариков, чтобы сгладить дискомфорт, предотвратить зуд ( расчёсывание ) нашей чувствительно кожи.
Помогает очень быстро, буквально за несколько применений. Кожа становится гладкой, свежей. С дерматитом мы справились, спасибо чудесным врачам и препаратам. А вот эмульсия теперь с нами всегда, в любое время года ( и от солнышка спасает, и от комариков, и от обветривания). Продаётся в аптеках, в районе 250 рублей.
P.S. Кстати сама использую эмульсию для рук и пяточек, очень славно питает, увлажняет, заживляет!»
Источники:
- Ягодка Валентина Степановна, Лекарственные растения в дерматологии и косметологии, изд-во Наукова думка, 1991
- В.В. Чеботарев, Н.В. Чеботарева, М.С. Асхаков, Е.В. Бронникова, Чувствительная кожа: причины, методы терапии, журнал Медицинский вестник Северного Кавказа, 2015
https://cyberleninka.ru/article/v/chuvstvitelnaya-kozha-prichiny-metody-terapii - Н.Л. Рыбкина, Современные подходы к уходу за кожей новорожденного: тактика педиатра, журнал Вестник Современной клинической медицины, 2014
https://cyberleninka.ru/article/v/sovremennye-podhody-k-uhodu-za-kozhey-novorozhdennogo-taktika-pediatra
Читайте также

Как правильно ухаживать за кожей лица в домашних условиях, чтобы выглядеть эффектно и здорово? Какие средства подойдут для ухода за проблемной кожей лица?

Царапина представляет собой нарушение целостности поверхностного слоя кожи (эпидермиса), полученное от контакта с тонким острым предметом и обычно имеющее линейную форму.

Рана представляет собой повреждение целостности кожи или слизистой оболочки (в некоторых случаях также мышц, сухожилий и внутренних органов), которое происходит под воздействием механических, термических или химических факторов.
От того, насколько качественно и своевременно будет оказана первая помощь при ссадинах, во многом зависит скорость заживления повреждения.

Дети всегда активны, любят бегать и играть в подвижные игры. А это значит, что мелкие травмы для них – не редкость.
Источник
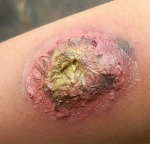
Гнойные раны – это повреждения кожных покровов и подлежащих тканей с формированием гнойного очага. Патология проявляется значительным отеком, гиперемией окружающих тканей и интенсивным болевым синдромом. Боли могут быть дергающими, распирающими, лишающими сна. В ране видны омертвевшие ткани и скопления гноя. Наблюдается общая интоксикация, сопровождающаяся повышением температуры, ознобами, головной болью, слабостью и тошнотой. Лечение комплексное, включает в себя промывание и дренирование ран (при необходимости производится вскрытие гнойных затеков), лечебные повязки, антибиотикотерапию, дезинтоксикационную терапию, иммунокорригирующую терапию и стимуляцию восстановительных процессов.
Общие сведения
Гнойная рана – дефект тканей, в просвете которого содержится гнойный экссудат, а по краям определяются признаки воспаления. Гнойные раны являются самым распространенным осложнением чистых ран, как случайных, так и хирургических. По различным данным, несмотря на строгое соблюдение стерильности в ходе операций, количество нагноений в послеоперационном периоде колеблется от 2-3 до 30%. Возбудителями гнойного процесса в случайных и хирургических ранах чаще всего становятся так называемые гноеродные микробы (стафилококки, стрептококки и т. д.). Лечением ранее необработанных гнойных ран занимаются хирурги, лечение случайных ран, нагноившихся после ПХО, осуществляют травматологи-ортопеды. Лечение нагноившихся хирургических ран находится в ведении специалистов, проводивших операцию: хирургов, травматологов, сосудистых хирургов, торакальных хирургов, нейрохирургов и т. д.
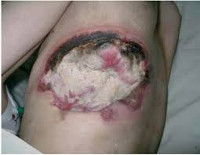
Гнойные раны
Причины
В настоящее время как в травматологии и ортопедии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
Согласно результатам проведенных исследований, для развития нагноения в нормальных неповрежденных тканях необходимо сто тысяч микробов на 1 гр. ткани. При определенных условиях «критический уровень» бактериальной обсемененности может снижаться. В случае, если в ране есть инородные тела и свернувшаяся кровь, для нагноения достаточно десяти тысяч микробов на 1 гр. ткани. А при лигатурной ишемии, вызванной нарушением питания тканей в области завязывания лигатуры, критический уровень снижается до одной тысячи микробных тел на 1 гр. ткани.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, – локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны – частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Симптомы гнойных ран
Выделяют местные и общие симптомы патологии. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной инфекции – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочи обнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубина в крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Осложнения
При гнойных ранах возможен целый ряд осложнений. Лимфангит (воспаление лимфатических сосудов, расположенных проксимальнее раны) проявляется красными полосами, направленными от раны к регионарным лимфатическим узлам. При лимфадените (воспалении лимфатических узлов) регионарные лимфоузлы увеличиваются и становятся болезненными. Тромбофлебит (воспаление вен) сопровождается появлением болезненных красных тяжей по ходу подкожных вен. При контактном распространении гноя возможно развитие гнойных затеков, периостита, остеомиелита, гнойного артрита, абсцесса и флегмоны. Самым тяжелым осложнением гнойных ран является сепсис.
Если заживления не происходит, гнойная рана может перейти в хроническую форму. Зарубежные специалисты рассматривают раны без тенденции к заживлению в течение 4 и более недель, как хронические. К числу таких ран относят пролежни, трофические язвы, случайные или операционные длительно незаживающие раны.
Диагностика
Из-за наличия явных местных признаков диагностика гнойных ран не представляет затруднений. Для исключения вовлеченности подлежащих анатомических структур может выполняться рентгенография, МРТ или КТ пораженного сегмента. В общем анализе крови определяются признаки воспаления. Для определения вида и чувствительности возбудителя производится посев отделяемого на питательные среды.
Лечение гнойных ран
Тактика лечения зависит от фазы раневого процесса. На стадии формирования гнойного очага основной задачей хирургов является очищение раны, ограничение воспаления, борьба с патогенными микроорганизмами и детоксикация (при наличии показаний). На второй стадии проводятся мероприятия по стимуляции регенерации, возможно наложение ранних вторичных швов или проведение кожной пластики. На стадии закрытия раны осуществляется стимуляция образования эпителия.
При наличии гноя проводится хирургическая обработка, включающая в себя рассечение краев раны или кожи над очагом, удаление гноя, исследование раны для выявления затеков и, при необходимости – вскрытие этих затеков, удаление некротических тканей (некрэктомию), остановку кровотечения, промывание и дренирование раны. Швы на гнойные раны не накладывают, наложение редких швов допускается только при организации проточно-промывного дренирования. Наряду с традиционными методами лечения гнойных ран применяются современные методики: вакуум-терапия, местная озонотерапия, гипербарическая оксигенация, обработка с использованием лазера, ультразвуковая обработка, криовоздействие, обработка пульсирующей струей антисептика, введение в рану сорбентов и т. д.
По показаниям осуществляется детоксикация: форсированный диурез, инфузионная терапия, экстракорпоральная гемокоррекция и т. п. Все перечисленные мероприятия, как традиционные, так и современные, проводятся на фоне рациональной антибиотикотерапии и иммунокоррекции. В зависимости от тяжести процесса антибиотики могут назначаться перорально, внутримышечно или внутривенно. В первые дни используются препараты широкого спектра действия. После определения возбудителя антибиотик заменяют с учетом чувствительности микроорганизмов.
После очищения гнойной раны предпринимаются меры для восстановления анатомических взаимоотношений и закрытия раны (ранние и поздние вторичные швы, кожная пластика). Наложение вторичных швов показано при отсутствии гноя, некротических тканей и выраженного воспаления окружающих тканей. При этом необходимо, чтобы края раны можно было сопоставить без натяжения. При наличии дефекта тканей и невозможности сопоставить края раны выполняется кожная пластика с использованием островкового и марочного способов, пластика встречными лоскутами, пластика свободным кожным лоскутом или пластика кожным лоскутом на сосудистой ножке.
Источник
