Кардинальные симптомы воспаления радужки
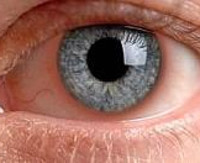
Ирит – воспаление радужной оболочки глазного яблока. Клиническая симптоматика представлена «затуманиванием» зрения, болезненностью в области глазницы, гиперемией, отеком и изменением рисунка радужной оболочки. Диагностика включает в себя визометрию, гониоскопию, периметрию, биомикроскопию, УЗИ глаза, тонометрию, изучение клеточного состава внутриглазной жидкости и реакции зрачков на свет. Консервативное лечение сводится к назначению антибактериальных средств, нестероидных противовоспалительных препаратов, глюкокортикоидов, мидриатиков. Дополнительно применяется физиотерапия и витамины группы С, А и Р.
Общие сведения
Ирит – распространённая патология в практической офтальмологии. Часто ее рассматривают в контексте переднего увеита или иридоциклита. Эпидемиологические характеристики напрямую определяются этиологическим вариантом болезни. На фоне системных поражений (болезнь Бехтерева, Рейтера) ирит развивается в 10% случаев. В 30-60% офтальмопатология приобретает хроническое течение. Заболевание диагностируют в любом возрасте, но наиболее часто выявляют у пациентов 20-40 лет. Воспаление радужки с одинаковой частотой встречается среди мужчин и женщин. Географических особенностей распространения не отмечается.

Ирит
Причины ирита
Воспаление радужки может развиваться изолированно или быть одним из проявлений некоторых системных заболеваний. Вторичный ирит часто возникает на фоне болезни Бехтерева, Рейтера, псориаза, синдрома Фукса, глаукомоциклитического криза. Основные причины первичной формы представлены:
- Травмами переднего отдела глаз. Воспаление увеального тракта – распространённая реакция тканей глаза на травматическое повреждение, ожог или проникновение инородного тела.
- Инфекционными заболеваниями. Способность провоцировать развитие ирита отмечается у возбудителей туберкулеза, токсоплазмоза, сифилиса, лептоспироза и бруцеллёза. Изучается роль b-гемолитического стрептококка группы А и гонококковой инфекции в воспалении радужки.
- Метаболическими расстройствами. Развитие патологии потенцирует гормональный дисбаланс у пациентов с сахарным диабетом, гипотиреозом, гипокортицизмом в анамнезе.
- Аллергическими реакциями. Симптоматика воспаления радужки часто появляется на фоне индивидуальной непереносимости препаратов для инсталляции или ретробульбарного введения, системных аллергических реакций.
- Ятрогенным воздействием. Заболевание нередко возникает после проведения хирургических вмешательств на радужной оболочке (лазерная иридэктомия, пластика радужки).
Патогенез
Важная роль в механизме развития ирита отводится антигенам главного комплекса гистосовместимости HLA-B27. Доказана взаимосвязь между возникновением заболевания и влиянием эндотоксина грамотрицательных бактерий. Существенный вклад в воспаление радужки инфекционной природы вносят аутоиммунные реакции, которые базируются на феномене молекулярной мимикрии. При этом инфекционный агент имеет антигенные детерминанты, подобные клеточным элементам пациента. Поражение оболочки глаза и проникновение патогенов через гематоофтальмический барьер обусловлено перекрестным иммунным ответом.
При вирусном генезе ирита антигены HLA-B27 образуют с антигенным аппаратом вируса комплексы, которые распознаются Т-клетками как чужеродные. Это приводит к их разрушению. Активация местного иммунитета ведет к развитию воспалительных изменений радужной оболочки. В ответ на синтез провоспалительных цитокинов (гистамин, брадикинин, тромбоксан А2, интерлейкины 1, 2, 6, 8) повышается проницаемость сосудов. Это влечет за собой выход плазмы и небольшого количества форменных элементов в интерстициальную ткань, что проявляется отеком и гиперемией. Скопление лимфоцитов в толще радужки обуславливает формирование узелков Кеппе возле сосочкового края и узелков Бусакка на переднем пограничном листке радужки.
Симптомы ирита
Для ирита характерно постепенное нарастание клинических проявлений. Начало заболевания часто бессимптомное. Усиление симптоматики пациенты связывают с переохлаждением, стрессовыми факторами, контактом с инфекционными больными или обострением фоновой патологии. Первые признаки заболевания – повышенное слезотечение, ощущение дискомфорта в орбитальной зоне. При прогрессировании отмечается гиперемия глаз, отек радужной оболочки, что проявляется снижением четкости ее рисунка. Болевой синдром усиливается при нажатии на глазное яблоко.
Часто первым симптомом, с которым больные обращаются за помощью к специалисту, является наличие участков кровоизлияния или изменение цвета радужки. Как правило, окраска оболочки становится более светлой, контур несколько сглаживается. Отмечается сужение зрачка и замедленная реакция на свет. Из-за нарушения преломляющей силы глаза снижается острота зрения. Пациенты предъявляют жалобы на появление «тумана» перед глазами. При длительных зрительных нагрузках развиваются астенопические симптомы: жжение глаз, головная боль с иррадиацией в надбровные дуги, общая слабость.
Осложнения
Для ирита характерно образование спаек между зрачковым краем и передней поверхностью хрусталика (задние синехии), радужкой и роговой оболочкой (передние синехии). Наиболее тяжелое осложнение данной патологии – вторичная глаукома, развитие которой провоцируется скоплением и организацией экссудата в области трабекулярной сети глаза. При рецидивирующем течении ирита существует высокий риск развития катаракты. Из-за повышенной проницаемости сосудистой стенки заболевание может осложняться субконъюнктивальным кровоизлиянием, гемофтальмом или гифемой. Выявление гнойного содержимого в камере свидетельствует о возникновении гипопиона.
Диагностика
Для постановки диагноза проводится физикальное обследование, назначается специальный комплекс инструментальных и лабораторных методов исследования. При визуальном осмотре определяется перикорнеальная инъекция, нечеткость рисунка радужки. План обследования включает следующие методы:
- Гониоскопия. Методика позволяет выявить мутную жидкость (часто – гнойного характера) в передней камере, морфологические изменения дренажной системы глаза.
- Исследование клеточной реакции. С целью установления активности воспаления изучают клеточную реакцию влаги передней камеры. При 1 степени определяется четкий рисунок радужки, при 2 ст. отдельные структуры поддаются дифференциации, при 3 ст. осмотр резко затруднен, при 4 ст. радужная оболочка не визуализируется.
- Биомикроскопия глаза. Метод дает возможность обнаружить такие объективные признаки ирита, как отечность, наличие гранулематозных очагов поражения, дистрофические изменения радужной оболочки, задние синехии.
- Определение реакции зрачка на свет. Выявляется отсутствие или резкое снижение реакции на свет. После проведения пробы с мидриатиками светочувствительность повышается.
- Визометрия. Наблюдается снижение остроты зрения, вызванное изменениями в светопреломлении в совокупности со спазмом аккомодационного аппарата.
- Периметрия. Отмечается концентрическое сужение зрительного поля.
- УЗИ глаза. Ультразвуковое исследование применяется для выявления морфологических изменений, которые стимулируют развитие патологии, а также для визуализации вторичных поражений органа зрения (наличие передних и задних синехий, помутнения хрусталика).
- Тонометрия. Ирит сопровождается глазной гипо- или гипертензией. При повышении офтальмотонуса с целью изучения внутриглазной гидродинамики проводят тонографию глаза.
Из лабораторных методов показано определение антител к антигенам возбудителей методом ИФА, HLA-типирование, тест на выявление циркулирующих иммунных комплексов, ревматоидного фактора и популяции Т-лимфоцитов. Цель применения данных методов диагностики – установить этиологию заболевания. При необходимости дополнительно используется тест патергии, парацентез передней камеры и витреальная биопсия.
Лечение ирита
Этиотропное лечение базируется на устранении фоновой патологии. Выявление даже слабовыраженной симптоматики со стороны органа зрения при инфекционных и системных заболеваниях требует консультации офтальмолога. Консервативная терапия ирита включает применение следующих средств:
- Антибактериальные препараты. Назначаются при бактериальном генезе воспаления. Перед проведением курса антибиотикотерапии необходимо определить чувствительность возбудителей к лекарственным средствам.
- Противовирусные средства. Показаны при установленном вирусном происхождении патологии. Для достижения эффекта используется системная и местная (инстилляции, парабульбарные инъекции) терапия.
- Нестероидные противовоспалительные средства (НПВС). Цель применения – купировать активное воспаление. При низкой эффективности или генерализации процесса показано назначение глюкокортикоидов.
- Мидриатики. Препараты, расширяющие зрачок, используются для профилактики образования передних синехий. Мидриатики назначаются только при нормальном или пониженном внутриглазном давлении.
- Витаминотерапия. На протяжении всего периода лечения применяют витамины группы А, С и Р.
- Физиотерапия. При выявлении задних спаек при помощи электрофореза вводят фибринолизин, мидриатики и папаин. После купирования острого воспалительного процесса назначают электрофорез с экстрактами алоэ и лидазой.
Прогноз и профилактика
Прогноз для жизни и трудоспособности благоприятный. Специфическая профилактика ирита не разработана. Неспецифические превентивные меры базируются на своевременной диагностике поражения глазного яблока при системных и инфекционных патологиях. Лицам, работающим на производстве, необходимо использовать средства индивидуальной защиты (очки, каски). Пациентам, страдающим метаболическими расстройствами (гипотиреозом, сахарным диабетом, гипокортицизмом) или в течение последних двух лет перенесшим оперативные вмешательства на радужке, с профилактической целью следует 2 раза в год проходить обследование у офтальмолога.
Источник
Ирит – глазная патология, при которой происходит воспаление радужной оболочки. При этом наблюдается изменение ее оттенка и сужение зрачкового отверстия, ухудшение зрения, болевой синдром в глазах. Заболеванию чаще всего подвержены люди трудоспособного возраста от 20 до 50 лет. Каковы причины ирита и способы его лечения?
Причины возникновения ирита
Воспаление радужной оболочки изолированно встречается редко.
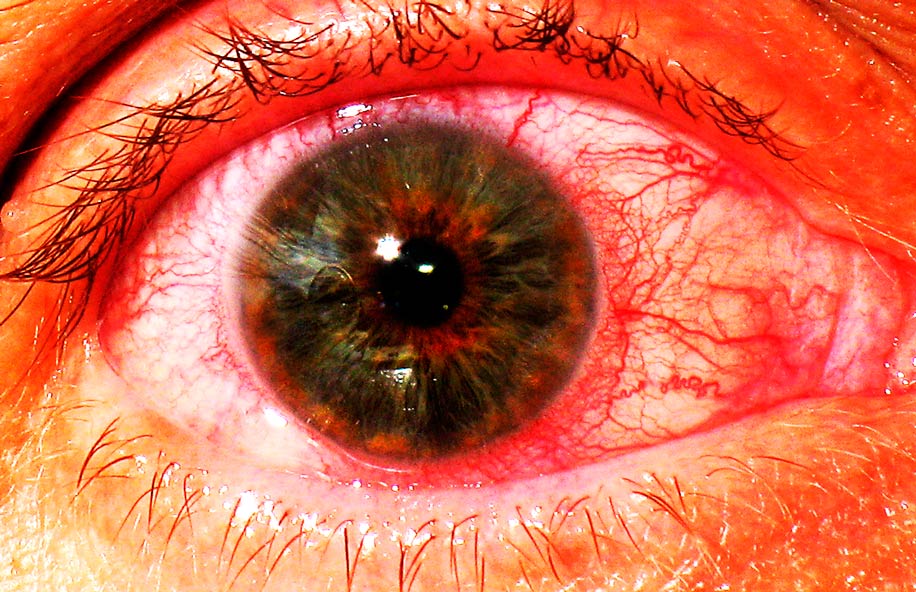
Эта глазная структура тесно соединена с цилиарным телом, воспаление которого называется циклит. По этой причине возникший ирит нередко перетекает в иридоциклит – обе патологии относятся к передним увеитам. Как правило, развитие ирита происходит на фоне общих системных заболеваний. Спровоцировать его появление могут следующие факторы:
- бактериальная или вирусная инфекция;
- нарушение обмена веществ;
- сосудистые патологии в организме;
- ослабление иммунитета.
Вот какие болезни часто служат причинами к развитию ирита:
- хронические инфекции в области головы, например, кариес, синусит, герпес и т.д.;
- ревматизм, саркоидоз, хронический полиартрит;
- половые инфекции – гонорея, сифилис др.;
- туберкулез;
- подагра;
- рассеянный склероз, синдром Рейтера, болезнь Бехтерева;
- сахарный диабет;
- пищевая и лекарственная аллергия, сезонный риноконъюнктивит;
- офтальмологические заболевания и т.д.

Помимо перечисленных инфекционных и системных заболеваний организма, воспаление радужки могут вызвать механические травмы глаз, неудачно проведенные офтальмологические хирургические операции. В некоторых ситуациях специалисты не могут установить точную причину возникновения ирита или иридоциклита. По характеру протекания данный недуг бывает следующих видов:
- острый – длится до трех месяцев;
- хронический – от трех до шести месяцев. В хроническую стадию передний увеит переходит в 30-60% случаев;
- рецидивирующий – признаки заболевания то обостряются, то затихают.
Симптомы болезни
Начало заболевания ничем себя не проявляет – человек и не подозревает о том, что у него развивается ирит. Его возникновение может быть следствием сильного стресса, переохлаждения, переутомления, гормонального сбоя, обострения текущего заболевания. Обычно воспаление радужки бывает только на одном глазу. Вот какие признаки указывают на наличие ирита или иридоциклита:
- болевой синдром, который усиливается при нажатии на веко;
- ухудшение зрения: пелена перед глазами, туман, «мушки»;
- сужение зрачка и его вялая реакция на свет;
- фотофобия;
- кровоизлияние в переднюю камеру глаза – гифема;
- головная боль в надбровных дугах;
- изменение цвета радужной оболочки: радужка карего тона становится более темной, серая и голубая приобретает зеленоватый, иногда ржавый оттенок.

Эти общие симптомы характерны для начальной стадии болезни – острого ирита. Если же она переходит в хроническую форму, то это приводит к более серьезным последствиям:
- появлению сращений (синехий) между радужкой и хрусталиком, что влечет сильное снижение аккомодации;
- деформации или полному заращению зрачка;
- прогрессирующему ухудшению зрения;
- развитию вторичной глаукомы.
При ощущении дискомфорта в области глаз следует немедленно посетить офтальмолога для диагностики. Многие офтальмологические заболевания ничем себя не проявляют вначале и обнаруживаются уже в критической стадии. Негативных последствий можно избежать при своевременном начале лечения.
Диагностика ирита
Чтобы определить наличие ирита или иридоциклита, проводится комплексное исследование зрительных органов с использованием различных инструментальных и лабораторных методов. Обязательно сдаются общие анализы – кровь, моча, уровень сахара. В ходе визуального осмотра врач исследует рисунок радужки, а также берет пробы на выявление ацетилхолина, гистамина, микробных аллергенов.
Диагностика также включает в себя следующие методы.
- Биомикроскопия. С помощью этого исследования можно обнаружить гиперемию, наличие гранулематозных очагов, дистрофические изменения радужки.
- Гониоскопия позволяет выявить гнойный экссудат, нарушения оттока водянистой влаги из передней камеры глаза.
- Определение реакции зрачка на свет.
- Визометрия. Метод определяет величину остроты зрения, нарушения в преломлении света и ухудшение аккомодации хрусталика.
- Периметрия позволяет высчитать ширину периферического зрения.
- Тонометрия выявляет величину офтальмотонуса – внутриглазного давления.
- УЗИ глаза. Ультразвуковое исследование помогает обнаружить морфологические изменения в зрительных органах, помутнение хрусталика, наличие передних и задних синехий.
После постановки диагноза «ирит» также проводится обязательный осмотр пациента другими специалистами: терапевтом, фтизиатром, стоматологом, эндокринологом и т.д. с целью выявить причину, спровоцировавшую развитие ирита.
Как лечить ирит
Лечение обычно направлено на устранение фонового заболевания совместно с использованием офтальмологических препаратов. При патологиях соединительной ткани назначаются гормональные инъекции. Если ирит спровоцирован какой-либо специфической болезнью, то применяется соответствующая терапия.
В целом же консервативная терапия ирита включает следующий комплекс средств:
- Нестероидные противовоспалительные средства (НПВС). Они помогают остановить развитие воспалительного процесса в радужной оболочке. Если действие НПВС оказывается недостаточно эффективным, то в этом случае дополнительно назначают глюкокортикоидные препараты, субконъюнктивальные инъекции эмульсии кортизона или гидрокортизона.
- Антибактериальные средства назначаются, если ирит имеет бактериальный генез. Перед проведением курса лечения специалист проводит исследование на определение чувствительности возбудителей болезни к выбранным лекарствам.
- Противовирусные препараты эффективно действуют при выявленном вирусном происхождении заболевания. Параллельно также могут использоваться внутривенные инъекции и местные инстилляции в глаза.
- Мидриатики, расширяющие зрачковое отверстие, применяют в качестве профилактического средства против образования передних синехий. Однако они назначаются только при нормальном или пониженном офтальмотонусе. Если внутриглазное давление повышено, это может спровоцировать его резкий скачок и послужить предпосылкой к развитию вторичной глаукомы.
В качестве общеукрепляющих мер на протяжении всего курса лечения прописывают прием витаминов группы A, C, P. При обнаружении задних синехий назначается электрофорез, с помощью которого вводится папаин, мидриатики, фибринолизин. После приостановки острого воспаления целесообразен электрофорез с лидазой или алоэ.
При своевременном лечении симптомы острого ирита проходят через три-шесть недель, а хронического – через несколько месяцев.
Осложнения ирита
Опасным последствием воспалительного процесса радужки является образование передних и задних синехий (сращения тканей глаза). Скопление гнойного экссудата и нарушение нормального оттока внутриглазной жидкости может привести к развитию вторичной глаукомы.
При рецидивирующем течении ирита также велик риск развития катаракты – помутнения хрусталика. Повышенная хрупкость стенок кровеносных сосудов в это время приводит к кровоизлияниям в переднюю камеру глаза, а наличие гнойного экссудата – к гипопиону.
Прогноз и профилактика
При вовремя начатом лечении прогноз для здоровья и сохранения трудоспособности положительный. Не существует единых превентивных мер для профилактики ирита, так как этиология заболевания может быть абсолютно разной. Специалисты рекомендуют придерживаться общих правил безопасности и соблюдать гигиену зрения. Так, людям, работающим на производствах с повышенной опасностью (металло- или деревообработка) следует защищать лицо маской или очками, чтобы предотвратить случайное попадание стружки или опилок в глаза. При наличии системных заболеваний организма (сахарный диабет, расстройства эндокринной системы), а также после перенесенных офтальмологических операций на радужной оболочке следует совершать профилактические визиты к офтальмологу хотя бы раз в полгода для исследования органов зрения. Многие глазные заболевания дают о себе знать уже в развитой стадии, а своевременная диагностика играет большую роль в успешном лечении.
Источник

Иридоциклит – комплексное воспаление передней стенки сосудистой оболочки с охватом радужки и цилиарного (ресничного) тела. Обе эти структуры снабжаются кровью от общей ветви цилиарных артерий, поэтому по отдельности ириит и циклит встречаются очень редко. Заболевание входит в группу передних увеитов и не заразно по своей природе. Без своевременного лечения способно спровоцировать серьезные осложнения, вплоть до полной потери зрения. Диагностикой и терапией иридоциклита занимается врач-офтальмолог (окулист).
Что это за заболевание и каковы причины его возникновения
Основная причина иридоциклита – нарушение гематоофтальмологического барьера. Это преграда между кровью питающих сосудов и светопроводящими средами глаза. Ее роль выполняет эндотелий капилляров, который работает по принципу фильтра, задерживая крупные молекулы, токсичные соединения, иммунные комплексы, антигены – вирусы, бактерии, грибки. Под влиянием внешних или внутренних факторов защитная функция барьера нарушается, и любая инфекция, аутоантигены и аутоиммунные комплексы по сосудам проникают в радужку и цилиарное тело, формируя очаг воспаления.
Внимание! Иридоциклит глаза – следствие нарушения иммунных реакций и не передается при контакте, то есть заразиться нельзя.
Среди внешних факторов, способных нарушить барьер, выделяют:
- травмы глазного яблока – проникающие ранения, ушибы, инородные тела;
- ожоги роговицы – термические, химические, радиационные;
- наличие ранее занесенной глазной инфекции – кератиты, ячмень, блефарит;
- хирургические операции – в результате инфицирования или при повышенной чувствительности на само вмешательство.
Чаще всего иридоциклит является признаком серьезных внутренних нарушений – аутоиммунных, эндокринных, обменных, инфекционных. Причиной возникновения могут стать:
- ревматические поражения тканей – причина переднего увеита в 50% случаев;
- другие аутоиммунные поражения соединительной ткани – саркоидоз, спондилоартроз;
- внутренние очаги вирусного поражения – корь, герпес, стафилококковая, стрептококковая инфекция;
- бактериальные заболевания – сифилис, гонорея, тиф;
- протозойные возбудители – хламидии, малярии, токсоплазмы;
- хронические инфекции различной этиологии – отиты, синуситы, циститы;
- аллергические реакции.
Косвенно спровоцировать воспаление сосудистой оболочки глаза могут стресс и постоянное зрительное напряжение, синдром сухого глаза, недостаток витаминов в пище, переохлаждение и общее снижение иммунитета.
Иридоциклит: симптомы и формы
С учетом симптомокомплекса и этиологии различают несколько форм.
Экссудативная, или серозная – самая легкая разновидность. Заболевание проходит с образованием экссудата (серозной жидкости) в пространстве стекловидного тела, что приводит к помутнению прозрачных сред. Дополнительно наблюдается легкое покраснение радужки и склер. Форма имеет острое или подострое течение, но хорошо поддается лечению и редко вызывает осложнения. Имеет наиболее благоприятные прогнозы для восстановления. Общая симптоматика:
- слезоточивость глаз;
- светобоязнь;
- помутнение зрачка;
- ощущение рези в глазах;
- покраснение склер и радужки;
- скачки внутриглазного давления;
- ощущение пелены перед глазами;
- сужение зрачка.
Фибринозно-пластическая форма имеет ярко выраженное острое проявление. В составе экссудата появляются белки свернувшейся крови. Воспаленная радужка продолжает отекать и начинает соприкасаться со стенкой хрусталика. Между ними образуются спайки (синехии), что приводит к деформации зрачка – вплоть до полного зарастания. Заболевание приводит к тяжелым необратимым последствиям, после которых полное восстановление зрения невозможно. К общим симптомам экссудативной формы присоединяются:
- ощущение распирания глазного яблока;
- искажение формы зрачка;
- изменение формы и цвета радужной оболочки;
- блефароспазмы.
Гнойный иридоциклит развивается при поражении бактериальной инфекцией – в качестве осложнения после выраженного фурункулеза, тонзиллита, гайморита. Протекает в тяжелой острой форме, к общим симптомам серозного и фибринозного воспаления присоединяется появление гнойного экссудата.
Вирусная, или геморрагическая форма – развивается при поражении вирусной инфекцией, имеет острое или подострое течение. Гной в экссудате отсутствует, характерный симптом – выраженное покраснение склер и радужки.
Внимание! Острый иридоциклит при своевременном лечении имеет высокий шанс на полное исцеление или восстановление с минимальными осложнениями. Перетекание заболевания в хроническую форму сулит со временем серьезные искажения глазных структур и широкий спектр нарушений зрения.
Осложнения иридоциклита

Среди опасных последствий иридоциклита можно встретить следующие заболевания:
- хориоретинит – форма заднего увеита с воспалением сосудистой оболочки и сетчатки;
- абсцесс;
- деструкция стекловидного тела – нарушение прозрачности структуры (появляются черные и прозрачные «мушки» общее помутнение картинки;
- эндо- и панофтальмит – острое гнойное воспаление сосудистой оболочки и сетчатки;
- глаукома – повышение глазного давления с нарушением зрения;
- катаракта – патологическое помутнение хрусталика;
- секклюзия и окклюзия зрачка – зарастание отверстия;
- отслоение сетчатки;
- атрофия глазного яблока.
Многие симптомы иридоциклита являются общими для воспалительных заболеваний глаз, поэтому для вынесения точного диагноза потребуется подробная диагностика.
В чем заключается диагностика иридоциклита
Обследование начинают внешним осмотром у офтальмолога. Врач выслушивает жалобы, собирает анамнез (наличие аутоиммунных, инфекционных, аллергических заболеваний, условия работы, рацион питания и др.), оценивает состояние глазного яблока, проводит его пальпацию.
Инструментальная диагностика:
- тонометрия для проверки внутриглазного давления;
- биомикроскопия – метод обследования глаза в контрасте освещения с помощью щелевой лампы и стереоскопического микроскопа; позволяет оценить состояние сетчатки, роговицы, передней части стекловидного тела, хрусталика;
- проверка остроты зрения;
- УЗИ глаза – удобное и безопасное средство диагностики внутренних структур глаза при помутнении светопроводящих структур.
Лабораторные методы диагностики:
- общий и биохимический анализ крови;
- коагулограмма;
- ревматические пробы;
- аллергопробы;
- бакпосев слезной жидкости;
- иммунограмма крови и слезной жидкости.
Для выяснения точной причины иридоциклита могут потребоваться консультации у стоматолога, ЛОРа, ревматолога, аллерголога, фтизиатра, дерматовенеролога, а также дополнительный перечень обследований – рентген легких, бакпосев кожных, легочных, синовиальных проб и др.
Иридоциклит: лечение и профилактика
Внимание! Любые попытки самостоятельного вмешательства могут привести к серьезным осложнениям, вплоть до полной потери зрения. Все назначения и манипуляции должен выполнять квалифицированный врач-офтальмолог.
Лечение проводят в условиях стационара после подробных инструментальных и лабораторных исследований. Включает набор экстренных и плановых мероприятий.
Экстренные меры:
- устранение болевого синдрома;
- противовоспалительная терапия;
- предотвращение или остановка спаечного процесса.
Основной подход – консервативное лечение медикаментозными средствами; форма препаратов – глазные капли, инъекции; действие – противовоспалительное, анальгезирующее, расширяющее зрачок (мидриатики).
При особо тяжелых состояниях, когда уровень воспаления и болезненности высок, меры усиливают. Для этого применяются:
- крыло-небно-орбитальные блокады новокаином;
- субконъюнктивальные инъекции стероидными противовоспалительными препаратами;
- инъекционные антибиотики широкого спектра действия;
- антигистаминные средства;
- плазмаферез, гемосорбция – процедура механической фильтрации крови с целью ее очищения от токсинов, антигенов, агрессивных иммунных комплексов.
Плановое лечение организуют после стабилизации состояния.
Терапия медикаментозными препаратами:
- средства иммунной коррекции – иммуностимуляторы, иммуномодуляторы или иммуносупрессоры (в зависимости от причины заболевания);
- противоаллергические, антигистаминные средства;
- протеолитические ферменты местного действия – для расщепления и удаления нежизнеспособных тканей;
- минеральные и витаминные комплексы;
- противовирусные, противогрибковые, антибактериальные средства.
Аппаратные методики лечения используют как в сочетании с медикаментами, так и самостоятельно:
- Электрофорез – воздействие постоянным электрическим током для повышения доступности лекарственных веществ и их накопления в пораженной области. При лечении глаз используют различные подходы: электроды на закрытые глаза, ванночки на открытые глаза, эндоназальные методики (при локализации воспалительного процесса в задней части глаза).
- Магнитотерапия служит для улучшения кровоснабжения и улучшения состояния сосудистой оболочки.
- Фонофорез – воздействие волнами ультравысокой частоты дает дополнительный противовоспалительный, спазмолитический, обезболивающий эффект. Методика позволяет предотвратить и частично устранить фиброзные нарушения сосудистой оболочки и помутнение светопреломляющих сред.
Хирургическое вмешательство проводят только при серьезных необратимых осложнениях – глаукоме, катаракте, отслоении сетчатки. Используют методы:
- коагуляция сетчатки – «прижигание» отслоившихся зон;
- иридэктомия – удаление цилиарной и зрачковой частей радужной оболочки;
- витрэктомия – полное или частичное удаление стекловидного тела;
- замена хрусталика;
- трабекулопластика и гониопунктура – методы лечения глаукомы.
Основной метод хирургического вмешательства – лазерное воздействие. С его помощью проводят бесконтактные операции с минимальным рубцеванием глазных тканей.
Профилактика глазных воспалений
Чтобы избежать неприятных симптомов иридоциклита, придерживайтесь следующих рекомендаций:
- своевременно лечите внутренние очаги воспаления – аутоиммунные, вирусные, бактериальные, грибковые;
- укрепляйте иммунную систему – здоровый иммунитет не даст заболеванию взять вверх над вами;
- отрегулируйте рацион питания – пища должна быть сбалансированной, богатой питательными веществами, витаминами, минералами, и лишенной потенциально опасных для вас веществ – выраженных аллергенов, токсинов;
- избегайте переохлаждения;
- грамотно организуйте свое рабочее место за компьютером; не забывайте делать пятиминутные перерывы в процессе работы;
- используйте глазные капли при наличии синдрома «сухого глаза»;
- соблюдайте правила глазной гигиены при ношении контактных линз.
И, самое главное, не забывайте проходить регулярное обследование у офтальмолога – это поможет контролировать состояние вашего зрения и позволит предотвратить его возможное ухудшение.
Поликлиника Отрадное предлагает все необходимое для проведения полного офтальмологического обследования и оперативного лечения воспаления сосудистой оболочки. К вашим услугам знающие специалисты и современное техническое оснащение клиники.
Источник
