Классификация воспаления верхнечелюстной пазухи

Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Общие сведения
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
Острый гайморит
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.

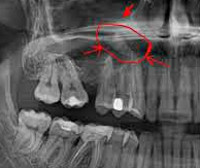
КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Источник
Острый синусит — инфекционно-воспалительное заболевание, характеризующееся поражением слизистых оболочек в околоносовых синусах. При запущенном течении патологический процесс распространяется на верхнечелюстную пазуху либо лобную зону. Терапия болезни комплексная, основана на приеме антибиотиков. В качестве вспомогательного элемента допускается использование средств народной медицины.
Что такое синусит?

Пациентов, которым поставили диагноз синусит интересует, что это такое, как лечить болезнь. Заболевание представляет собой поражение патогенными микроорганизмами, бактериями слизистой оболочки пазух, в результате чего образуется обширный отек и воспаление. Поражение околоносовых пазух носа сопровождается их изолированием друг от друга и выработкой большого количества секрета.
Классификация и виды заболевания
Классификация заболевания основывается на причинах возникновения и характере воспаления. В зависимости от факторов, приведших к возникновению синусита, выделяют следующие виды:
- Травматический — механические повреждения слизистой носа и стенок пазух.
- Бактериальный — попадание в носовые пазухи инфекционных возбудителей.
- Бактериальный — развитие на слизистой пазух бактериальной инфекции.
- Грибковый — развитие грибковой инфекции на слизистой оболочке.
- Аллергический — воспалительный процесс развивается из-за постоянного контакта с аллергеном, в результате чего происходит чрезмерное раздражение слизистых и появления на них отеков.
- Смешанный вид — воспаление вызвано одновременным развитием грибкового и вирусного возбудителя либо сочетанием нескольких видов инфекции.
По особенностям протекания болезни различают:
- синуситы острые — длительностью до 2 месяцев;
- хронический синусит — больше 2 месяцев с постоянным чередованием ремиссий и рецидивов.
Виды болезни по месту локализации воспалительного очага:
- гайморит — воспаление верхнечелюстной придаточной пазухи;
- ринит — воспаляется носовая полость;
- сфеноидит — патологический процесс локализуется в лобных пазухах;
- этмоидит — заболевание вызвано бактериями, вирусами, поражающими решетчатую кость.
Классификация по типу воспалительного процесса:
- Отечно-катаральный — поражает только параназальные пазухи, сопровождается выделением слизи серого цвета.
- Гнойный — воспаление распространяется на глубокие мягкие ткани в придаточных пазухах.
- Смешанный тип — присутствуют одновременно 2 вида воспаления.
По характеру распространения:
- Односторонний — возникает с левой или правой стороны.
- Двусторонний — обе пазухи поражаются одновременно.
- Полисинусит — воспаляются придаточные кости.
- Моносинусит — слизистая оболочка поражена только в одном синусе.
- Гемисинусит — со стороны правой пазухи или левой (левосторонний гемисинусит или правосторонний).
Воспалительное заболевание имеет самую сложную форму — пансинусит, при которой в патологический процесс вовлекаются все пазухи.
Причины
Основная причина развития заболевания — оседание на оболочку придаточных пазух носа возбудителей инфекции, провоцирующих развитие отека и активную выработку внутреннего секрета. Частыми возбудителями синусита являются палочка Пфайфера, гемолитический стрептококк и пневмококк.
У каждого человека на слизистую оседает патогенная микрофлора, но не всегда это становится причиной развития воспалительного процесса. Воспаление развивается под воздействием провоцирующих факторов, к которым относятся:
- перенесенное простудное заболевание;
- тяжелое течение гриппа;
- наличие ринита аллергического типа;
- фиброз кистозного вида;
- бронхиальная астма;
- иммунодефицитные состояния;
- наличие в органах дыхательной системы онкологических новообразований;
- продолжительное курение;
- перенесенные травмы носовой полости и хирургические вмешательства.
Развитие отека слизистой оболочки часто наблюдается у беременных женщин, что связано с изменениями гормонального фона и сниженной сопротивляемостью иммунной системы.
Развитие гнойной инфекции с воспалением слизистой носовой перегородки может быть следствием врожденного или приобретенного ее искривления, стоматологических заболеваний, в особенности это касается верхнего зубного ряда, который находится на границе с гайморовыми пазухами.
Симптомы синусита

Развитие воспалительного процесса на ранних стадиях имеет признаки простого ринита, с той разницей, что насморк затягивается на более длительный период. Постепенно начинают проявляться другие симптомы синусита:
- болезненные и неприятные ощущения в носовой полости, которые могут усиливаться при касании носа;
- частые и обильные выделения из носа, имеющие гнойные скопления и вязкую консистенцию;
- нарушенное назальное дыхание из-за постоянной заложенности органа (в данном случае сосудосуживающие капли дают только кратковременный эффект);
- болезненные ощущения в области под глазами и верхней челюсти;
- сухой кашель, который может усиливаться в положении лежа;
- боль в горле при глотании, спровоцированная стекающей по глотке слизью, которая оказывает раздражающее действие;
- снижение остроты обоняния.
Все формы острого синусита сопровождаются повышенной утомляемостью и сонливостью, человек становится апатичным и раздражительным. Часто при развитии патологического процесса в пазухах человек испытывает сильные и продолжительные головные боли.
Диагностика

При выраженных признаках этих острые синуситы диагностировать не представляет никакой трудности. Определить наличие данного заболевания можно и самостоятельно, для этого нужно провести простой тест — легко постучать пальцами по тем местам на лице, где располагаются пазухи. Если прикосновение вызывает боль, то это с высокой долей вероятности указывает на синусит острого течения.
В медицине синусит у взрослых и детей диагностируется с помощью эндоскопического обследования, в ходе которого в пазухи вводится специальный прибор, представляющий собой гибкий шланг с миниатюрной камерой на конце. Врач выявляет наличие воспаления, определяет вид синусита по месту локализации патологического процесса и особенности его течения.
Еще один обязательный метод диагностики синусита — рентгенологическое обследование. Проводится рентген с целью определения наличия затемненных мест, указывающих на степень заложенности пазух и уровень выделяемого секрета.
Как лечить синусит?
При остром синусите лечение проводится только комплексное. Важно не только купировать признаки заболевания, облегчив состояние пациента, но и уничтожить патогенную микрофлору, чтобы остановить дальнейшее распространение инфекции. Терапия острого синусита взрослых и детей направлена на повышение местного иммунитета и предупреждение возможных осложнений.
Антибиотики при синусите у взрослых

Лечение синусита обязательно включает прием медикаментов антибактериального спектра действия. Часто назначаемые антибиотики:
- Кефзол;
- Рокситромицин;
- Левофлокс;
- Цефалксин;
- Аугментин.
Наряду с антибиотиками назначаются назальные капли сосудосуживающего действия, чтобы облегчить дыхание носом: Нафтизин, Називин, Отривин.
Антибактериальная терапия синусита легкой формы проводится преимущественно препаратами из группы цефалоспоринов и макролидов. Если синусит протекает в тяжелой форме с интенсивной симптоматикой и высокими рисками осложнений, назначаются антибиотики пенициллиновой группы 2 и 3 поколения.
Наиболее распространенным и хорошо зарекомендовавшим себя в лечении острого типа синусита является антибиотик Азитромицин. Антибактериальные препараты принимаются как в таблетированной форме, так и могут использоваться в виде спрея, например, Биопарокс.
Физиотерапия
Среди лечебных манипуляций в терапии синусита выделяют следующие физиотерапевтические методы:
- электрофорез;
- фонофорез с применением препаратов местного спектра действия (мази), оказывающих антисептическое воздействие;
- УВЧ пазух;
- лазерная терапия;
- терапия квантовыми лучами.
Перед тем как лечить острую форму синусита физиотерапевтическими методами, необходимо определить тип заболевания и специфику его течения, т.к. каждая процедура имеет свои противопоказания и ограничения.
Сами физиотерапевтические процедуры не лечат синусит. Они способствуют активизации в организме процессов, способных ускорить процесс выздоровления и быстро облегчить общее состояние пациента. Физиопроцедуры ускоряют метаболизм, нормализуют местные обменные процессы и повышают терапевтическое действие антибиотиков и других лекарственных средств, назначаемых в комплексной терапии.
Прокол пазухи
Прокол — процедура достаточная болезненная и неприятная. Проводится она в том случае, когда синусит протекает в тяжелой форме и другие методы терапии, например, промывание с помощью «кукушки», не дают должного результата. В ходе процедуры пробиваются с помощью медицинского шпателя мягкие хрящи носовых пазух, после чего в них вводится катетер, соединенный со шприцем. Через шприц и катетер в прокол хрящевых тканей подается под давлением дезинфицирующий раствор. Цель прокола — вывести слизь и гной.
Хирургическое лечение

К операции прибегают в редчайших случаях, когда консервативная терапия и проколы не дают положительного результата. Применяемый метод хирургического вмешательства — синусопластика баллонного типа. В ходе процедуры с помощью специального шприца в устье пазухи вводится баллон, который потом раздувается, открывая канал. Через него откачивается слизь и гной. Проводится процедура (по желанию пациента) с применением местной анестезии или без нее.
Еще один современный метод хирургического вмешательства — ЯМИК. В ходе операции заднюю стенку носоглотки перекрывают баллонном, после чего открывается передний носовой проход. Путем создания отрицательного давления жидкость в пазухах замещается воздухом, что способствует активному вытеканию гноя и слизи. После очищения от гнойных масс пазухи орошаются дезинфицирующим или антибактериальным раствором.
Промывание носа
Процедура промывания пазух считается одной из самых эффективных на ранней стадии развития заболевания. Она безопасная и безболезненная. Промывание проводится несколько раз в день с помощью специальных растворов. Можно использовать покупные средства, например, Аквамарис или физраствор. Также можно приготовить раствор самостоятельно, растворив 1 ч.л. соли в 1 л кипяченой воды.
Раствор заливается в каждую пазуху, а через несколько минут нос прочищается от слизи.
Лечение народными средствами

Лечение в домашних условиях синусита является вспомогательным, направленным на увеличение терапевтического действия медикаментозной терапии и быстрейшего купирования признаков заболевания.
Сок лука
Рекомендуется проводить лечение острого синусита в домашних условиях с помощью лукового сока. Пошаговая инструкция:
- Выдавить сок из одной половины средней по размеру луковицы.
- Смочить в нем кусок ваты или ватного диска.
- Вату вставить в одну из ноздрей, через которую необходимо дышать в течение 5 минут.
Сок для приготовления нужно использовать всегда свежий и не подвергать его длительному хранению. У взрослых в домашних условиях процедура проводится 2 раза в сутки.
Ингаляции
Для ингаляций используются растворы антибактериальных средств, отвары на основе лекарственных трав и растений. В горячую воду, над паром которой рекомендуется дышать, можно добавлять эфирные масла.
Отвары рекомендуется готовить на основе шалфея, ромашки и зверобоя, чабреца и эвкалипта. Эти травы оказывают муколитическое действие, быстро и эффективно устраняют воспаление, обладают бактерицидным действием.
Антигистаминные средства
В терапии заболевания применяются не только антибактериальные средства, но и антигистаминные препараты. Эти лекарства назначаются в том случае, если сильная отечность вызвана аллергическими реакциями. Рекомендованные средства:
- Лоратадин;
- Зиртек;
- Кларитин;
- Цетрин;
- Алерон;
- Зинерит.
Эти медикаменты помогают быстро устранить отек и воспаление, повысить защитные силы местного иммунитета и высвободить назальное дыхание.
Профилактика

Синусит острого типа быстро принимает хроническое течение, вызывая крайне негативные последствия. В запущенной форме трудно поддается лечению. Это заболевание легче предупредить, как и его возможные осложнения и последствия. Для этого достаточно уделять внимание своему здоровью и позаботиться о профилактических мерах, к числу которых относятся:
- Регулярное пребывание на свежем воздухе.
- Постоянное проветривание жилых помещений и проведение влажной уборки.
- Своевременное лечение вирусных и инфекционных заболеваний, предупреждение их перехода в хроническую форму.
- Устранение врожденных анатомических аномалий, например, искривленной носовой перегородки.
- Лечение стоматологических заболеваний.
- Оберегание носа и слизистых полости от травм и механических повреждений.
- Отказ от таких вредных привычек, как курение и регулярное употребление алкогольных напитков.
Людям, работающим на вредных производствах и имеющим постоянный контакт с химическими веществами, нужно не забывать про технику безопасности, защищая во время работы органы дыхания специальными средствами. Осторожно нужно купаться в бассейнах и открытых водоемах, предупреждая попадание в нос большого количества воды. Если человек склонен к аллергическим реакциям, нужно по возможности избегать контакта с раздражителем и вовремя принимать антигистаминные средства, чтобы не допускать снижения защитных сил иммунной системы.
Источник
