Клеточный состав при хроническом воспалении


Министерство образования и науки РФ
Российский университет дружбы народов
Куликов Е.В.
Кандидат биологических наук
РАБОЧАЯ ТЕТРАДЬ
ПО ПАТОЛОГИЧЕСКОЙ АНАТОМИИ ЖИВОТНЫХ
Часть IV A
Воспаление
Учебно-методическое пособие по патологической анатомии животных для студентов специальности: «Ветеринария»
Для студентов очного и вечернего отделений
Издание 3-е, переработанное и дополненное
Москва 2008
УДК 619: 616-002
Р Е Ц Е Н З Е Н Т Ы
Доктор биологических наук, профессор, академик РАЕН Тельцов Л.П. (МГУ им. Огарева)
Доктор ветеринарных наук, профессор Сковородин Е.Н. (Башкирский агроуниверситет)
Куликов Е.В.
Рабочая тетрадь по патологической анатомии животных. Часть 4 А Воспаление. Учебно-методическое пособие – М.: Российский Университет дружбы народов, 2008, с. 40.
Издание одобрено и рекомендовано к печати Ученым советом аграрного факультета Российского университета дружбы народов
.
Куликов Е.В., 2008.
Российский Университет дружбы народов, 2008.
ВОСПАЛЕНИЕ
Воспаление — это сформировавшаяся в процессе эволюции защитно-приспособительная реакция организма, направленная на локализацию, уничтожение или удаление из организма патогенного агента. Воспалительная реакция слагается из трех компонентов – альтерации, экссудации и пролиферации.
Альтерация проявляется в виде дистрофических и некробиотических процессов, а в тяжелых случаях — некрозов, указывающих на глубокие нарушения обмена веществ в воспаленных тканях.
Экссудация— выпотевание из сосудов жидкой части крови вместе с белками, солями, а также выхождение форменных элементов—лейкоцитов, эритроцитов. Вышедшие из сосудов составные части крови называются экссудатом. В зависимости от характера воспаления количественный и качественный состав экссудата неодинаков, в частности содержание в нем жидкости и клеточных элементов колеблется в широких пределах. В отличие от транссудата, появляющегося при застойных реакциях, экссудат всегда богаче белками и клеточными элементами, в частности лейкоцитами.
Пролиферация— размножение местных клеток эндотелия сосудов адвентициальных и ретикулярных клеток, фибробластов и др. В результате этого в воспалительном очаге накапливаются юные недифференцированные клетки самой разнообразной формы. В состав воспалительного клеточного пролиферата могут входить гистиоциты, лимфоидные, эпителиоидные, гигантские, плазматические и другие клетки.
При развитии воспаления все три основных компонента находятся в тесной связи и взаимодействии. Только при очень остро протекающих воспалениях пролиферация выражена слабо и проявляется сильнее в более поздней (восстановительной) фазе процесса.
В зависимости от преобладания или степени выраженности того или иного компонента воспаления делят на экссудативные, альтеративные и пролиферативные. По течению различают острые, подострые и хронические воспалительные процессы, а по территории поражения — диффузные и очаговые.
Острые воспаления характеризуются сильной воспалительной гиперемией и преобладанием экссудативных явлений с наличием в экссудате преимущественно полиморфноядерных лейкоцитов. При подостром и хроническом течении более выражены пролиферативные процессы с образованием в очаге воспаления различных форм местных тканевых клеток.
В более поздней стадии наблюдается разрастание соединительной ткани.
Гистологические изменения в тканях при воспалении могут быть весьма разнообразными и сложными. Гистологический диагноз воспаления должен основываться на установлении в пораженной ткани всех трех основных компонентов с учетом стадии процесса и анатомических особенностей органа. Особенно важно обращать внимание на появление в очаге поражения иммигрирующих из сосудов лейкоцитов и размножающихся клеток местной ткани. При этом необходимо уметь дифференцировать как гематогенные, так и тканевые формы клеток, так как характер воспалительного клеточного инфильтрата указывает на различную длительность развития воспалительной реакции (острая, хроническая).
Таб. Характеристика клеточных элементов, появляющихся в тканях при воспалении
| Гематогенные клетки | Тканевые клетки |
| Нейтрофилы имеют дольчатое, лопастное или подковообразное ядро | Лимфоидные клетки похожи на лимфоцитов, но отличаются от последних более бледноокрашивающимся ядром и хорошо выраженным ободком цитоплазмы |
| Эозинофилы хорошо окрашиваются эозином в розово-красный цвет. Цитоплазма грубо- или мелкозернистая. Ядро не всегда отчетливо выражено. По виду эозинофилы напоминают тутовую ягоду | Эпителиоидные клетки имеют большое сходство с клетками плоского эпителия, округло-овальной формы, с пузырьковидным, бледноокрашивающимся ядром |
| Базофилы – клетки с крупным округло-овальным ядром и базофильно окрашивающейся цитоплазмой | Плазматические клетки по величине крупнее лимфоцитов, с хорошо выраженной базофильно окрашивающейся цитоплазмой. Это клетки с небольшим эксцентрично лежащим ядром, имеющим характерное расположение хроматина наподобие спиц колеса или кольцевидно сгруппированных глыбок. Ядро окружено большим неокрашивающимся цитоплазматическим полем |
| Лимфоциты большие и малые имеют компактное округлое ядро, интенсивно окрашивающееся гематоксилином. Цитоплазматический ободок плохо выражен | Гигантские клетки – очень крупные многоядерные клетки, превышающие по величине все остальные. Ядра располагаются или по периферии в виде венка, или в виде группы на одном из полюсов, или в центре |
| Моноциты – крупные клетки, в 2 раза превышающие по величине большой лимфоцит, имеют неправильное, лапчатое, как бы надрубленное ядро, светлее окрашивающееся, чем ядра лимфоцитов, окруженное большим цитоплазматическим полем, красящимся в цвет табака | Гистиоциты по величине равны моноцитам. Ядро имеет бобовидную или неправильную, лопастную, форму, цитоплазма слабо базофильная. Тело клетки округлое, овальное или удлиненное |
| Фибробласты – молодые формы клеток, имеют округло-овальное ядро, сравнительно бедное хроматином, и отростчатое тело. В зрелых формах – вытянутое ядро с заостренными концами, тело клетки веретенообразное |
Исход воспаления. Воспаление заканчивается в одних случаях рассасыванием экссудата и восстановлением структуры и функций ткани, в других — образовавшийся дефект замещается соединительной тканью, подвергающейся затем рубцеванию. Исходом воспаления может быть некроз с последующими инкапсуляцией и петрификацией. Наконец, острое воспаление нередко переходит в хроническое, которое, в свою очередь, может закончиться атрофией паренхимы и разростом соединительной ткани (циррозом или склерозом).
ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ
Экссудативное воспаление характеризуется преобладанием в комплексе воспалительных изменений экссудативного компонента (гиперемия, экссудация, эмиграция лейкоцитов). Пролиферативный компонент, особенно в ранних стадиях воспаления, выражен очень слабо. Он постепенно нарастает при ослаблении экссудативных явлений и при переходе острого процесса в хронический. Альтеративный компонент в зависимости от ряда условий, определяющих характер развития и течения воспаления, может быть выражен в разной степени.
Экссудативные воспаления протекают в большинстве случаев как острые. По качественному составу экссудата различают серозное, геморрагическое, фибринозное, гнойное и ихорозное (гнилостное) воспаления. Кроме того, к экссудативным воспалениям относят катаральное воспаление, развивающееся в типичном виде на слизистых оболочках.
Рис. 1. Серозное воспаление кишечника (серозный воспалительный отек)
Микрокартина. Препарат изучают в следующем порядке. Сначала при малом увеличении находят все слои кишечной стенки и определяют, из какого отдела кишечника сделан срез. Затем, ориентируясь в общей картине поражения, отмечают, что наиболее демонстративно выступают изменения в подслизистом слое, границы которого сильно расширены. Вместо рыхлой соединительной ткани обычного строения здесь находят широкопетлистую сеть, образованную тонкими коллагеновыми пучками или волокнами, окрашенными эозином в бледно-розовый цвет. В петлях между волокнами и пучками располагаются бледноокрашенные гомогенные или зернистые массы экссудата. При фиксации он обычно свертывается и представляется в виде нежной сеточки. В экссудате подслизистого слоя обнаруживают единичные клеточные элементы с синим ядром и эритроциты. Скопления клеток наблюдают главным образом по ходу сосудов, расширенных и заполненных эритроцитами. Такого характера экссудат, бедный клетками, можно легко определить как серозный. Отмеченные изменения в сосудах характеризуют резко выраженную воспалительную гиперемию, сопровождающуюся эмиграцией лейкоцитов и диапедезными кровоизлияниями, а скопление в подслизистом слое в большом количестве серозного экссудата указывает на ярко выраженный экссудативный компонент в картине воспаления в целом.
При большом увеличении можно установить, что клеточные элементы, располагающиеся вокруг сосудов, могут быть отнесены к полиморфноядерным лейкоцитам, среди которых встречаются размножающиеся клетки сосудистой стенки с округлым или овальным ядром, бледноокрашенным гематоксилином. Небольшое количество их свидетельствует о слабо проявляющемся пролиферативном компоненте.
Переходя к исследованию слизистой оболочки, обращают внимание на покровный эпителий и на эпителий крипт. Он подвергся дистрофии, некрозу (альтеративный компонент) и слущиванию (десквамации). Крипты имеют вид вытянутых мешковидных бесструктурных (или с плохо различающейся структурой) образований, окрашенных в серо-синеватый цвет. Углубления (просветы) крипт заполнены продуктами распада эпителия. Сосуды слизистой в состоянии воспалительной гиперемии. Толща слизистой местами инфильтрирована серозным экссудатом и лейкоцитами. В мышечном слое отмечают дистрофию мышечных волокон, частично некроз их и скопление между пучками мускулатуры небольшого количества серозно-клеточного экссудата; Последний скапливается также под серозной оболочкой, покровный эпителий которой в состоянии дистрофии и участками десквамирован.
Анализируя картину поражения кишечника в целом, можно сделать вывод, что она характеризуется развитием острого серозного воспаления. Наиболее ярко выражен серозный отек в подслизистом слое, особенности строения которого (рыхлая клетчатка) способствовали значительному скоплению в нем экссудата, что и вызвало разволокнение и нарушение нормальной структуры подслизистого слоя. Воспалительный отек в остальных слоях кишечной стенки выражен слабо. Кроме подслизистой оболочки, экссудат в значительном количестве выделяется также в просвет кишечника.
Макрокартина: стенка кишечника сильно утолщена (у лошадей до 5—10 см), слизистая гиперемирована, набухшая, тусклая, иногда пронизана мелкими кровоизлияниями. При резком отеке собрана в зыблющиеся складки и валики. На разрезе слизистая и особенно подслизистая представляются в виде студневидных инфильтратов бледно-желтого цвета. В просвете кишечника содержится много прозрачной или мутноватой серозной жидкости.
Пояснения к рисунку
Рис. 2. Серозное воспаление легких
Микрокартина. При малом увеличении микроскопа yстанaвливaют, что большая часть альвеол в просветах содержит однородную бледно-розовую массу и только отдельные альвеолы или группы их, имея расширенные просветы, свободны от экссудата.
Респираторные капилляры сильно инъецированы кровью, расширены, местами узловато утолщены, вследствие чего выдаются в просвет альвеол. Гиперемия респираторных капиляров не везде выражена, местами можно видеть стенки альвеол неспавшимися, с обескровленными капиллярами как результат давления на них скопившегося в альвеолах экссудата или воздуха. Мелкие артерии и вены также сильно расширены и заполнены кровью.
При большом увеличении серозный экссудат, заполняющий альвеолы, имеет вид гомогенной или зернистой массы (в зависимости от содержания белка). Такой же экссудат находят в интерстициальной перибронхиальной и периваскулярной соединительной ткани, а также в бронхах. Соединительнотканные пучки, пропитанные экссудатом, разрыхлены, границы их расширены, а отдельные коллагеновые волокна набухшие.
В экссудате, главным образом в полости альвеол, содержатся в незначительном количестве эмигрировавшие из сосудов полиморфноядерные лейкоциты, которые легко определить по форме их ядер (подковообразная, бобовидная и т. п.), интенсивно окрашенных гематоксилином. Альвеолярный эпителий набухший, во многих альвеолах он десквамирован и некротизирован. Отторгнутые эпителиальные клетки можно видеть в просвете альвеол вместе с лейкоцитами. Клетки эти довольно крупные, пластинчатой формы, с большим округлым или овальным бледноокрашенным ядром, бедным хроматином. Находясь в серозной жидкости, они набухают, приобретают вместо пластинчатой круглую форму, а в дальнейшем цитоплазма и ядро их лизируются. Часть альвеол содержит в экссудате отдельные эритроциты, проникшие сюда из респираторных капилляров путем диапедеза.
Как выражение пролиферативных процессов можно отметить появление гистиоцитарных клеток в адвентиции сосудов и молодых эпителиальных клеток по ходу альвеолярных стенок. Пролиферирующие клетки небольших размеров, ядра их богаты хроматином. Иногда удается также проследить признаки пролиферации эпителия слизистой оболочки, главным образом мелких бронхов,
В целом серозное воспаление (или воспалительный отек) легких характеризуется воспалительной гиперемией, сопровождающейся выпотом и скоплением серозного экссудата в полостях альвеол, а также серозным отеком интерстициальной периваскулярной и перибронхиальной соединительной ткани. Эмиграция лейкоцитов и пролиферативные процессы слабо выражены. При сильной степени отека серозный экссудат из альвеол поступает в бронхиолы, затем в крупные бронхи, а отсюда в трахею.
Серозный воспалительный отек, развиваясь лобулярно или лобарно, часто является начальной стадией других воспалений легкого (катарального, геморрагического, фибринозного) или же наблюдается перифокально, то есть вокруг фокусов поражения легких при сапе, туберкулезе и других заболеваниях.
Необходимо иметь в виду, что воспалительный отек легких по гистологической картине сходен с застойным отеком легкого. В качестве основных отличительных черт, позволяющих проводить дифференциальную диагностику, можно указать на следующие:
1) содержание в серозном экссудате полиморфноядерных лейкоцитов;
2) при застойном отеке гиперемированы не только респираторные капилляры, но и венозные сосуды (особенно мелкие вены);
3) при воспалительном отеке наблюдается пролиферация адвентициальных, эндотелиальных и эпителиальных клеток.
Макрокартина: легкие неспавшиеся, бледно-серо-красного или темно-красного цвета, тестовидной консистенции, тяжело плавают или тонут в воде, под плеврой и в паренхиме нередко обнаруживаются мелкие кровоизлияния. С поверхности разреза и из просветов перерезанных бронхов выдавливается и стекает пенистая мутноватая жидкость, окрашенная иногда в розовый цвет. При сильном отеке такого же характера жидкость содержится в крупных бронхах и каудальной части трахеи. Поверхность разреза органа гладкая, сочная, светло- или темно-красного цвета, на фоне которого отчетливо выступают расширенные студневидные тяжи интерстициальной соединительной ткани, инфильтрированной серозным экссудатом.
Пояснения к рисунку
Дата добавления: 2017-01-28; просмотров: 1014 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org – Контакты – Последнее добавление
Источник
Клетки участвующие в хроническом воспалении – макрофаги и другие клетки
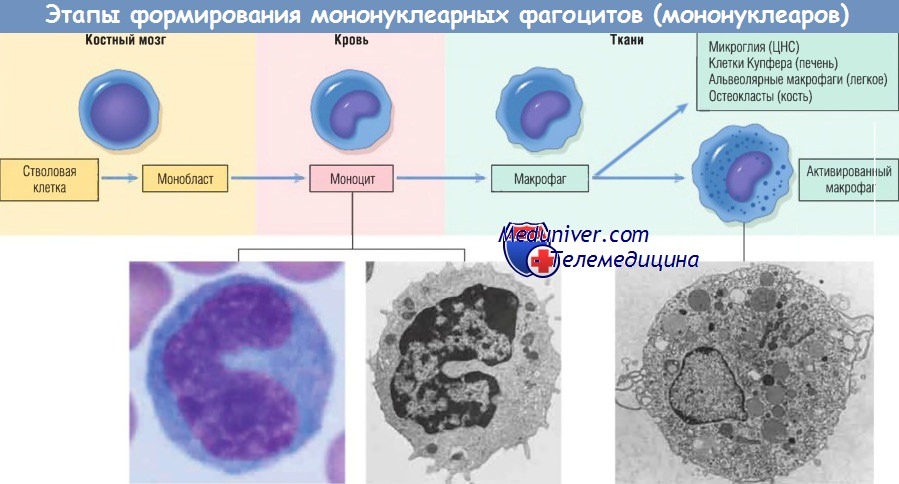
Макрофаг — главная клетка, участвующая в процессе хронического воспаления. Макрофаги являются частью системы мононуклеарных фагоцитов (иногда называемой ретикулоэндотелиальной системой), состоящей из клеток, близкородственных клеткам костного мозга, включая моноциты и тканевые макрофаги.
Тканевые макрофаги диффузно разбросаны по соединительной ткани или расположены в таких органах, как печень (клетки Купфера), селезенка и лимфатические узлы (гистиоциты синусов), легкие (альвеолярные макрофаги), а также в ЦНС (микроглия). Мононуклеарные фагоциты происходят из клеток-предшественников костного мозга, которые дифференцируются в моноциты. Из крови моноциты мигрируют в разные ткани и дифференцируются в макрофаги.
Период полужизни моноцитов длится около 1 дня, когда как период жизни тканевых макрофагов составляет несколько месяцев или лет. Превращение стволовой клетки костного мозга в тканевый макрофаг регулируется различными факторами роста и дифференцировки, цитокинами, молекулами адгезии и клеточными взаимодействиями.
Моноциты начинают мигрировать во внесосудистые ткани на ранних стадиях развития острого воспаления и в течение 48 час могут стать доминирующим типом клеток инфильтрата. Экстравазация моноцитов управляется теми же стимулами, которые участвуют в миграции нейтрофилов и представлены молекулами адгезии и химическими медиаторами с хемотаксическими и активирующими свойствами.
При попадании моноцита во внесосудистую ткань он подвергается трансформации в большую фагоцитарную клетку — макрофаг. Макрофаги активируются различными стимулами, включая микробные продукты, активирующие TLR и другие клеточные рецепторы, цитокины (например, IFN-y), секретированные сенсибилизированными Т-лимфоцитами и естественными клетками-киллерами, и другие химические медиаторы.
В результате активации макрофагов происходят элиминация таких повреждающих агентов, как микробы, и инициация процессов репарации, а также повреждение ткани (при хроническом воспалении).
Активация макрофагов приводит также к повышению уровней лизосомных ферментов и активных форм кислорода и азота, продукции цитокинов, факторов роста и других медиаторов воспаления. Некоторые из этих продуктов токсичны для микробов и организма (например, активные формы кислорода и азота) или ВКМ (протеазы); другие вызывают миграцию клеток (например, цитокины, хемотаксический стимул); третьи влияют на пролиферацию фибробластов, отложение коллагена и ангиогенез (например, факторы роста).
Разные популяции макрофагов выполняют различные функции: некоторые необходимы при киллинге микробов и воспалении, другие очень важны при репарации.
Впечатляющий арсенал медиаторов делает макрофаги мощным союзником организма в защите от непрошеных гостей, но в то же время при неправильной активации макрофаги могут вызывать значительное разрушение ткани, которое является одним из признаков хронического воспаления. Процесс разрушения ткани сам по себе может активировать каскад воспалительной реакции, поэтому одновременно могут присутствовать признаки и острого, и хронического воспаления.
При недолгом процессе воспаления, если стимул удален, макрофаги в итоге либо умирают, либо уходят в лимфатические сосуды и лимфоузлы. При хроническом воспалении происходит накопление макрофагов в результате их мобилизации из кровотока и местной пролиферации в очагах воспаления.
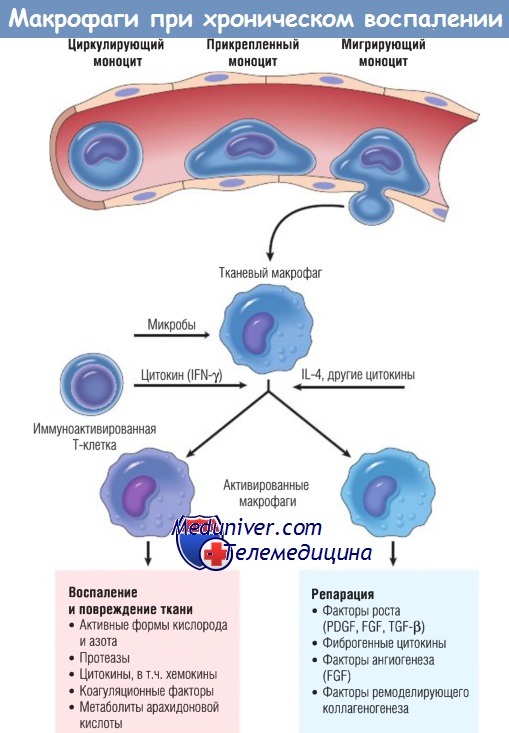
Роль активированных макрофагов при хроническом воспалении.
Макрофаги активируются неиммунными стимулами, например эндотоксином, или цитокинами из иммуноактивированных Т-клеток (особенно IFN-y).
Перечислена продукция активированных макрофагов.
FGF — фактор роста фибробластов; IFN — интерферон; IL — интерлейкин;
PDGF — тромбоцитарный фактор роста; TGF — трансформирующий фактор роста.
В развитии хронического воспаления участвуют и другие типы клеток: лимфоциты, клетки плазмы крови, эозинофилы и тучные клетки:
– лимфоциты мобилизуются в ходе как антителоопосредованных, так и клеточно-опосредованных иммунных реакций. Антиген-стимулированные лимфоциты (эффекторные клетки и клетки памяти) различных типов (Т- и В-клетки) используют разные пары адгезивных молекул (селектинов, интегринов и их лигандов) и хемокины для миграции в очаг воспаления. Цитокины активированных макрофагов, в основном TNF, IL-1 и хемокины, усиливают мобилизацию лейкоцитов, запуская стадию персистенции воспалительной реакции.
Лимфоциты и макрофаги взаимодействуют по реверсивному типу, что играет важную роль в развитии хронического воспаления. Макрофаги презентируют антигены Т-клеткам и продуцируют мембранные молекулы (костимуляторы) и цитокины (например, IL-12), которые стимулируют ответ Т-клеток. Активированные Т-клетки продуцируют цитокины, некоторые из которых мобилизуют моноциты из кровотока, и IFN-y — мощный активатор макрофагов. В результате этих взаимодействий Т-клеток и макрофагов в воспалительную реакцию вовлекается иммунная система, что делает реакцию хронической и тяжелой. Термин «иммунное воспаление» отражает наличие выраженного иммунного компонента в воспалительном процессе, например ответа Т- и В-клеток;
– клетки плазмы крови образуются из активированных В-клеток и продуцируют антитела, направленные либо против персистирующих чужеродных или собственных антигенов в очаге воспаления, либо против компонентов поврежденной ткани. При некоторых сильных воспалительных реакциях скопление лимфоцитов, антигенпрезентирующих клеток и клеток плазмы крови может напоминать морфологическое строение лимфоидного органа, особенно лимфоузла, содержащего хорошо сформированные герминативные центры.
Подобные очаги скопления лимфоцитов называют третичными лимфоидными органами. Такой тип лимфоидного органогенеза часто встречается в синовиальных оболочках у пациентов, длительно страдающих ревматоидным артритом;
– эозинофилами изобилуют иммунные реакции, опосредованные IgE и паразитарными инфекциями. Особо важный хемокин для мобилизации эозинофилов — эотаксин. Эозинофилы содержат гранулы, имеющие главный основной белок (высокоактивный катионный белок), который токсичен для паразитов, но может вызвать лизис эпителиальных клеток млекопитающих. Таким образом, эозинофилы контролируют паразитарные инфекции, но также участвуют в повреждении ткани при иммунных реакциях, например аллергии;
– тучные клетки широко распространены в соединительных тканях по всему телу и могут участвовать как в острых, так и в хронических воспалительных реакциях. Тучные клетки экспрессируют на своей поверхности рецептор FceRI, связывающийся с Fc-фракцией антитела IgE. При реакции гиперчувствительности немедленного типа антитела IgE связываются с клеточными Fc-peцепторами, специфично распознающими антиген, клетка дегранулируется и высвобождает медиаторы — гистамин и простагландины. Этот тип ответа наблюдается при пищевой аллергии, укусах насекомых, лекарственной аллергии, иногда с ужасающими исходами (например, анафилактическим шоком).
Тучные клетки тоже присутствуют при реакциях хронического воспаления и секретируют множество цитокинов, т.е. они способны как усиливать, так и ограничивать воспалительную реакцию в разных ситуациях.
Как правило, присутствие нейтрофилов характерно для острого воспаления, но и при многих формах хронического воспаления, длящегося месяцами, выявляется большое количество нейтрофилов, индуцированных либо персистирующими микробами, либо медиаторами, продуцированными активированными макрофагами и Т-лимфоцитами. При хронических бактериальных инфекциях костей (остеомиелите) нейтрофильный экссудат может сохраняться многие месяцы. Нейтрофилы также важны при хроническом воспалении в легких, индуцированном курением или другим стимулом.
Помимо мононуклеарного характера клеточного инфильтрата при хроническом воспалении часто происходит пролиферация кровеносных и лимфатических сосудов. Этот процесс стимулируют факторы роста, продуцируемые макрофагами и эндотелиальными клетками.
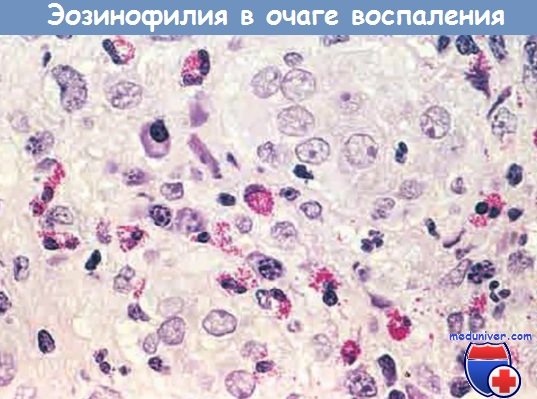
Очаг воспаления с большим количеством эозинофилов (эозинофилия)
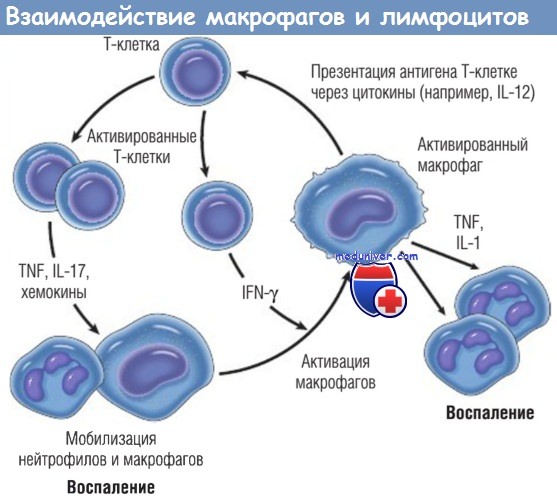
Взаимодействия макрофагов и лимфоцитов при хроническом воспалении.
Активированные Т-клетки продуцируют цитокины, которые мобилизуют макрофаги (TNF, IL-17, хемокины), и IFN-y, который является мощным активатором макрофагов.
Разные типы Т-клеток (Тh1 и Тh17) могут продуцировать различные типы цитокинов.
В свою очередь, активированные макрофаги стимулируют Т-клетки, презентируя им антигены через цитокины (например, IL-12).
IFN — интерферон; IL — интерлейкин; TNF — фактор некроза опухоли.
– Рекомендуем ознакомиться со следующей статьей “Причины и механизмы гранулематозного воспаления. Что такое гранулема?”
Оглавление темы “Патофизиология”:
- Клетки участвующие в хроническом воспалении – макрофаги и другие клетки
- Причины и механизмы гранулематозного воспаления. Что такое гранулема?
- Влияние воспаления на организм в целом (системные симптомы воспаления)
- Варианты воспалительной реакции и ее последствия
- Пути заживления и обновления тканей – репарация, регенерация
- Регуляция деления и пролиферации клеток в тканях
- Виды стволовых клеток и их характеристика
- Эмбриональные стволовые клетки и их характеристика
- Индуцированные плюрипотентные стволовые клетки (ИПСК) и их характеристика
- Где присутствуют стволовые клетки у взрослых?
Источник
