Клинические рекомендации рожистое воспаление
Утратил силу — Архив
Также:
P-T-016

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Рожа (A46)
Общая информация
Краткое описание
Рожа – острое инфекционно-аллергическое заболевание, характеризующееся местным воспалением кожи, интоксикацией и лихорадкой, поражающее поверхностную лимфатическую систему.
Код протокола: P-T-016 “Рожа”
Профиль: терапевтический
Этап: ПМСП
Код (коды) по МКБ-10: А46 Рожа
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
1. По характеру местных проявлений:
– эритематозная;
– эритематозно-буллезная;
– эритематозно-геморрагическая;
– буллезно-геморрагическая.
2. По степени интоксикации:
– легкая (интоксикация 1 степени);
– среднетяжелая (интоксикация 2 степени);
– тяжелая (интоксикация 3 степени).
3. По распространенности местных процессов:
– локализованная;
– распространенная;
– блуждающая (мигрирующая или ползучая);
– метастатическая.
– первичная;
– рецидивирующая;
– повторная.
5. По локализации рожистого воспаления:
– ноги;
– лицо;
– руки.
6. Другая локализация (промежность, ягодицы, живот, молочные железы).
Факторы и группы риска
Возбудитель заболевания – B-гемолитический стрептококк группы А.
Первичная рожа (
экзогенная) – первичное инфицирование кожи стрептококком при ссадинах, царапинах, потертостях, микротравмах и пр.; предшествующая ангина или любой другой острый бактериальный процесс ЛОР-органов.
Рецидивирующая рожа (эндогенная) – переохлаждение, переутомление, переинсоляция, психо-эмоциональный стресс. А также: нарушение лимфооттока и лимфостаз, микоз стоп, опрелости кожи между пальцев ног, хроническая венозная недостаточность и трофические язвы ног, хроническая патология ЛОР-органов, сухая кожа и глубокие трещины подошв и пр.
Диагностика
Диагностические критерии
Заболевание начинается остро: появляется озноб, температура тела повышается до 39-40ºС. В тяжелых случаях могут быть рвота, судороги. Через несколько часов чаще всего на коже лица, конечностей, реже туловища и еще реже на слизистых оболочках развивается рожистое воспаление.
Отмечается приглушение сердечных тонов. Развивается гипотензия. Наблюдается задержка стула.
Лабораторные исследования
ОАМ: олигурия и протеинурия, в осадке мочи – эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
ОАК: умеренный лейкоцитоз с нейтрофильным сдвигом формулы влево, СОЭ умеренно повышена.
Инструментальные исследования: не специфичны.
Показания для консультации специалистов: консультация инфекциониста.
Дифференциальный диагноз: проводят с эритемой, дерматитом, тромбофлебитом тромбозных вен.
Перечень основных диагностических мероприятий:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Консультация инфекциониста.
Перечень дополнительных диагностических мероприятий:
1. Микрореакция.
2. Электрокардиография.
3. Кровь на сахар.
Лечение
Тактика лечения
Цели лечения: этиотропная терапия, дезинтоксикационная по строгим показаниям; купирование клинических проявлений.
Немедикаментозное лечение: режим постельный.
Первичная, повторная рожа: антибиотики парентерально. Препарат выбора – бензилпенициллин, суточная доза зависит от тяжести течения. При легком течении – 4-6 млн в сутки. При отсутствии эффекта от лечения (сохранение лихорадки, интоксикация, отсутствие регресса местного воспалительного процесса) – цефалоспорины 1 или 2 поколения. При непереносимости пенициллина, линкозамиды (клиндамицин 1,8-2,4 г/сутки). Курс терапии – 7 суток.
Рецидивирующая рожа, стадия обострения: бензилпенициллин в сочетании с аминогликозидами (гентамицин 240 мг/сутки) или фторхинолонами (ципрофлоксацин 1 г/сутки). Курс терапии – 7 дней.
Показания к госпитализации
Наличие осложненных и тяжелых форм, требующих неотложной консервативной терапии или хирургического вмешательства, требует направления на стационарное лечение.
Дальнейшее ведение, принципы диспансеризации: при упорных рецидивирующих формах рожи показана непрерывная (круглогодичная профилактика) бициллином-5, в течение 2 лет.
Перечень основных медикаментов:
1. *Бензилпенициллин, порошок для инъекций во флаконе 500 000 ЕД, 1 000 000 ЕД
Перечень дополнительных медикаментов:
1. *Линкомицин, раствор для инъекций 30% 1 мл, 2 мл
2. Клиндамицин
3. Гентамицин
4. *Ципрофлоксацин 250, 500 мг, табл.
Перечень дополнительных медикаментов:
1. Индометацин
2. *Хлоропирамин 25 мг, табл.
Индикаторы эффективности лечения: купирование клинических проявлений.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Профилактика
Первичная профилактика: соблюдение правил гигиены, защита целостности кожных покровов, санация очагов хронической стрептококковой инфекции, создание полноценных условий труда, устраняющих переохлаждение и травматизацию.
Профилактические мероприятия: при упорных рецидивирующих формах рожи показана непрерывная (круглогодичная профилактика) бициллином-5 в течение 2 лет.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1.Клинические рекомендации для практикующих врачей. Доказательная медицина.
“Гэотар- Медицина”,2003г.,
2.Черкасов В. Л. Рожа.1986г.
- 1.Клинические рекомендации для практикующих врачей. Доказательная медицина.
Информация
Сулейменова З. И., заведующая кафедрой взрослых инфекционных болезней АГИУВ.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Статья посвящена особенностям рожистого воспаление лица и роли офтальмолога. Описывается клиническая картина рожистого воспаления лица, и приведены примеры ошибочного диагноза рожистого воспаления век, что приводило к задержке начала адекватного лечения.
Этиология и патогенез рожистого воспаления
Рожа (erysipelas) — инфекционное заболевание, характеризующееся лихорадкой, интоксикацией и воспалительным поражением кожи, подкожной клетчатки и поверхностных лимфатических сосудов по типу целлюлита. Возбудителем заболевания являются стрептококки группы А (Streptococcus pyogenes). В последнее время в рожистом очаге воспаления стали чаще выявлять микробные ассоциации, что, по-видимому, связано с нарушением барьерной функции кожи, снижением местного иммунитета. Однако «пусковым» этиологическим фактором считается стрептококк [1, 2]. Источником заражения являются больные различными стрептококковыми инфекциями, бактерионосители. Возможность аутоинокуляции остается недостаточно изученной. В анамнезе больного рожей практически всегда есть указание на предшествующее повреждение кожного покрова и его барьерной функции (травмы, микротравмы, некоторые болезни кожи). Внедрившийся возбудитель размножается в лимфатических сосудах кожи, вызывая острое воспаление подкожной жировой клетчатки (целлюлит), кожи и регионарный лимфаденит. В кровь проникают токсины стрептококка, вызывая интоксикацию. С учетом кратности течения заболевания выделяют первичное рожистое воспаление, повторное и, в случае возникновения не менее 3-х рецидивов за год, рецидивирующее.
Клиническая картина
Клиническая картина рожи типична для острого инфекционного заболевания. Течение болезни можно разделить на 3 периода: инкубация, развитая клиническая картина и выздоровление. В развитии клинической картины болезни отмечается закономерная последовательность. Вначале появляются продромальные явления — недомогание, озноб, головная боль, боль в мышцах, обусловленные нарастающей интоксикацией. Затем температура тела повышается до 38–40 °С. В зоне поражения возникают чувство распирания, жжения, боль, покраснение кожи.
В течение нескольких часов в очаге поражения разворачивается картина воспаления с присущими ему пятью признаками (жар, боль, отек, покраснение, расстройство функции). На пораженных участках кожи развивается яркая эритема в виде пятен различных размеров с четкими неправильными границами, с отеком и инфильтрацией кожи и подкожно-жировой клетчатки. Кожа плотная, горячая, болезненная на ощупь. В дальнейшем несколько эритематозно-отечных пятен сливаются в один крупный очаг с отходящими от него «язычками пламени». Поверхность очага становится ярко-красной, глянцевой. Отек кожи приводит к тому, что очаг как бы приподнимается над поверхностью кожи. Выраженность отека зависит от развития подкожной жировой клетчатки. В области век отек всегда выражен значительно. Появление цианотичных оттенков очага поражения свидетельствует о переходе заболевания в буллезную стадию. На поверхности эритематозно измененной кожи формируются пузыри с прозрачным или геморрагическим содержимым. В местах с хорошо развитой капиллярной сетью часто возникает экссудативный компонент, поэтому на веках преобладает буллезная форма, возникает мокнутие эритематозного очага.
По характеру местных изменений различают эритематозную форму (соответствует легкой стадии заболевания), эритематозно-буллезную (среднетяжелая стадия) и эритематозно-геморрагическую и буллезно-геморрагическую форму (тяжелая стадия) рожистого воспаления. По распространенности кожных проявлений рожу делят на локальную, мигрирующую и метастатическую (с появлением отдаленных друг от друга очагов воспаления) [3].
Выраженность кожных проявлений во многом зависит от участка тела. Процесс локализуется чаще на голенях, лице, руках, туловище. Поражение лица встречается в 17% случаев и протекает более благоприятно по сравнению с поражением конечностей [4].
В последние годы наблюдаются негативные изменения в течении рожистого воспаления: трансформация эритематозно-геморрагических форм рожи в более тяжелые буллезно-геморрагические формы, медленная эпителизация зоны поражения и присоединение вторичной инфекции, что особенно убедительно выявляется при рожистом воспалении на ногах [5].
Период реконвалесценции начинается обычно на 8–15-й день болезни.
Клинический пример № 1
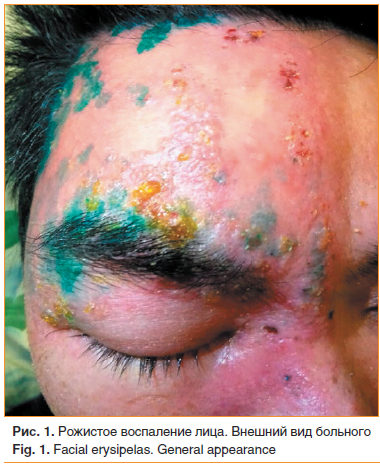
Мужчина 32 лет во время выполнения строительных работ получил производственную травму в виде ушиба мягких тканей правой половины лба. Лечился самостоятельно спиртовыми растворами анилиновых красителей. Через 2 дня почувствовал недомогание, слабость, головную боль, жар в области травмы. Температура тела повысилась до 39,5 °С. В течение последующих нескольких часов ощутил распирание кожи, жжение и боль в правой половине лица, а на коже с этой же стороны отметил небольшое покраснение, которое стремительно увеличивалось по интенсивности окраски и площади, что вынудило больного обратиться к врачу.
При первичном обследовании: температура 37,8 °С. На правой половине лица эритематозная инфильтрированная бляшка с резко очерченной, неровной границей, размером с ладонь взрослого человека, захватывающая правую половину лба, костную часть носа, всю периорбитальную и правую щечно-височную области. На поверхности бляшки видны формирующиеся пузыри с непрозрачным содержимым, ссыхающимся в желтые корки. Кожа напряжена, горячая на ощупь (рис. 1).
Проведены дополнительные исследования: в клиническом анализе крови лейкоциты — 15,0×109/л, нейтрофилы — 9,5×109/л, СОЭ — 54 мм/ч.
Установлен диагноз: первичное рожистое воспаление лица средней тяжести, эритематозно-буллезная форма.
Назначено лечение: пенициллин 3 000 000 Ед/сут внутримышечно в течение 10 дней, реополиглюкин 400,0 мг внутривенно капельно, поливитамины, наружно — сухое тепло.
На 3-и сут от начала терапии разрешилась лихорадка, боль, пузырные высыпания, гиперемия и отек значительно уменьшились. На 10-е сут процесс полностью регрессировал, отмечались сухость кожи и мелкопластинчатое шелушение.
Утяжеляют состояние больного различные осложнения рожи. При массивном инфицировании могут развиться абсцессы, флегмоны, некроз подкожной клетчатки. Тяжелым осложнением рожистого воспаления лица является менингит. При рожистом воспалении часто поражается лимфатическая система. Воспаление с последующим склерозированием лимфатических узлов приводит к затруднению лимфооттока и развитию элефантиаза.
При изучении рожистого воспаления у офтальмолога могут возникнуть вопросы: возможно ли изолированное поражение век, какие осложнения глаз развиваются при рожистом воспалении?
Отвечаем: с учетом хорошо развитой поверхностной лимфатической сети лица можно констатировать факт, что воспаление, вызванное стрептококком, начавшись с тканей века, быстро, в течение нескольких часов распространяется по крайней мере на половину лица, а чаще — на всю область лица и шеи. С учетом вышесказанного диагноз рожистого воспаления века неправомочен. Ошибочный диагноз приводит к неадекватному лечению.
Клинический пример № 2
Нами ранее был описан больной Т-клеточной кожной лимфомой с поражением век [6]. Больному 47 лет с жалобами на отечность и несколько болезненное уплотнение обоих век правого глаза без флюктуации, резкую нечетко отграниченную гиперемию кожи век с поверхностным изъязвлением на отдельных участках был поставлен диагноз «абсцесс век» (рис. 2A).
Произвели вскрытие «абсцесса». Выделилось лишь небольшое количество сукровичного отделяемого. Было высказано предположение о рожистом воспалении век. Больному провели массивную системную терапию антибиотиками. В связи с неэффективностью местной и общей противовоспалительной терапии был направлен на консультацию к офтальмоонкологу.
При первичном осмотре привлекали внимание несоответствие местных клинических симптомов диагнозу рожи, отсутствие болевого синдрома и интоксикации, общей реакции организма в виде повышенной температуры тела, лейкоцитоза и изменения лейкоцитарной формулы. В локальном статусе преобладала безболезненная инфильтрация кожи с гиперемией без четких границ. Отсутствовали плотный болезненный отек кожи и четко отграниченная от окружающих тканей эритема. Из анамнеза стало известно, что пациент страдает Т-клеточной кожной неходжкинской лимфомой. Несколько месяцев назад в области правого предплечья появились изменения кожи, аналогичные описанным на лице (рис. 2B).
Начат курс противоопухолевого лечения Т-клеточной лимфомы.
Была произведена биопсия новообразования кожи век правого глаза. Диагноз Т-клеточной кожной лимфомы века подтвержден морфологически.
В коже преобладают Т-лимфоциты, поэтому кожная лимфома часто бывает Т-клеточной. Для этого вида опухоли характерна инфильтрация дермы опухолевыми лимфоцитами. На границе эпидермиса и дермы развиваются множественные микроабсцессы, которые обусловливают появление очагов несколько болезненной гиперемии кожи и ее поверхностное изъязвление. Установление правильного диагноза у данного пациента стало возможным благодаря грамотно собранному анамнезу, оценке клинических симптомов заболевания века, осмотру «внеглазных» проявлений заболевания.
Кожная лимфома нередко протекает под видом воспалительных заболеваний. Это так называемый маскарадный синдром. В литературных источниках имеются сообщения об ошибочной диагностике рожистого воспаления у больных кожной лимфомой [7, 8].
Клинический пример № 3
Больной 70 лет был установлен диагноз рожистого воспаления лица на основании жалоб на головные боли, значительный отек тканей правой половины лица, резко расширенные сосуды кожи лица (рис. 3A).
Патологических образований в правой орбите не обнаружено. Пальпация отечных тканей лица безболезненна. Повышения температуры тела больная не отмечала. Изменений в показателях периферической крови не наблюдалось. Больная в течение месяца получала дезинтоксикационную, противовоспалительную и антибиотикотерапию — без эффекта. Через месяц резко снизилась острота зрения правого глаза, появились правосторонний экзофтальм, полная офтальмоплегия, полный птоз верхнего века и значительный красный хемоз. Больная была направлена на консультацию к офтальмоонкологу.
Компьютерная томография выявила диффузно-очаговые изменения структуры костной ткани в костях лицевого и мозгового отделов черепа и наличие негомогенной ткани с нечеткими границами в верхнечелюстных, лобных, основных пазухах и клетках решетчатого лабиринта. На компьютерных томограммах орбит правое глазное яблоко смещено кпереди, форма и структура его не изменены, оболочки четко дифференцируются. Прямые мышцы правого глаза несколько утолщены, больше в задних отделах. Патологических образований в правой орбите не обнаружено (рис. 3B–D).
Была произведена биопсия новообразования верхнечелюстной пазухи и кожи лица. Выявлены рак слизистой придаточных пазух носа, предположительно метастатического характера, и опухолевые эмболы в сосудах кожи. При маммографии обнаружен рак правой молочной железы, подтвержденный пункционной биопсией. Заключительный диагноз: аденокарцинома правой молочной железы с метастазами в слизистую придаточных пазух носа, сосуды кожи и подкожной клетчатки лица, кости черепа, синдром верхней глазничной щели справа.
Рожистое воспаление лица часто сопровождается болевыми ощущениями в глазу. Выраженный отек век затрудняет отток секрета мейбомиевых желез, и, следовательно, нарушается липидный слой слезной пленки. Развивается синдром «сухого глаза», связанный с повышенным испарением слезной пленки. Провести диагностические пробы Ширмера и Норна таким больным не представляется возможным, но использование витального красителя — лиссаминового зеленого выявляет дефекты конъюнктивы, особенно у края века. При рожистом воспалении возможна и другая серьезная патология глаза. Имеются сведения о развитии у больных рожей метастатического эндофтальмита стрептококковой этиологии [9, 10].
Заключение
Развитие изолированного рожистого воспаления век невозможно. Начавшись в тканях век, процесс быстро распространится на область лица.
Рожистое воспаление — инфекционное заболевание, и лечить его должен инфекционист в условиях стационара.
При отсутствии положительной динамики лечения на 3–5-й день необходимо думать об осложнениях либо об ошибочно постановленном диагнозе рожистого воспаления.
Осмотр офтальмологом позволит исключить осложнения рожистого воспаления со стороны глазного яблока.
Сведения об авторах: Гришина Елена Евгеньевна — д.м.н., профессор, главный научный сотрудник офтальмологического отделения. Сухова Татьяна Евгеньевна — д.м.н., старший научный сотрудник отделения дерматовенерологии и дерматоонкологии. ГБУЗ МО МОНИКИ им. М.Ф. Владимирского. 129110, Российская Федерация, г. Москва, ул. Щепкина, д. 61/2. Контактная информация: Гришина Елена Евгеньевна, e-mail: eyelena@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 09.07.2018.
About the authors: Elena E. Grishina — MD, PhD, professor, chief scientific officer of the ophthalmology department. Tatiana E. Sukhova — MD, PhD, Senior Researcher, Department of Dermatovenereology and Dermatooncology. M.F. Vladimirsrky Moscow Regional Clinical and Research Institute. 61/2, Schepkina str., Moscow, 129110, Russian Federation. Contact information: Elena E. Grishina, e-mail: eyelena@mail.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 09.07.2018.
Источник
