Клизма при воспалении кишечника

Что такое воспалительные заболевания кишечника?
Воспалительные заболевания кишечника (ВЗК) – язвенный колит и болезнь Крона – заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона- любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
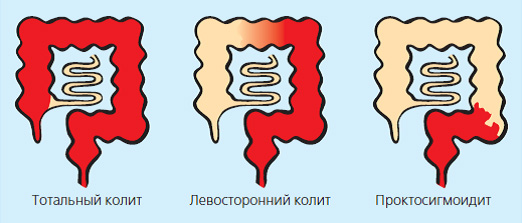
Поражение ЖКТ при болезни Крона

Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20-40-летнем возрасте. Второй возрастной пик начала болезни – после 60 лет.
Почему возникают воспалительные заболевания кишечника?
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания – преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу – до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
Как заподозрить воспалительные заболевания кишечника?
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела – внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема – появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
Как диагностировать?
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
3. Эндоскопическое исследование:
– эзофагогастродуоденоскопия – аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
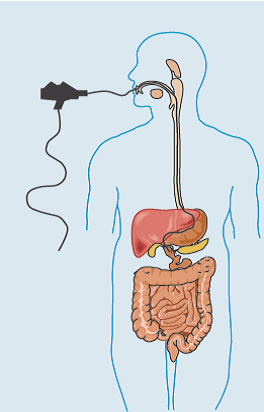
– колоноскопия – «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
Как лечатся воспалительные заболевания кишечника?
ВЗК – это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
Задачи лечения:
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию – для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота – направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.

Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы – таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) – системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические – будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
3. Иммуносупрессоры.
4. Биологические препараты – вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина – Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие – восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие – регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие – создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности – 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник
Клизмы (греч. klysma промывание) – введение жидкостей в толстую кишку через задний проход из специальных или приспособленных емкостей.
Различают Клизмы лечебные и диагностические, контрастные (см. Ирригоскопия). Диагностическое значение может иметь оценка объема жидкости, поступающей в кишечник (напр., при кишечной непроходимости), однако основным видом Клизм являются лечебные Клизмы.
Лечебные Клизмы производят для удаления содержимого толстой кишки (очистительные, послабляющие и промывательные К.), а также с целью местного (на слизистую оболочку толстой кишки) или резорбтивного действия вводимых веществ – лекарственные и питательные К. По способу введения жидкостей и их объему выделяют также микроклизмы и капельные К.
Общими противопоказаниями для всех видов К. являются острые воспалительно-язвенные процессы и трещины в области заднего прохода, кровоточащий геморрой, недостаточность анального сфинктера, острый перитонит, острое жел.-киш. кровотечение, а также острая сердечнососудистая недостаточность.
К. назначаются врачом, их обычно производит медсестра или опытный младший медперсонал под контролем медсестры или фельдшера.
Очистительные клизмы (опорожнительные) назначаются при запорах различного происхождения, при пищевых и других отравлениях с целью удаления токсических веществ, перед операциями, родами, перед применением лекарственных и питательных К., а также для подготовки к рентгенологическому исследованию органов брюшной полости, органов и костей таза, поясничного отдела позвоночника.
Противопоказания, кроме общих, к очистительным Клизмам: острые воспалительные и язвенные поражения толстой кишки, острый аппендицит, распадающиеся опухоли толстого кишечника, послеоперационный период при операциях на органах брюшной полости.
При хронических запорах не следует злоупотреблять очистительными К., к к-рым возникает привыкание (см. Запоры).

Рис. 1. Устройство для очистительной клизмы: 1 – резиновая кружка; 2 – резиновая трубка с краником; 3 – наконечник.
Очистительную Клизму ставят с помощью стеклянной (градуированной) или резиновой кружки Эсмарха объемом от 1 до 1,5 л (рис. 1) или воронки объемом 0,5-1 л, соединенной резиновой трубкой длиной ок. 1,5 м со специальным наконечником, вводимым в задний проход. Для К. используется чистая вода в объеме от 750 мл до 2 л для взрослого, с температурой 25-35°. При необходимости вызвать дополнительное раздражение рецепторов толстой кишки (при атонических запорах) используют воду более низкой температуры (от 20 до 12°) или применяют прохладные гипертонические К. из 2-3% р-ра хлорида натрия. Для усиления очистительного действия К. иногда к воде добавляют 30-50 г глицерина, растительного масла (касторового, подсолнечного и др.) или одну столовую ложку мыльной стружки (из банного или детского мыла), к-рую растворяют в воде без образования пены. При спастических запорах более эффективны теплые и горячие К. (температура воды от 37 до 42°).

Рис. 2. Положение больного при введении наконечника в прямую кишку.
Техника постановки Клизмы (рис. 2): введение наконечника не должно вызывать у больного болевого ощущения; при слишком быстром и неосторожном введении наконечника легко травмируется слизистая оболочка прямой кишки. При введении в толстую кишку жидкости может возникать ощущение наполнения и несильные боли по ходу кишки; если боли становятся сильными, нужно уменьшить напор воды. Введенная жидкость, стимулируя перистальтику толстой кишки, вскоре вызывает позывы на дефекацию, которые больному необходимо сдерживать в течение не менее 5-10 мин., т. к. требуется определенное время, чтобы сила перистальтических сокращений стала достаточной для эффективного опорожнения толстой кишки.
Послабляющие клизмы используют для стимуляции самостоятельного опорожнения толстой кишки при атонических запорах. Обычно с этой целью ставятся гипертонические и масляные К.

Рис. 3. Резиновые баллоны для клизм: 1 – с мягким наконечником; 2 – с твердым наконечником.
При гипертонических К. в прямую кишку вводят небольшое количество (50-100 мл) гипертонического р-ра с помощью резинового грушевидного баллона (рис. 3) или шприца типа Жане с надетым на него резиновым наконечником; используют 10% р-р хлорида натрия, 20-30% р-р сульфата магния или сульфата натрия. После введения в кишку гипертонического р-ра больному рекомендуют удержаться от дефекации в течение 20-30 мин. Гипертонические р-ры благодаря своему осмотическому действию усиливают транссудацию жидкости через слизистую оболочку прямой кишки, раздражают слизистую оболочку и стимулируют перистальтику кишки, что вызывает позывы на дефекацию и обильный, чаще жидкий стул. В связи с этим гипертонические К. используют иногда в лечении отечного синдрома и внутричерепной гипертензии, связанной с отеком мозга и его оболочек. Гипертонические К. не показаны при спастических запорах, т. к. могут усилить спазм стенки толстой кишки.
Масляные К. назначают при упорных запорах. Используются обычно растительные масла – подсолнечное, льняное, конопляное или вазелиновое в теплом виде (t° 37-38°) в количестве 50-200 мл. Масло вводится в прямую кишку пациента медленно грушевидным резиновым баллоном объемом 100-200 мл или шприцем типа Жане с использованием резинового наконечника. Во время введения наконечника и еще 20- 30 мин. после введения масла пациент лежит на левом боку с приведенными к животу ногами, чтобы масло сразу не вытекло из заднего прохода. К. ставят обычно вечером, перед сном, рассчитывая, что слабительный эффект наступит утром, т. е. через 10-12 час. после введения масла. Теплое масло способствует расслаблению стенки кишечника; распространяясь между стенкой кишки и каловыми массами, оно способствует механическому продвижению каловых масс, оказывая к тому же некоторый смягчающий, противовоспалительный эффект на слизистую оболочку. Под влиянием кишечной флоры часть растительного масла постепенно расщепляется с образованием жирных к-т, которые стимулируют перистальтику кишечной стенки. Применяются также послабляющие микроклизмы из 5-10 мл глицерина, который обычно вводится в прямую кишку шприцем с помощью мягкого катетера. Если слабительная К. не дала эффекта, следует прибегнуть к дополнительной очистительной К.
Промывательные клизмы. К ним относятся сифонные К. Субаквальные ванны и кишечные промывания (см.) также являются промывательными процедурами.
Сифонные Клизмы используются: при отсутствии эффекта от очистительных и слабительных К.; для удаления из кишечника продуктов усиленного брожения и гниения или ядовитых веществ при отравлениях и интоксикациях, в т. ч. и эндогенных (напр., при уремии); для удаления скоплений слизи и гноя из толстой кишки при ее хроническом поражении; при механической кишечной непроходимости в порядке подготовки больного к операции и с диагностической целью (при отсутствии выделения с промывными водами пузырьков газа и каловых масс вероятность этого диагноза выше, но возможно и отхождение нек-рого количества газов и каловых масс, скопившихся ниже места препятствия); при динамической непроходимости с леч. целью.
Противопоказанием для сифонных К. при острой непроходимости кишечника является подозрение на тромбоз или эмболию сосудов брыжейки, а также тяжелая сердечнососудистая недостаточность.

Рис. 4. Устройство для сифонной клизмы: 1 – стеклянная воронка; 2 – резиновая трубка с наконечником; 3 – стеклянная трубка (переходник).
Для сифонной К. (рис. 4) используют большую воронку – объемом 1 л и более, соединенную с резиновой трубкой 1 – 1,5 м длины, внутренним диам. 10 мм и резиновым наконечником длиной 20-30 см (вместо к-рого может быть применен толстый желудочный зонд). В положении больного лежа на спине с несколько согнутыми в коленях ногами под таз больного подкладывают клеенку и судно. Наконечник или конец толстого резинового зонда смазывают вазелином и вводят на 20- 30 см в прямую и сигмовидную кишку, затем, удерживая воронку несколько выше уровня таза пациента, заполняют ее почти до верха чистой водой (или р-ром перманганата калия 1 : 4000) и поднимают выше; при этом вода из воронки через систему проходит в кишечник больного. После того как уровень воды, убывающей в воронке, достигнет ее сужения, воронку опускают ниже кушетки, на к-рой лежит больной, и вода из кишечника вместе с пузырьками газа и кусочками каловых масс начинает поступать в воронку. Вылив содержимое воронки, ее снова заполняют чистой водой и продолжают промывания кишечника еще 10-15 раз (т. е. требуется 10-15 л воды) и более, пока в воронку из кишки не начнет поступать прозрачная вода без видимой примеси каловых масс.
Лекарственные клизмы используют как для местного воздействия на слизистую оболочку толстой кишки, так и с целью введения лекарств резорбтивного действия. Перед лекарственной К. обычно ставится очистительная К. При диффузных подострых и хрон, спастических, катаральных и эрозивно-язвенных колитах для лекарственных К. обычно применяют теплые р-ры (t° 38°), которые в количестве 500-1000 мл нередко вводят капельно. Лекарственный р-р для микроклизм с помощью резинового грушевидного баллона или шприца типа Жане с длинным резиновым наконечником (напр., катетером) вводится глубоко в прямую кишку пациента. Микроклизмы применяются 1-3 раза в день. Применяют разнообразные противовоспалительные, спазмолитические, противомикробные и противопаразитарные средства. Используют обволакивающие К. из крахмала (2-3 чайн. л. на 2-3 стакана воды), К. из настоя ромашки (до 5 стол. л. высушенных цветков ромашки на 1 л кипятка настаивать 2 часа, затем процедить через марлю и вводить в теплом виде), которые показаны также при спазмах кишечника, метеоризме и поносах. Часто прибегают к К. вяжущего действия из протаргола (1000 мл 0,1-0,2% р-ра), танина (500 мл 0,5-1% р-ра), перманганата калия (р-р 1 : 4000).
При остром и подостром проктосигмоидите применяют лекарственные К. с теплым оливковым маслом (30-50 мл), антипирином (20 мл 1,5-2,5 % р-ра), колларголом (30 мл 0,25% р-ра) и др. При прокталгии к леч. микроклизме добавляют 0,1% р-р атропина сульфата (1-2 мл), назначают теплые новокаиновые К. (20-30 мл 0,75% р-ра); при наличии кровянистых выделений из стенки дистального отдела толстой кишки в микроклизмы добавляют 0,1% р-р адреналина (0,5-1,0 мл на 100 мл р-ра), вяжущие средства. При выраженном брожении в кишечнике и поносах вводят вяжущие средства в виде микроклизм: 50 г белой глины или 2-4 г висмута нитрата основного на 200 мл теплой воды. Теплые масляные К. с облепиховым маслом, рыбьим жиром или вазелином (20- 50 мл) в чистом виде или в виде эмульсии с теплой щелочной минеральной водой (50-200 мл минеральной воды типа Ессентуки № 4 или № 17, Березовской, Миргородской и пр.) назначают при хроническом атрофическом проктосигмоидите. При показаниях в виде микроклизм можно вводить кортикостероидные гормоны.
Из антибактериальных препаратов, вводимых в небольшом количестве жидкости – от 10 до 100 мл (микроклизмы), применяются 0,02% р-р фурациллина (100 мл), 0,05- 0,1% р-р этакридина лактата (риванола), 1-1,5% р-р растворимого стрептоцида (100 мл), 10% синтомициновая эмульсия (15-30 мл), взвесь энтеросептола (из 1-2 табл.), некоторые антибиотики и др. При энтеробиозе иногда применяются чесночные К.
Лекарственные К. резорбтивного действия назначают в случае невозможности или нецелесообразности введения лекарства внутрь или в инъекциях. Неизмененная слизистая оболочка толстой кишки обладает хорошей всасывательной способностью, в связи с чем концентрация некоторых лекарств, введенных с помощью К., в крови может быть более высокой, чем при их введении в той же дозе перорально, за счет их перехода в кровь через анастомозы геморроидального венозного сплетения в обход печени, где многие лекарства инактивируются.
С помощью микроклизм в организм может вводиться большое количество разных лекарственных веществ резорбтивного действия: сердечные гликозиды, снотворные и наркотические средства, салицилат натрия и др. В случае если необходимо ввести лекарственное вещество, выпускаемое в виде капель, оно разводится в 30-100 мл воды или физиол, р-ра и затем вводится в виде микроклизмы.
Капельные К. в основном применяются для введения лекарств в большом объеме р-ра (более 200 мл), введения больших количеств жидкости в виде изотонического р-ра хлорида натрия или глюкозы (обычно при показаниях, аналогичных для подкожных вливаний этих жидкостей), а также для введения питательных р-ров (см. Парентеральное питание). Перед капельной К. обязательно ставят очистительную К.

Рис. 5. Устройство для капельной клизмы: 1- стеклянная градуированная кружка; 2 – резиновая трубка, пережатая зажимом; 3 – стеклянная трубка (переходник); 4 – капельница; 5 – наконечник.
Устройство для капельных К. (рис. 5) состоит из кружки Эсмарха, резиновой трубки со вставленной ближе к кружке Эсмарха капельницей, наконечника для введения в прямую кишку и зажима или переключателя. Обычно используют длинный резиновый наконечник (30-40 см) диаметром ок. 0,5 см с боковыми отверстиями для более равномерного поступления лекарственного вещества в дистальные отделы толстой кишки и лучшего всасывания. С помощью зажима или переключателя регулируется скорость поступления в толстую кишку лекарственного р-ра, к-рая чаще всего составляет 60-100 капель в 1 мин. (для взрослых).
Для лучшего всасывания используют теплые р-ры (до t 43°).
Применение клизм в детском возрасте
У детей применяют очистительные, лечебные, питательные К. Очистительные К. применяются при запорах, отравлениях, перед введением лекарственных клизм и рентгенологического обследованием органов брюшной полости. Очистительные К. готовятся из кипяченой воды t° 28- 38°. При атонических запорах температура воды может быть снижена до 20°. Количество воды зависит от возраста ребенка (таблица).
Для К. применяют только резиновый наконечник (чтобы не поранить слизистую оболочку кишки), который обильно смазывают вазелиновым маслом. У детей старшего возраста можно пользоваться кружкой Эсмарха; детям до 5 лет для К. применяют резиновые баллоны, которые перед употреблением необходимо прокипятить. Чтобы наполнить баллон, его сдавливают до полного вытеснения воздуха, после чего опускают наконечник в воду и набирают ее. Затем поднимают наконечник кверху и выпускают воздух до появления воды. Под ребенка необходимо подложить клеенку и покрыть ее простынкой. Ребенка укладывают на левый бок, придерживая левым предплечьем тело ребенка, а левой кистью – ноги, согнутые в коленях и прижатые к животу. Правой рукой вводят наконечник в прямую кишку на 3-5 см (в зависимости от возраста ребенка). Жидкость следует вводить медленно без большого давления.
Если пользуются кружкой Эсмарха, то ее поднимают не выше 60 см. После извлечения наконечника нужно на несколько минут сжать ягодицы, чтобы удержать воду для достаточного размягчения кала.
Для усиления послабляющего действия К. можно добавить глицерин (1-2 чайн. л. на 1 стакан воды). Иногда пользуются масляной К. из вазелинового или растительного масла (30-50 мл на клизму). Перед употреблением растительное масло следует прокипятить для удаления жирных к-т.
При парезах кишечника, наблюдающихся нередко у грудных детей, при ряде заболеваний ставят гипертонические К. из 10% р-ра хлорида натрия (20-30 мл).
При ко простазах применяют сифонные К. с общим расходом воды не более 1500 мл для детей до 1 года, ок. 5 л для детей в возрасте 2-5 лет и ок. 8 л для детей старшего возраста.
Лекарственная К. ставится детям по тем же показаниям, что и взрослым, через 15 мин. после очистительной К. Температура вводимой жидкости должна приближаться к температуре тела ребенка. Жидкость с лекарственным веществом вводится в небольшом количестве (не более 15-50 мл) и медленно, чтобы избежать позывов на дефекацию. После введения лекарства медленно извлекают наконечник и на 10- 15 мин. сжимают ягодицы, чтобы жидкость не вышла обратно. Лекарства, которые могут вызвать раздражение слизистой оболочки кишечника, вводят с добавлением теплого заваренного крахмала.
Грудным детям при метеоризме нередко применяют К. из ромашки, адсорбирующей газы и оказывающей слабое вяжущее действие на слизистую оболочку кишечника (1-2 чайн. л. ромашки на 1 стакан кипятка настаивают 2-3 часа, а затем процеживают). При язвенных энтероколитах применяют К. из облепихового масла и масла шиповника (20-30 мл на клизму). При энтеробиозе рекомендуют содовые К. на ночь (1/2 чайн. л. соды на 1 стакан воды).
В детской практике широко применяют К. с анальгетиками (анальгин, амидопирин). Предлагаются также микроклизмы в виде герметически закупоренных ректальных Пипеток из полиэтилена с дозированным содержанием лекарств в виде эмульсий, суспензий, линиментов (амидопирин, антипирин, бутадион, фуразолидон).
Таблица. Рекомендуемые количества жидкости для очистительных клизм у детей разного возраста
Возраст ребенка | Количество вводимой жидкости, в мл |
Новорожденные (до 1 месяца) | 30 |
1-3 месяца | 60 |
3-6 месяцев | 90 |
6-9 месяцев | 120-150 |
9-12 месяцев | 180 |
1-2 года | 200 |
2-5 лет | 300 |
6-9 лет | 400 |
10-14 лет | 500 |
А. Л. Гребенев; В. Л. Зубкова (пед.)
Источник
