Клизмы и воспаление заднего прохода

Из статьи вы узнаете в каких случаях при геморрое уместно применением клизм, как их правильно приготовить и поставить, чем заменить спринцевание?

Клизма при геморрое: можно или нельзя?
В 70% случаях причиной развития геморроя являются запоры (отсутствие дефекации на протяжении 24 часов и больше). Твердые каловые массы повреждают слизистую прямой кишки, образуя на ее поверхности микротрещины, в которые проникают болезнетворные бактерии, вызывая воспаление тканей и развитие гнойных процессов.
Читайте также: диета при геморрое, запоре и трещине
Твердые каловые массы плохо проходят по прямой кишке, заставляя человека сильно тужится во время дефекации. А это становится причиной перенапряжения мышц брюшной стенки и малого таза, усиления притока крови, увеличения геморроидальных узлов, открытия кровотечения, активизации воспалительных процессов.
Чтобы наладить процесс дефекации, специалисты рекомендуют пациентам придерживаться диеты. Но что делать, если диетическое питание не позволяет справиться с проблемой и запоры также продолжают беспокоить больного? Делать клизмы? А можно ли делать клизму при геморрое учитывая специфику заболевания, ведь любое неверное действие может привести к травмированию геморроидальных узлов и обострению? Такими вопросами задаются практически все пациенты.
Клизма обеспечивает очищение прямой кишки от каловых масс, благодаря чему устраняется процессы брожения и гниения, снижается уровень интоксикации, усиливается регенерация поврежденных слизистых, уменьшается давление на стенки органа. Помимо этого, облегчается сам процесс дефекации – человеку не приходится сильно тужиться, надрыва слизистых не происходит, риски выпадения геморроидальных узлов снижаются к минимуму.
Но и здесь есть свои минусы. Постоянно делать очистительные клизмы при геморрое нельзя. Объясняется это адаптацией кишечника к новым условиям. Он «понимает», что ему больше не нужно трудиться, в результате чего ухудшаются сократительные функции кишечника, а запоры принимают хронический характер. Поэтому, если у человека с геморроидальной болезнью отмечаются проблемы с дефекацией, прежде чем делать клизмы, стоит заранее проконсультироваться с врачом и соблюдать все его рекомендации.
Читайте также: как убрать геморройную шишку в домашних условиях?
Виды клизм
Существует несколько разновидностей спринцеваний, которые можно делать при геморрое:
- Очистительная. Применяется с целью очищения кишечника от каловых масс и газов. Также очистительная клизма делается перед обследованием у проктолога, рентгенологическом исследованием и т.д.
- Масляная. Способствует размягчению каловых масс, облегчению процесса дефекации. Для основы берутся различные масла (50-70 мл), которые предварительно подогревают до 37 градусов.
- Лечебная. Клизма делается не с целью устранения запоров, а для борьбы с воспалительными процессами, застойными явлениями, микротрещинами, ректальными кровотечениями. Для их приготовления берут травяные отвары/настои (не больше 100 мл).
- Солевые. Обладают гипертоническим действием. Снижают кровяное давление в области малого таза, устраняют запоры. Основой таких клизм являются магнезия 30% или хлорид натрия 10%.
Очистительные клизмы

Кружка Эсмарха. Ставить такую клизму при геморрое не рекомендуется.
Процедура способствует полному выведению из прямой кишки каловых масс. Манипуляцию проводят при запорах, когда обычные слабительные средства не дают нужного эффекта. Ставят такие клизмы 2-3 раза/месяц. Для этого берут охлажденную до 37 градусов кипяченую воду и вводят ее в прямую кишку при помощи кружки Эсмарха. Сначала вводят 1 л воды, на следующий день 2 л. Затем делают суточный перерыв, а после снова ставят клизму, но вводят уже 4 л раствора, состоящего из кипяченой воды и 1 ч.л. соли или соды.
Масляные клизмы
Клизмы от геморроя с маслами используют при сильных воспалениях, кровоточивости, нарушении моторики кишечника, запорах. Для постановки используют масла из дерева оливы, плодов шиповника, семян подсолнечника, ягод облепихи. Для одной процедуры достаточно 10-20 мл масла смешать с водой. Ставят такие клизмы ежедневно за 1 час до сна на протяжении 10 дней.
Спринцевания с отваром трав

Лечебные клизмы при кровоточащем геморрое способствуют купированию воспаления, заживлению ран, повышению тонуса сосудов, улучшению кровообращения, снятию неприятной симптоматики. Для основы берут отвары/настои из:
- ромашки;
- календулы;
- коры дуба;
- зверобоя;
- полыни;
- цветков конского каштана;
- одуванчика.
Готовятся настои просто – 1 ст.л. сырья заливают кипятком (1 стакан), настаивают 40-50 минут, процеживают. Отвары делают следующим образом – 1 ст.л. сырья заливают стаканом воды, доводят до кипения, томят на медленном огне 15-20 минут, настаивают 1 час, процеживают.
Для постановки одной клизмы берут около 100-150 мл отвара/настоя, температурой 36-37 градусов. Проводят процедуры 1-2 раза/сутки, все зависит от выраженности симптоматики. После опорожнения кишечника рекомендуется принять теплую сидячую ванночку с марганцовкой на протяжении 15-20 минут. Курс лечения – 10-14 дней.
Солевые растворы
Чтобы сделать солевую клизму берут 30% магнезию или раствор хлорида натрия. Объем – 100 мл. Ставят клизмы 1 раз/сутки за час до сна. Длительность лечения – 7 дней.
Правила постановки
Главное условие – температура раствора не должна быть выше или ниже 36-37 градусов. Применение горячих жидкостей может вызывать ожог слизистой, а холодных спровоцировать усиление болевого синдрома и перистальтики кишечника. В спринцовку или клизму большего объема набирается вода или лечебный настой, выдавливается в прямую кишку, наконечник при этом можно смазать вазелином.
Противопоказания
Масляные, лечебные, солевые микроклизмы нельзя делать во время обострения болезни, сильных ректальных кровотечениях, а также при:
- беременности;
- тромбозе;
- выпадении геморроидальных узлов;
- аллергических реакциях на компоненты, использующиеся для приготовления растворов.
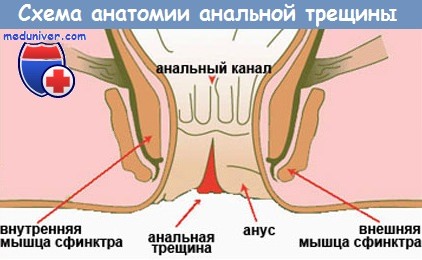
Также не рекомендуется проводить процедуры при анальных трещинах и язвах.
Чем заменить спринцевания?
Если постановка клизм доставляет пациенту трудности (физические, моральные), при геморрое можно воспользоваться обычными слабительными средствами. Также можно использовать ректальные суппозитории («Глицериновые свечи», «Бисакодил») либо микроклизмы («Микролакс»). Использование таких микроклизм при геморрое позволяет добиться таких же результатов, как и обычные клизмы, но у них есть свои преимущества – не требуют предварительного приготовления раствора, соблюдения точных пропорций. Но у всех лекарств есть свои противопоказания, поэтому, перед их применением нужно обязательно проконсультироваться с врачом.
Выводы
Геморрой часто сопровождается запорами, которые становятся причиной обострений. Клизмы – это не самый лучший вариант нормализовать процесс опорожнения кишечника, так как они могут вызывать привыкание. Но если диетическое питание не помогает, а слабительные препараты противопоказаны в силу других заболеваний, использовать клизмы можно. Главное, это соблюдать все правила их постановки и следовать рекомендациям врача.
Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: 15 января, 2020
Источник
Клизма при анальной трещине. Диета при анальной трещине.Клизмы как метод лечения трещин заднего прохода применяются с древних времен. При этом учитывается несколько сторон действия клизм: а) размягчение каловых масс и облегчение акта дефекации; б) дезинфицирующее; в) обезболивающее; г) вяжущее и кровоостанавливающее действие лекарственного состава клизмы. В зависимости от эпохи и взглядов врачей лекарственный состав клизм менялся я видоизменялся самым различным образом. Нет необходимости перечислять все дезинфицирующие, обезболивающие, вяжущие и кровоостанавливающие средства, которые изолированно или в комбинациях, начиная с настоя ромашки и кончая новейшими антисептиками и антибиотиками, могут быть внесены в воду для клизмы. Следует лишь понять смысл этого лечения, чтобы рационально его применять. Клизма должна быть объемистой, не менее половины кружки. Чем объемистее клизма, тем лучше. Воду нужно вводить под давлением, высоко подняв кружку, чтобы она разбивала и размывала кал. После того как поставлена клизма, необходим перерыв в 15—30 минут, чтобы вода окончательно размягчила плотный кал, обычно скапливающийся в дистальном отделе толстой кишки. Только после повторных и очень настоятельных позывов на низ больной должен пойти в туалетную комнату. Если больной совершает акт дефекации без клизмы, то у него вначале идет плотная, слежавшаяся каловая пробка, которая ежедневно надрывает трещину. Совсем иначе совершается акт дефекации после того, как правильно поставлена клизма. Первичная пробка разбивается, размывается, исчезает. При дефекации идет довольно узкая струя воды, в которую включены кусочки кала. Заднепроходное отверстие не перерастягивается. Трещина не надрывается. Акт проходит совершенно безболезненно. Избыточный спазм сфинктера после дефекации не наступает, для этого нет болевого раздражения.
Достаточно на 3—4 дня предохранить трещину от надрыва, чтобы она покрылась корочкой. Нужно еще 3—4 дня, чтобы она зажила окончательно. Это происходит, если больной систематически имеет стул после клизмы и если трещина не надрывается при одной из дефекаций. Спазм, вызывающий боли, совершенно снимается первой же клизмой, полностью исчезают боли, и больные чувствуют себя совершенно здоровыми. Однако мы всегда предупреждаем больных, что, несмотря на исчезновение болей в благоприятных случаях в первые же Дни, клизмы нужно ставить ежедневно в течение 10—14 дней, чтобы трещина прочно зажила и дополнительный опазм сфинктера заднего прохода полностью исчез. Среди других методов терапии трещин заднего прохода применение лечебных клизм — способ наиболее простой, эффективный и доступный самим больным. Клизму мы рекомендуем ставить больным каждое утро сразу после пробуждения, не дожидаясь позыва на дефекацию. Если днем или вечером будет второй позыв, то дефекация должна совершаться также только после клизмы. Больным настойчиво рекомендуется ни одного акта дефекации в течение 10—14 дней не совершать без клизмы. Достаточно бывает один раз пропустить клизму, чтобы под влиянием неразмытой плотной каловой пробки снова произошел разрыв трещины и все лечение нужно начинать сначала. При острых трещинах этот метод нередко приводит к излечению. Диета больных, страдающих трещиной заднего прохода, должна быть направлена на борьбу с запорами, «а обеспечение мягкого, кашицеобразного характера выбрасываемых больным экскрементов. Иавестно, что высококалорийная пища, содержащая мало клетчатки — масло, яйца, мясо, сливки, белый хлеб, печенье, каши манная, рисовая и пр.— предрасполагает к запорам. Наоборот, пища, содержащая много шлаков, клетчатки — овощи, фрукты, черный хлеб, каши из грубых круп — гречневая, пшенная, овсяная и др.— раздражает нервы кишечника, стимулирует перистальтику, вызывает образование «ала, обильного по количеству, но мягкого то консистенции. В процессе лечения должно быть совершенно запрещено употребление алкогольных напитков, а также должны быть исключены все раздражающие виды нищи — перец, уксус, горчица, маринады, консервы, соления, копчености. – Также рекомендуем “Малоинвазивные методы лечения анальной трещины. Показания к операции при анальной трещине.” Оглавление темы “Диагностика и лечение анальных трещин.”: |
Источник
При этом заболевании воспаляется слизистая прямой кишки. Больные мучаются от бесконечных, часто безрезультатных позывов в туалет, раздражения кожи и слизистой вокруг заднего прохода, подтекания кала, болей внизу живота.
При острых формах может повышаться температура, появляться озноб, головная боль, ухудшение общего состояния. Болезнь может сопровождаться неприятными ощущениями при мочеиспускании, а у мужчин – нарушением половой функции.
Почему болезнь дает такие неприятные симптомы
Прямая кишка снабжена большим количеством нервных окончаний. Из-за этого боль, раздражение и другие симптомы при проктите выражены достаточно сильно. Благодаря своему расположению боль из прямой кишки отдает в предстательную железу, мочевой пузырь, органы женской половой сферы, крестец, копчик, промежность, низ живота. Иногда болевые ощущения могут захватывать достаточно обширные области, что значительно затрудняет диагностику.
Причины проктита
- Нарушение работы кишечника, вызванное плохим кровоснабжением прямой кишки и венозным застоем в прямокишечных сосудах.
- Инфекции. Проктит может развиваться после сальмонеллеза, дизентерии, брюшного тифа, кишечного гриппа.
- Паразиты, вызывающие воспаление нижней части кишечника. Особенно часто такое состояние возникает при заражении глистами – острицами и аскаридами.
- Переход инфекции с мочевого пузыря, а у женщин – с половых путей. В этом случае воспаление слизистой вызывается гонококками, трихомонадами, хламидиями.
- Постоянные расстройства пищеварения, вызванные неправильной работой поджелудочной железы, печени, кишечника. Прямая кишка постоянно подвергается воздействию жидкого стула, содержащего раздражающие вещества, что приводит к ее воспалению.
- Лучевое воздействие, применяемое при лечении злокачественных опухолей прямой кишки и других органов малого таза.
- Дисбактериоз – состояние, вызванное длительным лечением антибиотиками, приведшим к гибели нормальной флоры и разрастанию патогенной. Чаще всего такая ситуация возникает при приеме клиндамицина, цефалоспоринов и антибиотиков на основе пенициллина.
Провоцируют болезнь злоупотребление клизмами, слабительными препаратами и пристрастие к острой и пряной пище, раздражающей кишечник.
Частая причина проктита – самолечение болезней прямой кишки
В возникновении заболевания очень часто виноваты больные, которые пытаются лечить геморрой, трещины, анальные полипы, другие болезни с помощью народных средств. На кишечник воздействуют холодными растворами, раздражающими составами, самодельными свечками, эфирными маслами. Иногда на слизистой после такой «терапии» появляются язвы.
Заболевание можно заработать, постоянно вправляя выпадающие геморроидальные узлы. Кишка раздражается и повреждается, что приводит к проктиту. В этом случае врачам приходится лечить не только основное заболевание, но и сопутствующий проктит.
Симптомы
Заболевание начинается с острой стадии, сопровождающейся болью в прямой кишке и расстройством дефекации. Возникает болезненность внизу живота, в области крестца, копчика и промежности. Кожа вокруг заднего прохода воспаляется, раздражается и болит.
Наблюдается спазм сфинктера – мышцы, закрывающей анальное отверстие. Может подниматься температура, возникать озноб, воспаление паховых лимфоузлов.
При хроническом течении болезни эти проявления постепенно стихают. Остается склонность к возникновению жидкого стула, который может появиться после даже небольшого употребления раздражающей пищи. Заболевание часто обостряется, и симптомы острого поражения возникают снова.
Формы заболевания
- Катаральная – самая простая и легкая, при которой наблюдается только воспаление слизистой. При раннем обращении к врачу оно довольно быстро вылечивается.
- Эрозивная – характеризуется возникновением на стенках кишки язв различной глубины. Больные жалуются на боль при дефекации и кровь в стуле.
- Катарально-геморрагическая, сопровождающаяся образованием мелких кровоизлияний на кишечной слизистой.
- Катарально-слизистая – воспаленная кишка покрыта толстым слизистым слоем. Слизь обнаруживается в стуле и может вытекать из заднего прохода.
- Катарально-гнойная возникает при присоединении инфекции. Прямокишечная поверхность покрывается гнойным налетом.
- Гнойно-фибринозная возникает при отсутствии лечения легких форм болезни. Кишка покрывается изнутри плотным слоем гноя. Болезнь опасна переходом нагноения на окружающие ткани, развитием абсцессов и свищей.
При отсутствии лечения эти формы переходят в некротическую, при которой на слизистой образуются участки омертвевших тканей. Заболевшие испытывают сильнейшую боль, у них поднимается температура и ухудшается общее состояние.
Болезнь может закончиться проникновением инфекции в кровоток и заражением крови – сепсисом. После лечения некротической формы проктита на поверхности кишки образуются рубцы, которые в дальнейшем мешают нормальному опорожнению.
Болезнь может переходить в хроническую форму:
- Нормотрофическую – наблюдающуюся, как правило, в первое время после хронизации процесса. Кишка воспалена, но полностью выполняет свою функцию.
- Атрофическую, при которой кишечная слизистая уменьшается в размере, становясь тонкой и легкоранимой. Эта форма проктита сопровождается кровотечениями.
- Гипертрофическую – при таком течении болезни слизистый кишечный слой разбухает, опухает, на нем появляются полипы – наросты, которые воспаляются, кровоточат и мешают опорожнению кишечника.
Осложнения
- Присоединение инфекции с переходом гнойного процесса на окружающие ткани. Возле кишки образуются абсцессы (гнойники), при прорыве которых формируются свищевые ходы. В результате содержимое кишечника может выходить в мочевой пузырь, половые пути и на кожу. Такая ситуация значительно улучшает состояние больного и требует оперативного лечения.
- Анальные трещины. Возникают из-за раздражения слизистой кислотами и ферментами, содержащимися в жидких каловых массах.
- Недержание кала. Поскольку жидкий стул достаточно тяжело удержать, он подтекает, пачкая белье и вызывая неприятный запах.
- Выпадение прямой кишки, при котором она выходит за пределы заднего прохода. В этом случае приходится делать операцию.
- Прямокишечные кровотечения. Потеря крови сопровождается снижением уровня гемоглобина и ухудшением снабжения тканей кислородом. У больного возникают головные боли, слабость, разбитость, ухудшение общего состояния, снижение работоспособности.
Диагностика проктита
Диагноз ставится врачом-проктологом при осмотре. Обращается внимание на раздражение кожи вокруг прямой кишки, подтекание слизи и жидкого кала.
Вид поражения и его распространенность уточняются при проведении аноскопии или ректороманоскопии. Во время этих процедур врач осматривает слизистую кишки, на которой видны признаки воспаления, кровоизлияния, изъязвления и кровоточащие участки.
При обнаружении полипов и язвенных поражений с подозрительных участков берутся небольшие фрагменты ткани на клеточный анализ. Это нужно для исключения опухолей.
Назначаются анализы:
- Общий анализ крови, который показывает признаки воспаления и анемию, вызванную кровотечениями.
- Посев кала на патогенную флору. Обследование выявляет болезнетворных микробов и определяет их чувствительность к антибиотикам.
- Анализ кала на дисбактериоз. Исследование проводится при подозрении на гибель здоровой микрофлоры при приеме антибиотиков. Одновременно проводится анализ на активность пробиотиков – веществ, позволяющих восстановить правильный баланс флоры.
- Анализ кала на гельминты (глистов), выявляющий паразитов, провоцирующих воспалительный процесс на слизистой.
Лечение проктита
Для лечения заболевания применяются микроклизмы с противовоспалительными, успокаивающими и ранозаживляющими препаратами. Для избавления от инфекции применяются местные антибактериальные средства и антибиотики. Назначаются лечебные сидячие ванночки с лекарственными травами и составами, снимающими воспаление.
При обнаружении паразитов назначают антигельминтные и другие противопаразитарные препараты. При дисбактериозе показаны пребиотики и пробиотики – вещества, восстанавливающие нормальную микрофлору.
Лечение проктита нужно начинать на самой ранней стадии, пока кишка поражена на небольшую глубину, а инфекция не проникла внутрь тканей. На более поздних стадиях избавиться от болезни будет гораздо сложнее.
Поделиться ссылкой:
Источник