Колоноскопия при воспалении сигмовидной кишки


Колоноскопия (фиброколоноскопия) – это эндоскопическое исследование нижних отделов кишечника. В отличие от ретророманоскопии, колоноскопия позволяет получить представление о состоянии не только прямой, но и толстой кишки.
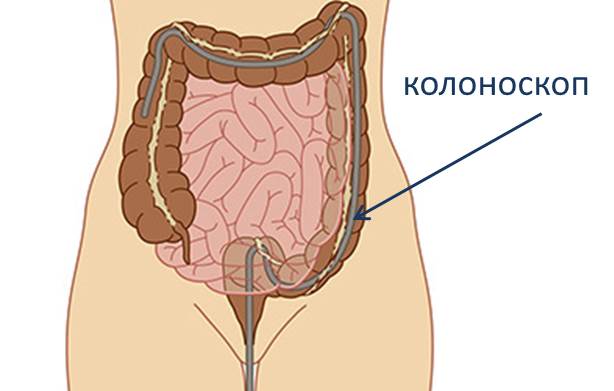
Колоноскопия выполняется с помощью колоноскопа – специального аппарата, представляющего собой гибкую трубку, оборудованную системой подсветки. Внутри трубки проходит оптическое волокно, позволяющее врачу видеть реальное состояние кишечника. Колоноскоп также оборудован устройством для взятия биопсии (биологического материала), с помощью которого могут осуществляться малые хирургические вмешательства.
Для чего нужна колоноскопия?
Колоноскопия проводится, прежде всего, с целью:
- диагностики различных заболеваний кишечника (воспалительных или опухолевых);
- установления причины и локализации источника кишечного кровотечения;
- оценки состояния кишечника перед проведением операций;
- удаления доброкачественных новообразований толстой кишки.
Показания к колоноскопии
Колоноскопия может быть назначена при следующих жалобах (симптомах):
- боль и спазмы в животе;
- нарушения стула (хронические запоры или диарея);
- метеоризм: чувство тяжести в животе, вздутие живота;
- отрыжка, чувство тошноты после приема пищи;
- снижение аппетита.
Заболевания, диагностируемые с помощью колоноскопии
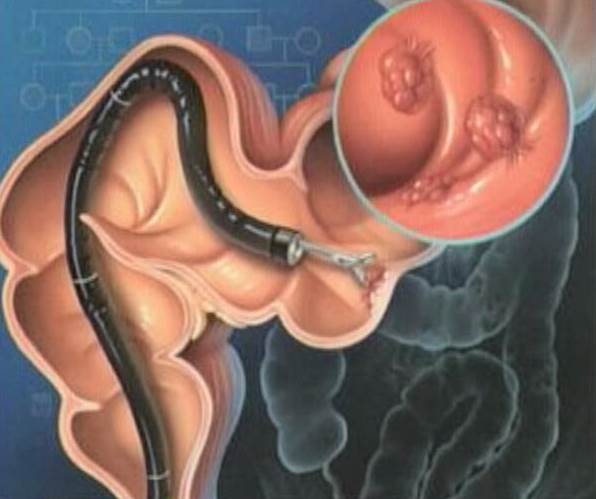
Колоноскопия может быть использована при диагностике следующих заболеваний:
- язвенный и обыкновенный колиты;
- болезнь Крона;
- полипы толстой кишки;
- дивертикулез кишечника (выпячивания слизистой оболочки в просвет кишечника);
- болезнь Гиршпрунга;
- опухолевые заболевания кишечника и др.
Как проводится колоноскопия
Колоноскопия проводится через анальное отверстие. Процедура неизбежно связана с определенным дискомфортом и болью. Понимая это, врач действует осторожно и аккуратно, стремясь свести возможные неприятные и болевые ощущения к минимуму.
Для проведения процедуры необходимо будет раздеться снизу до пояса, лечь на кушетку или диагностический стол на левый бок, подтянув колени к груди.
Колоноскоп вводится в просвет прямой кишки и постепенно продвигается по ходу кишечника. Исследование занимает от 20 до 60 минут. Большее время требуется, если проводятся манипуляции (взятие биопсии, удаление полипа).
Колоноскопия во сне
Для пациентов, желающих полностью исключить неприятные ощущения во время колоноскопии, предлагается вариант выполнение исследования в состоянии медикаментозного сна.
Колоноскопия во сне проводится в стационарах АО «Семейный доктор». Для погружения в сон используется препарат «Провайв». Медикаментозный сон следует отличать от общего наркоза. Перед введением препарата, необходимо, чтобы вас осмотрел врач-анестезиолог, поэтому на исследование необходимо прийти заранее – минут за 30 до того времени, на которое назначена колоноскопия. При этом на руках необходимо иметь расшифровку свежей электрокардиограммы.
Пациент погружается в сон, как только начинается введение препарата, и просыпается практически сразу, как введение заканчивается. Полное восстановление наступает через 15-20 минут, но рекомендуется 1-3 часа побыть в стационаре под медицинским контролем. За руль рекомендуется садиться не раньше, чем через 2 часа после процедуры.
Как готовиться к колоноскопии?
Колоноскопия окажется результативной лишь в том случае, если пациент ответственно подошел к подготовке к исследованию и выполнил все необходимые рекомендации.
Прежде всего, за 3 дня до процедуры следует перейти на бесшлаковую диету. Должны быть исключены: черный хлеб, крупы, свежие овощи и фрукты, зелень, капуста в любом виде, бобовые, горох, чечевица, сухофрукты, в том числе изюм, ягоды и орехи, жирные молочные продукты (в том числе сливки, сметана, мороженое, жирный творог), жирные сорта рыбы и мяса (в том числе утка и гусь), соления, маринады, копчености, сладости, алкоголь, газированные напитки, квас.
Разрешается употреблять в пищу: рис, макаронные изделия из муки высшего сорта, белый хлеб, нежирное мясо (телятина, говядина, курятина) в отварном виде, котлет, фрикаделек или суфле, яйца, нежирные сорта рыбы (треска, судак, окунь, щука), овощные отвары, картофель (без кожуры), нежирные молочные продукты (творог, сыр, кефир, обезжиренное молоко), мёд.
Если вы страдаете запорами, обязательно ежедневно принимать слабительные препараты, возможно, несколько увеличив их дозу, по сравнению с обычной (не нарушая инструкции по применению).
Накануне колоноскопии необходимо провести очищение кишечника. Врачи «Семейного доктора» рекомендуют использовать для этого препараты «Фортранс» или «Флит фосфо-сода». Прием препаратов избавит вас от необходимости делать клизму.
Подготовка к колоноскопии с помощью препарата «Фортранс»
Пакетик препарата «Фортранс» разводится в 1 литре воды (может использоваться прозрачный сок или слабый чай). Чем кислее будет жидкость, тем проще будет пить раствор.
Начинать пить раствор следует в день накануне колоноскопии не ранее, чем через два часа после обеда. Обед должен быть легким (бульон, чай). Упаковка «Фортранса» содержит 4 пакетика. Желательно использовать все четыре (для лиц, чей вес более 50 кг.). Пить раствор надо по стакану каждые 15-20 минут в течение 4-5 часов. Оптимальное время приема «Фортранса» – с 9 до 23 часов. Можно запивать раствор небольшим количеством кислого сока (без мякоти) или заедать долькой лимона. Через 1-2-часа после начала приема препарата появится жидкий стул, а спустя 2-3 после приема последней дозы, кишечник полностью очистится.
После чего до проведения колоноскопии ничего есть нельзя.
Подготовка к колоноскопии с помощью препарата «Флит фосфо-сода»
В день накануне исследования утром (оптимально – в 7-00) следует выпить 200 мл прозрачной жидкости (вода, сок). Чрез 1-2 часа можно позавтракать – завтрак должен быть легким (каша или хлеб). После завтрака следует принять препарат, разведя содержимое флакона (45 мл) в половине стакана воды. Раствор надо запить одним или (лучше) двумя стаканами прозрачной жидкости. Вместо обеда (оптимально – в 13-00) пьют не менее 1 л жидкости (воды). В место ужина (в 19-00) – 200 мл (1 стакан). Сразу после этого принимается вторая доза препарата (45 мл, разведенные в половине стакана воды). До того, как лечь спать, надо будет выпить еще жидкости, так, чтобы общий суточный объем составил не менее 2,5-3 литров.
Утром до проведения колоносокпии ничего есть нельзя.
Попить и покушать можно будет сразу после проведения исследования.
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
Где находится и как болит сигмовидная кишка – важная информация для тех, кто страдает от болей в животе и нарушений стула. Учитывая анатомию человека, болезненные ощущения при сигмоидите (воспалении сигмовидной кишки) возникают в нижней левой части живота. Но этот отдел кишечника является довольно подвижным, поэтому боль может возникать в любой части. Это осложняет постановку верного диагноза и затрудняет выбор правильной тактики лечения.
Сигмовидная кишка: что это такое и где находится?
Эта часть кишечника имеет S-образную форму (название происходит от латинской буквы сигма). Она находится в нижней части кишечника, соединяя нисходящую ободочную (отдел толстого кишечника) и прямую кишку. Длина этого отдела различна у каждого человека, составляет от 10 до 65-65 см. Средний показатель – 40 см. Брыжеечная связка обеспечивает подвижность сигмовидной кишки, поэтому она может менять расположение.
В сигмовидной уже не происходит активное переваривание пищи. Здесь всасывается потребленная жидкость, растворенные в ней электролиты, происходит формирование каловых масс.
Что делать при воспалении сигмовидной кишки? Симптомы и лечение
Анатомия сигмовидной кишки устроена таким образом, чтобы при сбоях в работе пищеварительной системы каловые массы не двигались в обратном направлении. При наличии некоторых факторов (снижение перистальтики, малоподвижный образ жизни) каловые массы могут застаиваться в этом отделе, вызывая воспаление сигмовидной кишки.
Болит сигмовидная кишка: каковы причины?
Крайне редко заболевания этого отдела кишечника возникают самостоятельно. Чаще они развиваются на фоне уже имеющихся острых или хронических воспалений пищеварительной системы, особенно толстого кишечника.
Среди остальных причин болезней сигмовидной кишки:
- Врожденные особенности. Кишечник человека имеет извитую форму, но количество изгибов различается. Чем их больше, чем сложнее пище и каловым массам продвигаться по нему. Застойные процессы случаются чаще, долгое пребывание кала в кишках приводит к воспалению и общей интоксикации.
- Воспалительные процессы в кишечнике, язвенный колит, болезнь Крона, язва 12-перстной или любого другого отдела.
- Дисбактериоз.
- Хронические запоры различной этиологии.
- У женщин воспаление сигмовидной кишки возникает во время беременности из-за повышенного давления матки на кишечник. Также сигмоидит возникает на фоне воспалительных процессов в органах малого таза. Именно в этом отделе чаще возникают спаечные процессы.
- Нарушение кровоснабжения кишечника, снижение тонуса сосудов, повышенная густота крови, высокий уровень холестерина в крови.
- Травмы живота.
- Операции на брюшной полости, в результате которых мог быть поврежден кишечник.
- Ионизирующее излучение, которое вызывает перерождение клеток.
Болезни сигмовидной кишки: виды, симптомы и лечение
Сигмоидит – самое распространенное заболевание сигмовидной кишки. Это воспаление слизистой оболочки, при котором ухудшается функциональность, снижается моторика этого отдела кишечника. Воспаление с этого отдела может опускаться вниз, вызывая воспаление прямой кишки, геморрой и другие неприятности.
Существует несколько разновидностей сигмоидита:
- Катаральный. В этом случае воспалительный процесс охватывает только поверхностный слой слизистой. Симптомы слабо выражены, такая форма зачастую не вызывает серьезных осложнений, при правильном и своевременном лечении от этого заболевания можно избавится навсегда.
- Эрозивный. Это вторая стадия заболевания, при которой дефект слизистой более серьезный. На ней образуются очаги воспаления – эрозии, которые нередко кровоточат. Повреждение проникает вглубь слизистой, вызывает боли у человека в нижней левой части живота.
- Язвенный. На этом этапе повреждаются все слои слизистой, иногда воспаление поражает и мышечные слои. Язвы, которые образуются на кишечнике, кровоточат, могут привести к сильному кровотечению.
- Перисигмоидит. Эта форма заболевания приводит к сквозному поражению кишки, в результате воспаление «перекидывается» на брюшную полость. Развиваются спаечные процессы. Спайка – сращение петель кишечника, из-за чего значительно снижается моторика, а воспаление стремительно распространяется.
В зависимости от распространения воспалительного процесса различают:
- Проктосигмоидит (сигмопроктит) – воспаление сигмовидной кишки и толстого кишечника.
- Ректосигмоидит – заболевание, которое охватывает одновременно и сигмовидную, и прямую кишку.
Загиб кишечника в этом отделе происходит намного чаще, чем в отделах тонкого кишечника. Это происходит потому, что сигмовидный отдел очень подвижный. Существует две формы этого заболевания: острая и хроническая. Острая характеризуется сильными приступообразными болями и непроходимостью. При хронической форме болит сигмовидная кишка не сильно, а запоры и атония кишечника развиваются постепенно.
Дивертикулез – воспалительный процесс, который охватывает сигмовидную кишку и сфинктер, соединяющий ее с прямой. Возникает из-за нарушения кровообращения, застоя каловых масс. Характеризуется задержкой стула и сильными болями в левой части живота.
Долихосигма – заболевание, которое может возникнуть в любом возрасте. Это чрезмерное удлинение сигмовидной кишки или ее брыжейки, из-за чего снижается моторика кишечника и функциональность этого отдела.
Что делать при воспалении сигмовидной кишки? Симптомы и лечение
Рак сигмовидной кишки – злокачественная опухоль, одна из причин рака кишечника. Лечение в этом случае проводится хирургически. На ранних стадиях от заболевания можно избавиться.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Симптомы болезней сигмовидной кишки
Заболевания этого отдела кишечника легко перепутать с другими недугами ЖКТ. Наиболее характерные признаки патологии сигмовидной кишки:
- нарушение опорожнения кишечника – запоры либо склонность к диарее;
- боли в животе, которые нередко возникают после дефекации. Болит нижняя левая часть живота, где расположена сигмовидная кишка;
- вздутие живота, ощущение распирания;
- отрыжка, которая иногда заканчивается рвотой;
- нарушение аппетита;
- слабость, апатия, которые возникают как следствие интоксикации организма;
- снижение веса.
Боль в кишке может быть разной по интенсивности. Сильная боль может указывать на острый воспалительный процесс или длительный период существования патологии. Умеренные боли свидетельствуют о вялотекущем воспалении. В обоих случаях пациенту требуется обследование и лечение, чтобы не допустить значительного ухудшения.
Какая диагностика необходима?
Что делать при воспалении сигмовидной кишки? Симптомы и лечение
Если живот болит довольно часто, нужно пройти комплексное обследование, в том числе проверить сигмовидную кишку. Для этого необходимо обратиться к врачу-гастроэнтерологу, который проведет пальпацию и назначит дополнительные диагностические процедуры.
При наличии воспаления пальпируется твердая сигмовидная кишка, боль усиливается и отдает в левое подреберье. Но при повышенной подвижности метод пальпации не достоверен: потребуется обследовать кишечник более тщательно – с помощью УЗИ и рентгена. Эти методы позволят обнаружить смещение, определить длину сигмовидного отдела кишечника, определить, на сколько сантиметров она отличается от нормы, есть ли участки расширения или сужения, а также степень поражения слизистой.
Лечение заболеваний сигмовидной кишки
Хирургическое лечение применяется при наличии опухолей, непроходимости или сильном загибе. Остальные проблемы с кишкой лечатся медикаментозно.
Лечение сигмоидита лекарствами проводится амбулаторно. При серьезных ухудшениях требуется госпитализация, часто с целью хирургического вмешательства. Сигмоидит на ранних стадиях (от катаральной до язвенной) хорошо лечится, если использовать хорошие современные препараты.
Для лечения воспаления сигмовидной кишки применяют:
- антибиотики, которые помогут устранить воспаление бактериальной природы;
- адсорбенты, которые помогут связать и вывести токсины;
- спазмолитики, чтобы снять спазм мускулатуры кишечника (Но-Шпа, Спазмалгон);
- антигистаминные средства для уменьшения отечности;
- пищеварительные ферменты – для более быстрого и тщательного переваривания пищи;
- пробиотики, нормализующие микрофлору;
- противовоспалительные медикаменты.
Большинство препаратов принимают в виде таблеток и капсул. Но некоторые противовоспалительные, очистительные средства для кишечника применяют ректально – в форме свечей или лечебных клизм. Лечение свечами позволяет предотвратить геморрой и некоторые другие осложнения.
Видео – Сигмовидная кишка и ее заболевания
Лечение народными средствами в домашних условиях
Что делать при воспалении сигмовидной кишки? Симптомы и лечение
Терапию сигмоидита средствами нетрадиционной медицины проводить можно, но только в том случае, если диагноз подтвержден, и точно определена локализация воспаления. Для этого применяются отвары трав:
- подорожника (противовоспалительный и кровоостанавливающий эффект);
- ромашки;
- шиповника.
Можно использовать эти компоненты как по отдельности, так и в составе смеси (в равных пропорциях). Отдельно отвар подорожника (столовая ложка сухих измельченных листьев на литр воды) особенно эффективен в том случае, когда у пациента имеется склонность к диарее.
Отвар арбузных корок применяется для лечения воспалений ободочной и сигмовидной кишки. 100 грамм высушенных корок заливают 0,5 л кипятка, проваривают 15 минут, затем выпивают в течение дня за 3 приема.
Диета при сигмоидите
Лечить заболевания кишечника необходимо на фоне соблюдения лечебной диеты. Ее цель – снизить нагрузку на кишечник при воспалительном заболевании, при этом сохранить нормальную моторику.
Что делать при воспалении сигмовидной кишки? Симптомы и лечение
Исключаются тяжелые для пищеварительной системы продукты: жирная пища, жареные и копченые продукты, соленые и кислые, острая пища, кофеинсодержащие напитки, алкоголь. Нужно исключить выпечку и сладости, поскольку они усиливают брожение. Рекомендованы:
- нежирные кисломолочные продукты;
- рис;
- отварные или приготовленные на пару овощи;
- отварной картофель;
- нежирное мясо и рыба, приготовленные на пару;
- жидкие супы на нежирном бульоне.
При остром заболевании диеты достаточно придерживаться до полного излечения. Хронический воспалительный процесс требует постоянной коррекции рациона.
Ставим лайки и подписываемся на канал. Спасибо за внимание!
Источник
Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
Работы, посвященные дифференциальной диагностике «обычного идиопатического колита» и бактериальной дизентерии, восходят к сообщениям, сделанным сэром Сэмьюэлом Уилксом (1824-1911 гг.) в 1859 г. В них автор указал на существенную особенность неспецифического язвенного колита – ограниченность поражения толстой кишкой. Эндоскопическая картина зависит от активности и длительности заболевания, а также от предшествующего лечения и, реже, суперинфекции.
Для эндоскопической картины неспецифического язвенного колита характерны следующие симптомы:
• начало заболевания с поражения прямой кишки;
• длительное течение;
• симметричное поражение;
• гранулярная поверхность слизистой оболочки толстой кишки;
• хрупкость и легкая ранимость слизистой оболочки;
• нарушение сосудистого рисунка;
• поверхностные изъязвления.
Начало заболевания с поражения прямой кишки и ограничение его дистальным отделом кишечника – высокоспецифичный симптом.
Описанные выше изменения могут быть на всем протяжении ободочной кишки. При этом характерны симметричность поражения толстой кишки и равномерность описанных изменений. Во всех отделах пораженной толстой кишки сосудистый рисунок усилен, слизистая оболочка отличается повышенной ранимостью. При далеко зашедших случаях заболевания можно видеть наложения фибрина в виде сети или налета на поверхности отечной слизистой оболочки.
Если при колоноскопии у молодого пациента, жалующегося на хроническую диарею, поверхность слизистой оболочки прямой и сигмовидной кишки гиперемирована и зерниста и сосудистый рисунок ее усилен, а остальная часть ободочной кишки отделена от нее четкой границей и отличается скудостью изменений, то речь идет о неспецифическом язвенном колите. В таких случаях следует начать лечение, не дожидаясь результатов гистологического исследования биопсийного материала.
При выраженной активности заболевания (как при первичном поражении, так и при рецидиве после проведенной терапии) эндоскопическая картина бывает более сложной. Наряду с массивными отложениями фибрина обнаруживают изъязвления, отличающиеся разнообразием. Они могут иметь полигональные очертания или располагаться в сетчатом порядке либо иметь сливной характер. Отдифференцировать такие изменения от инфекционного колита не всегда легко, особенно в случае суперинфекции.
Эндоскопическая картина меняется в зависимости от длительности неспецифического язвенного колита и количества обострений, при этом отмечается значительная вариабельность эндоскопических изменений. Прежде всего, следует упомянуть о характерных для данного заболевания псевдополипах. Они образуются в результате регенерации сохранившихся участков слизистой оболочки и имеют различную форму, однако по ним невозможно судить об активности заболевания.
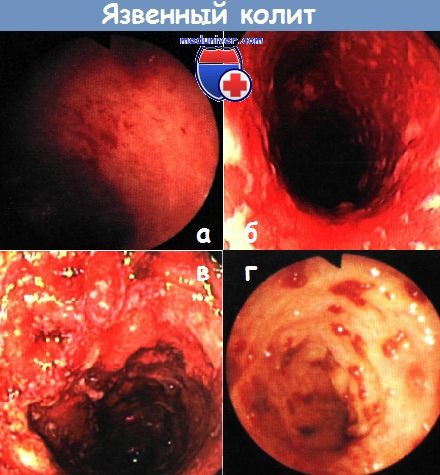
а, б – тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в – обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г – тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
Даже если псевдополипы образуются на нормальной слизистой оболочке, они легко могут превратиться в гиперпластические полипы. Особенно выраженные изменения при эндоскопии наблюдаются при многократных обострениях на протяжении нескольких лет. Наряду с псевдополипами выявляют все описанные выше изменения от грануляций до эрозий и изъязвлений.
В так называемой хронической стадии неспецифического язвенного колита, когда активность заболевания минимальная, изменения слизистой оболочки слабо выражены. В основном отмечаются незначительные из менения сосудистого рисунка и образование Рубцовых полей, а также, как и в острой стадии, – псевдополипы, которые могут иметь причудливую форму. По-видимому, из-за явного улучшения методов лечения неспецифического язвенного колита описанная картина «ригидной трубки» с выраженной гаустрацией стала встречаться реже.
На основании гистологического исследования не всегда удается выяснить, идет ли речь, например, о хронических воспалительных заболеваниях кишечника или об инфекционном колите. Например, так называемые крипт-абсцессы (интралюминальное скопление гранулоцитов) образуются как при неспецифическом язвенном колите, так и инфекционном колите.
Однако изменение архитектоники крипт и инфильтрация базальных отделов крипт плазматическими клетками являются характерными признаками хронических воспалительных заболеваний кишечника, особенно неспецифического язвенного колита.
После установления диагноза неспецифического язвенного колита показания к повторной колоноскопии ограничены. С одной стороны, это все те случаи, которые могут повлечь за собой внесение изменений в лечение, например, когда имеется подозрение на то, что проктит, диагностированный ранее, распространился на левую половину толстой кишки или на всю толстую кишку (панколит). Обострение само по себе еще не является показанием к выполнению колоноскопии при этом заболевании. С другой стороны, это случаи, когда возникает подозрение на злокачественную трансформацию или имеется высокий риск развития рака толстой кишки.
При панколите после 8-го года заболевания следует ежегодно выполнять колоноскопию, при колите с поражением левой половины толстой кишки показания к ежегодной колоноскопии ставят после 15-летнего течения. Существенное значение для дальнейшего лечения имеет развитие интраэпителиальной неоплазии. Особое значение при этом имеет так называемый диспластическии очаг, или разрастание (DALM – DysplasiaAssociated Lesion or Mass).
Речь идет о полиповидных разрастаниях, в которых выявлена интраэпителиальная неоплазия. Эти изменения следует отличать, с одной стороны, от псевдополипов, с другой – от аденом. Мнения о том, следует ли эти изменения при неспецифическом язвенном колите рассматривать как DALM, расходятся. При подтверждении DALM рекомендуется выполнить проктоколэктомию. Отступление от этой рекомендации и выполнение локального удаления измененной ткани согласно современным подходам рассматривается как нестандартное лечение.
Понятие «хроническая стадия колита» основывается на клинических наблюдениях и еще не устоялось. В конечном счете неспецифический язвенный колит – хроническое заболевание. Опыт показывает, что если при эндоскопическом исследовании явные изменения в толстой кишке отсутствуют, то это еще не значит, что надо отвергнуть диагноз неспецифического язвенного колита и отказаться от необходимого для этого заболевания графика контрольных исследований.
Стандартный подход при контрольной колоноскопии подразумевает выполнение биопсии со взятием 4 кусочков ткани слизистой оболочки толстой кишки с интервалами 10 см. Для прицельного поиска диспластичной ткани следует выполнить хромоэндоскопию, которая, однако, в настоящее время не заменяет стандартной колоноскопии. Если при гистологическом исследовании выявляют высокодифференцированную интраэпителиальную неоплазию, то следует выполнить повторное исследование с привлечением независимого патолога.
Если диагноз интраэпителиальной неоплазии подтвердится, то следует выполнить проктоколэктомию. Эта операция особенно рекомендуется при низкодифференцированной интраэпителиальной неоплазии (HGIN). Если изменения расцениваются как DALM, проктоколэктомия также показана. При аденомах можно ограничиться локальным их удалением.
– Также рекомендуем “Колоноскопия при болезни Крона. Эндоскопическая картина”
Оглавление темы “Эндоскопические картины при колоноскопии”:
- Контрольные исследования полипов толстой кишки. Гистология
- Рак толстой кишки. Причины, варианты опухоли
- Колоноскопия при раке толстой кишки. Эндоскопическая картина
- Эндоскопическое лечение рака толстой кишки. Принципы
- Хронические воспалительные заболевания кишечника. Частота, причины
- Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
- Колоноскопия при болезни Крона. Эндоскопическая картина
- Инфекционные колиты. Причины
- Колоноскопия при сальмонеллезе. Эндоскопическая картина
- Колоноскопия при кампилобактерном энтерите, иерсиниозе. Эндоскопическая картина
Источник
