Крупозное и дифтеритическое воспаление
Развитие той или иной формы воспаления зависит от:
1. Виды подлежащего эпителия (цилиндрический – крупозная, многослойный плоский – дифтеритическая).
2. От глубины некроза.
1. Крупозное – образующаяся пленка легко отторгается и рыхло связана с подлежащей тканью.
Крупозная пневмония, фибринозный перикардит («волосатое сердце»), плеврит, воспаление в трахеи и бронхах при дифтерии.
2. Дифтеритическое – фибринозная пленка плотно спаяна с подлежащей тканью. Дифтеритически колит при дизентерии, фибринозная пленка на миндалинах при дифтерии.
Исходы:
1.Рассасывание.
2.Организация (замещение соединительной ткани).
3.Образование спаек.
4.Эпителизация, язвы.
Гнойное воспаление.
Основа экссудата – нейтрофильные лейкоциты (гнойные тельца).
Локализация: любые органы и ткани.
Формы:
1. Абсцесс– это ограниченное гнойное воспаление, с образованием полости заполненной гноем. При хроническом течении вокруг абсцесса формируется капсула. Стенка абсцесса состоит из пиогенной мембраны – продуцирующей гной, грануляционной тканью и соединительно-тканной капсулы.
2. Флегмона – разлитое гнойное воспаление. Развивается, как правило, в мягких тканях.
3. Эмпиема – гнойное воспаление стенок естественных полостей или полых органов с накоплением в них гноя (плевра, сустава, желчного пузыря, аппендикса).
4. Апостема – очень мелкий очаг гнойного воспаление, несколько мм, который не образует капсул (апостематозный стоматит, апостематозный нефрит).
исход:
зависит от локализации и распространенности,
менингит, гнойный перитонит – летальный.
Геморрагическое воспаление
Основу экссудата:эритроциты.
Встречается:
при гриппе – геморрагический трахеобронхит, пневмония,
чума,
сибирская язва – геморрагический менингоэнцефалит.
Его необходимо дифференцировать от кровоизлияний.
Гнилостное воспаление
Развивается при присоединении гнилостных микроорганизмов (клостридий)
локализация:
1.Послеродовая матка.
2.Раны.
3.Толстый кишечник новорожденных.
Смешанное воспаление:
1. серозно-геморрагическое.
2. фибринозно-гнойное.
развитие той или иной формы воспаления зависит от вида возбудителя.
Катаральное воспаление
Локализация:слизистые оболочки.
1.Серозный.
2.Слизистый.
3.Гнойный.
Может переходить один в другой
Исход:
При адекватном лечении – восстановление структуры слизистой.
При переходе в хроническое течение – или атрофия или образование полипов.
Продуктивное воспаление (пролиферативное).
Сущность процесса – форма воспаления при котором фаза пролиферации преобладает над альтерацией и экссудацией. Этиология, см. общее учение о воспаление (микробы, вирусы, животные паразиты. Физические: радиация. Химические: действие медикаментов) + иммунопатологические процесс (иммунное воспаление).
Главным признаком пролиферативного воспаления является ПРОЛИФЕРАЦИЯ И ТРАНСФОРМАЦИЯ. Наиболее часто встречаются моноциты, которые поступают в зону воспаления из сосудов русла, делятся и трансформируются в макрофаги.
Клетки: гистеоциты, лимфоциты, макрофаги, эозинофилы, тучные, лейкоциты- формируют в строме органа очаговые скопления, в паренхиме дистрофические и некробиотические процессы. Внешне орган изменяется мало. Исход: склероз.
Макрофаги –выделяют большое количество БАВ (цитокины, ИЛ 1,2,3,5,6, ФНО α) за счет которых активируютя лимфоциты, эндотеллиоциты, тромбоциты .
Эозинофилы –определяются при воспаление вызванном паразитами, способны привлекать и активизировать в зоне воспаления тучные клетки, в которых базовый протеин, губительный действующий на паразита.
Плазматические клетки –синтез АТ на чужеродные ткани и иногда против своих клеток и тканей. Продуктом деградации плазматических клеток является тельца Руселя (гиалиновые шары).
Лимфоциты – выделяют лимфокины, которые стимулируют макрофаги и моноциты. Часто участвуют в иммунопатологических процессах.
Нейтрофилы– приходят первыми в зону альтерации воспаления, в продуктивном воспаление чаще встречаются при вызванном грибами.
Фибробласты– синтезируют коллагеновые волокна, поэтом пролиферативное воспаление заканчивается склерозом.
1. Клетка Пирогова-Лангханса до 20 ядер, которые располагаются по периферии клетки, за частую в виде «подковы»
2. Клетка инородных тел, до 100 ядер, которые располагаются в центре и по всей клетки.
Выше описанные клетки представлены макрофагами с непереваренными частицами из-за отсутствия лизосом – не завершенный фагоцитов.
Виды:
1. Межуточное (интерстициальное);
2. Воспаление с образованием полипов и остроконечных кондилом.
Гранулематозное.
Межуточное воспаление.
Локализация: печень, почки, миокард.
Макро – не выражены признаки, но можно заподозрить.
В паренхиме дистрофия и некробиотические процессы.
В строме инфильтрация: гистиоциты, лимфоциты, макрофаги, эозинофилы, тучные клетки, иногда лейкоциты.
Бывает очаговым и диффузным.
Исход – склероз.
Воспаление с образованием остроконечных полипов и кондилом.
Локализация- слизистые оболочки и место перехода призматического эпителия в плоский.
Полипы: выросты стромы, покрытые призматическим эпителием.
Кондиломы- это выросты стромы, покрытые многослойным плоским эпителием (наружные половые органы, анус). При ВПЧ – называется с образованием
Это воспаление всегда имеет хроническое течение, необходимо дифференцировать с опухолями, по наличию инфильтрации.
Гранулематозное воспаление.
Это воспаление с образованием гранулем. При инфекционных, инфекционно- аллергических заболеваниях, вокруг животных паразитов и инородных тел. Гранулема- скопление клеток, способных к фагоцитозу.
Специфическое и не специфическое.
Морфогенез гранулемы.
Накопление в очаге повреждения ткани юных моноцитов.
Созревание моноцитов в макрофагов и образование макрофагальной гранулемы.
Созревание и трансформация макрофагов в эпителиоидные клетки и образование эпителиоидно- клеточной гранулемы.
Трансформация эпителиоидных клеток в гигантские клетки типа инородных тел и клетки Пирогова-Лангханса и образ гигантоклеточной гранулемы.
Классификация гранулематозных болезней по Струкову и Кауфману:
1. Инфекционной этиологии
2. Неинфекционной.
3. Медикаментозные.
4. Не установленной этиологии.
Неспецифическое восполение:
1. Ревматизм – образование гранулемы состоящей из макрофагов, окружающих фибриноидный некроз.
2. Брюшной тиф – гранулема их макрофагов, образуется в Пейровых бляшках тонкой кишки.
3. Актиномикоз – лучистый грибок, развивается на фоне длительного приема антибиотиков, часто у разводчиков голубей, гранулёма состоит из друзей лучистого гриба.
Макро: очаг поражения имеет вид сот, из которых может вытекать гной с крупинками гриба.
4. Аспергилез – развивается на фоне длительного приема антибиотиков, гранулема состоит из аспергилл и некроза.
5. Вокруг паразитов и инородных тел – сначала окружаются клетками, а потом формируется соединительно-тканная капсула.
Источник
Дифтерия (от латинского diftera – плёнка; дореволюционное – «болезнь плача матерей», «болезнь ужаса матерей») – острое инфекционное заболевание, вызываемое токсигенными штаммами дифтерийной палочки, которые токсически поражают систему кровообращения, нервную ткань и надпочечники, а также вызывают фибринозное воспаление в области входных ворот (местах проникновения инфекции). Клинически характеризуется синдромом общей инфекционной интоксикации, углочелюстным лимфаденитом, тонзиллитом, местными воспалительными процессами фибринозного характера.
Этиология
Царство – Бактерии
род – Corynebacterium
вид – Corynebacterium diphteriae
Это грамотрицательные палочки, расположенные под углом V или W. На концах имеются булавовидные утолщения (от греческого coryne – булава) за счёт волютиновых гранул. Имеется свойство метахромазии – окрашивание не в цвет красителя (по Нейссеру – в темно-синий, а бактериальные клетки – в светло-коричневый).
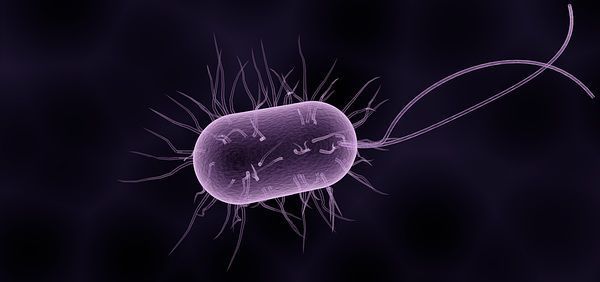
Содержит липополисахарид, белки и липиды. В клеточной стенке находится корд-фактор, который отвечает за адгезию (прилипание) к клеткам. Известны колонии mitis, intermedius, gravis. Сохраняют жизнеспособность во внешней среде: при обычных условиях на воздухе остаются живыми до 15 суток, в молоке и воде доживают до 20 дней, на поверхностях вещей – до 6 месяцев. Утрачивают свойства и погибают при кипячении в течение 1 минуты, в 10% перекиси водорода – за 3 минуты. Чувствительны к дезинфицирующим средствам и антибиотикам (пенициллинам, аминопенициллинам, цефалоспоринам). Любят питательные среды, содержащие сахар (шоколадная среда Мак-Лауда).
Выделяет такие патогенные продукты, как:
1) Экзотоксин (синтез токсина детерминирован геном tox+, который иногда теряется), включающий несколько составляющих:
- некротоксин (вызывает некроз эпителия в месте входных ворот, повреждает сосуды; это ведёт к экссудации плазмы и образованию фибриноидных плёнок, так как из клеток выделяется фермент тромбокиназа, который переводит фибриноген в фибрин);
- истинный дифтерийный токсин – экзотоксин (близок по действию к цитохрому Б – ферменту клеточного дыхания; он замещает цитохром Б в клетках и блокирует клеточное дыхание). Имеет две части: А (фермент, вызывающий цитотоксический эффект) и Б (рецептор, способствующий проникновению А в клетку);
- гиалуронидаза (разрушает гиалуроновую кислоту, являющуюся частью соединительной ткани, что вызывает повышение проницаемости мембран и распространение токсина за пределы очага);
- гемолизирующий фактор;
2) Нейраминидаза;
3) Цистиназа (позволяет отличать дифтерийные бактерии от других видов коринебактерий и дифтероидов). [2][6]
Эпидемиология
Антропоноз. Генератор инфекции – человек, болеющий различными формами дифтерии, и здоровый носитель токсигенных штаммов дифтерийных микробов. Возможный источник инфекции для людей – домашние животные (лошади, коровы, овцы), у которых возбудитель может локализоваться на слизистых оболочках, вызывать язвы на вымени, маститы.
Наиболее опасны в плане распространения заражения люди с дифтерией носа, зева и гортани.
Механизмы передачи: воздушно-капельный (аэрозольный), контактный (через руки, предметы), алиментарный путь (через молоко).
Болеет человек, не обладающий естественной резистентностью (сопротивлением) к возбудителю и не имеющий антитоксический иммунитет необходимого уровня (0,03 – 0,09 МЕ/мл – условно защищенные, 0,1 и выше МЕ/мл – защищенные). После перенесенного заболевания иммунитет держится около 10 лет, затем возможно повторное заболевание. На заболеваемость влияет охват населения профилактическими прививками. Сезонность осенне-зимняя. При проведении полного курса иммунизации против дифтерии в детском возрасте и регулярной ревакцинации (раз в 10 лет) вырабатывается и поддерживается стойкий напряженный иммунитет, защищающий от заболевания.
Несмотря на успехи современного здравоохранения, смертность от дифтерии на мировом уровне (в основном малоразвитые страны) остаётся в пределах 10%. [1][5]
Инкубационный период – от 2 до 10 суток.
Течение заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при развитии болезни в молодом и зрелом возрасте, а также при сопутствующих патологиях иммунной системы, оно может меняться.
Синдромы дифтерии:
- синдром общей инфекционной интоксикации;
- тонзиллита (фибринозного) – ведущий;
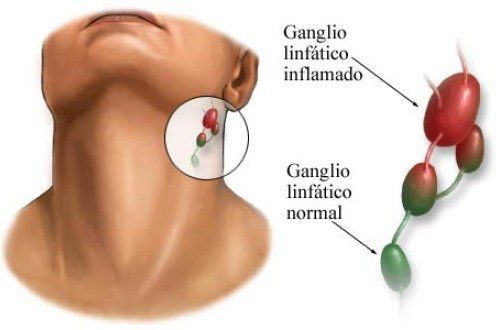
- регионарного лимфаденита (углочелюстного);
- геморрагический;
- отёка подкожной жировой клетчатки.
Начало заболевания обычно сопровождается умеренным подъёмом температуры тела, общим недомоганием, затем клиническая картина расходится сообразно форме заболевания.
Атипичная форма (характеризуется непродолжительной лихорадкой в течение двух дней, лёгким дискомфортом и болезненным ощущением в горле во время глотания, увеличением углочелюстных лимфоузлов до 1 см, слабо чувствительных при лёгком прикосновении);

Типичная форма (достаточно ощутимая тяжесть в голове, сонливость, вялость, слабость, бледность кожи, увеличение углочелюстных лимфоузлов от 2 см и более, боли при глотании):
а) распространённая (первично распространённая или развивающаяся из локализованной) – повышение температуры тела до фебрильных цифр (38-39°С), заметно выраженная слабость, адинамия, бледность кожных покровов, пересыхание во рту, боли в горле при глотании средней интенсивности, болезненные лимфоузлы до 3 см;
б) токсическая (первично токсическая или происходящая из распространённой) – характерна сильная головная боль, апатия, заторможенность, бледность кожи, сухая слизистая оболочка рта, возможное возникновение боли в животе у детей, рвотные позывы, температура 39-41°С, болезненные ощущения в горле при глотании, болезненные лимфоузлы до 4 см, отёк подкожной жировой клетчатки вокруг них, распространяющийся в некоторых случаях на другие участки организма, затруднение носового дыхания – гнусавость голоса.
Степени отёка подкожной жировой клетчатки:
- субтоксическая форма (отёк односторонний или околоушной области);
- токсическая I степени (до середины шеи);
- токсическая II степени (до ключиц);
- токсическая III степени (отёк переходит на грудную клетку).
При тяжёлых токсических формах дифтерии из-за отёка шея визуально становиться короткой и толстой, кожные покровы напоминают студнеобразную консистенцию (симптом «римских консулов»).
Бледность кожи пропорциональна степени интоксикации. Налёты на миндалинах асимметричны.
в) гипертоксическая – острое начало, резко выраженный синдром общей инфекционной интоксикации, явные изменения в месте входных ворот, гипертермия от 40°С; присоединяется острая сердечно-сосудистая недостаточность, неустойчивое артериальное давление;
г) геморрагическая – пропитывание фибринозных налётов кровью, кровотечения из носовых ходов, петехии на коже и слизистых оболочках (красные или фиолетовые пятна, образующиеся при повреждении капилляров).
Если при отсутствии адекватного лечения температура тела нормализуется, то это нельзя однозначно расценивать как улучшение – зачастую это крайне неблагоприятный признак.
Различают редкую дифтерию у привитых (похожа на дифтерию атипичного течения) и дифтерию в сочетании со стрептококковой инфекцией (принципиальных отличий нет).
Другие формы дифтерийной инфекции:
- гортани (субфебрилитет – незначительное повышение температуры; не ярко выраженный синдром общей инфекционной интоксикации, сначала катаральный период – беззвучный кашель с мокротой, с затруднением как вдоха (сильнее), так и выдоха (менее выраженно), изменения тембра или потеря голоса; затем стенотический период, сопровождающийся трудностями при дыхании и втяжением лабильных мест грудной клетки; далее период асфиксии – возбуждённое состояние, сопровождающееся потливостью, посинением кожных покровов и в дальнейшем сменяющимся угнетением дыхания, сонливостью, нарушениями ритма сердца – может закончиться смертью);
- носа (температура в норме либо слегка повышена, нет интоксикации, сначала поражается один носовой ход с проявлением в нём серозно-гнойного или гнойного отделяемого с геморрагическим пропитыванием, затем второй ход. На крыльях носа возникает намокание и коркообразование, возможно появления подсыхающих корочек на лбу, щеках и подбородочной области. Возможен отёк подкожной жировой клетчатки щёк и шеи при токсических формах);
- глаза (выражается отёком и гиперемией конъюнктивы средней интенсивности, сероватым гнойным отделяемым из конъюнктивального мешка умеренной выраженности. При плёнчатой форме – значительный отёк век и образование с трудом снимаемых серо-белых плёнок на конъюнктиве);
- раны (длительно незаживающие раны с гиперемией краёв, налёт грязно серого цвета, инфильтрация окружающих тканей).
Особенности при фарингоскопии:
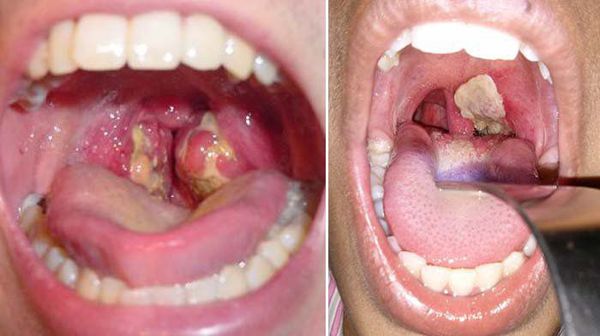
а) атипичная (гиперемия и гипертрофия нёбных миндалин);
б) типичная (не ярко выраженное покраснение с синюшным оттенком, плёнчатый налёт, отёк миндалин. В начале болезни он белого цвета, далее серый или жёлто-серый; снимается с нажимом, рвётся – после удаления оставляет кровоточащую рану. Плёнка плотная, нерастворима и быстро тонет в воде, выступает над тканью. Свойственна малоболезненность, так как имеется анестезия):
- распространённая (гиперемия застойно-синюшного цвета, отёк миндалин, мягких образований ротоглотки, плёнчатый налёт, продолжающийся за пределами миндалин);
- токсическая (те же симптомы, что и у распространённой формы + миндалины совершенно перегораживают зёв, грубый плёнчатый налёт, распространяющийся на окружающие ткани. Отёк мягкого нёба. Иногда коричневатый налёт – пропитка кровью, асимметрия). [2][6]
Входные ворота – любые области покровов (чаще слизистая оболочка ротоглотки и гортани). Вслед за фиксацией бактерии происходит размножение в месте внедрения. Далее продукция экзотоксина вызывает некроз эпителия, анестезию тканей, замедление кровотока, образование фибринозных плёнок. Дифтерийные микробы за пределы очага не распространяются, но распространяется токсин по соединительной ткани и вызывает нарушение функций различных органов:
- кардиомиоциты (некроз – миолизис – инфекционно-токсический миокардит);
- парез капилляров (циркуляторные нарушения – инфекционно-токсический шок);
- тромбоцитопения, снижение факторов свёртывания крови, активация системы фибринолиза – геморрагический синдром;
- нервная ткань (дистрофия шванновских клеток, демиелинизация нервных волокон, в первую очередь регионарных по отношению к очагу – поражение черепно-мозговых нервов – парезы и параличи через 3-5 дней. Блокада сердца AV – 90% смертности от дифтерии). [1][3]
1. По клинической форме:
а) атипичная (катаральная);
б) типичная (с плёнками):
- локализованная;
- распространённая;
- токсическая;
2. По степени тяжести:
- лёгкая;
- средняя;
- тяжёлая.
3. По носительству:
- транзиторное (однократно выявляемое);
- кратковременное (до 2-х недель);
- средней продолжительности (15 суток – 1 месяц);
- затяжное (до 6 месяцев);
- хроническое (более 6 месяцев).
4. По локализации:
- зева (90% встречаемости);
- гортани (локализованная и распространённая);
- носа, глаз, половых органов, кожи, раны, комбинированная.
5. При дифтерии зева:
а) атипичная;
б) типичная:
- локализованная (островчатая и плёнчатая);
- распространённая;
- токсическая: субтоксическая, токсическая I степени, токсическая II степени, токсическая III степени, гипертоксическая, геморрагическая[3][8] (при дифтерии гортани не бывает токсической формы, так как там нет соединительной ткани).
6. По характеру воспаления:
| Признаки | Локализованная форма | Распространённая форма | ||
|---|---|---|---|---|
| Катаральная | Островчатая | Плёнчатая | ||
| симптомы инфекции | отсутствуют | незначительная слабость, лёгкая головная боль | острое начало, вялость,умеренная головная боль | острое начало, сильная головная боль, слабость, рвота, бледность, сухость во рту |
| температура | 37,3-37,5℃ 1-2 дня | 37,5-38℃ | 38,1-38,5℃ | 38,1-39℃ |
| боль в горле | незначительная | незначительная, усиливающаяся при глотании | умеренная, усиливающаяся при глотании | умеренная, усиливающаяся при глотании |
| лимфаденит (воспаление лимфоузлов) | увеличение до 1 см, чувств. при пальпации | увеличение до 1 см и более чувств. при пальпации | увеличение до 2 см, малоболезненные | увеличение до 3 см, болезненные |
| нёбные миндалины | покраснение и гипертрофия | покраснение и гипертрофия, островки паутинообразных налётов, легко снимаемых без кровоточивости | застойная гиперемия, налёты с перла- мутровым блеском, снимаются с нажимом с кровоточивостью | застойно-синюшная гиперемия,отёк миндалин, мягких тканей ротоглотки, плёнчатый налёт, уходящий за границы миндалин |
- 1-2 недели: инфекционно-токсический миокардит (кардиалгия, тахикардия, бледность, расползание границ сердца, одышка);
- 2 недели: инфекционно-токсическая полиневропатия (III, VI, VII, IX, X);
- 4-6 недель: параличи и парезы (вялые периферические – парез мягкого нёба);
- инфекционно-токсический шок;
- инфекционно-токсический некроз;
- острая надпочечниковая недостаточность (болевые ощущения в эпигастрии, иногда рвота, акроцианоз, потливость, снижение АД, анурия);
- острая дыхательная недостаточность (дифтерия гортани).
- полный клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общеклинический анализ мочи (микрогематурия, цилиндрурия, протеинурия);
- биохимические анализы крови (повышение АСТ при миокардите);
- серологические методы (определение антител классов М и G методом ИФА в сыворотке крови, нуклеиновых кислот возбудителя методом ПЦР, определение уровня дифтерийного антитоксина методом ИФА – считается, что титр 0,01 МЕ и выше считается надёжной защитой от возникновения дифтерии);
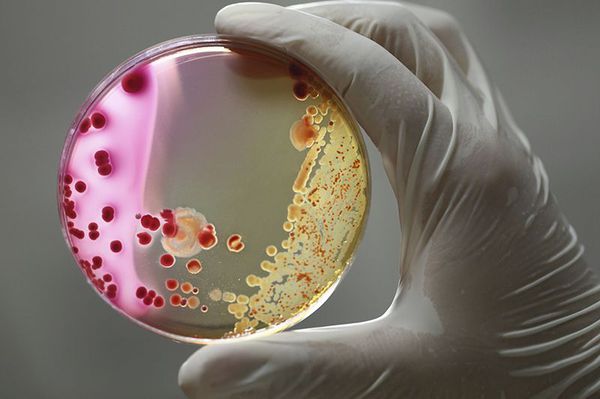
- бактериологический метод (посев материала из зева и носоглотки на чашки с питательной средой – предварительный ответ через 48 часов). [1][3]
Проводится в стационарных условиях (лёгкие формы могут быть нераспознаны и пролечены дома).
Наиболее эффективно начало терапии в первые трое суток заболевания. Режим в стационаре боксовый, постельный (так как есть риск развития паралича сердца). Сроки при локализованной дифтерии – 10 суток, при токсической – 30 суток, при остальных формах – 15 суток.
Диета №2 по Певзнеру в разгар заболевания (механически и химически щадящая, полноценного состава), далее диета №15 (общий стол).
В самое первое время медикаментозно показано введение противодифтерийной сыворотки (в/м или в/в) после пробы:
- неотягощённое течение – 15-150 тысяч МЕ;
- при риске неблагоприятного исхода – 150-500 тысяч МЕ.
Неотъемлемой частью лечения является проведение антибиотикотерапии (антибиотики пенициллинового, аминопенициллинового, цефалоспоринового рядов).
Патогенетическая терапия включает проведение дезинтоксикации, гормональную поддержку при необходимости.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовоспалительные и противомикробные средства местного действия (таблетки, пастилки и др.);
- седативные средства;
- противоаллергические средства;
- спазмолитики.
Лечение носителей осуществляется с использованием антибиотиков по общим основаниям.
Правила выписки больных:
- исчезновение клинической картины заболевания;
- прекращение выделения возбудителя (два отрицательных посева слизи из ротоглотки и носа, выполненные не ранее 14 суток после нормализации клиники с интервалом в 2-3 дня).
После выписки из стационара в боксе проводится заключительная дезинфекция. [7][8]
Наиболее важным способом предупреждения заболеваний тяжелыми формами дифтерийной инфекции во всём мире является проведение вакцинации. Первичный курс проводится в детском возрасте, далее осуществляются регулярные ревакцинации во взрослом состоянии (раз в 10 лет). Вакцинация спасает не от бактерионосительства, а от вырабатываемого бактерией токсина, который вызывает тяжелую клиническую картину. В этом свете становиться ясной необходимость постоянно поддерживать защитный уровень антитоксического иммунитета, регулярно проводить ревакцинацию (в РФ – вакциной АДС-м). [1][2]
Источник
