Лечение при воспалении уретры
Дата публикации 15 января 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
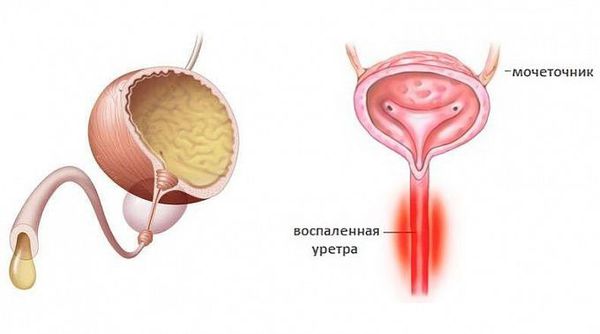
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1].
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1]. Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2].
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
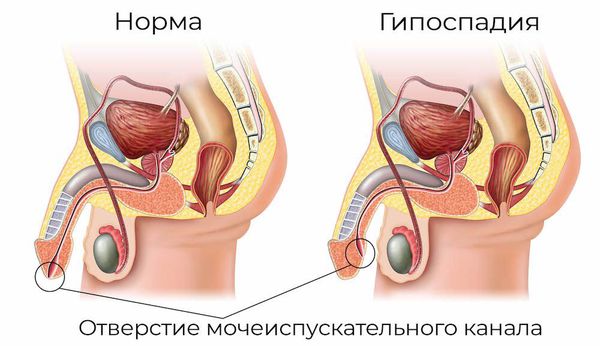
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, “резь” или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала. У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания. У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3]. В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
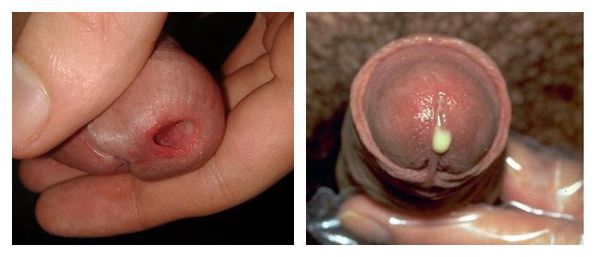
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно “склеивание” и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15].
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный.
- Негоноррейный:
- инфекционный (бактериальный-патогенная и условно-патогенная флора, вирусный, спирохетный, кандидомикотический, трихомонадный, амебный, микоплазменный);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4].
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5]. В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
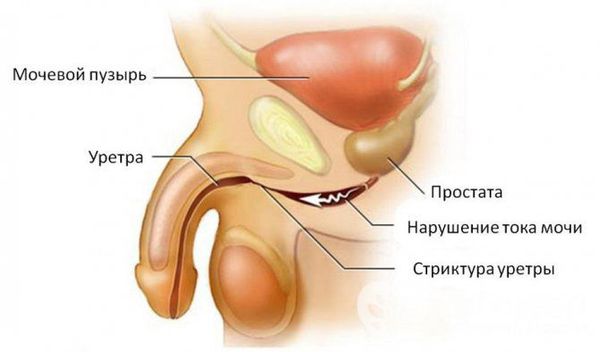
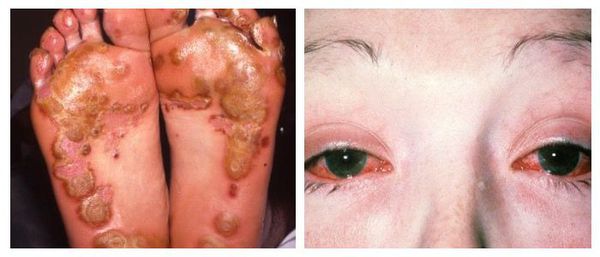
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6].
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7][8].
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3].
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9].
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10]. Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11]. К ним относятся исследования “Андрофлор” у мужчин и “Фемофлор” у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
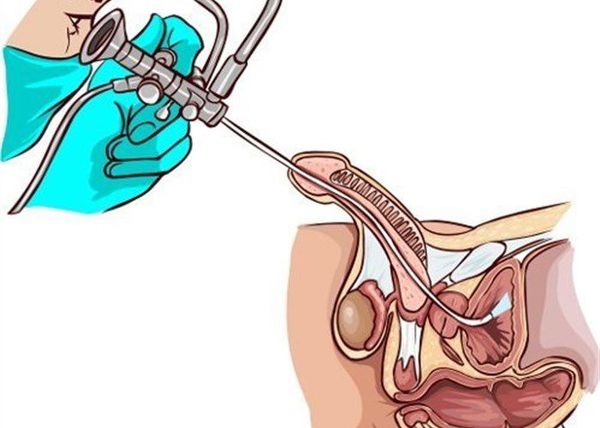
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
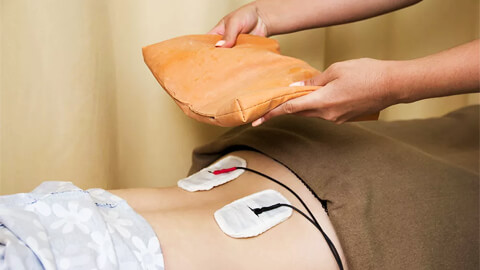
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12].
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12].
Источник
 Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Диагностикой и лечением уретрита занимается уролог. При осложнениях может потребоваться помощь нефролога, гинеколога, андролога, хирурга.
Что провоцирует развитие патологии
Болезнь имеет многофакторную природу. Основные причины:
- патогенные возбудители – бактериальные, вирусные, грибковые. Наличие хронических (скрытых) мочеполовых инфекций, незащищенные сексуальные контакты и стойкое несоблюдение интимной гигиены автоматически определяют человека в группу повышенного риска;
- механические травмы – при выходе камней из почек и мочевого пузыря, при использовании катетера, при оперативном вмешательстве в паховой зоне;
- аллергии на предметы гигиены, одежду, пищу;
- сужение или обтурация (закрытие) просвета уретры при рубцевании, наличии опухолей, инородных тел;
- несбалансированное питание с обилием острых, соленых, копченых продуктов; злоупотребление алкоголем;
- нарушение естественной циркуляции в органах малого таза – возникает при сидячей работе, ношении тесного белья;
- повышенное потоотделение в паховой зоне, особенно при ношении «синтетики»;
- токсины и различные химические раздражители – в составе лекарств, бытовых средств;
- облучение организма при радиотерапии;
- нарушение водного баланса при недостаточном потреблении жидкости.
Воспалительные заболевания инфекционного характера активно развиваются на фоне снижения иммунитета, однообразного несбалансированного питания, частых и длительных стрессов, переохлаждения. В таком случае источником заражения может стать любой неспецифический патоген, «спящий» или случайным образом попавший в организм.
Классификация
По активности проявления различают 2 основные формы: острую и хроническую.
Острый уретрит проявляется резко, имеет ярко выраженные симптомы и относительно короткий период развития – не более 2 месяцев. Прогноз благоприятный.
Хронический вариант протекает незаметно для пациента или обладает смазанной, слабо выраженной симптоматикой. Период развития может длиться годами, чередуя стадии ремиссии с периодическим обострением; при затянутом процессе нередко провоцирует осложнения.
По причине возникновения различают следующие виды уретрита:
- инфекционный – возбудителем патологического процесса являются бактерии, грибки, реже – вирусы;
- неинфекционный (механический) – развивается на фоне травм мочеиспускательного канала и патологических сужений его протока с застоем мочи;
- аллергический – в виде реакции сенсибилизации на презервативы, средства гигиены, состав тканей, лекарственные препараты, реже – на рацион питания (специи, биологически активные вещества);
- химический – раздражение слизистой уретры химическими веществами (лекарства, бытовая химия, сторонние химикаты) – не путать с аллергической формой!
Инфекционный уретрит – наиболее распространенный вариант. Он может возникать самостоятельно или в сопровождении одной из вышеупомянутых форм, что усугубляет общее течение болезни. Имеет собственную систему классификации.
По типу возбудителя может быть:
- специфическим – заражение возбудителями урогенитальных инфекций: гонококками, трихомонадами, хламидиями, уреаплазмами, микоплазмами, кандидами;
- неспецифическим – главную роль играют неспецифические для мочеполовой системы микробы: кишечная палочка, стрептококки, стафилококки.
По источнику патогенной микрофлоры:
- первичным – микроорганизм попадает прямо в мочевыводящие пути в результате полового контакта, медицинских манипуляций в области промежности, купания в загрязненном водоеме и т.п.;
- вторичным – инфекция распространяется на уретру из других отделов мочеполовой системы при циститах, пиелонефритах, простатитах, вагинитах и т.п.
Специфические формы характерны в основном для молодежи до 30-40 лет. Неспецифические – развиваются в любом возрасте.
На заметку! Вирусная форма встречается на порядок реже бактериальной или грибковой. Основные причины – вирус папилломавируса человека (ВПЧ), вирус герпеса, цитомегаловирус; нередко болезнь проявляется на фоне инфицирования СПИДом.
Уретрит: симптомы и признаки
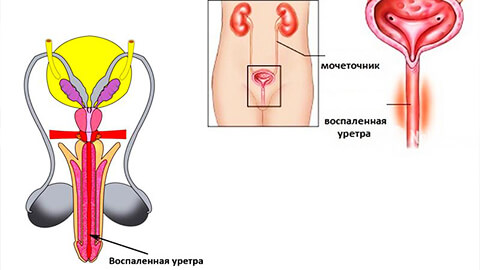
Заболевание опасно тем, что лишено ярко выраженным признаков воспаления. Даже при острой форме температура часто отсутствует; слабость, общее недомогание не выражены. Хроническая течением может быть и вовсе бессимптомным, проявляя себя только на стадии осложнений. Чтобы избежать неприятностей и вовремя диагностировать болезнь, следует регулярно проходить процедуру диспансеризации и не отмахиваться от первых «звоночков» патологии.
Общие признаки уретрита:
- легкий дискомфорт в канале полового члена (у мужчин) или в нижней (за лобком) части живота (у женщин), который переходит в боль и жжение при мочеиспускании. Для мужчин также характерна болезненная резь по всей длине мочевого канала;
- частые позывы в туалет – до 5-6 раз в час;
- нарушения мочеиспускания с неполным опорожнением пузыря;
- помутнение мочи, возможны включения крови, слизи;
- обильные гнойно-слизистые выделения с резким неприятным запахом – особенно характерны в утренние часы;
- воспалительные изменения внешнего отверстия уретры – покраснение, легкая отечность.
Чем различается уретрит у мужчин и женщин
Половые признаки мужского и женского тела определяют разницу не только в симптоматике, но и в причинах возникновения заболевания.
У мужчин патология чаще принимает острую форму; протекает тяжелее, с ярко выраженными симптомами. Характерны случаи неспецифического воспаления на фоне переохлаждения, стресса, неправильного питания.
Мужская уретра более длинная, узкая и извитая с большим количеством чувствительных рецепторов. Это усиливает проявление застойных явлений и болевого синдрома при воспалении. Неприятные ощущения при мочеиспускании распространяются на всю длину канала, а не только на его внешнюю часть; может наблюдаться болезненность даже в состоянии покоя.
Возможные осложнения:
- гнойный уретрит с образованием стриктур при заживлении;
- простатит;
- везикулит;
- эпидидимит;
- бесплодие;
- импотенция.
У женщин патология носит инфекционный характер и часто протекает бессимптомно. За счет короткого мочеиспускательного канала очень быстро переходит в цистит, поэтому как самостоятельное заболевание диагностируется редко.
Наиболее частый вид женского уретрита – кандидозный. Он развивается при длительном лечении антибиотиками различных видов молочницы. Чуть менее характерны – хламидийная, трихомонадная, гонорейная формы.
Часто провокатором воспаления становятся гормональные сбои – после отмены контрацептивных средств, в период климакса, в дни менструаций.
Осложнение проявляется в распространении инфекции на органы мочевыделительной системы и влагалище.
Диагностика заболевания
Лабораторный анализ – основной способ обследования. Для выявления патологии назначают:
- общий анализ крови для подтверждения воспалительной реакции;
- мазок уретрального канала на бакпосев;
- общий анализ мочи;
- посев мочи на флору.
При диагностике возбудителя обязательно исследуют его чувствительность к антибиотикам.
Инструментальные методики обследования используют для подтверждения диагноза и оценки состояния прилегающих органов:
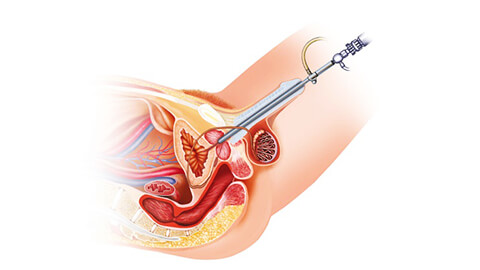
- Уретроскопия – исследование мочеиспускательного канала с помощью эндоскопического прибора – уретроскопа. С помощью камеры и различных насадок на гибкой трубке в ходе процедуры исследуют состояние слизистой оболочки, проверяют наличие новообразований, инородных тел, структурных изменений эпителия. С учетом половой анатомии для мужчин и женщин используют разные конструкции приборов.
- УЗИ, МРТ – для проверки состояния мочевого пузыря, почек, простаты.
Лечение уретрита
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера.
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Медикаментозное лечение
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений.
Фитотерпия
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
Наиболее часто применяют:
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики.
Физиотерапия

Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры.
Профилактиктические меры
Профилактика особенно актуальна при наличии хронических воспалений мочеполовой системы. Чтобы избежать обострения или повторного заражения, выполняйте следующие рекомендации:
- соблюдайте правила личной гигиены, особенно в интимных зонах;
- избегайте случайных половых связей; в крайнем случае обязательно пользуйтесь средствами барьерной защиты;
- сбалансируйте рацион питания – исключите соления, маринады, ограничьте количество жареных и копченых продуктов, специй, сладостей; употребляйте больше щелочной пищи – молоко и его производные, свежие овощи, орехи;
- откажитесь от вредных привычек – алкоголя, табакокурения;
- курсами несколько раз в год принимайте витаминные и минеральные добавки, пейте травяные чаи (требуется консультация врача!);
- старайтесь не переохлаждать организм; закаливания проводите под руководством опытных специалистов;
- избегайте частого физического и эмоционального перенапряжения;
- пейте больше чистой негазированной воды;
- чаще двигайтесь; при наличии сидячей работы практикуйте физкультминутки или вечерний фитнес – это предотвратит застойные явления в органах малого таза.
И, самое главное, – своевременно и до полного выздоровления лечите любые инфекционные процессы мочеполовой сферы!
Источник
