Лечение воспаления матки на ранних сроках беременности

Воспаление придатков (сальпингоофорит) и воспаление шейки матки (цервицит) — это распространенные и опасные заболевания. Во время беременности они наносят вред не только здоровью матери, но и представляют угрозу для плода. По каким симптомам беременная может определить наличие воспалительного процесса органов малого таза? Как его лечить?
Почему у беременных возникает воспаление матки, ее шейки и придатков?
Основной причиной воспалительных процессов является размножение болезнетворной микрофлоры: уреаплазмы, клебсиеллы, стафилококка, кишечной палочки или бактерий, вызывающих венерические заболевания. В период вынашивания ребенка у женщины снижается иммунитет, даже незначительное переохлаждение может вызвать воспаление. Развитию болезней также способствует несоблюдение гигиены и незащищенные половые контакты с зараженными партнерами.
Во время беременности происходит активная выработка гормонов, самая большая нагрузка приходится на яичники. Это приводит к тому, что придатки становятся уязвимы для проникновения инфекции, которая вызывает сальпингоофорит.
Симптомы воспалительного процесса
Основным признаком цервицита являются вагинальные выделения. Женщину должны насторожить гнойные или зеленовато-желтые выделения, которые имеют достаточно неприятный запах. Часто половой акт сопровождается болью, могут отделяться кровяные сгустки.
Признаки сальпингоофорита:
- боль в нижней части живота и пояснице;
- повышенная температура (до 38-39°С);
- проблемы с мочеиспусканием;
- напряжение в животе, болезненность при пальпации.
Диагностические мероприятия
Если беременная обнаружила симптомы, похожие на признаки воспаления придатков или шейки матки, ей следует немедленно обратиться к ведущему беременность гинекологу. Первичный диагноз ставится в результате гинекологического осмотра.
Во время обследования гинеколог берет мазок из влагалища на микрофлору. Для подтверждения предположений о диагнозе врач дает направление на анализ крови на антитела и скрытые инфекции.
Как лечить?
Воспалительные процессы нельзя оставлять без лечения, особенно во время беременности. Курс терапии подбирается индивидуально, в зависимости от того, что стало причиной воспаления. В тяжелых случаях, когда есть угроза жизни ребенку, женщине предлагают лечь в стационар. Кроме этого, партнер беременной также должен пройти курс лечения.
В таблице ниже представлены лекарства, разрешенные беременным.
| № п/п | Название | Действующее вещество | Форма выпуска | Характеристика |
| 1 | Эритромицин | Эритромицин | Таблетки, мазь, лиофилизат для приготовления раствора для внутривенной инъекции | Антибиотик группы макролидов, связывается с рибосомами бактерий, подавляя синтез белка. Активен в отношении стафилококков, стрептококков, микоплазм, хламидий. |
| 2 | Вильпрафрен | Джозамицин | Таблетки, гранулы для приготовления суспензии | Антибиотик группы макролидов. Принцип действия аналогичен Эритромицину. |
Какие могут быть последствия?
Многие женщины боятся принимать антибиотики и предпочитают средства народной медицины. В случае воспалительных процессов в органах малого таза заниматься самолечением категорически запрещено, потому что последствия намного тяжелее возможных побочных эффектов от лекарств.
Последствия сальпингоофорита и цервицита во время беременности:
- инфицирование плода, что отражается на внутриутробном развитии ребенка и вызывает врожденные патологии;
- анэмбриония — отсутствие эмбриона в плодном яйце;
- самопроизвольный аборт;
- внутриутробная гибель плода;
- распространение воспаления на полость матки;
- преждевременное излитие околоплодных вод;
- слабая родовая деятельность.
Воспаление при беременности не проходит бесследно и после родов. Восстановление после рождения ребенка происходит дольше, может возникнуть послеродовой эндометрит.
Меры профилактики
Можно ли уберечь себя от воспаления придатков и шейки матки? В первую очередь необходимо тщательно следить за здоровьем. Интимные контакты должны быть только защищенными, а партнеру необходимо сдать анализы на инфекции.
Беременной нельзя болеть, ведь именно переохлаждение часто становится провоцирующим фактором развития сопутствующих заболеваний. Теплое белье, одежда по погоде, отказ от трусиков-стрингов — это поможет предотвратить воспаление.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
При возникновении болей внизу живота необходимо принять срочные меры, поскольку они могут свидетельствовать о серьёзных нарушениях в организме. Это особенно касается женской половой сферы, которая является весьма уязвимой и требует к себе пристального внимания.
Воспаление матки — заболевание, которое зачастую неправильно диагностируется и лечится.

Заключение
Воспаление матки — опасное заболевание, которое может привести к бесплодию и другим серьёзным последствиям, поэтому оно требует особого внимания:
- диагностика должна быть проведена быстро и качественно;
- лечение необходимо направить на причину воспаления, а не на купирование симптомов;
- следует помнить о том, что предотвратить данную болезнь гораздо проще, чем вылечить, необходимо соблюдать простые правила безопасности.

Что такое воспаление матки
Это инфекционно-воспалительный процесс, затрагивающий слизистую оболочку матки или её мышечный, а также наружный слой. Он может возникать в любом возрасте, у рожавших и нерожавших женщин.
Причины воспаления
К воспалительному процессу приводят следующие факторы:
- инфекционное заболевание, то есть поражение бактериями, вирусами, грибками или простейшими половой системы или любого органа, в результате чего инфекция переносится с током крови или лимфы по всему организму;
- травмы, полученные в процессе непрофессионально выполненного инструментального исследования женских органов;
- аборты;
- тяжёлые роды;
- излишне активная половая жизнь без использования презервативов.
Симптомы воспаления матки
Проявления болезни разнообразны:
- острая или тупая боль внизу живота;
- неестественные выделения из влагалища;
- повышенная температура;
- озноб;
- тошнота;
- увеличение пульса;
- потливость;
- болезненное мочеиспускание;
- затруднение дефекации.
Важно помнить о том, что эти симптомы неспецифичны, то есть характерны для многих заболеваний, поэтому обязательно проведение дифференциальной диагностики.
Виды воспаления
Существуют две группы воспалительного процесса, поражающего матку.
В зависимости от участка, на который он распространяется, выделяют следующие виды воспалений:
- эндометрит — в данном случае воспаление затрагивает только эндометрий — слизистую оболочку матки;
- метроэндометрит — в этой ситуации процесс охватывает не только эндометрий, но и мышечный слой матки;
- периметрит — наиболее опасный вариант, при котором воспаление распространяется также на её внешнюю оболочку.
Помимо этого заболевание может захватить маточные трубы и яичники.
Острое и хроническое воспаление
Острая стадия воспаления длится десять дней, после чего она переходит в хроническую. На этом этапе возможно развитие метроэндометрита и периметрита, поэтому лечение усложняется.
Воспаление матки после родов
Обычно родовый процесс обходится без воспалений матки, однако существуют факторы, способные вызвать его:
- нарушение правил асептики медицинским персоналом;
- осложнённые роды;
- кесарево сечение.
Для предотвращения воспаления матки и других серьёзных последствий необходимо тщательно выбирать родильный дом и не рисковать, практикуя домашние роды.
Диагностика
Для назначения правильного лечения следует точно выявить причину воспаления. В диагностический комплекс входят следующие мероприятия.
- Опрос пациентки, в ходе которого врач выясняет обстоятельства развития болезни, например, получает сведения о недавно проведённом аборте или инструментальном обследовании.
- Осмотр женщины на гинекологическом кресле.
- Проведение кольпоскопии.
- Взятие мазков для выявления инфекций.
- Общий развёрнутый анализ крови и её исследование на наличие антител к возбудителям инфекций.
- УЗИ органов малого таза.
- Анализ мочи.
Как лечить воспаление матки
Как лечится острое воспаление
Методика лечения зависит от выявленной причины заболевания.
- Инфекционное поражение матки. В данном случае важно определить вид возбудителя и подобрать препарат, который будет эффективен в отношении него. Для этого проводится бактериальный посев и определяется чувствительность выявленного агента к конкретным антибиотикам. Только после этого назначается необходимое лекарственное средство. В противном случае болезнь будет развиваться, поскольку антибиотик не окажет нужный эффект, зато будет способствовать снижению иммунитета.
Важно! При выявлении вирусов, грибков или простейших назначаются не антибиотики, а соответствующие препараты. Антибактериальные средства не воздействуют на них!
- Травматическое поражение матки. В данном случае назначаются противовоспалительные средства и препараты, устраняющие инфекцию.
Лечение может сопровождаться приёмом антигистаминных, обезболивающих лекарств, а также физиотерапевтическими процедурами.
Лечение хронического воспаления
Хронический процесс купируется аналогично, с той лишь разницей, что он требует более значительных усилий и средств для устранения воспаления.
Лечение народными средствами
Воспаление матки — серьёзное заболевание, грозящее бесплодием, поэтому применение народных средств категорически запрещено.
Для облегчения эмоционального состояния допустимо использовать отвары и настойки успокаивающих трав, например, пустырника, душицы, мелиссы и хмеля.
Какие бывают осложнения
Матка является главным органом репродуктивной системы, поэтому её воспаление влечёт за собой последствия, связанные с нарушением детородной функции и женского здоровья в целом:
- бесплодие;
- невынашивание беременности;
- нарушение менструального цикла;
- развитие гинекологических заболеваний.
Своевременная диагностика и правильное лечение помогут остановить болезнь на ранних сроках и избежать развития осложнений.
Профилактика
Меры предотвращения воспаления матки просты:
- защита от инфекций, особенно венерических;
- избегание абортов;
- соблюдение личной гигиены;
- укрепление иммунитета.
Юлия Олеговна
Здравствуйте! Меня зовут Юлия Олеговна. Я — руководитель проекта endometriy.com.
Окончила факультет “Лечебное дело” (Нижегородская государственная медицинская академия (НижГМА), окончила интернатуру, занимаюсь научной деятельностью. Буду рада если наши материалы помогут вам разобраться в своих недугах. Помните, что все статьи на проекте предназначены только для ознакомления (в информационных целях), при возникновении подозрений или признаков болезни необходимо немедленно обратиться к Вашему лечащему врачу.
Оценка статьи:
(Пока оценок нет)
Загрузка…
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Женщина, следящая за своим здоровьем, не пропускает большинство сигналов собственного организма, подсказывающих, всё ли нормально или следует немедленно посетить врача. Например, вагинальные белые выделения, пугающие будущих мам. Волнение понятно, а вот когда нужно переживать и стоит ли уделять им пристальное внимание — предлагаю узнать.
Почему появляются белые вагинальные выделения на ранних сроках
Помимо распространённых и привычных признаков беременности вроде токсикоза, отсутствия менструаций и самого точного — наличия следов ХГЧ (хорионического гонадотропина) в моче, есть несколько косвенных. О том, что скоро станет мамой, женщине подсказывает частая перемена настроения, хроническая сонливость, участившиеся позывы к мочеиспусканию и обильные белые выделения из влагалища.
Конечно, по отдельности эти признаки могут быть симптомами других состояний организма, но сочетание увеличивает шанс того, что тест на беременность окажется положительным.
 Доктору, ведущему беременность, сообщайте обо всех подозрениях относительно вашего состояния, и он уже решит, стоит волноваться или нет
Доктору, ведущему беременность, сообщайте обо всех подозрениях относительно вашего состояния, и он уже решит, стоит волноваться или нет
Белые влагалищные выделения появляются за 2–3 дня до предполагаемого начала месячных. Появление белей в самом начале беременности связано с тем, что после зачатия женским организмом начинается активная выработка прогестерона. Этот гормон способствует образованию слизистой пробки для защиты плаценты от бактериального заражения. На протяжении первого триместра прозрачные густые выделения считаются нормой, а не патологией, а к 14–15 неделе их консистенция меняется на более жидкую под влиянием выработки эстрогена.
Если выделения не вызывают жжение половых органов и запах кисловатый или нейтральный, волноваться нет причины. Стоит насторожиться в следующих случаях:
- вагинальные выделения сопровождаются неприятными, возможно, болевыми ощущениями;
- отмечается общее ухудшение самочувствия женщины;
- выделения имеют специфический запах, а их консистенция постоянно меняется;
- объём белей существенно превышает норму (примерно чайная ложка в сутки);
- цвет выделений меняется от прозрачного до зеленоватого или ярко-алого.
Наблюдать за выделениями из влагалища можно с помощью ежедневных гигиенических прокладок. При обнаружении хотя бы одного признака патологии немедленно обращайтесь к врачу!
Видео: гинеколог рассказывает о вагинальных выделениях
Обильные бели на раннем сроке беременности
Прозрачная слизь из влагалища считается таким же нормальным проявлением физиологии, как слёзы. В её составе отмершие клетки, отторгнутые маточными каналами, и микроорганизмы, бактерии и грибы, обитающие в женских половых органах. Небольшие количества бели выделяются у женщин на протяжении всей жизни, а на ранних сроках беременности объём выделений увеличивается.
 Проследить за цветом и объёмом вагинальных выделений помогают обыкновенные гигиенические прокладки
Проследить за цветом и объёмом вагинальных выделений помогают обыкновенные гигиенические прокладки
Вагинальные выделения при гормональном дисбалансе
Шейка матки (цервикс) выполняет в репродуктивной системе женщины роль защитника. Она предотвращает проникновение в матку инфекций, а во время родов служит выходом для ребёнка. Железы на поверхности цервикса регулируются гормонами, вырабатываемыми яичниками и гипофизом. При наступлении беременности количество прогестерона и эстрогена колеблется в разные стороны и возникает гормональный дисбаланс. Под влиянием этого в цервикальном канале железы начинают усиленно производить слизь. Обычно обильные выделения начинаются с четвёртой недели после зачатия, или даже раньше, когда задержка менструации ещё не наблюдается.
До тех пор, пока окончательно не сформируется плацента, оберегающая плод от инфекций и травм, продолжаются обильные выделения из влагалища. В норме они не сопровождаются неприятными симптомами, скорее просто повышается влажность в промежности. Слизистая пробка у основания шейки матки закрывает болезнетворным бактериям проход к эмбриону уже ко второму месяцу беременности. Примерно к 16–17 неделе гестации (вынашивания ребёнка) бели постепенно уменьшаются, но уже с 22 возвращаются, ведь начинается выработка пролактина, ответственного за производство молока.
Видео: что собой представляет гормон прогестерон
Усиленное кровообращение и выделения на первых неделях беременности
По мере роста плода и его давления на матку, усиливается кровообращение в органах малого таза, что также провоцирует обильное образование слизи.
К слову, мне врач говорил, что при обильных выделениях лучше пользоваться специальными прокладками, а не тампонами, как некоторые его пациентки. Тампоны способны занести инфекцию во внутренние органы, что особенно противопоказано беременным.
Густые выделения на ранних сроках беременности
В первом триместре гестации сильнейшее влияние на организм женщины оказывает синтез прогестерона. После разрыва фолликула во время овуляции образуется жёлтое тело, на начальном этапе вырабатывающее большое количество гормона, участвующего в эмбриональном развитии. Прогестерон помогает оплодотворённой яйцеклетке — эмбриону — удержаться в матке, под влиянием этого гормона в шейке матки образуются густые белые выделения — пробочная слизь. С момента прикрепления зародыша к стенке матки начинается формирование плаценты, и теперь уже она синтезирует прогестерон, повышенное количество которого делает слизь гуще. Женщины замечают на своём нижнем белье вязкие белые либо кремовые сгустки, выделяющиеся из влагалища.
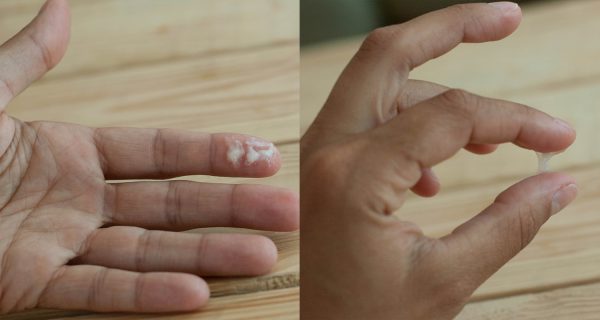 Активная выработка прогестерона делает бели густыми, похожими на крем белого или бежевого цвета
Активная выработка прогестерона делает бели густыми, похожими на крем белого или бежевого цвета
По прошествии первых трёх месяцев после зачатия плацента практически созревает и плод надёжно закрепляется в матке. На смену выработке прогестерона приходит синтез эстрогена. Матка растёт вместе с плодом, а молочные железы готовятся проводить молоко к началу лактации. Эстроген также способствует появлению белых или прозрачных выделений из половых органов женщины, это не считается патологией.
Жидкие вагинальные выделения во время беременности
Жидкие вагинальные выделения у беременных вызваны несколькими причинами, иногда вполне естественными, что не требуют вмешательства докторов. А иногда даже врачи затрудняются, отнести выделения к патологическим или нормальным.
Во втором триместре процессами в женском организме также повелевают гормоны. Но эстроген делает слизь более жидкой, чем в предыдущие 12 недель. Если она не вызывает зуда или жжения и обладает нейтральным запахом, значит, эти выделения — нормальная реакция организма беременной женщины на гормональную перестройку.
 Обильное выделение слизи любой консистенции, которое сопровождается ухудшением самочувствия, — важный повод для внепланового посещения врача
Обильное выделение слизи любой консистенции, которое сопровождается ухудшением самочувствия, — важный повод для внепланового посещения врача
А вот жидкие выделения из влагалища до восьмой недели уже не совсем нормально, и нужно обязательно показаться врачу. Причиной их бывает аллергическая реакция на синтетический материал белья или стиральный порошок, ведь слизистая оболочка наружных половых органов женщины во время беременности становится чувствительней, чем обычно.
Проблема заключается в том, что любые вагинальные выделения — отличная среда для размножения микроорганизмов, и патогенных тоже. И совсем неважно, какими причинами было вызвано появление влагалищной слизи. Поэтому женщинам так важно соблюдать личную гигиену:
- подмываться ежедневно, используя средства для интимной гигиены;
- нижнее бельё менять регулярно;
- пользоваться ежедневными прокладками, меняя их не реже чем раз в 6 часов.
Патологические выделения из влагалища беременной женщины
Специфически пахнущие рыбой жидкие выделения, в особенности обильные, дают основание предположить нарушения вагинальной микрофлоры или бактериальный вагиноз. Эти заболевания развиваются на фоне ослабленного иммунитета будущей мамы и гормонального дисбаланса, провоцирующего размножение болезнетворных микроорганизмов в слизистой.
Инфекционно-воспалительные и передающиеся половым путём заболевания в течение длительного времени протекают бессимптомно. Из-за пониженного иммунитета и переменчивого гормонального фона воспалительные процессы могут обостриться, при этом выделения возможны разнообразные по виду, в том числе и жидкие. Желательно вылечить всё это до беременности, поэтому медики рекомендуют перед зачатием пройти всестороннее обследование и выявить заболевания заранее.
Видео: что такое бактериальный вагиноз
Симптомы бактериального вагиноза чаще всего неярко выражены, изредка может беспокоить зуд или жжение в половых органах. Лечить заболевание нужно обязательно, так как оно ещё больше ослабляет иммунитет, что вызывает воспаление в месте заражения, и сулит прочие неприятные ощущения.
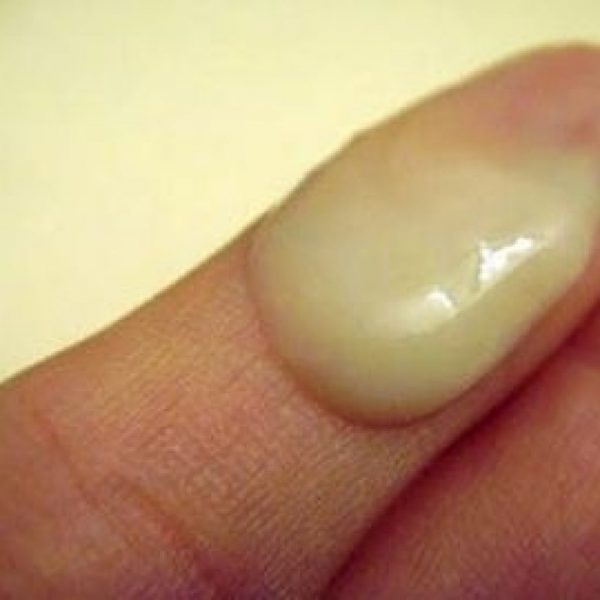 Жёлто-зелёный цвет выделений требует немедленного посещения врача, ведь является одним из признаков воспаления половых органов
Жёлто-зелёный цвет выделений требует немедленного посещения врача, ведь является одним из признаков воспаления половых органов
Например, при гонорее, протекающей у женщины в скрытой форме, начинаются жидкие выделения характера с желтовато-зелёным оттенком, которые могут означать начало воспаления. Трихомониаз, хроническая форма которого протекает без ярко выраженных симптомов, в остром периоде характеризуется обильными пенистыми выделениями желтоватого оттенка. Бо́льшая часть инфекционных заболеваний сопровождается чувством жжения и зуда, в некоторых случаях появляется болезненность при мочеиспускании.
Кроме этого, наличие сладковатого запаха выделений говорит о подтекании околоплодных вод, а это может означать угрозу прерывания беременности.
Творожистые выделения на первых месяцах беременности
У беременных нередко наблюдаются выделения, напоминающие по консистенции творог. Сопровождаются они характерными симптомами, которые невозможно игнорировать.
Молочница, или вагинальный кандидоз у беременных
Одни женщины страдают от неё периодически на протяжении всей жизни, другим посчастливилось встретиться с молочницей лишь однажды. И происходит это чаще всего во время беременности, когда защита организма ослаблена. Крайне малое число представительниц прекрасного пола знают об этом заболевании только понаслышке. Вызывается оно грибком Кандида, и правильный диагноз языком медицины звучит, как вагинальный кандидоз.
 Воспаление слизистой вызвано грибками Кандида, которые постоянно обитают в человеческом организме и активизируются при пониженном иммунитете
Воспаление слизистой вызвано грибками Кандида, которые постоянно обитают в человеческом организме и активизируются при пониженном иммунитете
Грибок разрушает целостность слизистой оболочки влагалища, из-за чего оно становится менее эластичным и в процессе родов с высокой вероятностью будут разрывы. Неприятным бонусом становится и спровоцированная кандидозом эрозия шейки матки. К и без того частым перепадам настроения прибавляется раздражительность по любому поводу из-за дискомфорта, вызванного симптомами молочницы.
Признаки кандидоза у женщин:
- слизистая оболочка вагины краснеет и отекает;
- ощущается зуд и жжение в половых органах;
- кожа вокруг влагалища выглядит раздражённой;
- выделения становятся обильными и словно творожистыми.
В первую очередь, молочница опасна для ребёнка, к которому инфекция попадает внутриутробно или при прохождении по родовым путям во время появления на свет. А так как иммунитет у новорождённых практически отсутствует, любой возбудитель может нанести непоправимый урон внутренним органам младенца.
Лечение молочницы у беременных на раннем сроке
В первом триместре лечение молочницы медицинскими препаратами представляет опасность для малыша, поэтому терапию начинают не раньше 13–14 недель беременности. В редких случаях, если симптомы вызывают сильнейший дискомфорт у женщины, врач выписывает Пимафуцин.
Самолечение во время вынашивания приводит к необратимым последствиям, и нельзя принимать решение о приёме каких-нибудь препаратов без консультации гинеколога.
Важно! Особенно опасно беременным женщинам на любом сроке лечиться с помощью Низорала, Флуканазола, Дифлюкана и Люканазола. Эти препараты вызывают тяжёлые поражения плода, часто несовместимые с жизнью.
Видео: как лечить молочницу во время вынашивания ребёнка
Дамы, учтите, если доктор говорит, что лечиться необходимо и вам, и партнёру, он вот не просто так это говорит. Была у меня лет 15 назад замужняя знакомая, однажды рыдавшая на моём плече «Ленка, не знаю уже, что и делать. Молочница как прицепилась с год назад, так и не избавлюсь от неё. Месяц проходит и заново лечение начинаю, производители свечей за мой счёт домик себе уже, наверное, отгрохали… Ребёночка хотим, а мне страшно»
— А что супруг твой, тоже мается?
— Да мы с ним не обсуждали, стыдно мне.
Назвала я её тогда нехорошим, но очень подходящим ситуации, словом, и отправила в ближайший будний день к врачу с мужем вместе. Как оказалось, тот втайне от неё пару раз лечился, ибо заболевание у мужчин хоть и в более лёгкой форме проходит, но приятного всё равно мало. Так и передавали друг другу эстафетную грибковую палочку вместо того, чтобы взять и вылечиться. А потом уж профилактические меры принимать. Если вы после перенесённого ОРВИ тут же стремитесь влиться в чихающий и кашляющий коллектив, а на следующий день снова лежите под одеялом с температурой, то обязательно подумаете «Что-то тут не так» и сделаете выводы на будущее. А когда лечите грибок и после полового акта с единственным партнёром вынуждены начинать лечение заново, но продолжаете одиночную терапию, ни одного печатного слова у меня для вас нет.
Профилактика кандидоза у женщин
Чтобы обезопасить себя от молочницы, большинству женщин достаточно придерживаться следующих правил:
- откажитесь от белья из синтетики, в особенности трусов-стрингов;
- используйте презервативы во время полового акта;
- гигиенические процедуры в области половых органов проводите средствами с нейтральным кислотно-щелочным балансом.
Диета для беременных, страдающих от молочницы должна включать свежие овощи, фрукты и кисломолочные продукты. О сладких, жареных и острых блюдах необходимо забыть до полного излечения.
Чаще всего белые выделения в первые месяцы беременности, которые не сопровождаются неприятными симптомами, безопасны для матери и ребёнка. И всё равно, если что-то вызывает у вас хотя бы малейшую тревогу, поделитесь подозрениями с врачом, ведущим вашу беременность во время очередного визита. Когда внутри растёт новая жизнь, лучше лишний раз перестраховаться.
Лена, 36 лет, мама сына-третьеклассника
Источник
