Легкое воспаление коленных суставов

Причины воспаления в суставе колена
Стадии воспаления сустава колена
Как лечить воспаление сустава колена
Препараты от воспаления суставов коленей
Воспаление сустава колена – это защитный процесс организма. Спровоцировать его может как проникновение возбудителя (например, инфекции) или травмирующего фрагмента (например, отломка кости или подагрического кристалла мочевой кислоты), так и просто наличие в тканях поврежденных, разрушенных клеток (вследствие травмы, окислительного шока при стрессе).
Воспаление сустава колена мешает вести привычный образ жизни и без своевременного лечения может привезти к инвалидности.
При воспалении сустава колена иммунные клетки начинают группироваться в области поражения и уничтожать раздражитель (ведь продукты распада собственных клеток организму тоже нужно выводить).
Кажется, все прекрасно: у организма есть свои механизмы борьбы с раздражителем, и никакие препараты от воспаления суставов коленей не нужны. Если бы не несколько “но”:
- даже при высокой активности иммунных агентов погибшие клетки все равно выделяют ферменты, которые начинают повреждать близлежащие ткани (кромка воспаления как бы расползается);
- из-за того, что клетки в зоне воспаления не могут нормально функционировать, недоокисленные продукты их метаболизма приводят к скоплениям в тканях кислот – это провоцирует их дальнейшее разрушение;
- чем дальше заходит воспаление, тем больше времени займет реабилитация пораженного участка – ведь в процессе участвуют гормоны, клетки крови, патологический процесс сказывается на работе нервных окончаний, в тканях накапливаются свободные радикалы.
Поэтому оставлять свой организм один на один с врагом нельзя: он, конечно, победит, но отнюдь не малой кровью и не без последствий. Как же лечить воспаление сустава колена?
Причины воспаления в суставе колена
Воспаление в области колена не всегда связано с повреждением хряща или архитектуры сустава. Вызывать его могут изменения в нормальной работе мышечно-связочного аппарата (например, миозиты) или нервов. Также воспалительный процесс также может начаться не в суставе колена, а непосредственно в кости – например, при остеомиелите. Обычно такие патологии сопряжены с некротическими изменениями костной и хрящевой ткани.
Но самая распространенная причина “воспалительных” болей в области колена – это структурные и функциональные нарушения в коленном суставе.
Их могут вызывать:
- травмы;
- инфекционные заболевания;
- метаболические и эндокринные нарушения (подагра, сахарный диабет, гормональные сбои);
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка);
- сосудистые заболевания нижних конечностей (варикоз, тромбоз);
- воздействие вибрации или других источников микротравматизации;
- неправильное питание (в особенности, бедное витаминами А, В, С, Е);
- избыточный вес;
- чрезмерные нагрузки (например, при переносе тяжестей или занятиях спортом);
- отравления;
- хронические стрессы;
- переохлаждение или перегрев;
- ношение неудобной обуви.
Даже если очаг патологии находится, к примеру, в мягких тканях, воспаление всегда может “переброситься” на сустав, словно лесной пожар, даже от небольшой гематомы. Поэтому так важно лечить любые околосуставные воспаления и повреждения (суставной сумки, менисков, связок, нервов, костей, коленной чашечки) и системные инфекции (холецистит, пневмония, уретрит, эндометрит) при первых симптомах.
Воспаление сустава колена при артрозе
Артроз – это дегенеративно-дистрофическое заболевание, которое поражает суставной хрящ и головки костей. При отсутствии лечения оно приводит к сращению и полной неподвижности сустава, т.е., инвалидности.
Коленный сустав – один из наиболее уязвимых перед артрозом, поскольку он испытывает высокую нагрузку ежедневно. Даже если вы не занимаетесь бегом или прыжками, а просто работаете в неудобной позе подолгу или мало двигаетесь, риск заболевания повышается.
Явные признаки воспаления при артрозе колена – отек, горячая кожа, покраснение и скованность – как правило, появляются уже на 2-й стадии заболевания.
Поэтому обратиться к врачу следует при появлении боли и дискомфорта в колене после физической нагрузки, которые проходят по мере отдыха – тогда препараты от воспаления суставов коленей будут наиболее эффективны.
Воспаление сустава колена при артрите
Артрит коленного сустава – это воспалительный процесс, возникающий в суставной сумке вследствие травмы, инфекции или по другой причине, которая нарушает обмен веществ в колене.
Помимо боли и скованности, при артрите часто наблюдается общая слабость, повышение температуры, отеки. Кожа над коленом становится болезненной и разгоряченной, краснеет. В отличие от боли при артрозе, болевой синдром при артрите лишь усиливается в состоянии покоя – нарастает в ночное время и к моменту пробуждения, во время неподвижной работы.
Диагностика артрита требует установления его причин. Для этого врач может назначить рентген, МРТ или КТ, общий и биохимический анализ крови, пункцию синовиальной жидкости.
Воспаление сустава колена при бурситах и тендинитах
Бурсит – это воспаление суставной сумки с синовиальной жидкостью, которое зачастую возникает на фоне травмы, инфекции или подагры. Главный симптом бурсита – сильная болезненность при движении в суставе. Колено заметно опухает, может болеть при прикосновении к коже. Для точной диагностики бурсита, помимо осмотра, может потребоваться УЗИ или забор синовиальной жидкости.
Уже упомянутые причины могут вызывать и тендинит – воспалительно-дистрофическое заболевание сухожилия. Для него характерна острая или жгучая боль во время и после движения, скованность в суставе, напряженность мышц и связок. Отек с образованием характерного “узла” – характерный, но необязательный симптом этой патологии.
При отсутствии лечения бурсита и тендинита они могут перейти в периартрит – воспаление сухожилий, мышц и связок вокруг колена, которое отдает болью при любой нагрузке на сустав.
Воспаление сустава колена при хондропатиях и поражения мениска
Хондропатия – это собирательное название для ряда заболеваний, связанных с нарушением обмена веществ в хрящевой ткани. Нередко причиной хондропатий становятся болезни, связанные с нарушением синтеза коллагена, анатомические особенности строения (например, врожденные и приобретенные деформации надколенника). Из-за слабости хрящевой ткани и неправильного распределения нагрузки суставной хрящ начинает разрушаться. В суставную щель могут попадать мышечные волокна и связки, что приводит к их травмированию, появлению кровоизлияний и развитию воспаления. Для хондропатий характерно чувство трения при попытке согнуть колено, боль при нажатии, отечность сустава.
Чрезмерное сгибание или разгибание, выворотные движения в коленном суставе могут привести к воспалению мениска и его дальнейшей дегенерации. Для повреждения мениска характерна острая боль, отек, тугоподвижность сустава, щелчки и ощущение инородного тела в колене при движении.
Стадии воспаления сустава колена
Любой воспалительный процесс имеет 3 стадии:
- альтерация – собственно повреждение;
- экссудация – образование отеков в тканях;
- пролиферация – размножение клеток и восстановление пораженных тканей.
В случае с коленом этот процесс имеет свою особенность. Хрящевая ткань разрастается очень медленно, даже при условии, что околосуставной метаболизм протекает нормально. В случае же воспаления разрушенный участок хряща в коленном суставе может восстановиться лишь частично или (в пожилом возрасте) не восстановиться вовсе.
Поэтому стоит выделить также 3 стадии воспалительного процесса в коленном суставе:
1 стадия: слабые болевые ощущения, скованность движений, по утрам нужно “расходиться”, больным кажется, что суставы затекли от неудобной позы сна.
2 стадия: появляются отеки, боль усиливается, в особенности, после физических нагрузок, повышается температура кожи над суставом.
3 стадия: подвижность сустава сильно ограничена, боль мучает пациентов как в движении, так и в состоянии покоя, выполнение бытовых задач без приема сильнодействующих обезболивающих невозможно.
Воспаление в коленном суставе может быть как острым (от 3 дней до 3-х недель), так и хроническим (свыше 3-х недель). Оба эти состояния нуждаются в незамедлительном лечении и устранении причин.
Острое воспаление в колене дает о себе знать болью (иногда несильной – тянущей или распирающей, а иногда резкой, стреляющей), судорожными подергиваниями мышц, отеком, покраснением кожи над суставом, локальным повышением температуры. Часто больной сустав становится сложно сгибать или разгибать полностью. Больным тяжело подолгу стоять, появляется ощущение скованности или желание беречь колено.
Как лечить воспаление сустава колена
Лечение воспаления сустава колена направлено снятие болезненных ощущений, устранение отека и недопущение осложнений. Также важно восстановить метаболизм и микроциркуляцию крови в околосуставных тканях, защитить хрящевую ткань от разрушения и стимулировать ее восстановление.
Комплексное лечение воспаления суставов колена даст наиболее устойчивый результат в избавлении от болей.
На ранних стадиях проводится сугубо консервативное лечение воспаления в суставе колена:
- фармакотерапия;
- физиотерапия;
- диетотерапия.
При наличии в хряще крупных очагов эрозии, трещин и сколов, массивных скоплений экссудата, а также зарастании суставной щели остеофитами проводится оперативное лечение воспаления в суставе колена при помощи:
- пункции;
- шлифовки хряща;
- артроскопии;
- околосуставной остеотомии;
- частичного или полного эндопротезирования.
Также унять воспаление помогает введение в сустав протезов синовиальной жидкости.
Помимо основного лечения, нужно придерживаться рекомендаций врачей по поводу ортопедического режима:
- носите удобную обувь на низком каблуке;
- старайтесь не сидеть подолгу в позе “нога на ногу”;
- укрепляйте мышцы и разгружайте колени при помощи упражнения “велосипед” при первой возможности;
- одевайтесь по погоде.
Физиотерапия
Физиотерапевтические методики при воспалении сустава колена направлены на борьбу с отеками, болевым синдромом и трофическими нарушениями, нормализацию кровообращения и метаболизма, укрепление мышц и связок, возвращение подвижности суставу. Для этого используются:
- импульсные токи низкой частоты (амплипульс);
- УВЧ-терапия (токи ультравысокой частоты);
- электрофорез (с препаратами от воспаления суставов коленей);
- ультразвуковая терапия;
- радоновые, сероводородные ванны и другие бальнеологические процедуры;
- криотерапия;
- парафинотерапия.
Перед курсом физиотерапии нужно получить направление врача: некоторые методики могут только усилить воспаление.
Массаж
Массаж при воспалении в колене показан только после снятия обострения. Если кожа чувствительна и болезненна, имеет место невылеченная травма, любое массажное воздействие строго противопоказано!
Во остальных случаях больным рекомендовано прохождение лечебного классического и лимфодренажного массажа у специалиста-реабилитолога. Стандартный терапевтический курс составляет 10 сеансов.
С разрешения врача легкий самомассаж с наружными препаратами от воспаления в суставах коленей можно делать и дома, чтобы улучшить трофику тканей. Массировать нужно не само больное колено, а всю ногу от тазобедренного до голеностопного сустава, выполняя вращательные движения без сильного нажима в течение 10-15 минут. Даже если воспаление было диагностировано только в одном колене, массировать нужно оба. Массаж стоит выполнять 1 раз в день и прекращать при первых неприятных ощущениях.
ЛФК
Лечебная гимнастика после воспаления коленного сустава выполняется с величайшей осторожностью и под присмотром инструктора. Начинать упражнения можно при полном отсутствии болевого синдрома (в т.ч. при сгибании) и мышечной атонии, а также выпота в сустав. Нагрузки наращиваются постоянно, а реабилитация подразумевает 3 этапа.
Пассивное укрепление (до 1,5 месяцев).
- Пациент сидит на полу с ровной спиной, ноги прямые. Коленная чашечка медленно поднимается вверх напряжением бедренной мускулатуры, и фиксируется в верхней точке на несколько секунд.
- Исходное положение – лежа на спине, руки по швам, на ногах утяжелители. Сгибаем здоровую ногу (стопа стоит на полу), больную медленно поднимаем вверх (носок тянем к себе) до 45 градусов к полу. Фиксируем положение на 3-5 секунд.
- И.п. – лежа на животе, ноги прямые, руки вдоль тела. Сгибаем ногу в коленном суставе на 45-90 градусов и задерживаемся на 5 секунд.
Активная реабилитация (1,5-2 месяца).
- Выполняем неглубокие приседания, насколько позволяет состояние сустава.
- И.п. – стоя, руки на поясе. Делаем мягкие, плавные выпады вперед и назад поочередно обеими ногами.
- Желательно: махи с эспандером (закрепляем петлю на стопе, а эспандер закрепляем на уровне примерно 20 см от пола). И.п. – стоя, руки на поясе, спина прямая. При выполнении пытаемся тянуть носок на себя.
Окончательная реабилитация (до 4 месяцев).
На этом этапе рекомендованы занятия на тренажере. Если такой возможности нет, делаем следующие упражнения:
- И.п. – сидя на стуле, спина ровная. Сгибаем и разгибаем ноги до появления жжения или пульсации.
- И.п. – спиной к стенке. “Съезжаем” вниз, сгибая ноги примерно на 60 градусов и фиксируемся в этом положении на 30 секунд.
- И.п. – стоя перед стулом, руки на спинке. Держась за спинку, постепенно приседайте, так, чтобы бедро было перпендикулярно полу.
Препараты от воспаления суставов коленей
Как снять воспаление с сустава колена? Для лечения воспаления параллельно применяют местные средства, препараты для перорального приема. При генерализованном или чрезвычайно сильном воспалительном процессе врач может добавить инъекции. При инфицировании сустава назначают антибиотики, противомикробные средства, сульфаниламиды.
Существует несколько групп препаратов, которые назначают при воспалении суставов колена.
Противовоспалительные средства
Для лечения воспаления в суставе колена препаратами используются нестероидные средства и глюкокортикоиды (в тяжелых случаях).
Курсами по 10-12 дней принимают следующие НПВС:
- мелоксикам;
- кетопрофен;
- ибупрофен;
- диклофенак;
- индометацин;
- нурофен;
- нимесил.
Среди ГК для лечения суставов наиболее эффективны:
- дексаметазон;
- гидрокортизон;
- преднизолон;
- метилпреднизолон.
Хондропротекторы
Хондропротекторы при воспалении колена призваны защитить хрящевую ткань от повреждения, поставить необходимые вещества для укрепления синовиального хряща и связок. Они помогают уменьшить боль и воспаление, предотвратить обострения в дальнейшем, сохранить объем движения.
Врачи назначают для лечения воспаления в суставе колена препараты на основе хондроитин и глюкозамин сульфата:
- артракам;
- артра;
- хондрогард;
- структум;
- хондроитин комплекс;
- эльбона;
- артрадол;
- терафлекс.
Принимать их можно заранее, для профилактики – тогда вопрос как снять воспаление с сустава колена, с высокой вероятностью, обойдет Вас стороной.
Спазмолитики
Спазмы при воспалении выражаются в непроизвольных сокращениях, которые могут вызывать сильную боль, а также в непроходящем мышечном напряжении. Они ухудшают трофику тканей и подвижность сустава.
- дротаверин (но-шпа);
- папаверин;
- пенталгин;
- мидокалм;
- сирдалуд.
Местнораздражающие средства и корректоры микроциркуляции
Разогревающие и местнораздражающие средства очень важны в лечении воспаления сустава колена: они расширяют сосуды и увеличивают приток крови к пораженному участку. А значит, больше иммунных клеток и питательных веществ достигнет цели, уменьшится отек, снизятся болевые ощущения. Чтобы поддержать нагруженные сосуды (особенно, при массивном воспалении), параллельно принимают ангиопротекторы – в лечении воспаления в суставе колена препаратами они играют роль поддерживающей терапии.
Разогревающие мази, гели и кремы:
- финалгон;
- випросал и апизартрон (при отсутствии аллергии на пчелиный яд);
- капсикам или эспол;
- никофлекс;
- эфкамон;
- бальзам “Звездочка”;
- гель “Лошадиная Сила” для суставов.
Ангиопротекторные средства:
- пентоксифиллин;
- циннаризин;
- экстракт конского каштана;
- троксерутин;
- троксевазин.
Питание при воспалении сустава колена
При воспалении суставов рекомендована диета, которая нормализует выработку простагландинов и антител – главных агентов воспаления в нашем организме. Поэтому меню должно содержать большое количество витаминов А, В, С и Е, полифенолов и флавоноидов, незаменимых жирных кислот. Для этого нужно есть:
- яйца;
- рыбу;
- молочные продукты;
- овощи (кроме картофеля) и фрукты;
- бобовые;
- цельнозерновые продукты и блюда из пророщенной пшеницы.
Мясо тоже важно для восстановления сустава, но есть нужно только нежирное (желательно, птица или кролик), приготовленное на пару или в фольге. Во время воспаления лучшие избегать жареных, соленых, сладких, острых продуктов – снеков, колбасных изделий, кондитерки.
Важно не голодать: разбейте суточную норму пищи на 5-6 приемов. Обязательно пейте чистую воду – свыше 2 литров в сутки.
Теперь, когда Вы знаете все необходимое о лечении воспаления в суставе колена, рекомендуем заняться профилактикой – ведь болезнь проще не допустить!
Images deed by Freepik
Источник
Воспалительный процесс, поражающий один или несколько суставов, называется артритом. Он имеет несколько разновидностей, отличающихся причинами, симптомами и способом лечения. Ревматоидная форма заболевания способна проявиться в любом возрасте, но чаще поражает лиц старше 30 лет. Замечено, что доля женщин среди заболевших – свыше 70%.
Болезнь вызывает разрушение синовиальной оболочки сустава, хряща, кости. В хронической форме недуг на протяжении многих лет причиняет боль и мешает вести полноценную жизнь. Со временем степень поражения коленного сустава будет только увеличиваться, поэтому лечение следует начать как можно раньше.
Симптомы ревматоидного артрита коленного сустава
Характерные проявления заболевания получится обнаружить и без применения специального диагностического оборудования:
- снижение подвижности колена, проявляющееся на начальной стадии недуга только после ночного отдыха;
- резкая или ноющая боль, усиливающаяся при движении; может распространиться на всю ногу;
- воспаление, признаками которого служат припухлость колена, локальное изменение температуры тела;
- выпот в пораженной зоне;
- лихорадка;
- повышенная утомляемость.
По мере развития заболевания, симптомы ревматоидного артира коленного сустава станут усиливаться, его деформация будет видна даже неспециалисту. Начните лечение, не дожидаясь, пока проблема приведет к инвалидности! На начальной стадии разрушение колена еще можно остановить.
Причины ревматоидного артрита коленного сустава
Заболеть может абсолютно любой человек, независимо от пола, возраста, образа жизни. Причиной ревматоидного артрита становится сочетание сразу нескольких факторов:
- гормональные нарушения – именно поэтому заболевшими обычно оказываются женщины половозрелого возраста;
- травмы, а также неудачно проведенные операции или неверно проведенная реабилитация после них;
- переохлаждение организма;
- курение;
- инфекционные заболевания;
- аллергия.
Основная масса официально зарегистрированных больных – мужчины и женщины в возрасте от 25 до 55 лет.
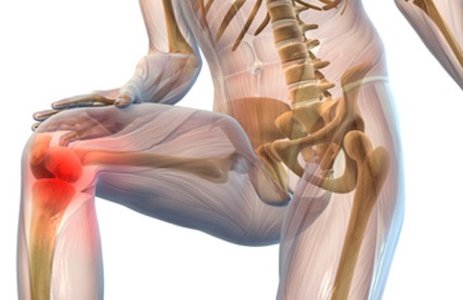
Стадии ревматоидного артрита коленного сустава
Болезнь развивается постепенно, поэтому человек сначала не придает большого значения небольшим проблемам со здоровьем. Течение болезни можно разделить на 2 стадии:
- Начальную, когда пострадавшего преследуют незначительные боли, а по утрам коленный сустав малоподвижен. Через несколько часов пострадавший забывает о недуге – ровно до момента его новых проявлений.
- Переход в стадию ревматоидного полиартрита, который обычно проявляется симметрично, на левой и правой конечности. Болевые ощущения не прекращаются, появляются сложности с передвижением.
Артрит в тяжелых случаях – это уже не просто легкая боль или воспаление. Разрушение способно затронуть мышцы, поразить печень, сердце, легкие и другие внутренние органы. Жизнь больного в таком случае находится под угрозой. Возрастает риск инвалидности.
Диагностика ревматоидного артрита коленного сустава
Врач, помимо визуального осмотра пациента и его опроса, применяет средства аппаратной диагностики ревматоидного артрита. В первую очередь проводится анализ крови, помогающий обнаружить признаки болезни, к которым относятся:
- увеличение СОЭ;
- низкий уровень гемоглобина и снижение количества эритроцитов (анемия);
- содержание в крови С-реактивного белка больше нормы.
Помимо состава крови исследуются:
- Рентгеновский снимок колена, а также результаты ультразвукового исследования (УЗИ).
- Внутрисуставная жидкость. В случае подтверждения диагноза она имеет пониженную плотность, низкую прозрачность, высокое число отдельных кровяных клеток – нейтрофилов, лейкоцитов и других.
- Моча на наличие в ней белка.
- Тест на наличие антител к иммуноглобулинам. С вероятностью в 70% при ревматизме он будет положительным.
- Уровень креатинина, мочевины в сыворотке крови.
Если было выявлено несколько симптомов болезни, врач может назначить дополнительное обследование, на основании результатов которого и назначается лечение. Первыми обращают на себя внимание следующие признаки:
- характерные для ревматизма узелки;
- положительный результат ревматоидного тестирования;
- проявление артрита на других суставах (кистях и др.);
- деформация сустава – видимая визуально или с помощью рентгенологического обследования;
- скованность движений.

Лечение ревматоидного артрита коленного сустава
Методы, которые используются при борьбе с недугом, разделяют на немедикаментозные и основанные на приеме лекарственных препаратов. Оперативное вмешательство (хирургия) используется в крайних случаях.
Немедикаментозные средства лечения ревматоидного артрита коленного сустава:
- Фармакопунктура. Предназначена для снятия воспаления и организации питания поврежденного сустава.
- Ударно-волновая терапия, служащая в целях восстановления нормального кровоснабжения. Возвращает способность сгибать ногу в колене.
- Вакуум-терапия – вид массажа, основанный на организации зон пониженного давления в определенной зоне.
- Магнитотерапия. Оказывает обезболивающее и противовоспалительное действие на пораженные суставы.
- Лазерная терапия. Повышает местный иммунитет, оказывает противовоспалительное и седативное действие, улучшает кровообращение.
В отличие от них, некоторые медикаментозные средства помимо очевидного эффекта (снятия боли, воспаления и т.д.) могут иметь и побочные последствия:
- нестероидные противовоспалительные препараты;
- базисные лекарства, прием которых начинается сразу после постановки диагноза и может продолжаться на протяжении всей жизни;
- гормональные средства.
Как лечить ревматоидный артрит коленного сустава и в каком соотношении использовать восточные и западные методы, врач должен определять индивидуально.
Правильное питание при ревматоидном артрите коленного сустава
Диета при ревматоидном артрите строится на нескольких принципах:
- кушать необходимо небольшими порциями, не реже 4 раз в день;
- стоит отказаться от холодных блюд, ограничить употребление сильно разогретых продуктов;
- необходимо уменьшить потребление соли до количества, указанного врачом;
- в день пить около 2 литров жидкости.
Полезные продукты, которые должны стать основой диеты:
- фрукты и овощи;
- хлеб – ржаной или из отрубей;
- крупы;
- свежая зелень – источник витамина С, железа, кальция;
- нежирное мясо;
- морская рыба;
- кисломолочные продукты;
- зеленый чай, натуральные соки.
Следует ограничить себя в кислых, соленых, острых блюдах, кофе и алкоголе, отказаться от жирной пищи.
Гимнастика при ревматоидном артрите колена
Физкультура поможет держать мышцы в тонусе и сохранит подвижность сустава. Интенсивность занятий определяется врачом, который может и дополнить список базовых упражнений:
- лежа на спине, сгибать ногу в коленном суставе, без отрыва подошвы от пола;
- согнув ноги в коленях, совершать вращательные движения, как при катании на велосипеде;
- согнув в коленях ноги, развести их в стороны и свести обратно;
- совершать махи ногами, не сгибая их в колене (лежа и стоя);
- делать кругообразные движения согнутой в колене ногой;
- разведение прямых ног в стороны в положении лежа.
Врач, назначая гимнастику при ревматоидном артрите коленного сустава, учитывает наличие сопутствующих болезней и степень поражения сустава.
Источник
