Лекарства от воспаления спаек
Ни одна женщина на 100% не застрахована от возможности возникновения воспалительных заболеваний органов малого таза, таких, как эндометрит, сальпингит, сальпингоофорит, от гинекологических операций или внутриматочных манипуляций. Казалось бы, что в этом страшного? Все эти состояния хорошо знакомы медицине, и врачи давно уже научились с ними справляться. Но тогда почему у большинства женщин воспалительные заболевания приобретают хроническое течение, а после гинекологических операций возникают постоянные тазовые боли?
Причины могут быть любыми: от обычного снижения иммунитета, который не позволяет своевременно вылечить острый процесс и переводит его в хроническую форму, до спаек, которые образуются в организме женщины в тот момент, когда она даже не задумывается об этом.
Что такое спайки и чем они опасны?
Спайки – это разрастание соединительной ткани между органами брюшной полости и малого таза. В результате матка, маточные трубы, яичники, петли кишечника оказываются плотно «склеяны», подтянуты друг к другу, а функции их нарушаются.
Когда возникают спайки?
Клинически доказанным является факт, что любая операция или аборт могут привести к формированию спаек. После хирургического вмешательства спайки развиваются у 55-100% пациентов, а после гинекологических операций – у 60-90%1. Любое воспаление или травмирование запускает неспецифический ответ организма – разрастание соединительной ткани. Так организм пытается ограничить очаг воспаления. Уже в первые 3 дня после проникновения инфекционного агента или нарушения целостности брюшины или слизистых происходит образование фибриновых сращений между органами и тканями. Затем в эти нежные фибриновые массы откладывается коллаген и другие формы экстрацеллюлярного матрикса, превращая спайки в плотные тяжи. Такие спайки способны изменить положение внутренних органов, которые как бы «срастаются», что приводит к нарушению их работы2.
Как предотвратить возникновение спаек?
Для профилактики и лечения спаек возможно применение ферментных препараты на основе гиалуронидазы. Этот фермент воздействует на «скелет» соединительно-тканных волокон. К сожалению, природная гиалуронидаза, введенная в организм, быстро инактивируется ферментами и ингибиторами плазмы крови , не успевая оказать своего лечебного воздействия.3
Лонгидаза ферментный препарат нового поколения на основе гиалуронидазы-В отличие от ферментных препаратов предыдущего поколения, в его составе гиалуронидаза стабилизирована высокомолекулярным носителем, что позволяет ей оставаться устойчивой к действию ферментов и беспрепятственно оказывать свое лечебное действие. Лонгидаза облегчает движение жидкости в межклеточном пространстве, что приводит к уменьшению отеков, рассасыванию гематом и повышает доступность антибактериальных препаратов к очагу инфекции. Кроме того, снижение вязкости основы соединительной ткани под воздействием препарата увеличивает эластичность спаек, что позволяет уменьшать боли (инструкция к препарату Лонгидаза).
Как действует Лонгидаза в различных ситуациях?
Острую фазу начала таких заболеваний органов малого таза, как эндометрит, аднексит и сальпингит, неневозможно пропустить в каждодневной суете . С первых дней повышается температура, появляются неприятные выделения, а резкие боли внизу живота заставляют забыть обо всем на свете. Чаще всего причиной этого бывают болезнетворные бактерии. Но не все знают, что уже в этот момент организм сам запускает процесс разрастания соединительной ткани вокруг очага воспаления, блокируя очаг инфекции. Чтобы избежать образования спаек, врачи вместе с антибактериальными препаратами назначают ферментный препарат Лонгидаза, который предотвращает развитие спаек, препятствует развитию бесплодия и сохраняет репродуктивное здоровье женщины.4
Гораздо «коварнее» протекают хронические вялотекущие воспалительные процессы, которые годами остаются незамеченными, вызывая при этом серьезные поражения органов репродуктивной системы женщины. При хроническом воспалении спайки уже успели сформироваться, а значит, и лекарственная терапия из-за них достигает очага воспаления с большим трудом. В этом случае недостаточно обеспечить профилактику развития новых спаек – необходимо воздействовать на уже существующие с целью повышения доступа антибактериальных препаратов к очагу инфекции. Лонгидаза снижает отек воспаленных тканей, повышает эластичность сформированных спаек и препятствует образованию новых, в результате чего спаечный процесс уменьшается.5
В случаях гинекологических операций, травм и абортов спайки формируются так же, как и при остром воспалении – с третьего дня заболевания. Включение Лонгидазы в комплексное лечение не только уменьшает спаечный процесс, но и улучшает сопротивляемость организма к инфекциям, а также обеспечивает быстрое восстановление после операции, благодаря повышению иммунитета женщины.5
Можно ли применять препарат самостоятельно?
Суппозитории Лонгидаза можно купить в аптеке без рецепта. Однако, в ситуациях, требующих назначения препарата, важно получить консультацию врача. Именно врач подберет правильную длительность терапии и подробно расскажет о схеме применения препарата.
Что делать, если врач при воспалении органов малого таза не назначил ферментные препараты?
При воспалительных заболеваниях доктора назначают антибиотики, которые воздействуют на причину болезни – инфекционный агент. Но нельзя забывать, что наличие воспаления в брюшной полости, во внутренних половых органах женщины создает условия для запускания механизмов спаечного процесса уже с третьих суток болезни. Если врач не назначил средство для профилактики и лечения спаек, следует поинтересоваться, на каком этапе он планирует подключить эту терапию. Важно не упустить время, ведь спайки успешнее лечатся на этапе «нежных сращений», а не «плотных соединительно-тканных тяжей».
- (De Wilde R.L., Trew G. Postoperativeabdominal adhesions and their prevention in gynecological surgery. Expert consensus position. Gynecol Surg 2007;4:161-8).
- (Дубровина С.О. Монография «Спаечный процесс» Ростов-на-Дону 2015).
- «Некоторые современные аспекты воспалительных заболеваний органов малого таза» Consilium Medicum 2015, Том 17, № 6.
- (Федорович О.К., Матвеев А.М., Поморцев А.В. “Эффективность использования противоспаечных средств и Лонгидазы в сохранении проходимомсти маточных труб после лечения непрервавшейся трубной беременности«.Российский вестник акушера-гинеколога 2014; 6:91 – 93).
- (Стрижаков А.Н.,Пирогова М.Н., Шахламова М.Н. «Профилактика и лечение спаечного процесса после оперативного лечения апоплексии яичника» Российский вестник акушера-гинеколога, 2015; 2: 36-42.
Опубликовано на правах рекламы.
Источник
Спайки в малом тазу – соединительнотканные тяжи, покрывающие поверхность тазовых органов и соединяющие их между собой. Спаечный процесс проявляется постоянными или периодическими тазовыми болями, невынашиванием беременности или бесплодием, кишечными расстройствами в виде запора, учащенного стула и метеоризма. При постановке диагноза используют бимануальное исследование, УЗИ и томографию тазовых органов, гистеросальпингографию, диагностическую лапароскопию. Консервативная терапия включает назначение антибактериальных, противовоспалительных, гормональных и фибринолитических средств. Хирургическое лечение основано на лапароскопическом рассечении спаек.
Общие сведения
Спаечная болезнь в области малого таза (пластический пельвиоперитонит) – одна из наиболее распространенных причин хронических тазовых болей и нарушений овариально-менструального цикла. Женщины страдают данной разновидностью спаечной болезни в 2,6 раза чаще мужчин. При этом частота возникновения острой кишечной непроходимости из-за спаек у пациенток женского пола выше в 1,6 раза. Обычно заболевание выявляют у женщин, которые перенесли полостные вмешательства или воспалительные процессы. При повторных операциях риск образования соединительнотканных сращений существенно возрастает: если после первого вмешательства их выявляют у 16% прооперированных, то после третьего – почти у 96% больных.
Спайки в малом тазу
Причины спаек в малом тазу
Тазовая спаечная болезнь развивается на фоне процессов, провоцирующих усиленное образование соединительной ткани. Непосредственными причинами формирования спаек являются:
- Воспаление тазовых органов. Заболевание чаще диагностируется у женщин, перенесших острый воспалительный процесс, страдающих хроническим кольпитом, эндометритом, аднекситом, параметритом и т. п.
- Хирургические вмешательства. Вероятность возникновения спаечной болезни выше после лапаротомических операций: аппендэктомии, кесарева сечения, удаления придатков, надвлагалищной ампутации или экстирпации матки.
- Кровоизлияния в малый таз. Толчком к началу спаечного процесса может послужить апоплексия яичника, кровотечение вследствие разрыва трубы при внематочной беременности.
- Эндометриоз. Распространение эндометриодных разрастаний на органы и брюшину малого таза стимулирует образование фибринозных соединительнотканных тяжей.
- Травмы малого таза. К развитию заболевания могут привести открытые и закрытые повреждения, полученные в аварии, при падении с высоты, на производстве.
По данным исследований, более чем в половине случаев пластический пельвиоперитонит возникает при сочетанном действии двух и более причин. В развитии патологии важную роль играют предрасполагающие факторы: инвазивные гинекологические вмешательства, беспорядочная половая жизнь, позднее обращение за медицинской помощью.
Патогенез
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Классификация
Клиническая классификация пластического пельвиоперитонита основана на особенностях его течения. Выделяют следующие формы патологии:
- Острая. Заболевание проявляется выраженной клинической симптоматикой с болевым синдромом, температурой, падением давления, тошнотой и другими признаками нарастающей интоксикации. В ряде случаев развивается кишечная непроходимость.
- Интермиттирующая. Отмечается фазность течения. При обострении возникают характерные боли, могут наблюдаться кишечные расстройства. В период ремиссии симптоматика минимальна или отсутствует.
- Хроническая. Заболевание протекает бессимптомно или его проявления слабо выражены. Пациентку периодически беспокоят запоры и боли внизу живота. Обычно причиной обращения к врачу становится невозможность забеременеть.
Поскольку спайки играют существенную роль в развитии бесплодия, важно учитывать особенности поражения придатков матки. Специалисты в области гинекологии и репродуктологии различают следующие стадии процесса, определяемые лапароскопически:
- I стадия. Единичные тонкие сращения локализованы возле яичника, маточной трубы, матки или других органов, но не препятствуют движению яйцеклетки.
- II стадия. Яичник соединен плотными сращениями с маточной трубой или иными органами, при этом более 50% его поверхности остается свободной. Спайки мешают захвату яйцеклетки фимбриями.
- III стадия. Более половины яичника покрыто многочисленными плотными спайками. Маточные трубы непроходимы вследствие деформации и перекрытия просвета.
Симптомы спаечной болезни
При неосложненном течении основным клиническим признаком наличия спаек между органами в малом тазу является болевой синдром. Пациентка практически постоянно ощущает тупую или ноющую боль различной интенсивности внизу живота, над лобком, в области поясницы, крестца, прямой кишки. Болезненные ощущения усиливаются при физических нагрузках (поднятии тяжестей, занятиях спортом), стрессах, переохлаждении, в период овуляции и месячных. Боли могут возникать при дефекации, активном половом акте, переполненном мочевом пузыре либо сразу после его опорожнения.
При сдавливании спайками органов, расположенных в малом тазу, наблюдаются признаки их раздражения или функциональной недостаточности. Больную беспокоят кишечные расстройства: учащенный стул, запоры, умеренный преходящий метеоризм. Периодически возникает тошнота, очень редко – рвота. Симптомы усиливаются после употребления бобовых, чеснока, свеклы, винограда и других продуктов, способствующих повышенному газообразованию. Поражение яичников и маточных труб проявляется нарушением репродуктивной функции и жалобами на невозможность забеременеть.
Осложнения
Наиболее грозное осложнение заболевания – острая кишечная непроходимость. Из-за сдавливания спайкой просвет кишечника частично или полностью перекрывается, кровообращение в стенке кишки нарушается. При несвоевременном лечении возможен летальный исход. Бесплодие при спайках в малом тазу возникает у 25% пациенток. Из-за наличия соединительнотканных тяжей нарушается иннервация и кровоток в стенке матки, что вызывает ее гиперактивность и провоцирует преждевременное прерывание беременности. Спайки маточных труб и яичников препятствует нормальному движению яйцеклетки и ее оплодотворению, повышает вероятность возникновения внематочной беременности.
Диагностика
В постановке диагноза важную роль играет сбор анамнестических сведений и выявление возможных причин развития патологии. Чтобы подтвердить наличие спаек в малом тазу, в план обследования включают:
- Осмотр в гинекологическом кресле. При бимануальной пальпации в области придатков определяется тяжистость, болезненность. Подвижность матки ограничена. Своды влагалища укорочены.
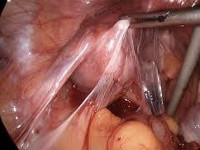
- Диагностическая лапароскопия. Эндоскопическое обследование является наиболее достоверным методом диагностики, обеспечивающим хорошую визуализацию спаек между органами малого таза.
- Гинекологическое УЗИ. В процессе исследования сращения выявляются в виде неоднородных эхо-сигналов различной интенсивности, соединяющих стенки малого таза и тазовые органы.
- Гистеросальпингография и ультразвуковая гистеросальпингоскопия . Методики направлены на оценку степени вовлеченности в спаечный процесс маточных труб.
- МРТ тазовых органов. На полученном трехмерном изображении в полости малого таза определяются анэхогенные белые тяжи.
Для выявления причин заболевания пациентке назначают мазок на флору, бакпосев с антибиотикограммой, ПЦР-диагностику ИППП. Дифференциальную диагностику проводят с острыми и хроническими воспалительными процессами, доброкачественными и злокачественными новообразованиями в органах малого таза. При остром течении с признаками кишечной непроходимости необходимо исключить другую хирургическую патологию. Для уточнения диагноза могут быть назначены консультации онкогинеколога, урогинеколога, хирурга.
Лечение спаек в малом тазу
Терапевтическая тактика определяется стадией, характером течения, клинической выраженностью и наличием осложнений. На начальном этапе лечения хронической спаечной болезни рекомендована комплексная консервативная терапия, которая включает в себя:
- Антибактериальные препараты. Назначаются при подтверждении ведущей роли инфекционных агентов в развитии спаечного процесса с учетом чувствительности микроорганизмов.
- Нестероидные противовоспалительные средства. Эффективно устраняют выраженный болевой синдром. Снимают отек и ускоряют рассасывание спаек на начальных этапах болезни.
- Гормональные препараты. Гормонотерапия показана при спаечном процессе, возникшем на фоне наружного генитального или экстрагенитального эндометриоза.
- Фибринолитические ферменты. Расщепляют гликопептидные связи в соединительнотканных тяжах, что способствует полному или частичному рассасыванию спаек.
- Витамины, иммунокорректоры. Применяются для улучшения общего самочувствия и коррекции возможных иммунных нарушений.
- Физиотерапия, бальнеотерапия. Используются в качестве вспомогательных методов лечения.
При неэффективности медикаментозного лечения хронической формы заболевания, остротекущем и интеркуррентном вариантах патологии показано хирургическое вмешательство. Для рассечения спаек обычно применяют эндоскопические операции. Зачастую лапароскопия является лечебно-диагностической процедурой, соединительнотканные сращения рассекают прямо в ходе обследования. В зависимости от применяемых инструментов такие вмешательства могут быть лазерохирургическими, электрохирургическими и аквадиссекционными. В последнем случае спайки разрушают повышенным давлением воды. При распространенном спаечном процессе выполняют альтернативные варианты лапароскопии: двойную с атипичными точками введения троакара, открытую (минилапаротомическую) с прямым введением троакара, с созданием пневмоперитонеума повышенного давления. Операции с рассечением спаек скальпелем в наши дни проводятся редко.
Прогноз и профилактика
При адекватном лечении на ранних стадиях заболевания прогноз благоприятный. Хирургическое рассечение спаек позволяет устранить или существенно уменьшить болевой синдром и в 50-60% случаев восстановить репродуктивную функцию у женщин с 1-2 стадией спаечной болезни. Использование противоспаечного гелевого барьера сводит к минимуму риск рецидива заболевания. Профилактика возникновения спаек в малом тазу включает плановые осмотры у гинеколога для обнаружения и лечения воспалительных процессов, отказ от необоснованных инвазивных вмешательств, планирование беременности, использование контрацептивов при половых контактах со случайными партнерами. Чтобы уменьшить вероятность возникновения перитонеальных тазовых спаек, при проведении операций у женщин важно выбирать наиболее щадящий вид вмешательства, своевременно лечить воспалительные осложнения, в послеоперационном периоде соблюдать двигательный режим.
Источник
Гузов И. И. Статья из журнала «9 Месяцев» № ** 2006 год
Спайки – это своего рода «веревочки» из соединительной ткани, которые образуются в результате воспаления или оперативных вмешательств и тянутся от органа к органу. Если спайки расположены в полости малого таза или в брюшной полости, они могут препятствовать зачатию, поэтому очень важно вовремя обнаружить и устранить их.
Что такое спайки?
Органы брюшной полости и малого таза (матка, маточные трубы, яичники, мочевой пузырь, прямая кишка) снаружи покрыты тонкой блестящей оболочкой – брюшиной. Гладкость брюшины в сочетании с небольшим количеством жидкости в брюшной полости обеспечивает хорошую смещаемость петель кишечника, матки, маточных труб. Поэтому в норме работа кишечника не мешает захвату яйцеклетки маточной трубой[1], а рост матки во время беременности не препятствует нормальной работе кишечника и мочевого пузыря.
Воспаление брюшины – перитонит – очень опасное заболевание. И оно тем опаснее, чем большее пространство в брюшной полости или в малом тазу захватывает. Но в организме существует механизм, ограничивающий распространение перитонита, – образование спаек.
При развитии воспалительного процесса в малом тазу ткани в очаге воспаления становятся отечными, а поверхность брюшины покрывается клейким налетом, содержащим фибрин (белок, составляющий основу кровяного сгустка). Пленка фибрина на поверхности брюшины в очаге воспаления склеивает соседние поверхности друг с другом, в результате чего возникает механическое препятствие для распространения воспалительного процесса. После окончания острого воспалительного процесса в местах склеивания внутренних органов могут образовываться сращения в виде прозрачно-белесых пленок. Эти сращения и называются спайками. Функция спаек – защита организма от распространения гнойно-воспалительного процесса по брюшной полости.
Воспалительный процесс в брюшной полости не всегда приводит к образованию спаек. Если лечение спаек начато вовремя и проведено правильно, вероятность образования спаек уменьшается. Спайки образуются тогда, когда острый процесс переходит в хронический и процесс заживления растягивается по времени.
Спайки могут мешать нормальной работе внутренних органов. Нарушение подвижности петель кишечника может приводить к кишечной непроходимости. Спайки, затрагивающие маточные трубы, матку, яичники, нарушают попадание яйцеклетки в маточную трубу, передвижение сперматозоидов по маточной трубе, встречу сперматозоидов и яйцеклетки, продвижение зародыша после зачатия к месту прикрепления в полость матки. В гинекологии спайки могут быть причиной бесплодия и тазовых болей.
Причины образования спаек
Главными причинами образования спаек в органах малого таза являются:
- воспалительные заболевания;
- хирургические операции;
- эндометриоз – заболевание, при котором внутренняя оболочка матки разрастается в нехарактерных для этого местах;
- кровь в брюшной полости.
Спайки, образовавшиеся в результате воспаления
Маточные трубы, матка и яичники могут вовлекаться в спаечный процесс, возникающий при воспалении соседних органов (аппендиците – воспалении червеобразного отростка), а также при поражениях тонкого и толстого кишечника. В этом случае сами половые органы страдают мало: спаечный процесс почти не нарушает их внутреннюю структуру. Если же воспаление возникает внутри половых органов, происходит не только образование спаек, но и повреждение самих половых органов.
Наиболее незащищенной в этом отношении является маточная труба – один из самых нежных и тонко устроенных гладкомышечных органов. Она играет ключевую роль в обеспечении зачатия и поддержке беременности в ее начале.
Сперматозоиды, попадающие во влагалище, фильтруются сквозь слизь шейки матки, проходят через полость матки и попадают в маточную трубу. Перистальтика – движения маточной трубы – помогает сперматозоидам попасть в наружную треть (ампулу) маточной трубы, где происходит процесс зачатия. Во время овуляции – выхода яйцеклетки из яичника – маточная труба «засасывает» зрелую яйцеклетку. Если на момент попадания яйцеклетки в маточную трубу там находятся сперматозоиды, происходит оплодотворение, и образовавшийся зародыш в течение нескольких дней движется к полости матки, где произойдет его погружение в слизистую оболочку матки (имплантация). Доставка зародыша в полость матки обеспечивается движениями маточной трубы и активной работой микроресничек маточной трубы.
Таким образом, маточная труба не только обеспечивает транспортировку половых клеток и зародыша, но и создает среду для оплодотворения и развития эмбриона в течение первых 5-6 дней внутриутробного развития. Изменение состава жидкости, которая вырабатывается в маточной трубе, может погубить зародыш. Местный иммунитет внутри маточной трубы минимален, то есть там почти нет механизмов, обеспечивающих отторжение чужеродных веществ, ведь зародыш наполовину чужероден, маточная труба не отторгает его, а избыточная активность иммунной системы неблагоприятна для развития беременности. Вот почему маточные трубы так легко становятся жертвой так называемой восходящей инфекции (попадающей из влагалища и полости матки). Хирургические и диагностические вмешательства в полости матки (аборты, диагностические выскабливания, гистероскопия[2], эхогистеросальпингография[3]) облегчают попадание инфекции в маточные трубы.
Попав в маточные трубы, инфекция сначала поражает слизистую маточной трубы (эндосальпинкс), затем – мышечный слой (миосальпинкс), и только на последнем этапе в воспалительный процесс вовлекается самый наружный слой маточной трубы (перисальпинкс) и возникают условия для образования спаек. Если лечение спаек запоздало или недостаточно эффективно, после выздоровления остаются не только спайки, но и необратимые повреждения слизистой оболочки трубы и ее мышечного слоя. Реснички исчезают, а на месте гладкомышечных волокон образуется рубцовая ткань. Маточная труба может превратиться в соединительнотканный мешок (сактосальпинкс), т.е. она утрачивает способность продвигать оплодотворенную яйцеклетку. При таких нарушениях устранение спаек не может восстановить функцию маточной трубы, а наличие очага воспалительного процесса приводит к снижению вероятности наступления беременности даже в трубе с противоположной стороны или с помощью оплодотворения в пробирке. В таких случаях для увеличения шансов наступления беременности с помощью ЭКО, которое может быть проведено после выздоровления, приходится удалять всю трубу целиком. В результате воспаления может произойти склеивание и сращение стенок маточной трубы, что приводит к непроходимости трубы для яйцеклетки и также является показанием для разделения спаек или удаления трубы.
Послеоперационные спайки
При хирургических вмешательствах спайки образуются вследствие:
- гипоксии или ишемии тканей – недостаточного снабжения тканей кровью и кислородом;
- высушивания тканей во время операции;
- грубых манипуляций с тканью;
- присутствия инородных тел;
- присутствия крови;
- разделения бывших ранее спаек.
К инородным телам, вызывающим образование спаек, часто относятся частицы талька с перчаток врача, мелкие хлопковые волокна с марли или тампонов, шовный материал. Спайки образуются и при эндометриозе. Во время менструации в брюшную полость через маточные трубы может попадать небольшое количество менструальной крови, содержащей живые клетки слизистой оболочки матки (эндометрия). В норме эти клетки удаляются с помощью собственной иммунной системы, но при наличии каких-либо неполадок они приживаются и образуют функционирующие островки эндометрия, которые менструируют внутрь брюшной полости. Вокруг этих очагов и образуются спайки.
Диагностика
Заподозрить наличие спаек в брюшной полости можно у пациенток, в прошлом перенесших воспалительные заболевания малого таза, хирургические операции на органах малого таза и брюшной полости и у женщин, страдающих эндометриозом. Однако только у половины пациенток с наличием более двух факторов риска развития спаечного процесса в анамнезе спайки обнаруживаются во время лапароскопии (операции, во время которой в передней брюшной стенке делают небольшие отверстия, через которые вводят оптический прибор, позволяющий осмотреть полость, и специальные хирургические инструменты).
Гинекологический осмотр позволяет предположить наличие спаечного процесса в брюшной полости с вероятностью 75%. Непроходимость маточных труб по данным гистеросальпингографии (в матку вводят контрастное вещество, производят рентгенологические снимки) и ультразвуковое исследование с большой степенью достоверности указывает на наличие спаечного процесса, однако проходимость маточных труб не позволяет исключить наличия спаек, серьезно препятствующих наступлению беременности. Обычное ультразвуковое исследование не позволяет достоверно обнаружить наличие спаек малого таза. Очень перспективным в диагностике спаечного процесса на сегодняшний день представляется метод ядерного магнитного резонанса (ЯМР, или магниторезонансная томография, МРТ). С помощью этого метода получают снимки, отражающие «состояние дел» на разных уровнях.
Главным методом диагностики спаечного процесса является метод лапароскопии. Он позволяет не только обнаружить наличие спаек и оценить тяжесть спаечного процесса, но и провести лечение спаек.
Различают 3 стадии спаечного процесса по данным лапароскопии:
I стадия: спайки располагаются вокруг маточной трубы, яичника или в другой области, но не мешают захвату яйцеклетки;
II стадия: спайки располагаются между маточной трубой и яичником либо между этими органами и другими структурами и могут мешать захвату яйцеклетки;
III стадия: происходит либо перекрут маточной трубы, либо ее закупорка спайками, либо полная блокада захвата яйцеклетки.
Лечение спаек
Главным методом лечения спаечного процесса является лапароскопия. С помощью специальных микроманипуляторов производится адгезиолизис – рассечение и удаление спаек. Методы разделения спаек включают в себя лазеротерапию (рассечение спаек при помощи лазера), аквадиссекцию (рассечение спаек с помощью воды, подаваемой под давлением) и электрохирургию (рассечение спаек с помощью электроножа).
Для профилактики образования новых послеоперационных спаек во время лапароскопии могут использоваться следующие методы:
- введение в пространства между анатомическими структурами различных барьерных жидкостей (декстрана, повидина, минеральных масел и пр.);
- окутывание маточных труб и яичников специальными полимерными рассасывающимися пленками.
Кроме того, после проведения лапароскопии в последние годы получила все большее распространение контрольная диагностическая лапароскопия через несколько месяцев после первой лапароскопии.
Профилактика
Клеточные и молекулярные механизмы образования спаек в настоящее время довольно хорошо изучены. Поэтому процесс спайкообразования после хирургических операций, в том числе и после лапароскопии, можно резко затормозить с помощью проведения так называемой адъювантной (вспомогательной) терапии. Данная терапия должна начинаться как можно раньше после проведенной операции (в первые дни и часы) и продолжаться несколько недель. Лечения направлено на подавление воспалительной реакции, подавление отложения фибрина в брюшной полости, активацию растворения фибрина.
Адъювантная терапия включает в себя применение следующих препаратов:
- Фибринолитические агенты – вещества, растворяющие фибрин, вокруг которого образуются спайки: ФИБРИНОЛИЗИН, СТРЕПТОКИНАЗА, УРОКИНАЗА, ГИАЛУРОНИДАЗА, ХЕМОТРИПСИН, ТРИПСИН, ТКАНЕВЫЕ АКТИВАТОРЫ ПЛАЗМИНОГЕНА.
- Антикоагулянты – препараты, препятствующие свертыванию крови: препараты ГЕПАРИНА, ОКСАЛАТЫ, ЦИТРАТЫ.
- Антибиотики: ТЕТРАЦИКЛИНЫ, ЦЕФАЛОСПОРИНЫ, СУЛЬФАНИЛАМИДЫ.
- Противовоспалительные средства: кортикостероиды, антигистаминные препараты, нестероидные противовоспалительные препараты, прогестерон, блокаторы кальциевых каналов.
Выбор препаратов и схем лечения зависит от каждого конкретного случая и может быть сделан только лечащим врачом.
Если лечение спаек не помогает
К сожалению, лапароскопия не может решить всех проблем, связанных со спаечным процессом. Можно освободить внутренние половые органы от спаек, но нельзя восстановить структуру и функцию маточных труб. Поэтому в случае ненаступления беременности в течение нескольких месяцев после проведенной лапароскопии следует подумать о переходе к более радикальным методам лечения бесплодия. Экстракорпоральное оплодотворение[4] (ЭКО) один из самых известных методов оплодотворения в пробирке.
Для повышения эффективности экстракорпорального оплодотворения (ЭКО) принимают во внимание следующее:
1. Наличие сактосальпинксов (отграниченное скопление жидкости в маточной трубе) резко снижает эффективность метода ЭКО. Сактосальпинксы удаляют с помощью лапароскопии.
2. Перед процедурой экстракорпорального оплодотворения (ЭКО) желательно пройти специальное иммунологическое обследование, позволяющее повысить шансы приживления зародышей.
[1]Маточная труба – тонкая полая трубка, отходящая от матки, соединяющая полость матки с брюшной полостью. После того, как яйцеклетка выходит из яичника в брюшную полость, она по маточной трубе попадает в полость матки.
[2]Гистероскопия – введение в матку специального оптического прибора, который позволяет осмотреть матку изнутри.
[3]Гистеросальпингография – введение в матку рентген-контрастного вещества с проведением серии рентгеновских снимков.
[4]Экстракорпоральное оплодотворение (ЭКО) – сравнительно молодой метод лечения бесплодия. Впервые он был применён в Англии в 1978 году. Суть экстракорпорального оплодотворения состоит в том, что яйцеклетка оплодотворятся и развивается вне матки и в нее переносится уже эмбрион (состоящий иногда лишь из нескольких клеток) для вынашивания ребенка.
Источник
